Облитерирующий тромбангиит (болезнь бюргера)
Содержание:
- Болезнь Бюргера — симптомы и причины заболевания, диагностика, методы терапии и прогноз
- Что включает диагностика
- Лечение облитерирующего тромбангиита
- Причины и факторы риска
- Как проводится лечение?
- Лечение болезни Бюргера
- Клиническая картина
- Болезнь Бюргера — лечение
- Рекомендации к образу жизни
- Диагностика
- Лечение
- Что такое болезнь Бюргера
- Клиника
- Диагностика Облитерирующего тромбангиита (болезни Бюргера):
- Заключение
Болезнь Бюргера — симптомы и причины заболевания, диагностика, методы терапии и прогноз
- Для снятия воспалительного аутоиммунного процесса назначают кортикостероиды, чаще всего – Преднизолон.
- Чтобы расширить мелкие артерии, улучшить кровообращение и предотвратить образование тромбов, используют Вазапростан, Илопрост.
- Также могут отправить пациента на плазмаферез, гемосорбцию – процедуры по очистке крови.
- Иногда вводят перфторуглероды: Перфторан, Оксиферол. Эти эмульсии служат своеобразными «заменителями крови», так как способны транспортировать кислород.
- Обязательным условием является отказ от курения. Если пациент не бросит вредную привычку, эффективность лечения резко снижается.
При облитерирующем тромбангиите эффективны такие операции:
- Поясничная симпатэктомия. С помощью нее нейтрализуют нервные волокна, которые посылают импульсы к сосудам ног, заставляя их сжиматься. Операция помогает расширить сосуды нижних конечностей и улучшить кровообращение в них.
- Грудная симпатэктомия. Выполняется по тому же принципу, только на других нервах. Нормализует кровообращение в руках.
Если у больного развилась гангрена, чаще всего требуется ампутация конечности.
Операция симпатэктомия
Лечение болезни Бюргера зависит от степени запущенности процесса, но однозначно эффективных методов пока не разработано. При любой стадии пациенту необходимо бросить курить — без этого терапия не может быть успешной.
Что включает диагностика
 Диагностика сосудов невозможна без специальных аппаратов, которых чаще всего нет в обычной поликлинике
Диагностика сосудов невозможна без специальных аппаратов, которых чаще всего нет в обычной поликлинике
Обследование начинается с выслушивания жалоб на симптомы, уточнения анамнеза и последующего физического осмотра. Закончив его, врач выписывает направления на анализы и другие виды диагностики.
Некоторые признаки болезни Бюргера являются общими для целого ряда сосудистых патологий, поэтому врачу необходимо отличить её от:
- облитерирующего атеросклероза;
- злокачественного атрофического пустулёза;
- атероэмболии и других поражений.
С этой целью проводится дифференциальная диагностика. Она позволяет поставить верный диагноз по совокупности результатов всех видов обследования. Сюда входят:
- Лабораторные анализы:
- крови (общий, биохимический, коагулограмма, иммунные тесты);
- мочи.
- Методы аппаратной диагностики:
- УЗИ сонных артерий;
- УЗИ, включающее цветовое допплеровское картирование сосудов конечностей, аорты брюшной полости и ее ответвлений;
- мультиспиральная КТ рук или ног;
- реовазография (РВГ) – оценка кровотока через регистрацию электросопротивления после воздействия высокочастотным током на поражённые участки тела;
- ангиография — рентгеновское исследование сосудов с использованием контрастного вещества;
- термография — способ выявления патологических тепловых полей тела.Перечисленные методики дают возможность визуализировать повреждённые сосуды, оценить степень сужения просвета и утолщения стенки, а также определить характер нарушений кровотока.
- Функциональные пробы:
- симптом плантарной ишемии Оппеля — бледность ступни на больной ноге при её поднятии на 45°;
- тест Гольдфлама, позволяющий определить степень нарушения кровообращения путём сгибания-разгибания в области тазобедренных суставов и коленей, в положении лёжа на спине;
- проба Ситенко-Шамовой, с наложением плотного жгута на верхнюю треть бедра. Тест позволяет оценить качество кровотока по времени покраснения кожи в области пережатия;
- коленный феномен Панченко. Пациент, сидя на кушетке, запрокидывает ногу на ногу (больную — поверх здоровой). По ощущениям в области голени, онемению стопы, покалыванию в пальцах, о которых сообщает пациент, врач делает выводы о нарушении кровообращения;
- симптом реакции ногтевой пластины (валика) на сжатие. Концевую фалангу пальца сдавливают 5–10 сек., а затем отпускают. Побледневшая кожа под ногтем должна моментально восстановиться в цвете. Если это происходит дольше, кровообращение в конечности нарушено.
Точную программу диагностики в каждом конкретном случае определяет лечащий врач.
Лечение облитерирующего тромбангиита
Классификация
Медикаментозное лечение включает прием ангиоспазмолитических препаратов (ксантинола никотината, дротаверина, кислоты никотиновой, циннаризина, алпростадила); нестероидных анальгетиков; средств, улучшающих реологические показатели крови (пентоксифиллина, ацетилсалициловой к-ты, дипиридамола) и трофику тканей (витаминов группы В, никотиновой кислоты, аденозинмонофосфата, пирикарбата, даларгина).
Пациентам с облитерирующим тромбангиитом назначается тренировочная ходьба, фотогемотерапия (УФОК, ВЛОК), плазмаферез, гемосорбция, гипербарическая оксигенация, санаторное лечение.
При неэффективности консервативной терапии пациенту необходима консультация сосудистого хирурга. Хирургическое лечение облитерирующего тромбангиита может заключаться в проведении поясничная симпатэктомии, операции обходного шунтирования пораженных сосудов, баллонной ангиопластики или ампутации конечности.
Абсолютный отказ от курения сигарет и табака — единственная проверенная стратегия, которой можно предотвратить прогрессирование болезни Бюргера. Даже курение одной, двух сигарет в день, или даже курение электронных сигарет с никотиновыми картриджами, может держать болезнь Бюргера активной.
Фармакологическая терапия
Пероральные нестероидные противовоспалительные препараты (НПВП) и некоторые анальгетики также можно применять для смягчения ишемической боли, а соответствующие антибиотики должны быть использованы для лечения язв на конечностях.
Помимо экспериментального применения илопроста, антибиотиков и НПВП, все другие формы фармакологического вмешательства, в целом, неэффективны в лечении болезни Бюргера, это в том числе касается стероидов, блокаторов кальциевых каналов, резерпина, пентоксифиллина, сосудорасширяющих средств, антиагрегантов и антикоагулянтов.
Гипербарическая оксигенация
Гипербарическая кислородная терапия в настоящее время применяется в качестве добавочной меры, которая, как было показано, может обеспечить значительное клиническое улучшение у пациентов с язвами от сахарного диабета, с остеомиелитом, с острой ишемией конечности или с некротическими инфекции мягких тканей.
Хирургическое вмешательство
В самом тяжелом и крайнем случаи, хирурги могут поднять вопрос об ампутации конечностей. Такое радикальное вмешательство, как правило, проводится у лиц с незаживающими язвами, гангренами или с неутихаемыми тяжелыми болями. Однако, хирурги должны избегать ампутации всегда, когда это возможно, но, если это необходимо, она должна быть выполнена, но с сохранением как можно большей части конечности.
Прекращение курения обычно излечивает заболевание. Если больной бросает курить, то симптомы болезни могут исчезнуть самостоятельно. В некоторых случаях, особенно при продолжении курения, развивается гангрена, и тогда приходится ампутировать пораженную конечность.
Тепло и умеренные физические нагрузки могут улучшить кровообращение. Иногда врачи назначают средства, расслабляющие гладкую мускулатуру сосудистой стенки и вызывающие расширение сосудов (вазодилататоры). Иногда выполняют операцию по пересечению симпатических нервов, которые регулируют диаметр просвета сосудов, хотя операция отнюдь не всегда оказывается эффективной.
В настоящее время эффективных методов лечения болезни Бюргера не существует. На ранних стадиях облитерирующего тромбангиита специалисты рекомендуют осуществлять консервативное лечение, связанное с:
- Устранением воздействия на болезнь этиологических факторов (в частности, прекращение курения);
- Снятием болей;
- Устранением спазма сосудов с помощью ганглиоблокаторов и спазмолитиков;
- Нормализацией процессов свертываемости крови, улучшением ее реологических свойств;
- Улучшением метаболических процессов в тканях.
В случае отсутствия положительного эффекта от консервативной терапии возникают предпосылки к проведению оперативного вмешательства. С целью снятия спазма периферических артерий хирургами осуществляется поясничная симпатэктомия. В случае вовлечения в патологический процесс сосудов верхних конечностей проводится грудная симпатэктомия.
Эффективность альтернативной методики лечения болезни Бюргера, проходящей клинические испытания — инъекций стволовых клеток — пока еще официально не подтверждена.
Появление некрозов и гангрены на пораженных конечностях является показанием к ампутации. По статистике, примерно 35% пациентов, имеющих данный диагноз, не удается избежать хирургического удаления конечностей.
Причины и факторы риска
Точная причина болезни Бюргера неизвестна. Однако основной фактор вызывающий расстройство — курение табака.
Фактически, большинство ученных предполагают, что употребление табачных изделий в прошлом или в настоящее время является обязательным требованием для диагностики болезни Бюргера. Точная связь, существующая между табачными изделиями и болезнью Бюргера, до конца не изучена.
Некоторые ученые предполагают, что болезнь Бюргера может быть аутоиммунным заболеванием. В некоторых случаях расстройству способствуют травмы рук и ног. Аутоиммунные расстройства возникают, когда естественная защита организма от «чужеродных» или вторгающихся организмов (например, антител), т.е. иммунная система начинает атаковать здоровые ткани по неизвестным причинам.
В развитии и серьезности заболевания есть роль генетических факторов, поскольку распространенность значительно варьируется между этическими группами. Необходимы дополнительные исследования, чтобы определить точную роль, которую играет генетика в развитии заболевания.
Симптомы болезни Бюргера развиваются из-за нарушения кровообращения (ишемии) в определенных областях тела, чаще всего в руках и ногах.
Как проводится лечение?
Лечение заболевания проводят консервативным и хирургическим путем.
Консервативная терапия включает в себя прием медикаментов и физиотерапевтические процедуры. Медикаментозное лечение эффективно на начальных стадиях тромбангиита, но выявить патологию в начале развития удается редко.
Первая рекомендация врачей в начале любой терапии одинакова — бросить курить.
В рамках медикаментозного лечения для борьбы с этим заболеванием назначают следующие препараты:
- Противовоспалительные, например — Преднизолон.
- Сосудорасширяющие, препятствующие образованию тромбов: Илопрост, Вазапростан и другие.
- Разжижающие кровь: Гепарин, Ацетилсалициловая кислота.
- Заменители плазмы, способные обеспечить питание тканей кислородом: Перфторан, Оксиферол.
Клинические рекомендации включают физиотерапевтические процедуры, которые дополняют комплекс медикаментов:
Тренировочная ходьба.
Мягкий массаж конечностей.
Плазмаферез. Процедура по очищению крови, которая заключается в разделении крови на плазму и кровяные тельца. При этом кровь выкачивается из тела пациента, разделяется в центрифуге, а переливается очищенная от токсичной плазмы кровь. Категорически запрещается проводить плазмаферез при открытых кровотечениях или нарушениях коагуляции
С осторожностью применяют при нестабильной гемодинамике, во время менструации у женщин или острых инфекционных заболеваниях.
Гемосорбция. Схожая с плазмаферезом процедура, при которой кровь пациента пропускается через специальный фильтр, на котором оседают токсины.
Фотогемотерапия
Воздействие на кровь пациента ультрафиолетом.
Гипербарическая оксигенация. Лечение кислородом в барокамере.
Хирургическое лечение тромбангиита проводится с помощью вмешательства, после консультации у сосудистого хирурга. К нему прибегают только если консервативная терапия не дает результатов или болезнь находится на последней стадии.
Для лечения этого заболевания применяются следующие операции:
- Симпатэктомия. Операция по удалению какого-либо участка вегетативной нервной системы. Для лечения тромбангиита проводят периартериальную, поясничную и грудную симпатэктомию.
- Шунтирование сосудов. Заключается в создании шунта в месте пораженного участка артерии для восстановления кровотока.
- Баллонная ангиопластика. Установка внутри сосуда специального баллона, который при вздутии расширяет просвет сосуда.
- Ампутация ноги или руки, отмершей на последних стадиях, оставленной без внимания болезни.
Любую операцию лучше проводить в специализированной клинике или центре сосудистой хирургии.
Важно помнить, что при своевременном обращении к врачу и соблюдения всех назначений болезнь удается эффективно лечить без операции
Лечение болезни Бюргера

Прекращение курения замедляет прогрессирование заболевания и снижает степень ампутации у большинства пациентов, но не останавливает болезнь. В острых случаях лекарства и процедуры, которые вызывают увеличение просвета кровеносных сосудов, эффективны в уменьшении боли, испытываемой пациентом. Например, простагландины, такие как Limaprost являются препаратами расширяющими мелкие артерии и облегчающие боль, но они не помогают изменить течение заболевания. Эпидуральная анестезия и гипербарическая кислородная терапия также оказывают аналогичное действие.
В хронических случаях может быть полезна поясничная симпатэктомия. Это уменьшает вазоконстрикцию и увеличивает приток крови к конечностям. Помогает в исцелении и облегчении боли при ишемической язве. Использование фактора роста сосудов и инъекций стволовых клеток является многообещающим в клинических исследованиях.
Санация проводится при некротических язвах. При гангрене часто необходимо удаление больной части. Ампутация выше колена и ниже колена требуется редко. Стрептокиназа применяется в качестве лекарственной терапии после проведения радикальной операции, в некоторых случаях.
Предостережение!
Не пытайтесь заменить медикаменты народными средствами – это приведет к дальнейшему развитию заболевания. Это особенно верно для пациентов с атеросклерозом 3 степени и выше. Традиционная медицина предлагает много инструментов борьбы с болезнью, которые можно дополнить народными методами, что сделает их еще более успешными.
Консервативное лечение

Лечение болезни Бюргера основано на симптомах и степени заболевания. В некоторых случаях, когда люди бросают курить, может возникнуть полная ремиссия расстройства.
Консервативное лечение может включать препараты:
- антикоагулянты – предотвращающие свертывание крови;
- вазодилататоры – препараты, увеличивающие диаметр кровеносных сосудов;
- средства предотвращающие воспаление;
- антибиотики (анальгетики) – уменьшающие боль.
Примечание!
В случаях, когда другие методы лечения не помогли, назначают препарат, известный как трепростинил натрия. Первоначальные результаты показывают, что это лекарство может быть клинически полезным для лечения больных людей.
Хирургическое лечение
В некоторых случаях операция может стать необходимой. Пострадавших людей оперируют, во время процедуры происходит разрушение нервных окончаний, прерывая нервный путь и улучшая кровоснабжение пораженной конечности. Хирургия может попробовать обходные процедуры, чтобы обойти заблокированные или узкие окклюзированные вены и артерии. В тяжелых случаях хирурги вынуждены удалить палец или ногу или часть руки, или ноги.
Восстановление перфузии является типом хирургии, исследуемой как лечение болезни Бюргера. Этот вид операции на венах и артериях может улучшить кровообращение в сочетании с лекарственной терапией.
На заметку!
Дополнительные методы лечения изучаются для лечения болезни Бюргера. Факторы роста, которые стимулируют ангиогенез для ускорения заживления и облегчения боли являются полезными. Имплантируемые стимуляторы нерва были изучены для лечения боли, связанной с болезнью Бюргера.
Клиническая картина
Страдают облитерирующим эндартериитом преимущественно мужчины молодого возраста – от 18 до 40 лет. Поражаются, как правило, дистальные отделы магистральных сосудов нижних конечностей, а в четверти случаев – верхних конечностей. Гораздо реже в патологический процесс вовлекаются сосуды головы, шеи, внутренних органов и сердца.
Если патологический процесс затрагивает поверхностные вены конечностей, дебютирует он остро, часто – после инфекционного заболевания, травмы или переутомления. Сопровождается болью ноющего характера по ходу подкожных вен, которые визуально утолщены, кожа над ними плотная, отечная. Больного беспокоит тяжесть в ногах, будто они чем-то налиты, а также жжение и зуд, повышение температуры тела до субфебрильных значений. Тромбофлебиты носят «мигрирующий» характер, поражают то один участок сосуда, то другой.
Болезнь может протекать по-разному. Выделяют такие варианты ее течения:
- Острое, злокачественное. Развивается в возрасте от 18 до 25 лет, стремительно прогрессирует и в течение 3-12 месяцев приобретает системный характер.
- Подострое, волнообразное. Характеризуется чередованием периодов ремиссии и обострения, которые могут быть совершенно разной продолжительности.
- Хроническое. Болезнь постепенно прогрессирует в течение многих лет. Чаще развивается у лиц достаточно зрелого возраста – в 30-35 лет. Протекает наиболее благоприятно, часто сочетается с атеросклерозом.
Также в течении болезни выделяют 2 стадии: спастическую и органическую.
Спастическая стадия, она же функциональная, протекает малосимптомно. Больные предъявляют жалобы на онемение в нижних отделах конечностей, зуд, периодически возникающее похолодание, тяжесть в этих областях, их зябкость. Они быстро устают, как правило, под воздействием физической нагрузки или других провоцирующих факторов
Больные редко обращают внимание на все эти симптомы, поскольку они беспокоят не всегда, а возникают лишь периодически. Иногда появляется неинтенсивная боль в конечностях и невыраженная перемежающаяся хромота. Изменения в сосудах на этой стадии лишь начальные и пока еще обратимые, однако они постепенно усугубляются и при отсутствии лечения приводят человека к следующей стадии заболевания
Стадия облитерации, или органическая, сопровождается симптомами регионарной ишемии, то есть резко нарушенного кровотока и связанного с ним дефицита кислорода в тканях пораженной области. Симптомами становятся:повышенная утомляемость пораженных конечностей; повышенная чувствительность их к воздействию холода; нарушение потоотделения; онемение; перемежающаяся хромота
Изменения в сосудах на этой стадии лишь начальные и пока еще обратимые, однако они постепенно усугубляются и при отсутствии лечения приводят человека к следующей стадии заболевания. Стадия облитерации, или органическая, сопровождается симптомами регионарной ишемии, то есть резко нарушенного кровотока и связанного с ним дефицита кислорода в тканях пораженной области. Симптомами становятся:повышенная утомляемость пораженных конечностей; повышенная чувствительность их к воздействию холода; нарушение потоотделения; онемение; перемежающаяся хромота.
Объективно температура тканей над пораженной областью снижена, потоотделение нарушено, цвет и рост волос и ногтей изменены. Тургор и эластичность этих тканей также снижены. Кожа истончена, легко собирается в складку, подкожная клетчатка, мышцы голени и стопы атрофированы. Больной отмечает частые гнойничковые заболевания этой части тела. На далеко зашедших стадиях имеет место атрофия даже костных структур голени и стопы.
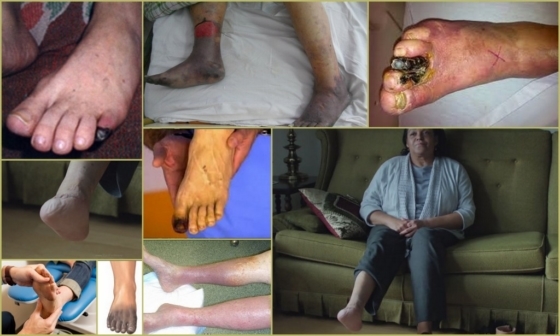
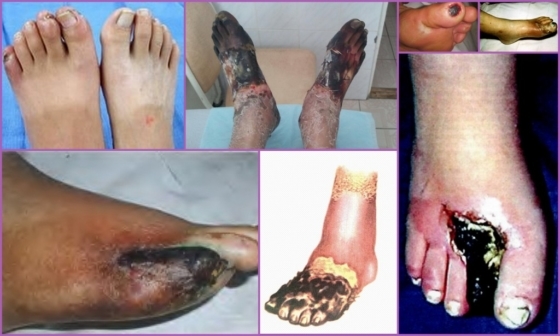
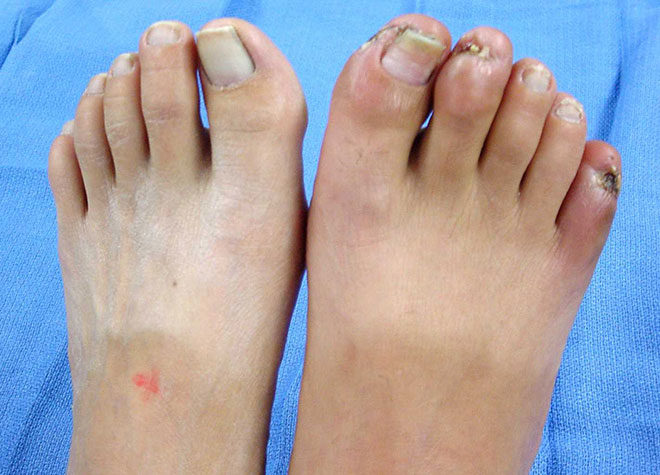
Дальнейшее прогрессирование патологического процесса характеризуется появлением на коже поверхностных, а позже – глубоких язв с последующим формированием гангрены. Больной отмечает интенсивную боль в области язвенных дефектов, которая беспокоит его даже в покое. Они легко инфицируются и практически не поддаются консервативному лечению.
Также на поздних стадиях болезни Винивартера-Бюргера поражаются лимфатические сосуды, и возникает паралич капилляров. Это сопровождается посинением тканей (цианозом) стопы и голени и развитием влажной гангрены, а также ярко выраженными симптомами интоксикации организма вплоть до сепсиса.
Выделяют 4 степени ишемии конечности:
- I — субклинические проявления, сопровождающие спастическую стадию болезни;
- II – перемежающаяся хромота;
- III – боли в конечности в состоянии покоя;
- IV – язвенно-некротические дефекты в пораженной области.
Болезнь Бюргера — лечение
На сегодняшний день эффективных методов, позволяющих окончательно вылечить болезнь Бюргера не разработано. Прежде всего лечение болезни начинается с однозначного отказа от курения. Для развития коллатераралей сосудов конечности рекомендована дозированная ходьба. Спазмы сосудов устраняют при помощи препаратов никотиновой кислоты, периферических холинолитиков (падутин, андекалин), ганглиоблокаторов и спазмолитиков. Для нормализации функционирования ЦНС применяют анксиолитики и седативные препараты. Больным с вторичной инфекцией показан прием антибиотиков. Для нормализации противосвертывающей и свертывающей систем крови назначаются антикоагулянты (фраксипарин, клексан, гепарин). Для увеличения в капиллярах текучести крови назначают клопидогрель и аспирин.
Оперативное лечение болезни Бюргера заключается в проведении таких радикальных операций как шунтирование (в обход суженного артериального участка создается шунт), эндартериоэктомия (на протяжении закупорки артерии удаляется эндотелий сосуда), протезирование (установка эксплантатов) и стентирование (в сосуд устанавливается каркас-стенка). При некрозе пораженных пальцев верхних конечностей проводится ампутация. При гангрене пальцев или всей стопы проводится экономная (низкая) ампутация
Прогноз болезни Бюргера. К сожалению более 35% пациентов с болезнью Бюргера избежать ампутации не смогут. Гораздо чаще пораженные отделы конечностей ампутируют людям, которые не вняли предостережению и продолжили курить. Сопутствующий сахарный диабет также негативно сказывается на дальнейшем качество жизни.
Рекомендации к образу жизни
 По возможности необходимо побольше гулять, насыщая ткани кислородом
По возможности необходимо побольше гулять, насыщая ткани кислородом
Облитерирующий тромбангиит развивается годами. Чтобы продлить периоды ремиссии и сделать менее тяжёлыми обострения, людям с таким диагнозом рекомендуется:
- избегать любых повреждений конечностей;
- ежедневно, если нет боли и признаков гангрены, ходить пешком не менее четверти часа;
- избегать серьёзных стрессов и непосильных физических нагрузок;
- отказаться от курения, употребления алкоголя, обилия вредной пищи (жирной, сладкой, солёной, фастфуда);
- избегать самолечения, в том числе препаратами, влияющими на состав крови;
- пересмотреть рацион и обогатить его продуктами, укрепляющими стенки сосудов и поддерживающими оптимальную вязкость крови;
- своевременно и полностью лечить выявленные патологии, особенно инфекционные;
- не пропускать визиты к врачу и с точностью выполнять его назначения.
Всё это можно рекомендовать и в качестве профилактических мер.
Диагностика
Чтобы выявить болезнь Бюргера, врач проведет такие функциональные пробы:
- Проба Оппеля. При поднятии пораженной конечности вверх наиболее отдаленная ее часть (стопа) начинает бледнеть.
- Проба Гольдфлама. Больному предлагают лечь на спину и выполнить столько полных сгибаний и разгибаний ног (в коленных и тазобедренных суставах), сколько он сможет. При нарушении кровообращения усталость наступает через 10–20 повторений.
- Проба Панченко. Вам скажут сесть и закинуть одну ногу на другую. При расстройстве кровообращения через несколько секунд или минут вы почувствуете боль в икре, онемение и «мурашки» в стопе ноги, которая находится сверху.
- Проба Шамовой. Ногу освобождают от одежды. Вы поднимаете ее вверх. На бедро накладывают специальную манжетку. В нее нагнетают воздух до того предела, когда на ногу будет приходиться давление выше артериального систолического в ней. Ногу укладывают в горизонтальное положение. Оставляют манжетку на 4–5 минут, а потом быстро снимают. Через полминуты после снятия тыльная сторона пальцев должна покраснеть. Если этого это происходит только спустя 60–90 секунд – у вас легкая недостаточность кровообращения; через 1,5–3 минуты – расстройство кровообращения средней степени; спустя более 3 минут – значительная недостаточность кровоснабжения.
Для точной постановки диагноза врач отправит вас на рентгеновскую ангиографию и ультразвуковое дуплексное сканирование – современные высокоточные методы обследования сосудов. Реовазографию – метод оценки кровообращения в конечностях. Допплеровскую флоуметрию – диагностическую процедуру, с помощью которой можно исследовать микроциркуляцию в мелких сосудах.
Также проводят анализ крови на циркулирующие иммунные комплексы.
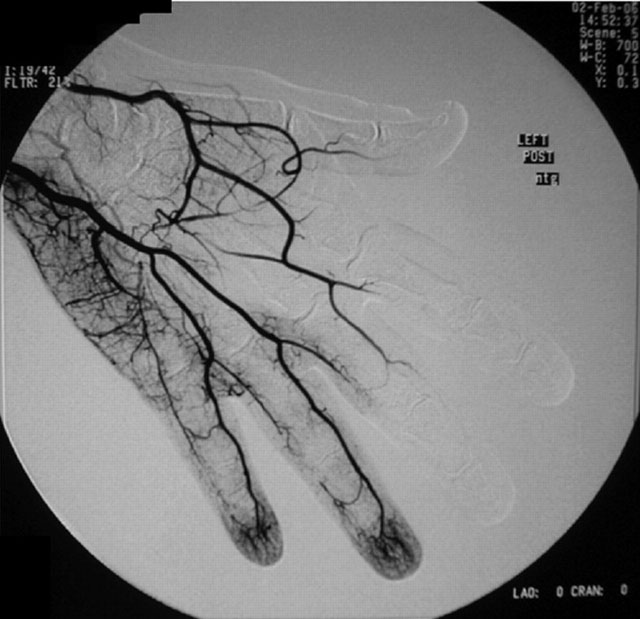 На ангоиграмме руки видны многочисленные окклюзии в области артерий и неполную ладонную дугу. У пациентки гангрена указательного пальца
На ангоиграмме руки видны многочисленные окклюзии в области артерий и неполную ладонную дугу. У пациентки гангрена указательного пальца
Лечение
Единого оптимального метода терапии болезни Бюргера на сегодняшний день не разработано, и лечение, чаще всего направлено на восстановление нормального кровотока.
В список применяемых препаратов входят:
- Холинолитики – андекалин (блокируют эффект побудителя нервного возбуждения).
- Никотиновая кислота (витамин B3, витамин B5, витамин PP).
- Ганглиоблокаторы (тормозит передачу нервного импульса).
- Спазмолитики (уменьшают спазмы).
- Седативные (успокоительные).
Последние применяются для нормализации функций центральной нервной системы. Действие остальных направлено на устранение спазма сосудов и возобновление нормального кровотока.
Медикаментозная терапия не гарантирует отсутствие осложнений.
Очень часто для остановки болезни Бюргера прибегают к хирургическим методам:
- Шунтированию – поврежденные ткани кровоснабжаются за счет шунта, который хирургическим путем вводится в обход пораженной артерии.
- Эндартерэктомии – удалению пораженного эндотелия сосуда.
- Протезированию и стентированию – установке специальных приборов, поддерживающих нормальный диаметр сосуда.
- Ампутация – при гангрене. Во время операции врачи стараются удалить как можно меньший участок, одновременно исключив возможность распространения заболевания.
Что такое болезнь Бюргера
Термин «облитерирующий тромбангиит» появился в конце XIX века еще за 2 года до того, как ее патогенез был изучен врачом Феликсом фон Винивартером. Позже полное клинико-анатомическое описание было сделано врачом Лео Бюргером. И лишь в середине XX века заболевание было выделено в отдельную нозологическую единицу.
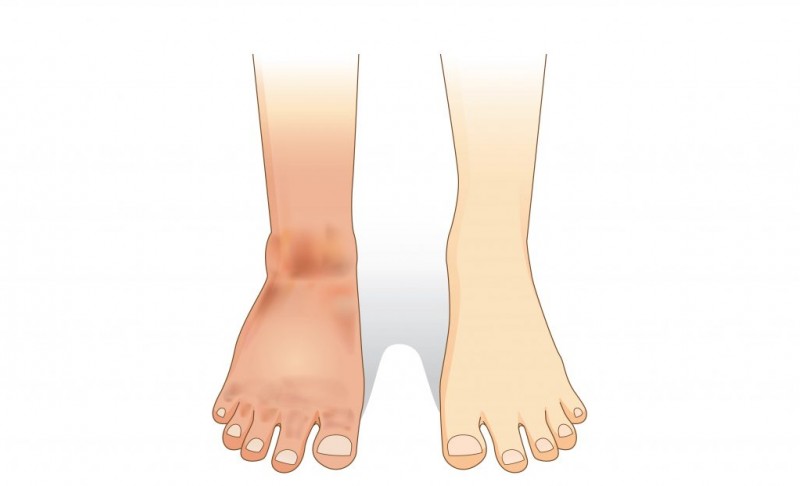
При облитерирующем тромбангиите происходит полное «запаивание» просвета кровеносного сосуда тромбами вследствие патологического изменения стенок и увеличения вязкости крови. Болезнь Бюргера — удел представителей мужского пола в возрасте от 18 до 40 лет. Это системное хроническое иммунновоспалительное прогрессирующее заболевание, от которого страдают вены и артерии конечностей.
Воспаление поражает все три слоя сосудистой стенки. В результате патологических изменений за счет гиперплазии внутренней оболочки (интимы) сужается просвет сосудов, они забиваются тромбами. Процесс начинается в мелких дистальных сосудах стопы, постепенно захватывая более крупные артерии — подколенную, бедренную и подвздошную. В них развиваются атеросклеротические изменения. Поражение артерий сочетается с обширным тромбофлебитом поверхностных ножных вен. Нарушение кровообращения ведет к ишемии прилегающих тканей и вызывает их трофическое поражение — некроз и гангрену.
Патологию делят на три типа по калибру пораженных сосудов:
- Дистальный — окклюзия мелких и средних сосудов голени и стопы, при этом крупные артерии остаются проходимыми (наблюдается более чем 60% случаев).
- Проксимальный тип — изменения касаются крупных артерий и вен (не более 15% случаев).
- Смешанный тип — поражаются мелкие, средние и крупные сосуды (встречается у пятой части пациентов).
Клиника
В зависимости от степени недостаточности кровообращения пораженной конечности различают четыре стадии облитерирующего эндартериита:
- 1 стадия (ишемическая) — стадия функциональной компенсации. Больные отмечают зябкость, иногда покалывание и жжение в кончиках пальцев, повышенную утомляемость и усталость. При охлаждении конечности приобретают бледную окраску, становятся холодными на ощупь. При прохождении со скоростью 4 — 5 км/ч расстояние более 1000 м у больных возникает перемежающаяся хромота. Она заключается в том, что больной начинает испытывать боли в икроножных мышцах голени или стопе, заставляющие его останавливаться. В патогенезе данного симптома имеет значение ряд факторов и, в частности, недостаточное кровоснабжение мышц, нарушение утилизации кислорода, накопление в тканях недоокисленных продуктов обмена веществ. Пульс на артериях стоп в этой стадии ослаблен или не определяется.
- 2 стадия (трофических расстройств) делится на:
- 2А стадия — перемежающаяся хромота возникает при прохождении дистанции свыше 200 м и до 1000 м.
- 2Б стадия — перемежающаяся хромота возникает при прохождении дистанции менее 200 м. Кожа стоп и голеней теряет присущую ей эластичность, становится сухой, шелушащейся, на подошвенной поверхности выявляется гиперкератоз. Замедляется рост ногтей, они утолщаются, становятся ломкими, тусклыми, приобретая тусклую или бурую окраску. Нарушается рост волос на пораженной конечности. Начинает развиваться атрофия подкожной жировой клетчатки и мелких мышц стопы. Пульс на артериях стоп не определяется.
- 3 стадия (язвенно-некротическая):
- 3А стадия — возникают боли в покое, без ишемического отёка.
- 3Б стадия — боли возникают в покое, с ишемическим отёком(критическая ишемия). Кожа становится истонченной и легкоранимой. Незначительные травмы вследствие потертостей, ушибов, стрижки ногтей приводят к образованию трещин и поверхностных болезненных язв. Для облегчения болезненных ощущений больные придают конечности вынужденное положение, опуская её книзу. Прогрессирует атрофия мышц голени и стопы.
- 4 стадия (гангренозная):
- 4А стадия — наличие некротических изменений в пальцах стопы с перспективой сохранения их опорной функции.
- 4Б стадия — нежизнеспособность тканей стопы (гангрена), требующая высокой ампутации. Происходят деструктивные изменения. Боли в пальцах стоп становятся постоянными, невыносимыми. Образующиеся язвы обычно располагаются в дистальных отделах конечностей, чаще на пальцах. Края и дно их покрыты грязно-серым налетом, грануляции отсутствуют, в окружности имеется воспалительная инфильтрация. Гангрена протекает чаще по типу влажной. Трудоспособность больных утрачена.
Жалобы больных связаны с хронической ишемией нижних конечностей. Больные жалуются на зябкость конечностей, высокую чувствительность к низкой температуре, слабость нижних конечностей, онемение, парестезию, судороги, боль при ходьбе или в покое, изменение цвета кожных покровов (бледная, синюшная, багрово-синюшная), отёк тканей, трофические расстройства в виде язв в области пальцев и стоп, некрозов или гангрены.
Диагностика Облитерирующего тромбангиита (болезни Бюргера):
Лабораторные данные неспецифичны. Показатели воспалительной и иммунной активности не определяются.
Диагноз. Отсутствие характерных клинических и лабораторных признаков затрудняет диагноз. Однако при появлении жалоб на перемежающуюся хромоту у мужчин 40-50 лет, злостных курильщиков можно думать об ОТ. При ангиографии определяется сегментарное симметричное сужение сосудов, что отличает эти изменения от атеросклеротического процесса, для которого характерны асимметрия и диффузное поражение на протяжении сосуда.
Дифференциальный диагноз. Болезнь дифференцируют от облитерирующего атеросклероза, который обычно начинается в более позднем возрасте, поражение сосудов характеризуется асимметричным, медленным нарастанием симптоматики ишемии и наличием атеросклеротического процесса в других сосудах. При наличии синдрома Реино ОТ необходимо отличать от других васкулитов и ДБСТ.
Заключение
Облитерирующий эндартериит – хроническое заболевание, поражающее наиболее удаленные отделы средних и мелких артерий и вен конечностей. Неуклонно прогрессирует. Возникает в случае наличия генетической предрасположенности и воздействия на организм неблагоприятного фактора – табачного дыма.
Проявляется болью в пораженном участке конечности, перемежающейся хромотой и симптомами ишемии окружающих тканей.
Основу диагностики составляют инструментальные методы исследования – УЗИ, дуплексное сканирование, ангиография.
Лечение в зависимости от стадии заболевания может быть консервативным, хирургическим или же комплексным. Консервативное лечение включает в себя препараты, улучшающие периферическое кровообращение и обмен веществ в сосудистой стенке. Объем хирургического вмешательства может варьироваться от восстановления проходимости пораженного сегмента артерии до ампутации конечности.
Д. м. н., проф. Аствацатрян А. В. читает лекцию об облитерирующем эндартериите:
https://youtube.com/watch?v=DByKsXeqYss
Об облитерирующем эндартериите в программе «Жить здорово!» с Еленой Малышевой (см. с 34:37 мин.):
https://youtube.com/watch?v=u3JAh8mf1VE