Массивный прогрессирующий некроз печени
Содержание:
Механизм и причины развития нарушений
Печень синтезирует фермент, который отвечает за свертываемость крови. Она может восстанавливаться, даже если остается 25 % живых клеток. Однако при тяжелых осложнениях это происходит не всегда. Многие патологии печени проявляются не сразу, поэтому и лечение не проводится своевременно. Это приводит к тому, что клетки паренхимы органа погибают, то есть запускаются некротические механизмы.
При разрушении паренхимы сначала развивается некробиоз, который заканчивается омертвением гепатоцитов, остановкой обмена веществ. Пораженная ткань обладает четкими границами и начинает разлагаться. Этот процесс прогрессирует с разной скоростью:
- При сверхостром некрозе гепатоциты полностью погибают на протяжении недели после появления первых признаков. Орган прекращает работу.
- От 8 до 28 дней длится острый процесс, встречается он чаще у молодых людей.
- Вялотекущий вид некроза без выраженных симптомов продолжается от 2 недель до 3 месяцев.

Прогрессирующий некроз
При некрозе изменяется клеточное ядро. В цитоплазме уменьшается количество рибонуклеопротеинов и гликогена, увеличивается уровень кислой фосфатазы. Патология в большинстве случаев не излечивается. Врачи способны лишь замедлить ее развитие, продлить человеку жизнь. Смерть наступает от печеночной комы или сепсиса.
Причин патологии множество. Клетки паренхимы погибают вследствие таких процессов:
- травмирование органа;
- отравления химикатами, ядами и лекарствами, например, вследствие бесконтрольного приема Парацетамола, Аспирина, амиодаронов;
- запущенный гепатит;
- эндокринные нарушения;
- присутствие раковых опухолей;
- изменения в метаболизме;
- тяжелые поражения сердца и сосудов;
- инвазия глистов;
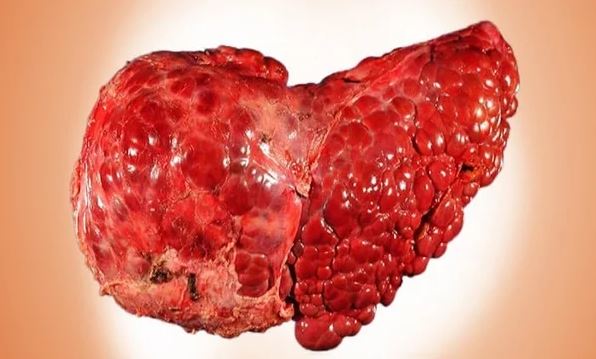
- цирротические процессы;
- ожирение;
- диабет;
- гемохроматоз;
- холецистит и холангит;
- токсикоз беременных;
- нарушения кровообращения в органе;
- аутоиммунные патологии;
- употребление спиртного и наркотиков. Этанол может разрушать гепатоциты как постепенно, при регулярном употреблении спиртного, так и спровоцировать массовую гибель клеток при единоразовом приеме слишком большой дозы спиртного (печень не способна сразу переработать больше 2 бутылок водки;
- облучение;
- врожденные нарушения метаболизма меди.
Восстановление функций железы
Лечение острого некроза осуществляется в интенсивной терапии. В первую очередь необходимо устранить последствия печеночной недостаточности. Врачи постоянно контролируют витальные функции, концентрацию глюкозы и азотистых шлаков, а также уровень электролитов в крови. Чтобы не допустить кровотечения, больному вводят витамин К.
Переливание факторов крови не имеет смысла, вместо этого назначают медикаменты, которые угнетают выработку соляной кислоты, а значит, препятствуют формированию язв в желудке и кишечнике. Если у больного появляются судороги, то дают Диазепам.
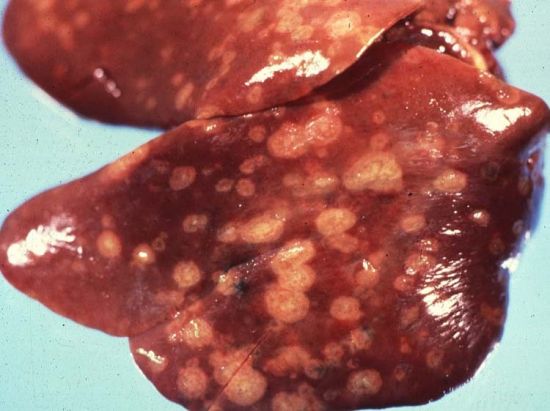 Тяжелый некроз печени требует назначения внутривенного питания
Тяжелый некроз печени требует назначения внутривенного питания
Улучшение функций почек вероятно только при нормализации функций печени. Диализ или гемосорбция в большинстве случаев приводит к массивным геморрагиям, суперинфекциям, а значит, терапевтические мероприятия должны способствовать в первую очередь восстановлению работы печени.
Выраженность печеночной энцефалопатии прогрессирует при поступлении в организм азотсодержащих веществ. Непереваренные остатки, которые проникают в толстую кишку, расщепляются кишечной микрофлорой (гнилостными бактериями), а продукты их распада попадают в системный кровоток и повреждают клетки головного мозга. Поэтому больных печеночной энцефалопатией переводят на внутривенное введение аминокислотных растворов (заменяют питание), также назначают пероральный прием антибиотиков и лактулозы.
Ни один метод, применяемый с целью заместить функции печени, не демонстрирует достаточной эффективности. Диализ, заменное переливание крови, плазмаферез, гемосорбция не дают желаемого результата, в отдельный случаях можно получить положительный эффект при гемосорбции на активированном угле с простациклином (дают для подавления агрегации тромбоцитов).
Таким образом, лечение некроза заключается в устранении этиологического фактора (отказ от алкоголя, выведение токсинов, нормализация кровообращения). С помощью антибактериальной и дезинтоксикационной терапии снижают патологическое воздействие токсических веществ и выводят их из кровотока.
Аммиачная интоксикация устраняется при приеме раствора глутаминовой кислоты или орницетила. Антибиотики назначаются для подавления бактериальной кишечной флоры, а клизмы слабительные и лактулоза снижают выраженность гнилостных процессов в кишке. Необходима и коррекция жизненно важных функций.
Печеночную недостаточность у больных устраняют назначением диеты, ограничивающей или исключающей употребление белка (в тяжелых случаях обеспечивается зондовое или парентеральное питание), и нормализацией электролитных нарушений и кислотно-щелочного равновесия крови, для чего вводят внутривенно 5% раствор глюкозы, витамины В6 и В12, липоевую кислоту, Эссенциале, Кокарбоксилазу, Панангин.
При стремительном развитии отека мозга и печеночной энцефалопатии, когда терапевтические мероприятия не дают положительных результатов в течение суток, единственное, что может помочь больному, — это трансплантация печени. Провести операцию быстро сложно, а даже если удается пересадить донорский орган, то выживаемость больных в течение года до 65%.
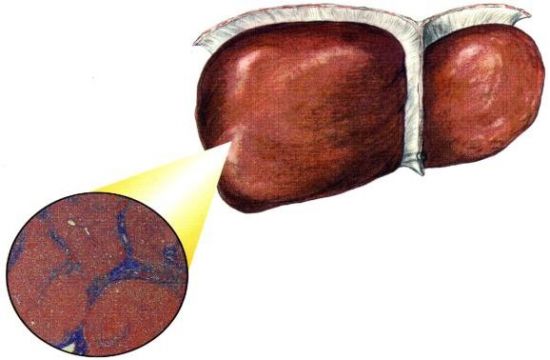 При некрозе железы функция органа может нормализоваться полностью или же частично (ставят диагноз постнекротический цирроз)
При некрозе железы функция органа может нормализоваться полностью или же частично (ставят диагноз постнекротический цирроз)
При гибели гепатоцитов прогноз на восстановление зависит от многих факторов: от возраста больного, причины отмирания ткани, длительности патологического процесса, выраженности полиорганной недостаточности, присутствия инфекционных осложнений и прочих.
Плохой прогноз обычно для пациентов, возраст которых меньше 10 лет или больше 40, у которых присутствует сильный метаболический ацидоз, между появлением желтухи и энцефалопатии более семи дней, уровень билирубина больше 300 мкмоль/л. Как правило, причиной летального исхода при патологии становятся неврологические расстройства, массивные геморрагии, сепсис, ухудшение жизненно важных функций (остановка дыхания, нарушение кровообращения), почечная недостаточность.
Предотвратить гибель клеток печени можно только при своевременном выявлении и терапии заболеваний, которые способны привести к развитию патологического процесса. Поэтому если появились симптомы некроза печени, то необходимо сразу обращаться к врачам.
Разновидности и формы некроза
Омертвение клеток считается многогранным процессом. Происходит он под воздействием определенных факторов. Основной опасностью болезни является стремительное развитие. Так, согласно скорости течения некроз бывает:
- сверхострым. Появление первых симптомов сопровождается стремительным прогрессированием болезни, на весь процесс уходит не более одной недели;
- острым. Период развития занимает до 4 недель, за это время состояние человека быстро ухудшается;
- подострым. Особенностью процесса является его медленное течение и развитие. На данном этапе прогрессирование симптомов заболеванияе фиксируется спустя 2-4 недели, после начала разрушения органа. Подострый вид болезни характерен для лиц, возрастом старше 40 лет.

Бесконтрольное использование препарата парацетамол вызывает отмирание клеток и тканей
Подразделяют некроз и по степени распространения. Согласно представленной классификации он бывает локальным, фокальным, моноцеллюлярным, массивным, мостовидным и парацетамольным. Локальный вид характеризуется поражением определенного участка, патология не распространяется на соседние ткани и клетки. Фокальный некроз развивается исключительно на клеточном уровне, без поражения окружающих систем. Моноцеллюлярный вид характеризуется образованием нескольких очагов, как на поверхности органа, так и внутри. Массивный некроз печени сопровождается отмиранием клеток большей части паренхимы. Мостовидный или ацинарный вид, считается одним из самых опасных разновидностей. Для него характерно образование нескольких очагов, которые по мере прогрессирования сливаются друг с другом. Парацетамольный вид вызван бесконтрольным использованием препарата Парацетамол, сопровождается отмиранием клеток и тканей.
Какие бывают формы заболевания
Некроз подразделяется не только по видовым признакам, но и формам. Многочисленные исследования позволили выявить следующие разновидности болезни:
- коагуляционную;
- колливакционную;
- фокальную;
- ступенчатую;
- фульминантную;
- мостовую.
Коагуляционная форма сопровождается нарушением белкового обмена. Для патологии характерно быстрое разрушение клеток паренхимы, что обусловлено патологической ферментной активностью. Основным провокатором некроза выступает стремительное прогрессирование гепатита В.
Колливакционная форма сопровождается разрушение клеток с низким содержанием белка. Отличительной чертой патологии является развитие нескольких очагов поражения. Все они локализуются поодаль от источников кровоснабжения.
Ступенчатая форма сопровождается отмиранием клеток рядом с портальной веной. Основными провокаторами болезни выступают гепатиты и циррозы. Особенностью ступенчатого некроза является наличие здоровых участков внутри некротического очага.
Фульминантная форма считается самой тяжелой, для нее характерно моментальное отмирание клеток печени, в силу большого количества гепатоцитов. Практически в 99% случаев развитие патологии приводит к печёночной коме.
Мостовая форма сопровождается слиянием нескольких очагов в единый некротический участок. Отличительной чертой данной разновидности является частичная или полная гипоксия клеток, что усложняет процесс восстановление органа. Основной опасностью мостовой формы является выброс в организм опасных веществ, что приводит к тяжелой интоксикации.
Эффективное лечение
Если прогрессирует токсический некроз печени, первым делом требуется полностью пересмотреть предписанную ранее медикаментозную терапию. Не исключено, что массовое отмирание клеток вызвано длительным применением медицинских препаратов по показаниям врача или методом поверхностного самолечения. Если не устранить этот патогенный фактор, гибель функциональной ткани продолжится.
Пациент с таким заболеванием должен навсегда отказаться от вредных привычек, выбрать для себя лечебную диету, профилактику в стадии ремиссии. Консервативное лечение зависит от этиологии патологического процесса, его основная задача – прекратить интоксикацию организма, восстановить ткани паренхимы в полном объеме
Для успешности врачебных мероприятий важно знать, какова основная причина недуга:
- Если патогенным фактором являются токсические вещества, после устранения контакта с таковыми показано промывание желудка, введение антидота, плазмофорез, очистительные клизмы с последующей симптоматической терапией.
- Если некроз печени прогрессирует на фоне инфекционного заболевания, обязательно проведение антибактериальной терапии, дополнительный прием сульфаниламидов. Для восстановления функций пораженного органа не лишним будет пероральный прием гепатопротекторов, представленных “Гептралом”, “Эссенциале Форте” и “Урсохолом”.
Комплексное лечение также предусматривает укрепление иммунитета, нормализацию сердечной деятельности, улучшение проходимости кровеносных сосудов и восстановление регенеративных свойств организма. Благоприятный прогноз уместен, если болезнь диагностирована на ранней стадии, при условии четкого соблюдения всех врачебных предписаний.
В запущенных клинических картинах врачи проводят хирургическое вмешательство, которое предусматривает иссечение пораженных участков печени. Называется такая операция «Нэкрэктомия», проводится после определения границ некроза. Ткани пораженного органа склонны к стремительной регенерации, поэтому после удаления омертвевших клеток в скором времени появятся новые – уже здоровые сегменты. Такие операбельные методы требуют предварительной подготовки, предусматривают длительный реабилитационный период во избежание осложнений. Перед операцией показана активизация регенеративного и иммунологического потенциала органического ресурса, определение уровня свертываемости крови, проведение симптоматического лечения.
Если диагностирован фульминантный некроз органа, врачи не исключают трансплантацию печени, но такое хирургическое вмешательство проводится в исключительных случаях, не всегда благополучно для клинического больного. Народные методы не могут быть основой комплексного подхода к проблеме, задействуют их в период реабилитации для скорейшей регенерации клеток печени.
Чтобы избежать такого патологического процесса с прогрессирующими осложнениями, требуется своевременно контролировать состояние здоровья, регулярно проходит плановый осмотр узкопрофильных специалистов
Важно отказаться от вредных привычек, контролировать суточный рацион, избегать самолечения сомнительными медицинскими препаратами, своевременно лечить частичную интоксикацию органического ресурса, обращать особое внимание на симптомы больной печени
Как проявляется некроз печени
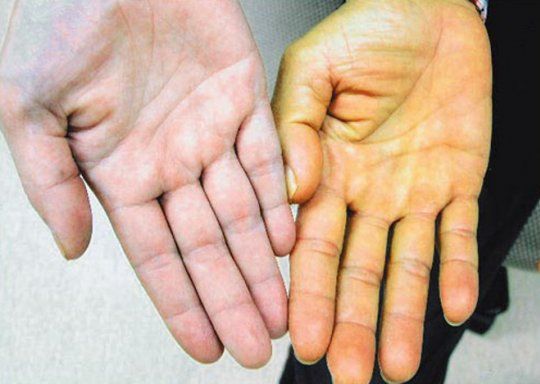
Клиника заболевания будет зависеть от размера пораженного участка паренхимы. Как правило, возникает симптоматика, которая характерна для постепенно нарастающей печеночной недостаточности, развивается печеночная энцефалопатия и кома. Первыми вестниками некроза может быть болезненность в правом подреберье, несильно выраженное увеличение железы, пожелтение кожи и склер, тошнота и рвота.
Если некроз затронул большое количество печеночных клеток, то активируется иммунная система, чтобы отграничить очаг поражения от нормальной ткани, а это приводит к отеку органа, увеличению паренхимы и растяжению капсулы, поэтому появляется болезненность в подреберье, которая может распространяться на правые лопатку и поясницу.
Если в последующем орган уменьшился и болевые ощущения прекратились, то это говорит об отмирании многих гепатоцитов, а значит, ухудшается и прогноз на выживание.
При некрозе печени снижается дезинтоксикационная функция органа, что приводит к накоплению токсических соединений в организме и повреждению всех его систем.
Прежде всего страдает головной мозг, поскольку скопившиеся ядовитые вещества и аммиак раздражают нейроны и провоцируют развитие печеночной энцефалопатии. Появляется при патологии повышенная сонливость, забывчивость, дрожь в конечностях, неадекватные поступки, агрессивность.
Перед коматозным состоянием больному сложно ориентироваться в пространстве и времени, появляется мышечный тонус со спазмами мускулатуры, нарушается память. Увеличивающийся отек мозга может спровоцировать расстройство витальных функций, например, вызвать остановку дыхания, брадикардию (снижение частоты пульса), артериальную гипотензию (снижение артериального давления).
При проникновении продуктов распада печеночных клеток в почечные канальцы происходит дисфункций почек. Гепаторенальный синдром обнаруживается примерно у 50% больных с некрозом печени. Ухудшение в работе почек вызывает нарушения электролитных показателей и еще большее скопление продуктов распада в кровеносной системе. Рост уровня токсинов усиливает выраженность печеночной энцефалопатии и отека мозга.
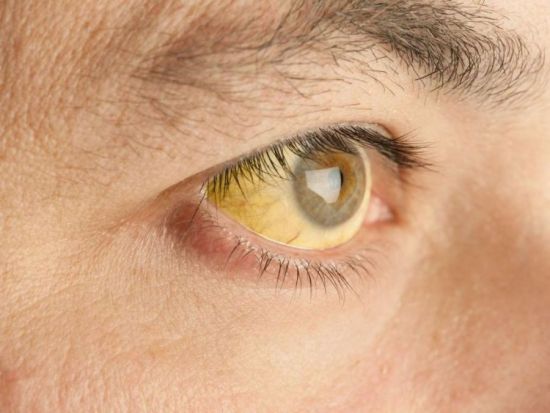 Пожелтение склер – один из первых признаков нарушения работы печени
Пожелтение склер – один из первых признаков нарушения работы печени
Из-за гибели клеток значительно снижается синтез соединений, а это влечет развитие ДВС-синдрома, поскольку нарушается продукция белков и фибринолитических ферментов, отвечающих за свертывание крови. Прекратить массивное кровотечение вливанием факторов свертывания чаще всего не получается, потому что для их активации необходимо участие железы
Циркуляция по кровотоку ядовитых веществ способствует формированию в кишечнике и желудке выраженных геморрагий. Немаловажную роль в этом играет и повышенная продукция соляной кислоты, которая растет из-за некроза печени. Предотвратить желудочно-кишечные кровотечения можно принимая с профилактической целью ингибиторы протонного насоса.
Некроз печени часто способствует развитию генерализованной инфекции. При формировании полиорганной недостаточности повышается проницаемость стенки кишечника, а значит, бактерии из кишечника без труда попадают в кровоток, кроме того, нарушаются защитные механизмы (снижается общий и местный иммунитет).
Некроз печени может протекать по желтушному или холестатическому вариантам. Чаще встречается желтушный вариант, когда больной жалуется на сильную слабость, потерю аппетита, тошноту, рвоту, диарею, снижение веса, лихорадку, боли в правом подреберье и подложечной области.
При обследовании врач замечает такие признаки некроза, как желтушность кожных покровов, увеличение печени и селезенки (гепатоспленомегалия), эритема и сосудистые звездочки. Для данного варианта также характерны нарушения психики, дрожание рук, скопление жидкости в брюшной полости, что указывает на печеночную энцефалопатию. Печень наощупь гладкая, а при пальпации болезненна.
Холестатический вариант некроза характеризуется кожным зудом, темной мочой и светлым калом, а также различными ферментативными процессами.
Формы
По особенностям протекания некроз печени бывает разных форм. Ниже рассмотрены самые распространенные.
Коагуляционная
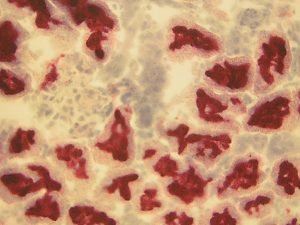 Коагуляционный некроз печени отличается тем, что разрушается белковый обмен в органе.
Коагуляционный некроз печени отличается тем, что разрушается белковый обмен в органе.
Особенностью этой формы некроза является деструкция гепатоцитов, обогащенных белком. Клетки повреждаются вследствие оседания в них кальций-ионов и патологического повышения ферментной активности органа. Существует две подформы болезни:
- частичная, когда происходит постоянное изменение мембраны клеток печени;
- полная, когда изменениям подвержен весь гепатоцит.
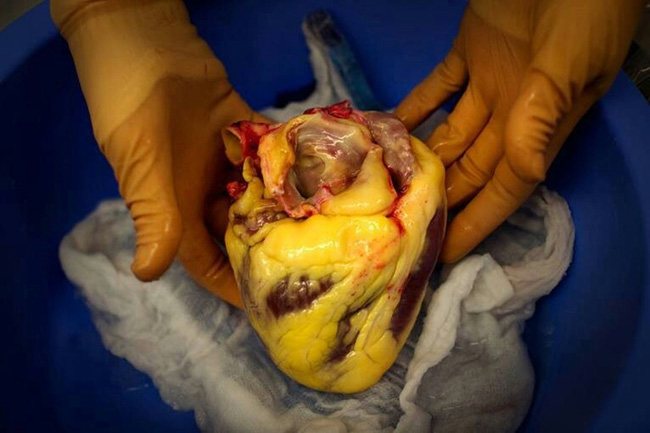
Внешне (по макропрепарату) пораженные клетки превращаются в неровные очаги с ядрами в виде полумесяца и со смещением к окружности. Провокаторами болезни выступают инфекции, например, провоцирующие гепатит В.
Колливакционная
Для этой формы характерно патологическое изменение гепатоцитов с низким содержанием белка. Структура некротизированных клеток пустая, безядерная. Они крупные, но не стремящиеся к выходу из своих границ. Располагаются такие клетки удаленно от источников кровоснабжения органа. На конечной стадии характерно развитие очажкового колливакционного некроза.
По силе выраженности и особенностям расположения в печеночной дольке различают такие подвиды некроза, которые описаны макропрепаратами:
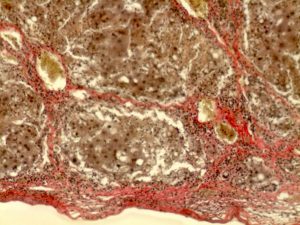 Колливакционный некроз влияет на строение клеток печени.
Колливакционный некроз влияет на строение клеток печени.
- фокальный, когда поражается один или несколько локализованных рядом гепатоцитов, что чаще случается при вирусных гепатитах и циррозе в остром или хроническом проявлении;
- зонально-центролобулярный, когда поражения обусловлены хроническими гепатитами, отравлениями;
- субмассивный и массивный, когда отмирает практически вся тканевая структура дольки и развивается состояние, характерное печеночной коме.
Ступенчатая
Эта форма некроза характеризуется отмиранием гепатоцитов вблизи проходов портальной вены. Провоцируется этот вид некроза резким ухудшением течения гепатита, циррозного поражения, синдрома Вильсона-Коновалова. Замещаются функциональные клетки печени клеточно-лимфоидным инфильтратом. Особенностью процесса является наличие небольшого количества неизмененных участков внутри некротических тканей, что визуализируется при оценке макропрепарата.
Фульминантный
Фульминантный некроз печени поражает большие участки печени молниеносно.
Относится к самым тяжелым формам некроза. Макропрепарат характеризуется масштабным повреждением гепатоцитов, а сами очаги некротирования печени достигают серьезных объемов. Особенность фульминантного процесса – мгновенное отмирание большого количества элементов, что максимизирует летальность при данной форме болезни.
Мостовая
Форма развивается на фоне слияния отмерших участков паренхимы печени и протекает остро. Особенностью течения является высокий риск поступление неочищенной крови, струящейся в обход естественного фильтра, во внутренние органы. Имеется высокая вероятность развития цирроза при снижении интенсивности перерождения тканей. Завершающей стадией этого типа некроза является формирование септ с сосудами, которые нарушают правильное кровообращение в портальной системе. В результате макропрепарат характеризуется частичной ишемией паренхимы, которая отрицательно сказывается на течении регенерационных процессов.
Симптомы
Первые симптомы некроза печени схожи с клиническими проявлениями других заболеваний органа. На начальных этапах поражение гепатоцитов вызывает:
- боли в правом подреберье;
- желтуху;
- постоянную тошноту, диарею;
- ухудшение аппетита, снижение массы тела;
- сильную слабость;
- незначительное увеличение размеров печени.
Затем некроз протекает по желтушному или холестатическому типу, для каждого из которых характерна своя симптоматика. Желтушный некроз сопровождается покраснением кожи, появлением сосудистых звездочек, тремором конечностей. Отмечается гепатомегалия (увеличение размеров печени), спленомегалия (увеличение селезенки), асцит (скопление жидкости в брюшной полости). Холестатический тип течения сопровождается сильным зудом всего кожного покрова, потемнением мочи и обесцвечиванием кала, нарушением ферментативной функции.
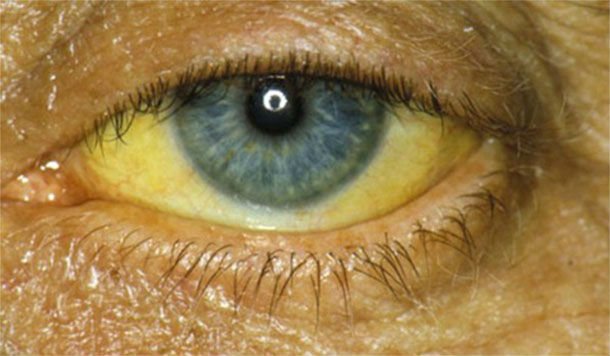
При медленном развитии некроза клиническая картина стертая, тогда как острая форма патологии сопровождается стремительным нарастанием симптомов и быстро приводит к тяжелому состоянию пациента
При омертвении большого количества печеночных клеток активизируется иммунная система, которая воспринимает погибшие гепатоциты как чужеродные тела, начинает с ними бороться. В результате развивается сильный отек печеночных тканей, значительное увеличение объема органа, растяжение капсулы печени.
На запущенных стадиях некротического поражения размеры печени уменьшаются, болевой синдром исчезает, что говорит о разрушении значительного объема тканей органа и имеет неблагоприятный для пациента прогноз.
Гибель гепатоцитов приводит к нарушению основных функций печени и развитию различных синдромов.
Нарушение функции дезинтоксикации
Нарушение дезинтоксикационной функции приводит к накоплению токсинов в организме. Итогом становится повреждение и нарушение работы всех органов и систем, особенно головного мозга — накопившиеся вредные вещества раздражают клетки центральной нервной системы, вызывая развитие печеночной энцефалопатии.
Симптомами такого состояния являются:
- повышенная сонливость;
- ухудшение памяти;
- тремор (дрожание) конечностей;
- неадекватное поведение, немотивированная агрессия.
Сильный отек мозга вызывает нарушение дыхательной деятельности, значительное падение артериального давления, брадикардию.
Токсины, попадающие в почечные канальцы, поражают почки (гепаторенальный синдром), из-за чего нарушается электролитный баланс, происходит еще большее накопление азотсодержащих токсичных соединений в организме.
Усугубление патологических процессов приводит к развитию печеночной комы. Коматозному состоянию обычно предшествуют спазмы мускулатуры, утрата памяти, дезориентация во времени и пространстве.

Гепаторенальный синдром развивается в 50 % случаев
Нарушение белково-синтезирующей функции
Угнетение синтеза белка приводит к развитию гипотонии, отека легких и острой дыхательной недостаточности, к потере сознания, шоковому состоянию. По этой же причине нарушаются процессы свертывания крови, развиваются кровотечения.
Чаще всего возникают желудочно-кишечные кровотечения, что обусловлено несколькими факторами. При некрозе печени повышается выработка соляной кислоты в желудке, а в крови скапливаются токсины, что приводит к образованию язв желудка и кишечника. А вследствие нарушения процессов свертываемости развиваются массивные кровотечения органов ЖКТ.
Кроме того, угнетение синтетической функции способствует нарушению местного и общего иммунитета, повышению проницаемости кишечных стенок (бактерии из кишечника легко попадают в кровь, разносятся по всему организму). По этой причине частым осложнением некроза становится сепсис.
К каким докторам следует обращаться если у Вас Некроз печени:
- Гастроэнтеролог
- Хирург
- Гепатолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Некроза печени, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Симптомы некроза печени
Проявления некроза печени зависят от объема поражения паренхимы. Чаще всего клиника характеризуется постепенным нарастанием печеночной недостаточности, развитием печеночной энцефалопатии и комы. Первыми проявлениями некроза печени могут быть боль в правом подреберье, незначительное увеличение органа, желтуха, тошнота и рвота. При гибели большого количества гепатоцитов происходит активация иммунной системы для отграничения очага поражения от здоровых тканей, в результате чего возникает отек тканей, увеличение объема печени и растяжение ее капсулы. Из-за этого и возникает боль в подреберье, которая может иррадиировать в правую лопатку, поясницу справа. Последующее уменьшение размеров печени и исчезновение болевого синдрома может говорить о гибели значительного объема паренхимы и плохом прогнозе для жизни пациента.
При некрозе печени теряется достаточно важная функция этого органа – дезинтоксикационная. Токсические вещества начинают накапливаться в организме, вызывая повреждение всех органов. В первую очередь страдает головной мозг – накопившиеся токсины и аммиак раздражают клетки головного мозга, вызывая печеночную энцефалопатию. Проявляется это состояние повышенной сонливостью, забывчивость, тремором конечностей, неадекватным поведением, агрессией. Коматозному состоянию обычно предшествуют дезориентация в пространстве и времени, потеря памяти, повышение мышечного тонуса с развитием спазмов мускулатуры. Нарастание отека мозга может привести к расстройству витальных функций – нарушению дыхания, артериальной гипотензии, брадикардии.
Попадание продуктов распада гепатоцитов в почечные канальцы ведет к поражению почек. Гепаторенальный синдром развивается примерно у половины пациентов с некрозом печени. Угнетение функции почек приводит к выраженным электролитным нарушениям, еще большему накоплению азотистых шлаков в кровотоке. Повышение уровня токсинов в крови приводит к прогрессированию печеночной энцефалопатии и отека мозга.
При некрозе печени значительно угнетается и ее белково-синтезирующая функция, что приводит к развитию ДВС-синдрома из-за нарушения синтеза фибринолитических ферментов и белков системы свертывания. Остановить массивные кровотечения путем простого переливания факторов свертывания обычно не удается, так как для их активации также требуется участие печени. Циркуляция в крови большого количества токсинов приводит к образованию в желудке и кишечнике острых язв, а недостаточность свертывающей системы – к развитию массивных желудочно-кишечных кровотечений. Большую роль в этом процессе играет и гиперпродукция соляной кислоты при некрозе печени, поэтому предупредить ЖКК можно с помощью профилактического назначения ингибиторов протонной помпы.
Частым осложнением некроза печени является генерализованная инфекция. Развитие полиорганной недостаточности приводит к повышению проницаемости кишечной стенки (бактерии из кишечника легко проникают в кровоток), нарушению механизмов местного и общего иммунитета. Настороженность в плане развития сепсиса должна иметь место в отношении всех пациентов с некрозом печени.