Нефропатия, ее виды, особенности развития и лечения
Содержание:
- Симптоматика болезни
- Методы постановки диагноза
- Классификация
- №3 [Вопросы диагностики в педиатрии, 2012]
- Осложнения и прогноз
- Профилактика
- Каликоэктазия (гидрокаликоз) почек: симптомы и лечение правой и левой почки
- Лечение нефропатий средствами народной медицины
- Лечение
- Дополнительная информация для больных нефропатией
- Высокий гемоглобин у мужчин
- Причины развития подагрической нефропатии
Симптоматика болезни
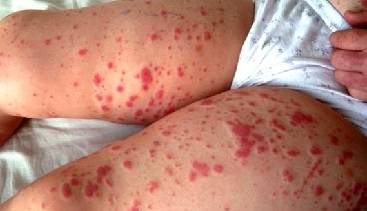
Если у пациента развивается уратный нефролитиаз (уратные камни в чашечно-лоханочной системе почки), то основным симптомом будет болевой синдром. Больной жалуется на острую, резкую боль в поясничной области, которая иррадиирует по ходу мочеточника. Камни мешают правильному выделению мочи. Это становится благоприятной почвой для присоединения инфекции, то есть возникает вторичный пиелонефрит. В этом случае к клинической картине добавляется гипертензивный синдром.
Поражение канальцев и паренхимы почек называется тубулоинтерстициальным нефритом. При морфологическом исследовании у таких больных отмечается отложение уратов в канальцах нефрона и их расширение. В общем анализе мочи – повышение количества белка и слабовыраженная гематурия. У трети пациентов отмечается увеличение цифр артериального давления.
К диагностике подагрической нефропатии необходимо подойти комплексно
Важно оценить внешний вид больного и его вероятность попадания в группу риска. У пациентов нередко наблюдается ожирение по абдоминальному типу
Поражение почек при подагре может появиться еще до формирования тофусов и других внешних признаков заболевания. Изменения в лабораторных анализах зависят от типа подагрической нефропатии.
Уратный нефролитиаз можно выявить только при помощи ультразвукового исследования. На снимке визуализируются коралловидные камни, которые занимают всю полость. Интересно, что эти конкременты нельзя увидеть на рентгеновском снимке. В сочетании с повышением уровня мочевой кислоты в крови и характерным изменением суставов можно с уверенностью говорить о подагрической нефропатии. Для интерстициального нефрита свойственен мочевой синдром с повышением артериального давления. В общем анализе мочи обнаруживается белок (до 2г/л в сутки) и небольшое количество эритроцитов, но цвет жидкости не изменен. При развитии острой мочекислой нефропатии значительно снижается суточный диурез. При этом повышается плотность мочи, резко увеличивается количество эритроцитов
Важно определить уровень мочевой кислоты в крови. Именно эти лабораторные данные могут подтвердить или опровергнуть диагноз
Первую форму можно выявить благодаря высокой насыщенности в моче мочевой кислоты и ее солей. Это нередко вызывает поражение почек.
Основные симптомы:
- кровь в моче;
- изменение объема и цвета мочи;
- боли в пояснице.

Боли в пояснице-основные симптомы заболевания
При уратном нефролитиазе нередко образуются камни в почках. Эта патология проявляет себя исключительно во время приступов.
Почечная колика проявляется:
- тошнотой;
- рвотой;
- дискомфортом в области поясницы;
- иррадиацией боли в половые органы и внутреннюю часть бедра.
Последняя форма имеет два основных симптома:
- Стойкий мочевой синдром.
- Артериальная гипертензия.
Методы постановки диагноза
После посещения терапевта или педиатра больному выдаётся направление к врачу-нефрологу. Именно он занимается изучением всех патологических процессов, происходящих в системе мочеиспускания. Приём у доктора начинается с опроса: необходимо указать время возникновения первых симптомов, описать своё состояние на данный момент и выдвинуть предположительную причину, с чем это может быть связано. Стоит упомянуть обо всех проведённых ранее операциях, полученных травмах и хронических заболеваниях.
Как показывает практика автора этой статьи, осмотр приносит больше всего информации. Именно он является следующим пунктом постановки диагноза. Большинство пациентов, страдающих от почечных недугов, имеет характерный бледно-серый цвет кожных покровов, сухие и синюшные слизистые оболочки, мешки под глазами и желтоватый налёт на языке. При взвешивании и процентном определении количества жидкости можно выявить довольно ощутимые отёки.
Чаще всего дифференцировать недуг приходится со следующими заболеваниями:
- пиелонефритом;
- гломерулонефритом;
- отравлением ядовитыми грибами, химическими веществами;
- злокачественными и доброкачественными образованиями почек, органов малого таза;
- спаечной болезнью брюшины;
- врождёнными аномалиями развития мочеполовой системы;
- циститом;
- уретритом;
- простатитом;
- сальпингитом;
- сальпингоовофоритом;
- эндоцервицитом;
- миометритом.
Лабораторная диагностика
Чтобы подтвердить предположение о развитии у пациента нефропатии различного характера, врачам необходимо исследовать биологические жидкости. Для этого больного просят помочиться в специальную стерильную тару, а также сдать небольшое количество крови из вены натощак.
При нефропатии довольно часто появляется кровь в моче
Через несколько дней будут получены объективные данные всех обследований:
- Общий анализ мочи позволяет оценить изменения урины. В норме она прозрачная, соломенно-жёлтого цвета, не имеет осадка и патологических примесей. При нефропатии наблюдается её помутнение, потемнение, а также при микроскопическом исследовании осадка выявляется большое количество микробных клеток, лимфоцитов и лейкоцитов.
- Биохимическое исследование крови позволяет сделать вывод о природе возникновения нефропатии. Повышенный уровень глюкозы указывает на диабет, накопление солей мочевой кислоты — на подагру. Также можно обнаружить следы химических веществ и инородных примесей.
- Общий анализ крови проводится для исключения воспалительных процессов в организме. При наличии инфекционного заболевания обычно наблюдается увеличение уровня лимфоцитов, лейкоцитов, нейтрофилов и макрофагов.
Инструментальные методы
Для оценки состояния почечной ткани будет недостаточно только лабораторных исследований. Именно поэтому доктора активно используют достижения современной медицины, позволяющие произвести дифференциальную диагностику в кратчайшие сроки. Инструментальные методики практически не имеют противопоказаний и проводятся пациентам любого возраста и пола:
-
Урография с внедрением контрастного вещества — довольно распространённый метод исследования. Он не подходит людям, у которых нефропатия была вызвана скоплением токсинов в организме. Сущность процедуры состоит во внутривенном введении контрастного препарата, который позволяет оценить структуру мочевыводящих путей после рентгеновской съёмки.
-
Ультразвуковое исследование почечной ткани. Основано на способности волны звука отражаться от разных сред с неодинаковой скоростью. Это позволяет создать на экране специального аппарата двухмерное изображение в чёрно-серых тонах, которое помогает сделать вывод о поражении органа.
-
Магнитно-резонансная томография. Применяется в крайне сложных диагностических ситуациях, когда другие способы исследования не могут пролить свет на причину возникновения патологии. С помощью томографа создаётся большое количество снимков человеческого тела в разных ракурсах и плоскостях, после чего они комбинируются на компьютере в одно объёмное изображение. Так можно увидеть глубоко расположенные опухоли и патологии сосудов.
Классификация
Подагрическая нефропатия код по МКБ 10 включает:
- М 10.3 – подагра, в этиологии которой нарушение функции почек;
- М 10 – подагра.
По клиническим признакам проявления подагрической почки подразделяется на формы:
- Уратная почечнокаменная болезнь (нефролитиаз);
- Острая мочекислая нефропатия;
- Хронический тубулоинтерстициальный нефрит.
Каждая из форм подагрической нефропатии рассматривается как отдельная патология. Выделяются особенности клинических проявлений заболеваний.
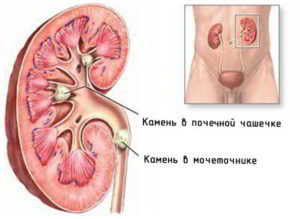
Уратный нефролитиаз
При диагностике болезни выявляется двухстороннее поражение почек с обнаружением в них камней, образованных солями мочевой кислоты. Характерны для нефролитиаза коралловидные формы уратов, полностью заполняющих почечную лоханку. Существует риск в виде осложнений – развития пиелонефрита или открытия кровотечения.
Боль локализуется в области поясницы или носит разлитой характер – острая, иррадиирует в нижние отделы живота, не купируется обезболивающими препаратами. Мочеиспускание болезненно, в урине кровь и гной, отмечается гипертермия и повышенное артериальное давление.
При отсутствии медикаментозного лечения почечной колики развивается гидронефроз (увеличения почечной лоханки по причине застоя мочи) и острая почечная недостаточность (ОПН).
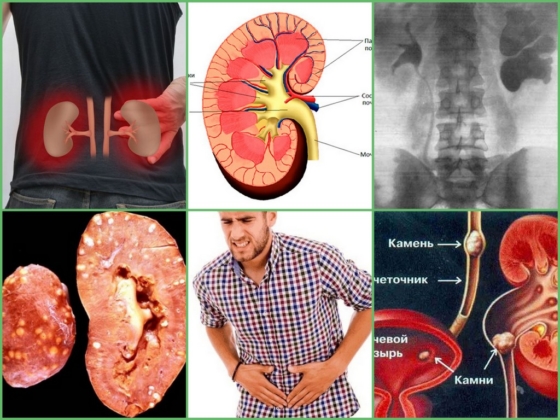
Симптомы при нефропатии
Симптомы проявляются резко. Интенсивный болевой синдром в области поясницы, урина красного цвета, объем выделяемой мочи сокращается. Периодически возникают почечные колики, при прогрессировании нефропатии отмечается анурия (отсутствие мочи) и ОПН. В кровь поступает большое количество токсинов, сопровождающихся появлением тошноты, рвоты, учащенным сердцебиением или аритмией.
Подтверждается подагрический нефрит общим анализом мочи (обнаруживается гематурия, лейкоциты, соли мочевой кислоты) и исследованием крови (гиперурекимия).
При проявлении артериальной гипертензии приступ купируется только медикаментозными средствами. При отсутствии эффекта прогнозируется масштабное повреждение паренхимы с замещением ее на рубцовую ткань.
Существует большое количество классификаций заболевания
В основном специалисты при систематизации форм патологии обращают внимание на такие факторы, как морфологическое проявление, клиническая форма и острота
Токсическая
Данный тип подагрической нефропатии появляется после интоксикации организма ядовитыми веществами. Первым признаком этого типа будет ощущение дискомфорта в области почек.
С развитием патологии клиническая картина дополняется следующими симптомами:
- анурия;
- появление отечности;
- наличие в урине крови и белка.
Этот тип нефропатии требует срочного лечения. Если пустить развитие патологии на самотек, то можно столкнуться с хронической почечной недостаточностью.
Токсический тип подагрической нефропатии
Дисметаболическая
Этот тип заболевания вызывается нарушениями метаболизма, которые приводят к отложению в моче кристаллов. Со временем из-за этого происходят структурные изменения почек. Делят на два типа: первичную и вторичную. Что касается первого вида, то это врожденная патология, обусловлена генетическими нарушениями.
Ишемическая
Данный тип нефропатии появляется из-за нарушения кровоснабжения почек. Причинами служат атеросклероз брюшной аорты или почечных сосудов, а также аутоиммунные патологии. Долгое время симптомы никак не проявляются, и лишь при выраженном снижении функциональности почек заметны признаки. К ним относятся никтурия, олигурия, отечность.
Ишемический тип нефропатии
Паранеопластическая
Это временный вид патологии, который показывает себя после введения внутрь рентген-контрастного вещества. Чаще всего с ним сталкиваются пожилые люди, пациенты с хроническими заболеваниями почек, сахарным диабетом 2-го типа, сердечной и почечной недостаточностью. Так как это временное явление, то лечение поддерживающее.
№3 [Вопросы диагностики в педиатрии, 2012]
В журнале «Вопросы диагностики в педиатрии» публикуются научно-практические работы, посвященные совершенствованию медицинской помощи детям в сфере инструментальной и лабораторной диагностики. Статьи ведущих специалистов отражают современные тенденции развития педиатрической медицины, которые направлены на повышение качества и технологичности диагностического процесса. В журнале приводятся современные алгоритмы диагностики болезней детского возраста с помощью лабораторных, лучевых и функциональных методов, описываются новые методы диагностики и их практическое применение, освещаются новые направления фундаментальных исследований в современной медико-биологической науке.
Журнал «Вопросы диагностики в педиатрии» призван стать ориентиром для специалистов, работающих в непрерывно обновляющемся поле диагностики детских заболеваний. Целью журнала является совершенствование существующих схем и стандартов инструментальной и лабораторной диагностики патологии у детей на основе принципов доказательной медицины.
вторичного синдрома Фанкони — аминоацидурия, глюкозурия, фосфатурия, почечный канальцевый ацидоз) — нефромегалия
Предпросмотр: Вопросы диагностики в педиатрии №3 2012.pdf (0,2 Мб)
Осложнения и прогноз
Если своевременно не диагностировать нефропатию почек, можно спровоцировать полную дисфункцию органов. Вместе с почечной недостаточностью у больного нередко развиваются:
- нефрит;
- пиелонефрит;
- цистит;
- сердечно-сосудистые проблемы, в частности, аритмия;
- анемия;
- гипертония;
- отечность легких.
Важно! Велика угроза жизни пациента, так как заболевание нередко приводит к необратимым последствиям. https://www.youtube.com/embed/2iC6P7FUuV8
Нередко присоединяются вторичные патологии. Например, цистит или пиелонефрит. В более редких случаях развивается хроническая нефропатия почек, почечная недостаточность или образовываются камни. Прогноз при своевременном лечении благоприятный. Только игнорирование симптомов и негативных проявлений на протяжении длительного времени может привести к летальному исходу.
Самым страшным осложнением нефропатии является почечная недостаточность. То есть, если долгое время не лечить такую патологию, то может полностью нарушиться работоспособность почек. Но также такая болезнь может перерасти в различные хронические заболевания, например, пиелонефрит и цистит.
Вот, например, такие:
- анемия;
- сердечно-сосудистые проблемы;
- сердечная аритмия;
- высокое артериальное давление;
- отек легких;
- нарушение функциональности почек.
По мнению многих врачей, все эти патологии и осложнения в настоящее время набирают огромный оборот в развитии.
Так что, если своевременно не обратиться за помощью к специалисту и не начать правильное лечение, то в организме запустятся разные патологические процессы, которые нарушат работу всех жизненно важных внутренних органов и систем. К тому же сильно снизится физическая и умственная работоспособность, произойдет ряд опасных осложнений, и даже летальный исход.
Профилактика
Если вы хотите избежать дальнейшего прогрессирования нефропатии либо защитить себя и своих близких от её развития, необходимо тщательно следить за здоровьем и поменять привычный образ жизни. Многие пациенты скептически относятся к правилам профилактики, хотя именно они позволяют поддерживать высокий уровень иммунитета и защищать себя от вредных воздействий окружающей среды.
В своей практике автор этой статьи не раз сталкивался с людьми, которые в возрасте 30–50 лет кардинально изменили своё мышление, отношение к собственному телу и здоровью. Пересмотрев привычные правила питания и обычный дневной распорядок, они пришли к выводу, что от многих вещей, негативно влияющих на организм, можно с лёгкостью отказаться.
Чтобы предупредить развитие нефропатии почек, соблюдают несколько несложных правил:
- При сахарном диабете необходимо регулярно сдавать анализы мочи.
- Если риск патологии присутствует у маленького ребенка, также нельзя пренебрегать врачебными осмотрами.
- Людям, с повышенным АД, желательно контролировать его показатели.
- В питании сводят к минимуму жаренные, острые блюда, ограничивают количество соли и сахара.
- Показано большее употребление овощей и фруктов.
- Нельзя снижать подвижность – умеренные физические упражнения выполняют каждое утро.
- Чтобы не повышать нагрузку на почки, пьют меньше жидкости.
Если имеется предрасположенность к нефропатии почек, стоит придерживаться профилактических мер – это поможет снизить риск ее развития
При наличии болезни важно выполнять все врачебные предписания, чтобы не допустить ухудшения состояния
1opochkah.ru
Обязательно соблюдаемая диета при нефропатии почек — непременное условие успешного лечения. Для каждого пациента индивидуально устанавливается норма потребления жидкости (питьевой режим). Рацион составляется из продуктов и блюд с пониженным содержанием белка.
Чтобы стабилизировать состояние, необходимо выполнять ряд следующих правил:
- Контроль артериального давления.
- Питьевой режим.
- Правильное питание.
- Исключение сахара и жиров животного происхождения.
- Употребление пищи, легкой для ЖКТ.
- Физическая активность.
- Прием витаминов.
Соблюдение несложных рекомендаций поможет нормализовать общее состояние и предотвратить развитие нарушений работы почек.
Правильное питание
https://youtube.com/watch?v=C3_xehhPMZM
Если же у вас выявили нефропатию почек, то в лечении вам смогут помочь только высококвалифицированные врачи. А вы, в свою очередь, должны только строго выполнять все рекомендации. Сначала нужно выявить и устранить настоящую причину такого состояния.
Детям в данном случае необходимо сделать несколько анализов, чтобы поставить правильный диагноз и не дать развиться разным врожденным патологиям. Для людей с сахарным диабетом рекомендуется частая медицинская проверка и сдача нужных анализов.
Вот основные советы человеку, страдающему нефропатией, чтобы улучшить свое состояние и предотвратить появление осложнений:
- постоянно следите за своим артериальным давлением;
- питайтесь правильно; употребляйте побольше овощей, фруктов, не ешьте жареного, жирного, соленого и много сладкого;
- соблюдайте меру выпиваемой жидкости;
- пейте разные витаминные комплексы;
- ежедневно делайте гимнастику.
Если выполнять все описанные выше требования, то можно не только приостановить дальнейшее развитие патологии, но и значительно улучшить состояние организма.
https://youtube.com/watch?v=fIGyqX4g2aQ
Каликоэктазия (гидрокаликоз) почек: симптомы и лечение правой и левой почки
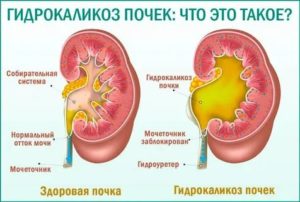
Прогрессирует указанная патология на фоне первичных поражений мочеполовой системы. Гидрокаликоз почки может иметь одно- или двухсторонний характер. опасность – повреждение паренхимы органа с последующим снижением его функциональной активности.
Причины
Расширение чашечно-лоханочного комплекса развивается на фоне заболеваний, прогрессирующих непосредственно в почках или за их пределами.
Указанные ситуации делятся соответственно на ренальные и экстраренальные. В 85% случаев основную роль в прогрессировании проблемы играет нарушение функционирования органа.
Ренальные причины гидрокакаликоза:
- Нефроптоз – опущение почки. Результатом становится перегиб мочевыводящих путей с застоем жидкости в чашечно-лоханочном комплексе. В зависимости от локализации преграды, развивается гидрокаликоз левой почки, правой или с обеих сторон одновременно.
- Мочекаменная болезнь. Закупорка выводящих путей конкрементами нарушает нормальный отток жидкости.
- Туберкулез почек.
- Добро- или злокачественные новообразования.
- Травматические повреждения с нарушением целостности мочеточников.
- Воспалительные заболевания.
- Аномалии развития органов выделительной системы.
Почечные причины гидрокаликоза требуют соответствующего лечения. Их устранение способствует ликвидации расширений в чашечно-лоханочном аппарате.
Экстраренальные причины:
- Опухоли в брюшной полости. В зависимости от локализации новообразования возникает гидрокаликоз правой почки, левой, двусторонняя патология.
- Травмы органов, расположенных возле мочеточников с их дальнейшим сдавливанием.
- Увеличение лимфатических узлов.
Беременность – еще одна причина развития гидрокаликоза обеих почек. На фоне роста матки происходит сдавливание выводящих путей, что ведет к застою жидкости в чашечках с дальнейшим прогрессированием патологии.
Виды
Гидрокаликоз – проблема вторичного характера, которая прогрессирует на фоне поражения почек. В зависимости от параллельного присоединения патогенной микрофлоры, выделяют следующие виды расширения чашечно-лоханочного аппарата:
- Инфицированное.
- Асептическое.
Отдельные врачи делят гидрокаликоз на врожденный и приобретенный. Однако если у ребенка наблюдается расширение внутренних структур почки с момента появления на свет, то данная проблема обязательно сопровождается поражением органа, на фоне чего она и возникает.
Лечение
Лечение гидрокаликоза почек направлено на устранение первопричины патологии и застоя мочи в соответствующих органах. Консервативная терапия в 90% случае не обеспечивает желаемого результата.
Для возобновления оттока мочи используются хирургические вмешательства, тип и объем которых устанавливается в индивидуальном порядке, в зависимости от особенностей каждого клинического случая.
На ранних этапах развития патологии, при отсутствии симптомов допускается применение выжидательной тактики для оценки и подбора оптимального метода оздоровления в будущем.
Осложнения
Если вовремя лечить гидрокаликоз, тогда патология быстро регрессирует без возникновения нежелательных последствий.
Отсутствие адекватного оздоровления пациента сопряжено с риском развития следующих осложнений:
- Гидронефроз – застой мочи в почке, ведущий к выраженному нарушению функции органа.
- Присоединение вторичной микрофлоры с развитием пиелонефрита.
- Почечная недостаточность.
Своевременное обращение к врачу за помощью минимизирует риск развития соответствующих осложнений.
Профилактика
Профилактика гидрокаликоза базируется на своевременном выявлении и лечении патологий мочеполовой системы. Соблюдение правил личной гигиены, общее укрепление организма способствует улучшению самочувствия человека с уменьшением риска развития любой патологии.
Гидрокаликоз – проблема, которую легче не допустить, чем потом с ней бороться. Патология развивается постепенно, что дает человеку время на обращение к врачу и подбор адекватной терапии. В противном случае возникает риск серьезного поражения почек.
Лечение нефропатий средствами народной медицины
Различные отвары и настои используются для лечения почечных патологий по всему миру. Они помогают облегчить симптомы заболевания, но не являются альтернативной заменой фармацевтическим средствам. Помните, что полностью отказываться от традиционной медицины не стоит: это может спровоцировать не только рецидив недуга, но и существенное ухудшение общего состояния.
В своей практической деятельности автор этой статьи сталкивался с женщиной, которая заменила лекарственные препараты на настои трав и отвары различных растений. Ей был поставлен диагноз мембранной нефропатии в 2014 году. Некоторое время после начала применения природных рецептов пациентка чувствовала себя лучше, в результате чего она приняла решение об отказе от медикаментов. Первые три месяца она чувствовала себя достаточно хорошо, пока однажды не упала в обморок от серьёзного гипертонического криза. На фоне нелеченой нефропатии у больной развилась обширная недостаточность почек, в результате которой ей пришлось существовать на гемодиализе.
- Три столовые ложки измельчённого овса растворите в стакане кипятка. Накройте тарелкой и дайте настояться в течение двух часов. После выпейте стакан перед любым приёмом пищи. Овёс оказывает мягкое адсорбирующее действие, забирая на себя все токсины и бактерии, которые циркулируют в желудочно-кишечном тракте, после чего мягко удаляет их с калом. Проводить такую процедуру необходимо не реже одного раза в неделю два месяца.
- Сто грамм ромашки положите в кастрюлю с литром тёплой воды и поставьте на медленный огонь. Доведите до кипения, постоянно помешивая. После остывания пейте отвар мелкими глотками по одному стакану перед завтраком, обедом и ужином. Ромашка оказывает мягкий диуретический эффект и хорошо снимает воспаление. Рекомендуется лечиться не менее двух месяцев.
- Две чайные ложки сушёной календулы положите в стакан с кипятком и оставьте на два часа. Выпейте полученный настой перед сном: он устраняет спазмы и расслабляет гладкую мускулатуру сосудов, снижая давление. Лечение стоит проводить два — три раза в неделю.
Лечение
Терапия нефропатии сводится к лечению основного заболевания, на фоне которого она развилась (сахарного диабета, подагры, онкологической патологии). В случае токсической нефропатии необходимо прекратить контакт с нефротоксином (отмена лекарственных препаратов, отказ от бытовой или промышленной химии, приведшей к заболеванию и т.
Назначается специальная диетотерапия в зависимости от причины нефропатии. При нефропатии беременных проводят симптоматическое лечения до родоразрешения, а также постоянно контролируют состояние матери и плода.
Нет определенной программы лечения нефропатии почек, так как провокаторы проблемы различны. Основная задача терапии – устранить выраженную симптоматику и заболевание, вызвавшее клиническую картину. В схему включают прием медикаментов, диетическое питание, нормализацию водно-солевого баланса.
Выбор препаратов зависит от того, чем было вызвано заболевание и к какому типу нефропатии оно относится. Например, при токсической нефропатии принимаются меры для того, чтобы избавить организм больного от вредных веществ. Во время диагностирования и проведения терапии пациенты находятся в условиях стационара.
Кроме приема медикаментов врачи рекомендуют употреблять много жидкости и соблюдать диету.
Если вам поставлен диагноз нефропатия, что это такое и как ее лечить, вам подскажут опытные специалисты. От вас требуется соблюдение всех предписаний. В первую очередь необходимо начать с устранения причин, вызвавших это заболевание.
Для диабетиков необходимо регулярное обследование и контроль за показателями анализов.
Если имеется диагноз нефропатия, лечение должно состоять не только из медикаментозных препаратов. Многое зависит и от самого пациента.
Вот некоторые рекомендации, которые помогут вам стабилизировать состояние:
- Контролируйте свое артериальное давление.
- Придерживайтесь правильного питания.
- Больше употреблять легкой пищи, а меньше животных жиров и сахаров.
- Соблюдайте питьевой режим.
- Принимайте витамины.
- Занимайтесь регулярно физическими упражнениями.
https://youtube.com/watch?v=oBtQTfXuoT4
Лечить нефропатию нужно только комплексно. Лечебные мероприятия, направленные на восстановление функций почек, должны сочетать лечебно-профилактические воздействия, ограничения в питании и дозированные физические нагрузки.
Медикаменты используются с целью увеличения оттока мочи, ликвидации воспалительных процессов и предотвращения развития осложнений. Основная терапия проводится по ведущему заболеванию, которое вызвало нефропатию (сахарный диабет, гипертоническая болезнь, уремия).
Лечением диабетической нефропатии занимается эндокринолог, гипертонической — кардиолог, уремической и токсической — нефролог.
Медикаментозная терапия заболевания
Лекарственные средства, применяемые для лечения нефропатий, имеют специфический характер. С их помощью можно приостановить прогрессирование болезни и предотвратить развитие почечной недостаточности.
Помните, что перед применением любых лекарственных средств необходимо проконсультироваться со специалистом. Побочные эффекты медикаментов могут значительно ухудшить состояние больного или даже спровоцировать развитие осложнений.
Чтобы своевременно устранить симптомы заболевания и не допустить возможных осложнений, лечение почек проводится в стационаре. Терапевтические мероприятия включают в себя симптоматическое лечение, которое направлено на устранение отеков, нормализации давления и восстановления положительной гемодинамики и суточного диуреза.
Так как нефропатия – это серьезное заболевание, применять нетрадиционную медицину можно только после проведенного медикаментозного лечения в восстановительном периоде. Лечебные отвары и настои помогают улучшить обменные процессы, предотвратить развитие осложнений, повысить иммунитет и способствовать укреплению здоровья.
С особой осторожностью должны относиться к таким методам женщины в положении. Лечение нефропатии беременных народными травами и рецептами допустимо только после консультации с врачом
Существует несколько народных рецептов для восстановления функции организма и стабилизации состояния здоровья больного.
Дополнительная информация для больных нефропатией
Полезные продукты при нефропатии
Основные требования к питанию:
- увеличить количество продуктов, содержащих белок;
- снизить потребление жиросодержащих продуктов (около 40% должно быть растительных жиров);
- обогащение организма липотропными веществами, которые способствуют нормализации липидных обменов в организме и снижению холестерина;
Рекомендуемые продукты и блюда:
- диетические хлебные продукты, не содержащие соли;
- супы овощные, вегетарианские, молочные, крупяные, фруктовые;
- мясо нежирных сортов: нежирное мясо телятины, говядины, постную свинину, сваренную или запеченную одним куском;
- рыба – постные сорта, сваренные куском и рубленые, слегка обжаренные после отваривания или запеченные;
- все молочные продукты, но со сниженным содержанием жира;
- крупы – пудинги из овсяной и гречневой круп, каши, крупеники;
- из овощей наиболее полезными считаются картофель, морковь, кабачки, цветная капуста, тыква, свекла. Полезен зеленый горошек в запеченном, отварном, тушеном виде;
- любые фрукты и ягоды. Хорошо снимают воспаление ягоды земляники, малины, брусники;
- из напитков нужно отдать предпочтение компотам, фруктовым сокам, травяным отварам.
Народные средства для лечения нефропатии
Существует множество народных средств и сборов, снимающих воспаление и нормализующих работу почек.
- Сбор №1. Для сбора нужно взять траву зверобоя (30 г), мать-и-мачехи (25 г), цветки тысячелистника (25 г) и крапивы (20 г). Все измельчают и тщательно перемешивают. 40 грамм сбора залить ¼ литра кипятка и дать немного настояться. Отвар делят напополам и пьют двумя приемами. Пить нужно на протяжении 25 дней.
- Сбор №2. Семена льна, окопник лекарственный, листья толокнянки, дрок красильный. Каждой травы нужно взять по две части и смешать с листьями ежевики (1 часть) и плодами можжевельника (1 часть). Все тщательно перемешать, залив ¼ литра горячей воды, проварить в течение 10-15 мин на небольшом огне. Получившийся отвар, принимать три раза в сутки.
- Сбор №3. Необходимо взять по одной части василька и березовых почек, смешать с двумя частями толокнянки к ним добавить четыре части вахты трехлистной. Ложку сбора залить кипятком (250 мл) и варить примерно 10-12 минут на несильном огне. Пить отвар нужно в три приема.
- Сбор №4. Очень эффективны при заболевании ягоды брусники. Ягоды перекручиваем и смешиваем с сахаром 1:1. Полученную смесь раскладываем по банкам, перевязываем бумагой и ставим в холодное место. Добавляем ягоды по вкусу в воду и пьем как компот.
- Сбор №5. Хорошо снимают воспаление земляничные листья и ягоды. Необходимо взять ягоды и листья земляники 1:1, залить смесь стаканом воды и варить где-то 10 минут. Пить нужно по 20 г трижды в день.
Опасные и вредные продукты при нефропатии
При нефропатии разрешено большое количество продуктов и диета мало чем отличается от рациона здорового человека. Но все же есть и ограничения:
- резкое ограничение количества потребления соли;
- сокращение продуктов, содержащих экстрактивные вещества (это те вещества, которые усиливают выделение пищеварительного сока);
- ограничение продуктов, содержащих простые углеводы (в основном продукты, содержащие глюкозу);
- ограничивается употребление кондитерских изделий, сладких мучных продуктов, мороженого;
- исключаются из рациона все виды консервов, пряные и острые блюда;
- нельзя употреблять соления, копчености, маринады, приправы.
Высокий гемоглобин у мужчин
Может быть как следствие курения, из – за состояния организма, вызванного рядом заболеваний. При таких болезнях как эритроцитоз, пернициозная анемия и гемолитическая анемия, когда меняется состав крови.
При эритроцитозе повышается количество эритроцитов, что может быть вызвано заболеванием почек, легких, сердца. Причинам, которые повышают гемоглобин, могут быть поставленные искусственные клапаны в сердце, желчекаменная болезнь. Нехватка фолиевой кислоты, витамина В12 из – за заболеваний слизистой желудка, который неспособен всасывать эти необходимые элементы, тоже могут способствовать повышению гемоглобина у мужчин.
Причины развития подагрической нефропатии
Причиной уратного нефролитиаза является нарушение баланса
мочевой кислоты, которое приводит к накоплению ее солей. Мочевая кислота в нормальном продуцируется органом, и полностью выводится из организма. При нарушении метаболических процессов лишь часть кислоты выводится, остальная – оседает в тканях и суставах, при выведении вызывая поражение почек:
- острую мочекислую нефропатию;
- хронический тубулинтерстициальный нефрит;
- почечнокаменную мочекислую форму болезни.
К основным провокаторам возникновения подагрической формы нефропатии относят:
- фактор пола;
- заболевание сахарным диабетом;
- возрастной фактор;
- применение в лечении мочегонных средств слишком длительное время;
- лечение антибиотиками;
- ожирение;
- лечение новообразований;
- фактор наследственности.
Следствием комплексного нарушения является поражение паренхимы органа, которая проявляется отклонением в составе урины.
При подагре нарушается пуриновый обмен веществ, конечным продуктом которого является мочевая кислота. Она не выводится с мочой, а накапливается и откладывается в тканях. При подагрической нефропатии в большинстве случаев в патологический процесс вовлекаются и левая, и правая почки.
Поражение почек при подагре объясняется большим количеством уратов, которые формируют специфические рентген-негативные образования в чашечно-лоханочной системе. В конечном итого патология приводит к нефролитиазу. Если камней много, то они могут закупоривать просвет мочеточника, препятствуя оттоку мочи.
Мочевая кислота в виде солей откладывается в собирательных канальцах, которые пагубно влияют на нефроны. Это токсическое воздействие может провоцировать формирование интерстициального нефрита. В то же время подагрическая нефропатия приводит к развитию почечной недостаточности.
Возникновению нефропатии способствует характерное для подагры образование избыточного количества мочевой кислоты, а также нарушение процессов выведения ее солей — уратов. Гиперсекреция вещества объясняется недостатком гипоксантин –гуанинфосфорибозилтрансферазы, за обмен которой ответственны гены, расположенные в Х – хромосоме.
Признаки метаболических нарушений появляются в раннем возрасте, подагра у таких людей отличается крайне тяжелым характером течения. Отложению уратов в организме может способствовать дефект АТФ.