Гемотрансфузионные осложнения
Содержание:
- Диагностика
- Мероприятия неотложного характера
- Патогенез
- Первичные мероприятия по оказанию помощи больному
- Постгемотрансфузионные реакции, как правило, не сопровождаются серьезными нарушениями функций органов и систем больного и не представляют опасности для его жизни.
- Рекомендации по лечению
- Показания и противопоказания к переливанию крови
- Острая гемолитическая трансфузионная реакция (ОГТР)
- Острое поражение легких
- Причины посттрансфузионных осложнений
- Оказание неотложной помощи при анафилаксии
- Этиология
- Воздушная эмболия
- Профилактика
Диагностика
Главным диагностическим критерием гемотрансфузионного шока является связь гемотрансфузии с симптомами. Клиническая картина позволяет заподозрить развитие шока и дифференцировать его от ряда других осложнений переливания. При появлении типичных симптомов проводят лабораторную диагностику, консультацию гематолога и трансфузиолога. Обязательными тестами являются:
- Общий и биохимический анализы крови . У пациентов с трансфузией несовместимой крови прогрессирует гипохромная анемия, снижено число тромбоцитов, в плазме появляется свободный гемоглобин, определяется гемолиз. Через 12–18 часов повышаются трансаминазы, мочевина, креатинин, калий и натрий. Газовый анализ и КЩС крови позволяют оценить эффективность оксигенации, функцию легких, возможности организма по компенсации ацидоза и гиперкалиемии.
- Исследование гемостаза. Коагулограмма характерна для ДВС-синдрома. Стадия гиперкоагуляции сменяется истощением свертывающих компонентов, вплоть до полного отсутствия. У пожилых пациентов, принимающих варфарин, целесообразна тромбоэластограмма. На основании данных решается вопрос о необходимости применения коагулянтов, переливания плазмы и плазменных факторов, тромбоцитарной массы.
- Антиглобулиновые тесты. Являются стандартом обследования пациентов с осложнениями гемотрансфузии и дифференциальной диагностики. Основной из них – проба Кумбса. Положительный результат означает присутствие Ат к резус-фактору и специфических антител-глобулинов, фиксирующихся на эритроцитах. Проба Бакстера позволяет с высокой вероятностью заподозрить верный диагноз и начать интенсивную терапию до готовности других лабораторных данных.
- Исследования мочи. Олигурия или анурия свидетельствуют о поражении почек. В моче появляется свободный гемоглобин, макрогематурия, белок. Пограничным показателем для перевода пациента в реанимацию является снижение суточного диуреза до 500 мл.
В условиях отделения реанимации мониторинг ЭКГ осуществляется каждый час до купирования острого состояния. Дифференциальную диагностику проводят с острым почечным повреждением другой этиологии и синдромом массивных гемотрансфузий. В первом случае ключевую роль играет гемотрансфузия и время развития шока, во втором – проба Кумбса и объем перелитой среды. Синдром массивной гемотрансфузии и шок имеют сходные патогенез и принципы терапии, не требуют дифференциации в первые сутки лечения. Нередко эти диагнозы устанавливаются ретроспективно.
Мероприятия неотложного характера
Неотложная помощь при геморрагическом шоке основывается на 2 главных задачах:
- Остановить потерю крови;
- Предотвратить обезвоживание.
Учитывая то, что при обширном кровотечении требуется его немедленная остановка, алгоритм неотложных действий будет следующим:
- Используйте жгут или особые перетягивающие повязки для остановки кровотечения;
- Обеспечьте неподвижность поврежденной части тела;
- Уложите пострадавшего, так как при наличии первой стадии шока больной пребывает в состоянии эйфории и может сделать попытки к самостоятельному передвижению;
- Давайте человеку как можно больше пить чистой воды без газов;
- Согрейте его с помощью любых подручных средств: одеял, одежды, грелок.
Действия профессионалов
Чтобы исключить наступление тяжелого осложнения, врачебная помощь начинает оказываться еще по пути в медицинское учреждение. При остановке кровотечения параллельно проводятся лечебные мероприятия, которые заключаются в выполнении трех действий:
- Для восполнения в системе крови необходимого баланса и стабилизации клеточных мембран устанавливаются катетеры на периферические вены;
- Для поддержания обмена газов и нужной проходимости в органах дыхания устанавливают специальный зонд. В случае крайней необходимости используют аппарат для искусственной вентиляции легких;
- Устанавливают катетеры в область мочевого пузыря.
После того, как пострадавший доставлен в медицинское учреждение, проводят диагностические мероприятия для определения степени тяжести шока, а затем приступают к интенсивной терапии. Действия медицинского персонала проводятся согласно неотложному алгоритму:
- Проводятся необходимые лабораторные исследования;
- В экстренном порядке начинают мероприятия профилактического профиля, чтобы предотвратить развитие гипогликемии и энцефалопатии Вернике;
- В случае экстренной необходимости используют антидоты узкого профиля;
- Устраняют отечность мозговых оболочек и снижают внутричерепное давление;
- Используют симптоматическую терапию, направленную на устранение судорожного синдрома и рвоты;
- В период стабилизация состояния пациента в обязательном порядке проводят мониторинг давления, пульса, сердечной деятельности, количества выделяемой мочи.
Следует отметить, что собственно терапия проводится только после стабилизации состояния больного. Стандартный набор препаратов, улучшающих восполнение кровяного русла, следующий:
- Витамин C и лекарственные средства, его содержащие;
- Ганглиоблокаторы для купирования последствий спазмов вен;
- С целью улучшить сердечный метаболизм используют рибоксин, карветин и цитохром;
- Развивающаяся сердечная недостаточность может потребовать включение преднизолона и гидрокортизона для улучшения сократительных способностей сердечных мышц;
- Контрикал используют, чтобы привести в норму свертываемость крови.
Терапия неотложного состояния геморрагического шока прошла долголетнюю апробацию и признана успешной при строгих соблюдениях врачебных предписаний и дозировки медикаментозных средств. Для закрепления терапевтических действий важна реабилитация после лечения, которая включает в себя щадящие нагрузки ЛФК.
Восполнение кровяного русла
При значительных кровопотерях для предотвращения необратимых последствий пострадавшему в экстренном порядке проводят переливание крови. Процедура выполняется согласно определенным правилам:
- Потерю крови в пределах 25% возмещают ее заменителями;
- Малышам, не достигшим трехлетнего возраста, недостающий объем компенсируют кровью с добавлением эритроцитов в пропорциях 1 к 1;
- При кровопотерях до 35% от ОЦК компенсируемый раствор должен состоять из крови, ее заменителей и эритроцитарной массы;
- Объем жидкостей, искусственно вводимых в организм, должен превышать кровопотерю на 20%;
- В случае снижения объема ОЦК на половину, жидкости вводят больше в 2 раза, при этом количество эритроцитов должно превышать заменители крови также в 2 раза.
Неотложные мероприятия прекращают при стабилизации состояния больного, которое проявляется в нормализации артериального давления, сердечной деятельности и диуреза.
Патогенез
Механизм развития гемотрансфузионного шока связан с цитотоксической аллергической реакцией, которая может развиться за 2-5 минут. При введении несовместимого материала в кровь выбрасывается большое количество гистамина. Если в кровоток реципиента поступают несовместимые компоненты в количестве более 0.01% от всего объема общей циркулирующей жидкости происходит гемолиз – разрушение эритроцитарных клеток в кровяном русле реципиента.
Из разрушенных эритроцитов в кровь выходит тромбопластин, свободный гемоглобин, внутриэритроцитарные факторы свертывания. Несвязанный гемоглобин, вне красных клеток не может выполнять свою функцию – развивается дефицит кислорода. При прохождении свободного гемоглобина через барьер почек, их стенки повреждаются, в моче появляется кровь.
Чрезмерное количество факторов свертывания может привести к ДВС-синдрому (диссеминированному внутрисосудистому свертыванию). Другие компоненты разрушенных эритроцитов ведут к спазму, расширению сосудов. При сужении просвета возникает гемосидероз (чрезмерное накопление гемосидерина в тканях), который при гемотрансфузионном шоке приводит к нарушению почечной фильтрации.
При гемолизе повышается проницаемость стенок сосудов, плазма переходит из кровеносного русла в межклеточное пространство, вызывая сгущение крови, повышение концентрации электролитов, ацидоз. В результате всех процессов вызванных из-за гемолиза развивается синдром полиорганной недостаточности – нарушается работа сердца, почек, печени, легких, эндокринных желез.
Первичные мероприятия по оказанию помощи больному
При обнаружении характерных жалоб пациента или признаков гемотрансфузионного шока врач обязан немедленно прекратить переливание, если оно еще не закончено. В кратчайшие сроки необходимо:
- заменить систему переливания;
- установить более удобный для дальнейшего лечения катетер в подключичную вену;
- наладить подачу через маску yвлажненного кислорода;
- начать контролировать количество выделенной мочи (диурез);
- вызвать лаборанта для срочного забора крови и определения количества эритроцитов, гемоглобина, гематокрита, фибриногена;
- направить образец мочи пациента для полного срочного анализа.
При возможности проводится:
- измерение центрального венозного давления;
- анализ на свободный гемоглобин в плазме и моче;
- определяются электролиты (калий, натрий) в плазме, кислотно-щелочной баланс;
- ЭКГ.
Проба Бакстера проводится опытными врачами, не дожидаясь результатов лабораторных анализов. Это довольно старый способ, позволяющий определить несовместимость переливаемой крови. После струйного введения пациенту около 75 мл крови донора через 10 минут из другой вены берут 10 мл, закрывают пробирку и центрифугируют. Заподозрить несовместимость можно по розовому цвету плазмы. В норме она должна быть бесцветная. Этим методом широко пользовались в полевых госпиталях в военных условиях.
Постгемотрансфузионные реакции, как правило, не сопровождаются серьезными нарушениями функций органов и систем больного и не представляют опасности для его жизни.
К постгемотрансфузионным реакциям относятся пиро-генные и аллергические (анафилактические).
Пирогенные реакции. Причиной этих реакций стано-вятся продукты распада белков плазмы и лейкоцитов донор-ской крови. По выраженности клинических проявлений при-нято различать легкие, средние и тяжелые реакции.
Легкие реакции сопровождаются повышением темпера-туры тела в пределах 1С, болями в мышцах конечностей, головной болью, ознобом и недомоганием. Эти явления кратковременны и обычно исчезают без каких-либо специ-альных лечебных мероприятий.
Реакции средней тяжести проявляются повышением температуры тела на 1,5-2С, нарастающим ознобом, учаще-нием пульса и дыхания, иногда крапивницей.
При
тяжелых реакциях температура тела повышается более чем на 2С, появляются потрясающий озноб, цианоз
губ, рвота, сильная головная боль, боль в поясничной облас-ти и костях, крапивница или отек Квинке, лейкоцитоз.
Аллергические (анафилактические) реакции при ге-мотрансфузиях встречаются нередко, особенно у реципиен-тов, страдающих аллергическими заболеваниями, в результа-те взаимодействия их аллергических антител (реагининов) с аллергенами гемотрансфузионной среды. Сенсибилизация реципиента может быть обусловлена аллергенами различно-го происхождения: пищевыми (земляника, цитрусовые), ме-дикаментозными, ингаляционными, продуктами распада и денатурации белка.
Аллергические реакции чаще возникают после повтор-ных гемотрансфузий, что связано с индивидуальными осо-бенностями реципиента и донора, функциональным состоя-нием организма реципиента, характером трансфузионной среды, а также с техникой гемотрансфузии. Аллергические реакции протекают, как правило, легко и проходят спустя несколько часов после гемотрансфузии. Они могут возникать как в момент гемотрансфузии, так и через некоторое время (от 30 мин. до нескольких часов) после и проявляются не-большим повышением температуры тела, легким ознобом, общим недомоганием, крапивницей, кожным зудом, тошно-той, умеренной головной болью и болью в поясничной об-ласти.
В редких случаях аллергическая реакция может про-явиться более выраженной клинической картиной
анафи-лактического шока. Характерными отличительными чертами анафилактического шока являются развитие его немедленно после введения нескольких миллилитров крови или ее ком-понентов и отсутствие повышения температуры тела. В кли-нической картине могут наблюдаться такие симптомы, как непродуктивный кашель, затруднение дыхания вследствие бронхо-спазма, одышка, снижение артериального давления, учащение пульса, спазматические боли в животе, головная боль, тошнота и рвота, расстройство стула, потеря сознания. Затем начинается отек лица, крапивница по всему телу, зуд.
Реакция может протекать бурно, а затем наступает улучше-ние. В большинстве наблюдений явления анафилактического шока держатся в течение ближайших суток.
Причиной анафилактического шока является дефицит IgA реципиента и образование у него анти-IgA антител после ранее проведенных гемотрансфузий или перенесенных бере-менностей, но нередко иммунизирующий агент не может быть четко верифицирован. Несмотря на то, что дефицит IgA встречается с частотой 1 на 700 человек, анафилактический шок после переливания крови и ее компонентов встречается не столь часто.
Лечение анафилактических реакций заключается в не-медленном прекращении гемотрансфузии. Больному под ко-жу вводят адреналин, а внутривенно
-антигистаминные пре-параты (димедрол, супрастин, пипольфен и др.), кальция хлорид, физиологический раствор. Также внутривенно вво-дят 100 мг преднизолона или гидрокортизона. Применяют сердечно-сосудистые препараты, наркотические аналгетики.
При наличии у реципиента осложненного трансфузио-логического анамнеза и подозрении у него дефицита IgA по-казано использование предоперационно заготовленных ауто-логичных компонентов крови. Если такой возможности нет, используют только размороженные отмытые эритроциты.
Рекомендации по лечению
Гемотрансфузионный шок — это состояние, когда требуется неотложная помощь. Алгоритм действий в данной ситуации можно представить так:

- Выведение больного из шокового состояния.
- Мероприятия по предотвращению патологических изменений в важных органах и их коррекции.
- Купирование развивающегося ДВС-синдрома.
- Предупреждение развития ОПН.
При появлении неблагоприятных симптомов первые действия медсестры или врача — прекращение процедуры переливания и замена системы на растворы солей.
Категорически запрещается вытаскивать иглу из сосуда, поскольку падение давления может привести к невозможности повторной венопункции.
Важнейшим является фактор времени: чем быстрее произведены медицинские вмешательства, тем лучше прогноз для пациента.
Инфузионная терапия
Все схемы лечения шока начинаются с проведения инфузий.
В первую очередь необходимо восполнить объём циркулирующей крови (ОЦК) и восстановить гемостатическую функцию (применяются декстраны с молекулярной массой 40–70 тыс. ед. — реополиглюкин, желатиноль).
Показано также раннее вливание 4%-го раствора гидрокарбоната натрия или лактосола. Таким образом обеспечивается компенсация метаболического закисления крови, не происходит синтез солянокислого гематина.
В последующем производят инфузию кристаллоидов (раствором 0.9%-го хлорида натрия или раствором Рингера) для уменьшения количества свободного Hb и препятствия разрушения фибриногена. Количество вливаемых препаратов должно обязательно контролироваться объемом диуреза и значениями давления.
Медикаментозная терапия
Необходимо поднять артериальное давление пациента, а также обеспечить нормальный почечный кровоток. Триада стандартных противошоковых препаратов: преднизолон (глюкокортикостероид для повышения АД), фуросемид (диуретик) и эуфиллин (ингибитор фосфодиэстеразы). Также применяют антигистаминные лекарственные средства и опиоидные обезболивающие (фентанил).
Эфферентные методы
Эффективным методом противошоковой терапии является плазмаферез — выведение около 2 литров плазмы с последующим вливанием свежезамороженной плазмы и коллоидных растворов. Симптоматическая коррекция нарушений работы внутренних органов.
При необходимости назначают средства, стимулирующие деятельность важных систем организма. При появлении симптомов, характерных для снижения дыхательной функции лёгких, возможен перевод пациента на аппарат ИВЛ. При тяжёлой анемии (концентрация гемоглобина менее 70 г/л) возможно переливание отмытых эритроцитов, совместимых по группе крови с эритроцитами пациента.
Коррекция системы гемостаза
Применяют антикоагулянты, производят переливание свежезамороженной плазмы и антиферментные препараты (гордокс) для угнетения фибринолиза.
Поскольку в дальнейшем возможно развитие ОПН, лечение гемотрансфузионного шока направлено также на коррекцию функционального состояния почек. Применяют фуросемид, маннитол и производят коррекцию растворами кристаллоидов.
При отсутствии эффекта может быть применим гемодиализ. В период выздоровления производят лечение конкретных симптомов.
Показания и противопоказания к переливанию крови
Существует несколько категорий людей, нуждающихся в переливании. Отказ в гемотрансфузии людей без показаний или с наличием противопоказаний к ней уже является профилактикой шока.
Показаниями к переливанию являются:
- Массивные кровопотери во время оперативных вмешательств или травм.
- Заболевания кровеносной системы (лейкозы и др.)
- Различные виды анемий (иногда трансфузия входит в состав терапевтических мероприятий).
- Сильные интоксикации, ведущие к разрушению клеток крови.
- Системные гнойно-воспалительные заболевания.
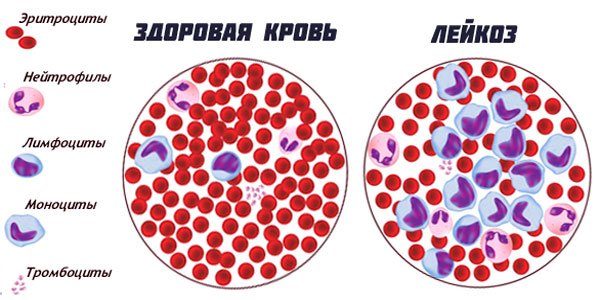 Лейкоз крови
Лейкоз крови
Противопоказания к переливанию следующие:
- Сердечная недостаточность в период декомпенсации (необратимое нарушение работы сердца).
- Септический эндокардит – воспаление внутренней оболочки сердечной стенки.
- Патологии мозгового кровообращения.
- Аллергии.
- Состояние печеночной недостаточности.
- Гломерулонефрит (заболевание почек, с характерным поражением их клубочков).
- Опухолевые новообразования в стадии распада.
Острая гемолитическая трансфузионная реакция (ОГТР)
Около 20 человек ежегодно умирают в США от острой гемолитической трансфузионной реакции. Острая гемолитическая трансфузионная реакция обычно является результатом взаимодействия плазменных антител реципиента с донорскими эритроцитарными антигенами. АВО-несовместимость является наиболее частой причиной острой гемолитической трансфузионной реакции. Антитела к другим групповым антигенам (кроме АВО) также могут вызвать острую гемолитическую трансфузионную реакцию. Наиболее частой причиной острой гемолитической трансфузионной реакции является не лабораторная ошибка при подборе крови, а неправильная маркировка или спутывание продукта крови непосредственно перед трансфузией.
Гемолиз является внутрисосудистым, вызывает гемоглобинурию с острой почечной недостаточностью различной степени и возможным развитием диссеминированного внутрисосудистого свертывания (ДВС). Тяжесть острой гемолитической трансфузионной реакции зависит от степени несовместимости, количества трансфузируемой крови, скорости введения и сохранения функции почек, печени и сердца. Острая фаза обычно развивается в течение 1 часа от начала трансфузии, но может проявиться позже в ходе трансфузии или сразу после ее завершения. Начало обычно внезапное. Больной может жаловаться на дискомфорт или беспокойство. Может проявиться одышка, лихорадка, озноб, гиперемия лица и выраженная боль в поясничной области. Возможно развитие шока, который проявляется слабым частым пульсом, холодной липкой кожей, снижением артериального давления, тошнотой и рвотой. Следствием гемолиза является желтуха.
Если острая гемолитическая трансфузионная реакция развивается под общей анестезией, из симптомов могут присутствовать только гипотензия, неконтролируемое кровотечение из области разреза и слизистых, вызванное развитием ДВС, темный цвет мочи, обусловленный гемоглобинурией.
При наличии подозрений на острую гемолитическую трансфузионную реакцию одним из первых шагов является проверка данных маркировки трансфузионной среды и анкетных данных больного. Диагноз подтверждается определением гемоглобина в моче, ЛДГ сыворотки, билирубина и гаптоглобина. Внутрисосудистый гемолиз продуцирует свободный гемоглобин в плазме крови и моче; уровень гаптоглобина очень низкий. Гипербилирубинемия может развиваться позднее.
После завершения острой фазы прогноз зависит от степени развившейся почечной недостаточности. Наличие диуреза и снижение уровня мочевины обычно предвещает восстановление. Исход в хроническую почечную недостаточность встречается редко. Длительная олигурия и шок являются плохими прогностическими признаками.
При подозрении на острую гемолитическую трансфузионную реакцию трансфузия должна быть остановлена и начата поддерживающая терапия. Целью первоначального лечения является поддержка артериального давления и почечного кровотока, для чего применяется внутривенные инфузии 0,9 % раствора хлорида натрия с фуросемидом. Необходимо добиться объема диуреза 100 мл/ч в течение 24 часа. Начальная доза фуросемида составляет 40-80 мг (1-2 мг/кг у детей) с увеличением дозы для поддержки диуреза 100 мл/ч в первый день.
Антигипертензивные препараты вводятся с осторожностью. Прессорные препараты, снижающие почечный кровоток (например, адреналин, норадреналин, высокие дозы допамина), противопоказаны
При необходимости назначения прессорных препаратов применяется допамин в дозе 2-5 мкг/(кгхмин).
Необходим экстренный осмотр больного нефрологом, особенно при отсутствии диуреза в течение 2-3 часов после начала терапии, что может указывать на развитие острого тубулярного некроза. В таких случаях гидратация и диуретики могут быть противопоказаны и необходим диализ.
[], [], [], [], [], []
Острое поражение легких
Ассоциированное с трансфузией острое поражение легких является редким осложнением и обусловлено анти-HLA или антигранулоцитарными антителами в донорской плазме, которые агглютинируют и дегранулируют гранулоциты реципиента в легких. Развивается острый респираторный синдром, и на рентгенограмме легких выявляются характерные признаки некардиогенного отека легких. После АВО-несовместимости это осложнение является второй наиболее частой причиной летальности, ассоциированной с гемотрансфузией. Частота данной патологии составляет 1:5000-10 000, но слабо или умеренно выраженные острые легочные поражения обычно проходят незамеченными. Проведение поддерживающей терапии обычно приводит к восстановлению без долговременных последствий. Назначения диуретиков необходимо избегать. Случаи острого поражения легких регистрируются.
[], [], [], [], [], [], [], [], [], []
Причины посттрансфузионных осложнений
Переливание крови является серьезной процедурой, представляющей собой трансплантацию живой донорской ткани. Поэтому она должна производиться только после взвешенного учета показаний и противопоказаний, в условиях строго соблюдения требований техники и методики проведения гемотрансфузии. Такой серьезный подход позволит избежать развития посттрансфузионных осложнений.
Абсолютными витальными показаниями к гемотрансфузии служат острая кровопотеря, гиповолемический шок, продолжающееся кровотечение, тяжелая постгеморрагическая анмия, ДВС-синдром и др. Основные противопоказания включают декомпенсированную сердечную недостаточность, гипертоническую болезнь 3 степени, инфекционный эндокардит, ТЭЛА, отек легких, ОНМК, печеночную недостаточность, острый гломерулонефрит, системный амилоидоз, аллергические заболевания и т. д. Вместе с тем, при наличии серьезных оснований трансфузии крови могут проводиться, несмотря на противопоказания, под прикрытием профилактических мероприятий. Однако в этом случае риск посттрансфузионных осложнений возрастает в разы.
Чаще всего осложнения развиваются при повторном и значительном по объему переливании трансфузионной среды. Непосредственные причины посттрансфузионных осложнений в большинстве случаев носят ятрогенный характер и могут быть связаны с переливанием крови, несовместимой по системе АВО и Rh-антигену; использованием крови ненадлежащего качества (гемолизированной, перегретой, инфицированной); нарушением сроков и режима хранения, транспортировки крови; переливанием избыточных доз крови, техническими погрешностями при проведении трансфузии; недоучетом противопоказаний.
Оказание неотложной помощи при анафилаксии
Неотложная помощь при анафилактическом шоке должна основываться на трех принципах: максимально быстрое оказание, воздействие на все звенья патогенеза и непрерывный мониторинг деятельности сердечно-сосудистой, дыхательной и центральной нервной систем.
Основные направления:
- купирование ;
- терапия, направленная на снятие симптомов бронхоспазма;
- профилактика осложнений со стороны желудочно-кишечной и выделительной систем.
Первая доврачебная помощь анафилактического шока:
- Постараться максимально быстро определить возможный аллерген и не допустить его дальнейшее воздействие. Если был замечен укус насекомого – наложить тугую марлевую повязку на 5-7 см выше места укуса. При развитии анафилаксии во время введения лекарственного средства необходимо экстренно закончить процедуру. Если осуществлялось внутривенное введение, то иглу или катетер категорически нельзя вынимать из вены. Это дает возможность проведения последующей терапии венозным доступом и уменьшает сроки воздействия лекарств.
- Пациента переместить на твердую ровную поверхность. Ноги поднять выше уровня головы;
- Повернуть голову на бок для избегания асфиксии рвотными массами. Обязательно освободить ротовую полость от посторонних предметов (например, зубных протезов);
- Обеспечить доступ кислорода. Для этого сдавливающую одежду на пациенте расстегнуть, двери и окна максимально раскрыть для создания потока свежего воздуха.
- При потере пострадавшим сознания, определить наличие пульса и свободного дыхания. При их отсутствии немедленно начать искусственную вентиляцию легких с непрямым массажем сердца.
Алгоритм оказания медикаментозной помощи:
Первым делом всем больным проводится контроль показателей гемодинамики, а также функции дыхания. Добавляется применение кислорода путем подачи через маску со скоростью 5-8 л в минуту.
Анафилактический шок может привести к остановке дыхания. В таком случае применяется интубирование, а если это не представляется возможным по причине ларингоспазма (отека гортани), то трахеостомия. Препараты, используемые для медикаментозной терапии:
- Адреналин. Основной препарат для купирования приступа: Адреналин применяется 0,1% в дозе 0,01 мл/кг (максимум 0,3–0,5 мл), внутримышечно в передненаружную часть бедра через каждые 5 мин под контролем АД трехкратно. При неэффективности терапии препарат может вводиться повторно, но необходимо избегать передозировки и развития побочных реакций.
- при прогрессировании анафилаксии — 0,1мл 0,1% раствора адреналина растворяют в 9 мл физ.раствора и вводят в дозе 0,1–0,3 мл внутривенно медленно. Повторное введение по показаниям.
Глюкокортикостероиды. Из этой группы препаратов чаще всего используются преднизолон, метилпреднизолон либо дексаметазон.
- Преднизолон в дозе 150 мг (пять ампул по 30 мг);
Метилпреднизолон в дозе 500 мг (одна крупная ампула в 500 мг);
Дексаметазон в дозе 20 мг (пять ампул по 4 мг).
- Антигистаминные препараты. Главным условием их применения является отсутствие гипотензивного и аллергизирующих эффектов. Чаще всего используют 1-2 мл 1 % раствора димедрола, либо ранитидин в дозе 1 мг/кг, разведенный в 5% растворе глюкозы до 20 мл. Вводить через каждые пять минут внутривенно.
- Эуфиллин используется при неэффективности бронхорасширяющих препаратов дозировкой 5 мг на килограмм веса каждые полчаса;
- При бронхоспазме, не купирующимся адреналином, пациенту проводится небулизация с раствором беродуала.
- Допамин. Используется при гипотензии, не поддающейся адреналину и инфузионной терапии. Применяется в дозе 400 мг, разведенных в 500 мл 5% глюкозы. Изначально вводится до подъема систолического давления в пределах 90 мм.рт.ст., после чего переводится в введение титрованием.
Анафилаксия у детей купируется такой же схемой, как и у взрослых, единственным отличием является рассчет дозы препарата. Лечение анафилактического шока целесообразно проводить только в стационарных условиях, т.к. в течение 72 часов возможно развитие повторной реакции.
Этиология
Данное трансфузионное осложнение появляется из-за нарушения правил проведения манипуляции с кровью или её компонентами, ошибок в определении группы крови и совместимости компонентов крови реципиента и донорских.
Основными факторами, приводящими к развитию шокового состояния, являются: антигенная система АВО и система резус-фактора. Существует также огромное количество других антигенных систем, но они редко дают такое осложнение.
Патогенез
Шок являет собой аллергическую реакцию II типа — цитотоксическую. Она развивается сразу при проведении переливания или через определённое время после процедуры.
Основы развития шокового состояния — распад эритроцитов. Этот процесс ведет к выделению специфических веществ, которые провоцируют спазмирование сосудов, а затем их патологическое расширение. Проницаемость стенки сосудов увеличивается, что приводит к выходу плазмы в ткани и сгущению крови.
Выход в кровь большого числа веществ, способствующих образованию тромбов, ведёт к развитию ДВС-синдрома. Его патогенез характеризуется изначальным повышением свёртываемости крови с образованием множества мелких тромбов.
Впоследствии возникает так называемая коагулопатия потребления, когда кровь больше не может сворачиваться, возникают массивные кровотечения. Происходит нарушение кровотока в мелких сосудах, что ведёт к недостаточному поступлению кислорода к внутренним органам, а, следовательно, к их поражению.
Страдают все органы, в том числе и почки. В их клубочках накапливаются продукты распада гемоглобина, что приводит к падению скорости кровенаполнения и развитию недостаточности в почках.
Воздушная эмболия
Возникает такое осложнение при:
- нарушении техники переливания крови;
- неверном заполнении медицинского изделия для трансфузии, в результате в ней присутствует воздух;
- преждевременное завершение переливания крови под давлением.
Воздушные пузыри, попав в вену, далее проникают в правую половину сердечной мышцы и затем закупоривают ствол или ветви легочной артерии. Поступления двух или трех кубических сантиметров воздуха в вену вполне достаточно, чтобы возникла эмболия. Клинические проявления:
- давление падает;
- появляется одышка;
- верхняя половина тела становится синеватого цвета;
- в области грудины ощущается резкая боль;
- присутствует кашель;
- увеличение пульса;
- появляется страх, беспокойство.
В большинстве случае прогноз неблагоприятный. При появлении этих симптомов следует остановить процедуру и начать реанимационные манипуляции, включающие в себя искусственное дыхание и введение медикаментов.
Профилактика
Профилактика гемотрансфузионного шока состоит в соблюдении принципа: медицинский подход к процедуре переливания крови должен быть столь же ответственным, как при трансплантации органа, включая ограничение показаний к трансфузии, грамотное проведение анализов и предварительных проб в соответствии с инструкциями.
Основные показания к переливанию крови:
- Абсолютные показания к гемотрансфузии:
- острая кровопотеря (более 21% от объёма циркулирующей крови);
- травматический шок 2–3 ст;
- Относительные показания к гемотрансфузии:
- анемия (уровень гемоглобина в крови менее 80 г\л);
- заболевания воспалительного характера с тяжёлой интоксикацией;
- продолжающееся кровотечение;
- нарушение свёртывающей системы крови;
- снижение иммунного статуса организма;
- длительный хронический воспалительный процесс (сепсис);
- некоторые отравления (змеиным ядом и т. д.).
Чтобы предотвратить развитие транфузионных осложнений необходимо:
- исключить ошибки при определении группы крови больного и проведении проб на совместимость;
- проводить непосредственно перед процедурой гемотрансфузии контрольное повторное определение группы крови пациента;
- исключить вероятность развития резус-конфликта, для чего обязательно исследовать резус-принадлежность больного и титр антител, выполнять тесты на совместимость;
- исключить возможность несовместимости крови по редким серологическим факторам, применяя пробы Кумбса;
- использовать только одноразовые системы для переливания крови;
- визуально оценивать вид и объём выделяемой пациентом мочи во время и сразу после трансфузии (объём, окраска);
- отслеживать и анализировать симптомы гемотрансфузионного шока, гемолиза;
- тщательно наблюдать за пациентом в течение 3 часов после переливания крови (измерение температуры, давления, частоты пульса каждый час).
Прогноз при гемотрансфузионном шоке зависит от своевременности оказания неотложной помощи и дальнейшей терапии. Если активное полноценное лечение патологии с проявлениями гемолиза, острой почечной и дыхательной недостаточности, геморрагического синдрома проводится в первые 6 часов после начала заболевания, у 75 пациентов из 100 наступает полное выздоровление. У 25–30% больных с тяжёлыми осложнениями развивается почечно-печёночная дисфункция, тромбоз сердечных, мозговых, лёгочных сосудов.