Диспластическая кардиопатия
Содержание:
- Кардиопатия у детей и подростков: что это такое, причины, симптомы и лечение
- Анатомические и физиологические особенности детской сердечно-сосудистой системы
- Лечение
- Кардиопатия у детей и подростков: что это такое, причины, симптомы и лечение
- Виды болезни
- Профилактика
- ФКП
- Диагностика
- Диагностика
- Диспластическая кардиомиопатия
- Первичная форма
- Симптомы
Кардиопатия у детей и подростков: что это такое, причины, симптомы и лечение
Кардиопатией называется патология сердечной мышцы. При недостаточном внимании к болезни она развивается в серьезные проблемы, к примеру, сердечную недостаточность. Детская кардиопатия связана с неправильным развитием сердца, однако все чаще встречаются и другие разновидности, поэтому родителям стоит всерьез задуматься о том, что это такое – кардиопатия у подростков и детей?
Виды
Существует две основных разновидности кардиопатии у подростков и детей:
- Врожденная;
- Приобретенная.
Внешне разницу между этими разновидностями иногда довольно сложно выявить. Хотя кардиомиопатию у новорожденных можно диагностировать на первых двух неделях жизни, такое раннее проявление болезни все еще остается редкостью.
Чаще всего примерно до 7 лет малыш практически не жалуется на симптомы врожденной кардиопатии.
Иногда причиной для беспокойства может стать наблюдение за поведением ребенка во время подвижных игр, однако, в большинстве случаев врожденный порок не дает о себе знать до 7–12 лет.
Приобретенную патологию можно разделить еще на несколько категорий, в зависимости от причин проявления болезни:
- Вторичная кардиомиопатия у детей. Патология возникает в результате некоторых заболеваний в детском возрасте. Хотя к группе риска сопряженных болезней относятся такие патологии, как миокардит или астма, болезнь сердца может развиться и на фоне долгого насморка или обычной простуды.
- Функциональная. Болезнь сердца в данном случае является реакцией организма на чрезмерную физическую нагрузку. Подвижные игры для детей – обычное дело, они не станут причиной функциональной патологии. А вот занятия в различных спортивных секциях могут привести к заболеванию. Обычно это вина тренера или учителя, который заставляет ребенка выполнить нагрузку, слишком тяжелую для его возраста.
Можно выделить и другие разновидности в этой классификации. К примеру, тонзиллогенная кардиопатия тоже часто развивается у детей, так как связана с наличием тонзиллита в миндалинах и аденоидах. А инфекционно-токсическую кардиопатию можно считать как вторичной моделью, так и обособленным заболеванием.
https://youtube.com/watch?v=n3wRSr7yQmQ
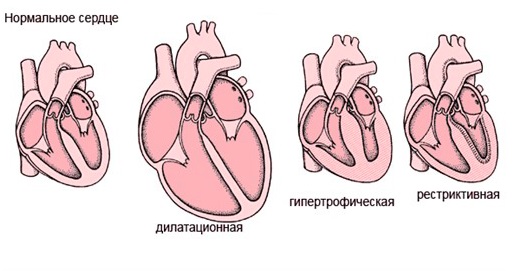
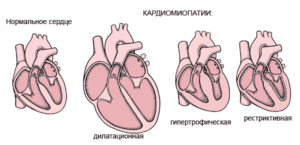
Следует выделить классификацию патологии, связанную с тем, какие именно изменения возникают в сердце. Суть дилатационной разновидности заключается в том, что растягиваются мышцы левого желудочка.
Фактически сердечные стенки не меняют своей толщины, однако из-за увеличения объема участка сердца, сокращения мышцы недостаточно резкие и сильные для нормальной работы. Также такой вид могут называть застойным, так как движение крови сильно замедлено.
Хотя в большинстве случаев дилатационную кардиопатию относят к приобретенным заболеваниям, не исключается вероятность врожденного порока.
Гипертрофическая кардиопатия выражается в утолщении стенок. При этом они также теряют свою эластичность, поэтому для нормального кровотока требуется большее усилие со стороны сердца. Заболевание также бывает врожденным и приобретенным; на врожденную патологию влияет наследственность, а не проблемы с внутриутробным развитием.
Термин диспластическая кардиопатия у детей используется лишь на территории стран постсоветского пространства. Второе ее название – рестриктивная. Она редко встречается в детском возрасте, хотя в советские времена врачи обычно приписывали именно эту категорию. Суть этого вида в том, что мышечная ткань замещается соединительной тканью.
Анатомические и физиологические особенности детской сердечно-сосудистой системы
Закладка сердца у ребенка начинается на второй неделе внутриутробного развития из двух самостоятельных сердечных зачатков, которые затем сливаются в одну трубку, расположенную в области шеи. С конца второго месяца беременности устанавливается плацентарное кровообращение, сохраняющееся до момента рождения ребенка (до этого возраста зародыш питается гистотрофным способом).
Сердечно-сосудистую систему плода отличает функционирование следующих трех образований: овального отверстия, артериального и венозного протоков. Они необходимы для сброса лишней крови и помощи в работе сердца в условиях отсутствия дыхания и низкого давления. В правом предсердии потоки крови полностью не смешиваются, поскольку кровь из нижней полой вены направляется через овальное окно в левое предсердие, а затем в левый желудочек, тогда как кровь из верхней полой вены устремляется через правое предсердие в правый желудочек.
При рождении ребенка легкие расправляются и наполняются кровью, фетальные кровеносные пути (аранциев и артериальный протоки, овальное окно и остатки пупочных сосудов) закрываются. У новорожденных устанавливается внеутробное кровообращение, начинают функционировать малый и большой круги кровообращения.
Это объясняется более быстрой сокращаемостью сердечной мышцы в связи с меньшим влиянием блуждающего нерва и более интенсивным обменом веществ. Нормальная частота пульса новорожденного 120-140 ударов в минуту, при кормлении или плаче увеличивается до 160-200 ударов. Затем частота пульса у детей с возрастом постепенно уменьшается.
Повышенные потребности тканей растущего организма в крови удовлетворяются относительным увеличением минутного объема сердца. Артериальное давление у детей тем ниже, чем младше ребенок. У новорожденного ребенка систолическое давление составляет в среднем около 70 мм рт. ст., к году оно увеличивается до 90 мм рт. ст.
В сердце ребенка хорошо развита сеть мелких артерий, которые обеспечивают хорошее кровоснабжение сердечной мышцы. Магистральные сосуды имеют относительно большие размеры. До 10-12 лет у детей легочная артерия шире аорты, затем просветы их становятся одинаковыми, а после полового созревания устанавливается обратное взаимоотношение. Система капилляров у детей относительно и абсолютно шире, чем у взрослых, что вызывает затруднения в поддержании температурного гомеостаза.
Суммируя все сказанное об анатомо-физиологических особенностях сердечно-сосудистой системы у детей, можно сказать, что относительно большая масса сердца, относительно более широкие отверстия сердца и просветы сосудов являются факторами, облегчающими циркуляцию крови у детей. Для детей раннего возраста характерны малый систолический объем крови и высокая частота сердцебиений, а минутный объем крови на единицу массы тела относительно велик.
Относительно большее количество крови и особенности энергетического обмена у детей заставляют сердце выполнять работу, относительно большую, чем работа сердца взрослого человека. Резервные же возможности сердца в раннем возрасте ограничены из-за большей ригидности сердечной мышцы, короткой диастолы и высокой частоты сердечных сокращений.
Как уже говорилось ранее, сердечно-сосудистая система плода имеет три образования: артериальный и венозный проток и овальное отверстие. Они нужны для того, чтобы сбрасывалась лишняя кровь. Таким образом, оказывается помощь сердцу, так как отсутствует дыхание и давление низкое.

Кровяной поток не смешивается полностью в правом предсердии. Это связано с тем, что кровь, проходя по нижней полой вене, переходит в левое предсердие через овальное окно, а оттуда – в левый желудочек. В это же время кровь из верхней полой вены идет в обратном направлении: в правый желудочек через правое предсердие.
Родившись, младенец расправляет легкие и наполняет их кровью, в то время как фетальные кровеносные пути закрываются. С этого момента у ребенка установлено внеутробное кровообращение, а значит, малый и большой круги кровообращения теперь функционируют. Клапан овального окна закрывается из-за увеличения давления в левом предсердии (это связано с поступлением большого количества крови). Артериальный проток закрывается под воздействием нервных, торсионных и мышечных факторов.
Лечение
Правильное лечение пациента с функциональной кардиопатией включает медикаментозный и немедикаментозный подходы. Независимо от причины, вызвавшей заболевание, каждый должен соблюдать рекомендации:
- Рациональный режим труда и отдыха.
- Правильное питание с исключением жирной, жареной пищи, ограничением соленого и сладкого.
- В течение дня требуется выпивать до 2,5 литров воды.
- Спорт, физкультура должны быть в жизни каждого пациента. Оптимальные нагрузки помогут поддерживать организм в тонусе и не оказывать негативного воздействия.
- Бальнеолечение.
- Курсовой массаж.
- Ежедневные прогулки на свежем воздухе не менее 1 часа. Рекомендуется делать это практически перед сном, что обеспечить лучшее засыпание и полноценный отдых.
- Физиотерапевтические процедуры.
Медикаментозная терапия показана не каждому пациенту. Данный этап нужен при наличии нарушений гемодинамики, при одновременном сочетании нескольких аномалий и признаков, затрудняющих активность. Назначаются лекарства, которые направлены на укрепление организма, обогащение витаминами. Основными являются:
- цитохром С;
- витамины группы В;
- никотиновая кислота;
- L-карнитин;
- калий и магний.
В зависимости от состояния и необходимости, дополнительно могут вводить успокоительные препараты и ноотропы. Из числа седативных, лучше всего использовать растительные средства – валериану, пустырник, ново-пассит.
При наличии признаков аритмии рекомендуется пациентам пить таблетки из группы бета-адреноблокаторов:
- «Небиволол»;
- «Метопролол»;
- «Бисопролол».
Введение других лекарственных средств должно иметь строгие показания. Хирургическое лечение при функциональной кардиопатии не применяется. В редких случаях операции выполняют, когда множественные аномалии развития нарушают жизнедеятельность больного.
Важно помнить, что заболевание способно исчезать самостоятельно, но для ускорения выздоровления необходимо помочь сердцу. При соблюдении рекомендаций выполняется большая часть работы для устранения нарушений
Взрослому пациенту нужно объяснить, что избавившись от причины, появится возможность излечиться. Наиболее распространенными факторами считаются вредные привычки, с которыми он должен бороться.
Кардиопатия у детей и подростков: что это такое, причины, симптомы и лечение

Кардиопатией называется патология сердечной мышцы. При недостаточном внимании к болезни она развивается в серьезные проблемы, к примеру, сердечную недостаточность. Детская кардиопатия связана с неправильным развитием сердца, однако все чаще встречаются и другие разновидности, поэтому родителям стоит всерьез задуматься о том, что это такое – кардиопатия у подростков и детей?
Виды
Существует две основных разновидности кардиопатии у подростков и детей:
- Врожденная;
- Приобретенная.
Внешне разницу между этими разновидностями иногда довольно сложно выявить. Хотя кардиомиопатию у новорожденных можно диагностировать на первых двух неделях жизни, такое раннее проявление болезни все еще остается редкостью.
Чаще всего примерно до 7 лет малыш практически не жалуется на симптомы врожденной кардиопатии.
Иногда причиной для беспокойства может стать наблюдение за поведением ребенка во время подвижных игр, однако, в большинстве случаев врожденный порок не дает о себе знать до 7–12 лет.
Этот же возраст у детей совпадает с появлением приобретенной кардиопатии. Вторая волна жалоб на боли в сердце обычно наступает ближе к 15 годам, когда подросток вступает в пубертатный период.
Приобретенную патологию можно разделить еще на несколько категорий, в зависимости от причин проявления болезни:
- Вторичная кардиомиопатия у детей. Патология возникает в результате некоторых заболеваний в детском возрасте. Хотя к группе риска сопряженных болезней относятся такие патологии, как миокардит или астма, болезнь сердца может развиться и на фоне долгого насморка или обычной простуды.
- Функциональная. Болезнь сердца в данном случае является реакцией организма на чрезмерную физическую нагрузку. Подвижные игры для детей – обычное дело, они не станут причиной функциональной патологии. А вот занятия в различных спортивных секциях могут привести к заболеванию. Обычно это вина тренера или учителя, который заставляет ребенка выполнить нагрузку, слишком тяжелую для его возраста.
Можно выделить и другие разновидности в этой классификации. К примеру, тонзиллогенная кардиопатия тоже часто развивается у детей, так как связана с наличием тонзиллита в миндалинах и аденоидах. А инфекционно-токсическую кардиопатию можно считать как вторичной моделью, так и обособленным заболеванием.
Следует выделить классификацию патологии, связанную с тем, какие именно изменения возникают в сердце. Суть дилатационной разновидности заключается в том, что растягиваются мышцы левого желудочка.
Фактически сердечные стенки не меняют своей толщины, однако из-за увеличения объема участка сердца, сокращения мышцы недостаточно резкие и сильные для нормальной работы. Также такой вид могут называть застойным, так как движение крови сильно замедлено.
Гипертрофическая кардиопатия выражается в утолщении стенок. При этом они также теряют свою эластичность, поэтому для нормального кровотока требуется большее усилие со стороны сердца. Заболевание также бывает врожденным и приобретенным; на врожденную патологию влияет наследственность, а не проблемы с внутриутробным развитием.
Термин диспластическая кардиопатия у детей используется лишь на территории стран постсоветского пространства. Второе ее название – рестриктивная. Она редко встречается в детском возрасте, хотя в советские времена врачи обычно приписывали именно эту категорию. Суть этого вида в том, что мышечная ткань замещается соединительной тканью.
Причины
Врожденная кардиопатия связана с внутриутробным развитием, поэтому во время беременности женщинам необходимо периодически обследоваться у врача, а также следить за своим здоровьем. Желательно отказаться от вредных привычек, которые имеют влияние на формирование плода.
К сожалению, даже в таком случае нет гарантии в том, что ребенок родится абсолютно здоровым. Для врожденной патологии большую роль играет наследственность и проблемы с сердцем у ближайших родственников. Чаще всего они «повторяются» и у малыша.
Частично причины приобретенной кардиопатии рассматривались в предыдущем пункте:
- Чрезмерная физическая нагрузка;
- Последствия перенесенных болезней.
Эти факторы очень часто влияют на состояние сердечной мышцы и приводят к изменениям. Однако, если заболевание проявило себя в подростковом возрасте, причиной становится гормональный фон.
Также на подростков часто влияют внешние факторы в виде стрессов и неврозов, поэтому многие симптомы могут проявиться, если ребенок переволновался.
Для детей младшего возраста это менее характерно, хотя возможны исключения для малышей из неблагополучных семей, которые постоянно живут в условиях стресса.
Виды болезни
Функциональная кардиопатия является ответом детского организма на возросшую физическую нагрузку. Так, например, она развивается у школьников, которым неправильно преподают физкультуру. В данном случае необходимо учитывать как возраст каждого из учеников, так и их уровень подготовки к определенным видам нагрузок. Чтобы предотвратить заболевание в столь юном возрасте, следует правильно рассчитывать нагрузку, которую сможет выдержать ребенок во время занятий.
Дети, страдающие ревматизмом, могут заболеть еще и диспластической кардиопатией. В целом эта болезнь не связана с функциональными особенностями детского организма. Она характеризуется повреждением тканей сердца, которые затем замещаются новыми, неэластичными волокнами. Поскольку пораженная ткань не успевает справляться со своими функциональными обязанностями, это может привести к распространенному явлению – сердечной недостаточности.
Преимущественно данный синдром – главное проявление таких заболеваний, как:
- астма;
- миокардит (в том числе и ревматоидный);
- эндокардит;
- воспаление легких.
Кардиопатия, симптомы которой выражены неярко и не беспокоят больного, может проявляться в любом возрасте. Осложняется диагностика кардиопатии тем, что симптомы, ее сопровождающие, распространены, их легко спутать с другими заболеваниями, вызванными недостаточной работой сердца и характерными другим кардиопатологиям.
У пациентов, у которых возникает кардиопатия, симптомы диагностируются одинаковые, к ним относятся:
- Одышка — нарушение дыхания, возникающее вследствие застоя крови. Сопровождается приступами удушья, проявляющимися на фоне стрессовых ситуаций, чрезмерной нагрузки.
- Кашель. Причины те же, что при одышке. При осложнении, сопровождающемся отеком легких, появляются хрипы и мокрота , что говорит о скоплении жидкости в легких.
- Учащенное сердцебиение. Увеличение объема сердца приводит к нарушению ритма сердечных сокращений, усиливающих сердцебиение.
- Бледность кожных покровов и акроциноз. Непоступление достаточного количества крови к тканям проявляется бледностью кожи и посинением кончиков пальцев и носа.
- Отечность нижних конечностей. Кровь застаивается, ее выход провоцирует отеки.
- Грудинные боли вызваны гипоксией сердечной мышцы.
- Увеличение печени и селезенки. Скопление крови в воротной вене ведет к увеличению органов.
- Головокружение и обмороки возникают от недостатка кислорода в тканях головного мозга.
- Чрезмерная утомляемость связана с недостаточным снабжением мышц кислородом.
Точно диагностировать заболевание помогут дополнительные инструментальные исследования: электрокардиография (ЭКГ), эхокардиография (ЭхоКГ), рентгенография. По результатам медицинского обследования врач-кардиолог определит тип кардиомиопатии и назначит лечение. Специалисты классифицируют кардиомиопатические формы в зависимости от выраженности их клинической картины. Различают несколько видов кардиопатии.
Дисгормональная. Проявляется вследствие недостатка половых гормонов, имеет невоспалительный характер. Чаще подвержены женщины в климактерический период.
Инфекционно-токсическая кардиопатия (алкогольная). Токсины поражают мышечные ткани, в результате развивается патология, разрушает и поражает сердечные клетки.
Дисметаболическая кардиопатия. Вызвана нарушением метаболизма, часто развивается на фоне сахарного диабета и дисфункции щитовидной железы. Не связана с процессами воспаления.
Функциональная. Зависит от функциональной активности вегетативной системы, регулирующей жизнедеятельность всех систем и органов человека. Проявляется чаще в пубертатном периоде.
Постгипоксическая или метаболическая кардиопатия возникает на фоне ишемии. Недостаток кислорода приводит к необратимым изменениям метаболизма.
Ишемическая связана с постгипоксической, сопровождается сужением просвета артерий коронара.
Тонзиллогенная — результат аутоиммунного воспаления. Иммунодефицит нарушает обмен веществ.
Существует также первичная и вторичная кардиопатия. Первичная форма — врожденное патологическое нарушение метаболизма, диагностируется у новорожденных детей. Вторичная кардиопатия развивается у взрослых вследствие этиологии.
Профилактика
Профилактические мероприятия при кардиопатии, это:
- Физическая нагрузка на организм в умеренном количестве. Гиподинамия — это не выход из данной ситуации. Движения улучшают кровоток и обеспечивают миокард кислородом. Но чрезмерные нагрузки требуют большего количества кислорода, и при его недостатке может развиться гипоксия миокарда;
- Диета. Необходимо исключить из рациона жирную и солёную еду, чтобы предотвратить заболевание атеросклероз и снизить индекс имеющегося холестерина;
- Отказаться от пагубных привычек и зависимости: никотиновой, алкогольной и наркотической. Табакокурение становится причиной целого ряда патологий сердечного органа и системы кровотока. Алкоголь становится провокатором алкогольной КМП, и если не прекратить его употребление, тогда данная зависимость приведёт к летальному исходу;
- Профилактические диагностические исследования организма (методом ЭКГ, ЭХО КГ, а также рентген грудной клетки);
- Посещение 1 раз в 6 месяцев доктора кардиолога, а также принимать витаминные комплексы, для укрепления сердечной мышцы.
ФКП
Найдено (29 сообщений)
-
педиатр
13 марта 2018 г. / Ольга / белоозерский -
… № 509-ПГ, и признать благополучными по бешенству животных следующие территории Московской области: лесной массив ФКП «Государственный научно-испытательный полигон авиационных систем» вблизи рабочего поселка Белоозерский Воскресенского района», — говорится … открыть
-
инфекционист
13 марта 2018 г. / Ольга / белоозерский -
… № 509-ПГ, и признать благополучными по бешенству животных следующие территории Московской области: лесной массив ФКП «Государственный научно-испытательный полигон авиационных систем» вблизи рабочего поселка Белоозерский Воскресенского района», — говорится … открыть
-
детский кардиолог
10 июня 2016 г. / Татьяна / Екатеринбург -
Добрый день! Подскажите пожалуйста! На прием к детскому кардиологу сына 6 лет водил муж. Посмотрев, результаты ЭКГ, врач назначила элькар по 10 кап 2 раза в день на 1,5 мед,… открыть
-
12 июня 2016 г. / Татьяна
-
Андрей д-р…,
Диагноз написан неразборчиво. ФКП и что-то ещё. По ЭКГ — тенденция к брадикардии, неполная блокада п.п. Гиса, изменение процессов реполяризации при нагрузке. Разрешили заниматься в футбольной секции
-
инвалиды
23 августа 2015 г. / КСЕНИЯ -
ЗДРАВСТВУЙТЕ.Скажите ребенку с диагнозом положена инвалидность.Состояние после балоной вальвунопластики регургитация и недостаточность трикуспидального клапана 2ст гипертрофия миокарда пж дилатация полости пп марс и дхлж нк0ст фкп и свд по смешанному типу открыть
-
детский кардиолог
11 июля 2011 г. / Аня / г.Апшеронск -
Здраствуйте!Моему ребенку 1,9, поставили диагноз ФКП.Объясните что это такое и как это лечится? открыть
-
15 августа 2015 г. / КСЕНИЯ
-
… диагноз при ВПС.Состояние после балонной вальвунопластики легочной артнерии.Недостаточность трикуспидального клапана 2ст,прогиб створок2мм,гипертрофия миокарда ПП,ДИЛАТАЦИЯ ПОЛОСТИ пж.МАРТ , ДХЛЖ НК0СТ.ФКП,СВД по смешанному типу.инвалидность дадут мне
-
кардиолог
8 августа 2013 г. / Аноним -
ЗДРАВСТВУЙТЕ,мне 42 года. Поставили диагноз АВ -блокада 1степени. Занимаюсь в тренаж. зале.Можно продолжать?
А сыну 10лет, поставили диагноз ФКП.Насколько это серьезно и ЧТО нам ДЕЛАТЬ ? открыть
-
гастроэнтеролог
7 февраля 2013 г. / Ангелина… / 0 -
… ЛДПК. хрон. гастробульбит ст.нестойкой ремиссии. ИБС:Диффузный кардиосклероз, гипертоническая болезнь Пост. Пст риск 2 СНПА ФКП. Обследование: ЭКГ:ритм синусовый правильный, БПВЛНПГ, ГЛЖ. ФГДС: Диффузные изменения паренхимы печени. Хрон. панкреотит. ЖКБ. … открыть
-
инвалиды
5 декабря 2005 г. / Таня -
Здравствуйте. Моей дочке 7 лет. полтора года назад у нее был острый пиелонефрит единственной почки (отсутствие одной почки врожденное, обнаружилось во время болезни).… открыть (еще 56 сообщений)Последние 5:
-
3 декабря 2012 г. / Наталья
-
… правой почки. Диспластическая гипоплазия правой почки. Удвоение верхних мочевых путей с обоих сторон полное. Хронический пиелонефрит. Сопутствующие диагнозы:ФКП,ООО,ДМПО, астигматизм с миопией. Положена ли ей инвалидность? Зарание спасибо за ответ.
-
29 ноября 2012 г. / Алена
-
фкп, дмпп
-
детский кардиолог
17 июня 2012 г. / Наталья / Тамбов -
дочке 2 года 3 месяца. Кардиолог выявила шум в сердце, поставила диагноз ФКП. делали ЭКГ, после чего назначили калия оротат 1/4 20 дней и Элькар 15 кап. вот не знаю, стоит ли давать эти лекарства, боюсь сделать хуже,очень настороженно ко всему подобному … открыть
Диагностика
Обнаружение болезни на ранней стадии позволяет ее контролировать и снизить риск осложнений. Без лечения шансы выжить у ребенка с патологиями сердца минимальны. Проблемы с диагностикой кардиопатии у подростков, как правило, не возникает. Сложнее всего определить нарушения в развитии желудочков у младенцев. В домашних условиях заметить перебои в работе сердца почти невозможно. Чаще всего КМ фиксируют еще в роддоме из-за травм, асфиксии или инфекций. Наиболее распространенная причина нарушений в развитии органа у малышей — гипоксия. Из-за длительного недостатка корвалола страдает весь организм, включая сердце.
Если есть подозрения в кардиомиопатии, врач назначает дополнительные обследования и наблюдение у кардиолога. Чтобы поставить диагноз, необходимо полностью изучить сердце. Для этого составляют 3D изображение органа, записывают показатели его работы (пульс, давление, наличие шумов), проверяют проводимость тканей. Чаще всего больному назначают:
- общий анализ крови;
- электрокардиограмму;
- эхокардиографию;
- общий анализ мочи;
- биохимию.
Внимание!
Если установить болезнь с первого раза не удается, дополнительно врач может предложить установить холтер на 24 или 48 часов. Отказываться от этого не нужно, т.к. аппарат помогает исключить ишемию сердца.
https://youtube.com/watch?v=ckET3NMHKdY
Всего существует 3 классификации кардиомиопатии, по которым специалисты определяют состояние больного:
- Компенсация. В этот период симптомы почти не проявляются. Гемодинамика остается в норме или слегка выходит за ее пределы.
- Субкомпенсация. Признаки КМ заметны даже окружающим, гемодинамика незначительно нарушена. Дистрофические процессы в сердечной мышце едва просматриваются.
- Декомпенсации. Самая тяжелая стадия. Сократительная функция нарушена. Сильно проявляется систолическая дисфункция миокарда. Любая нагрузка вызывает серьезные сбои гемодинамики.
Диагностика
Инструментальные методы изучения всех видов кардиопатии:
- ЭКГ (электрокардиография) — выявляет нарушения водителя ритма, признаки патологии гипертрофии стенок камер органа, понижение амплитуды комплекса желудочков;
- ЭХО (эхокардиография) — обнаруживает гипертрофию стенок сердечной мышцы, дилатацию сердечных камер, дисфункцию диастолы, пониженную работоспособность систолы, тромбы в межкамерных перегородках;
- Рентгенография — показывает размеры сердечного органа, выраженную гипертензию в малом (сердечном) круге кровотока, состояние левостороннего контура сердечного органа;
- УЗИ сердца — способ выявления патологии на ранней стадии и способен изучить внутреннюю сторону камеры левостороннего желудочка;
- Катетеризация сердечного органа проводится для диагностики перед хирургической операцией на органе;
- Вентрикулография проводится по назначению кардиолога;
- МРТ (магнитно-резонансная томография) — по назначению доктора;
- Эндомиокардиальная биопсия — для выявления интерстициального фиброза, кардиосклероза, а также для обнаружения дистрофии или гипертрофии молекул кардиомиоцитов.
Диспластическая кардиомиопатия
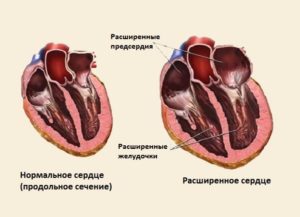
Диагноз диспластическая кардиопатия чаще всего устанавливается при наличии таких состояний как пролапс митрального клапана или дополнительная хорда левого желудочка. Этот диагноз является чем-то вроде дополнения и используется только в странах СНГ.
В международной же классификации болезней он отсутствует, а есть просто пролапс митрального клапана, но мы привыкли видеть в диагнозе не просто пролапс, а еще и обязательно какое-то состояние, которое привело к этому.
Поэтому перед пролапсом некоторые врачи пишут сакраментальную фразу: «диспластическая кардиопатия», хотя по-хорошему, если писать, то так: малая аномалия развития сердца, сокращенно МАРС.
К чему этот «расширенный» диагноз обязывает врача, как влияет на тактику лечения и как потом классифицируется в статистике представить сложно. Зато эти формулировки здорово пугают пациентов. И все бы ничего, если при постановке этого диагноза врач потратил бы немного своего драгоценного времени на разъяснение сути диагноза: что пациенты не должны пугаться страшных слов.
Так что, если вам или вашему родственнику установили один их этих диагнозов: МАРС или диспластическая кардиопатия, вы должны понимать, что ничего страшного тут нет — пролапс чаще всего требует лишь наблюдения (УЗИ сердца раз в год), а дополнительные хорды почти всегда случайная и безобидная находка.
Так же обратите внимание на то, что кардиопатия и кардиомиопатия не имеют между собой ничего общего ни в диагностике, ни в тактике лечения, ни в прогнозе, это совершенной разные состояния
Диспластическая кардиопатия
При диспластической кардиопатии происходит нарушение целостности тканей сердечной мышцы с их последующим замещением на малоэластичные соединительные волокна. Диспластическая кардиопатия способна провоцировать возникновение симптомов сердечной недостаточности.
1. Причины возникновения. Очень часто данное заболевание встречается у детей. Кардиопатия может быть как врожденной, так и приобретенной. Чаще всего встречается именно приобретенная форма заболевания. В большинстве случаев данный тип кардиопатии развивается из-за сильнейших физических нагрузок или же затяжных депрессий.
Кроме этого спровоцировать возникновение болезни могут перенесенные серьезнейшие инфекции. Чтобы не допустить возникновение диспластической кардиопатии именно по этой причине необходимо вовремя обращаться к врачу за квалифицированным лечением. Первые симптомы болезни могут появляться в младшем и среднем школьном возрасте.
Если поражен желудочек и левое предсердие, то у больного могут возникнуть следующие симптомы: побледнение кожных покровов, чувство слабости, посинение кожи в области носогубного треугольника, боль в сердце, учащение пульса. Помимо этого может наблюдаться достаточно быстрая утомляемость.
Если кардиопатия поразила левый отдел сердечной мышцы, то у заболевшего появляется одышка, постоянный кашель, усиленное потоотделение, чувство тяжести в области сердца.
3. Лечение. Оно может быть назначено только после тщательного обследования пораженных диспластической кардиопатией тканей сердечной мышцы.
Не рекомендуется также заниматься усиленно спортом. Точное лечение должно назначаться только специалистом в данной области.
Что делать если у меня похожий, но другой вопрос?
Если вы не нашли нужной информации среди ответов на этот вопрос или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса.
Вы также можете задать новый вопрос и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту.
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию аллерголога. венеролога. гастроэнтеролога. гематолога. генетика. гинеколога. гомеопата. дерматолога.
Первичная форма
Фактор развития первичной кардиомиопатии часто неизвестный.
В первичной стадии развития патологии можно выделить виды идиопатической кардиомиопатии:
- Гипертрофическая форма кардиомиопатии — аномалия перегородки между желудочками, гипертрофия желудочков (чаще левостороннего), что провоцирует недостаточность сердечного органа;
- Дилатационная форма кардиомиопатии — это форма запущенной болезни, при которой происходит расширение всех сердечных камер, но больше всего страдает от патологии левосторонний желудочек;
- Рестриктивная форма кардиомиопатии — это патология фиброза эндокардиального и эндомиокардиального. Эти два типа фиброза имеют одну морфологию, при котором эндокард сильно увеличен. Присутствует гипертрофия желудочковых мышц, которые увеличены или же уменьшены;
- Аритмогенная форма заболевания — это патология правостороннего желудочка, которая имеет название заболевание Фонтана. Диагностируется данная патология очень редко. Суть данной патологии заключается в том, что клетки кардиомиоцитов в миокарде, по непонятным причинам заменяются на соединительные или жировые ткани, что приводит к нарушениям в работе всего сердечного органа.
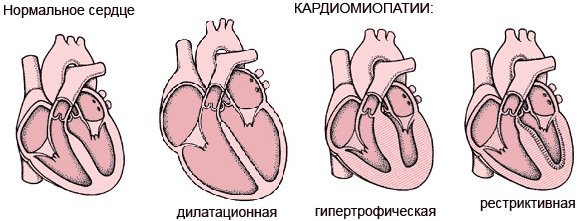 Виды идиопатической кардиомиопатии
Виды идиопатической кардиомиопатии
Симптомы
Независимо от формы заболевания, клиническими признаками кардиопатии являются:
- слабость, быстрая утомляемость;
- головокружения;
- бледность кожных покровов, периферический цианоз;
- одышка (может сопровождаться приступами удушья, возникающими во время чрезмерной физической нагрузки, стрессовых ситуаций);
- боли и/или неприятные ощущения за грудиной;
- кашель (при развитии отека легких отделяется жидкая мокрота, выслушиваются хрипы);
- отеки нижних конечностей;
- мышечная слабость;
- увеличение печени и селезенки (гепатоспленомегалия).
Врожденная форма кардиопатии может дебютировать уже в первые дни жизни ребенка, однако чаще проявляется в младшем школьном возрасте. Характеризуется появлением характерных шумов в сердце, особенно во время физической нагрузки.
Функциональная кардиопатия обычно обнаруживается в младшем школьном и подростковом возрасте. Помимо основных симптомов, отмечается повышенное потоотделение, периодические обмороки. Подростки нередко предъявляют жалобы на возникновение экстрасистол (внеочередных сокращений сердечной мышцы), учащение сердечного ритма.

Клиническая картина дисгормональной кардиопатии у лиц мужского и женского пола имеет некоторые отличия. Так, у женщин на первый план выходят снижение памяти, нервно-психические расстройства, нарушения сна, приливы, парестезии, повышенное потоотделение, учащенное мочеиспускание. У мужчин наблюдаются нарушения со стороны мочеполовой системы, боли в области сердца. Признаки поражения сердечной мышцы при этом обычно не обнаруживаются.