Особенности дисметаболической кардиомиопатии
Содержание:
- Методы лечения дисметаболической кардиомиопатии
- Диагностика дисметаболической кардиомиопатии
- Причины метаболической кардиомиопатии
- Специфические формы болезни
- Симптомы метаболической кардиомиопатии
- Симптомы функциональной кардиопатии у детей
- Что такое дисметаболическая кардиомиопатия?
- 1 Этиология
- Лечение метаболической кардиомиопатии
- Факторы, вызывающие развитие заболевания
- Профилактика
- Методы лечения
- Особенности проявления дисгормональной кардиомиопатии
- Профилактика заболевания
- Профилактика
Методы лечения дисметаболической кардиомиопатии
Основным методом лечения является консервативный – прием фармацевтических препаратов. Для поддержания стабильной работы сердечной мышцы медикаментозные средства необходимо принимать постоянно, на протяжении всей жизни. Это не приведет к полному излечению заболевания, но значительно повысит продолжительность и качество жизни.
Для терапии кардиомиопатии используются несколько групп препаратов. Их действие различно, что позволяет влиять сразу на несколько звеньев патологического процесса. Успешно применяются такие группы: антиагреганты, бета-блокаторы, диуретики, антигипертензивные средства и другие. Такое многообразие обусловлено количеством патологических звеньев процесса. Выбор препаратов зависит от симптомов заболевания, наличия сопутствующих болезней, аллергических реакций и возраста. Витаминные комплексы обязательны к назначению у всех пациентов. Всем необходимо придерживаться диеты с низким содержанием соли и продуктов, содержащих холестерин. При наличии отеков потребление жидкости не должно превышать полутора литров в сутки.

Продукты для снижения холестерина
При тяжелом течении заболевания и отсутствие противопоказаний возможно хирургическое вмешательство. Этот вопрос решается лечащим врачом индивидуально в каждом отдельном случае.
Диагностика дисметаболической кардиомиопатии
В дальнейшем проводятся следующие исследования:
- ЭКГ. Определяет нарушения в работе сердца и их влияние на нервную систему.
- Лабораторные исследования мочи и крови. В данном случае выявляется электролитный состав, липидный спектр, показатели функционирования почек и печени, маркеры развития некроза миокарда.
- Рентгенография обнаруживает абсолютно все изменения размера сердца в левой части.
- УЗИ. Одна из основных методик обследования, позволяющая выявить кардиомиопатию.
- МРТ обычно проводят непосредственно перед хирургическим вмешательством для обнаружения особенностей строения миокарда. Иногда данное обследование применяют при затрудненной диагностике, когда другие средства не дают результата.
В процессе диагностики может понадобиться консультация не только кардиолога, но и аритмолога, эндокринолога, терапевта, а так же генетика.
Терапия ДМКМП продолжительна, но она все же не может обратить болезнь вспять. Главная ее цель — добиться лучшего прогноза и улучшить качество жизни. Лечение направлено на устранение причины, которая спровоцировала развитие дисметаболической кардиомиопатии и предупреждение дальнейшего разрушения сердца.
Терапевтический способ
Особое внимание при ДМКМП нужно уделять снижению массы тела, включению в свой образ жизни умеренных физических нагрузок. Следует пересмотреть и свой образ жизни, убрать из нее все вредные привычки, так как они лишь перегружают работу сердца, мешая выздоровлению
Пища должна быть богатой не только микроэлементами, но и белками, чтобы обеспечивать должную подпитку.
А теперь давайте узнаем, какими препаратами производят лечение дисметаболической кардиомиопатии.
О лечении дисметаболической кардиомиопатии при помощи специального приспособления расскажет следующее видео:
Медикаментозный способ
Назначение лекарственных средств проводится доктором лишь в случае, когда симптомы серьезно беспокоят пациента, либо его состоянию угрожает опасность.
Пациенты должны принимать поливитаминные препараты, а так же средства с калием и магнием. Для улучшения диастолического расслабления сердца используют блокаторы кальциевых каналов. Свойством снижения нагрузки на мышцу и улучшения ее работы обладают бета-адреноблокаторы. Они так же помогают продлить период ее отдыха.
Не последнее место отдается терапии антикоагулянтами, которые снижают свертываемость крови и предотвращают появление ее сгустков
Доктор обращает внимание и на симптомы, которые беспокоят пациента. Так, при отеках он должен принимать диуретики, а при нарушении работы сердца — седативные препараты, антиаритмики, сердечные гликозиды
Хирургическое лечение
Данный способ лечения применяется лишь при отсутствии результата комплекса терапевтических и медикаментозных мер. Такое радикальное лечение необходимо для предотвращения летального исхода, ведь вероятность его весьма высока. Способ вмешательства подбирает врач, исходя из особенностей заболевания.
Трансплантацию сердца проводят в тех случаях, когда собственное сердце уже не может быть подвергнуто хирургической коррекции.
Причины метаболической кардиомиопатии
Причинами, которые могут спровоцировать развитие болезни, являются такие:
- алкогольные отравления;
- сбои в жировом и белковом обмене;
- заболевания щитовидной железы;
- авитаминозы;
- вредные факторы влияния, а именно температуры, радиации, медпрепаратов и т.д.;
- большие физические нагрузки;
- разного рода инфекционные болезни;
- нарушения функций печени и почек;
- анемии.
Также существует вероятность того, что нарушения метаболического обмена может быть связана с врожденными дефектами. Наиболее частой причиной возникновений кардиомиопатий данного типа являются нарушения обмена жирных кислот. Такая ситуация приводит к тому, что часто это заболевание проявляется у детей.
Сбои в обмене жирных кислот могут быть спровоцированы из-за недостачи карнитина, либо нарушений в его распределении по организму вследствие нехватки необходимых ферментов.
Специфические формы болезни
Ишемическая кардиомиопатия
Из всех специфических форм ишемическая кардиомиопатия, пожалуй, единственная, которая связана с нарушением кровоснабжения миокарда. Причем проявляет себя заболевание периодически, на что многие пациенты просто не обращают внимания. Но если своевременно не обратиться к врачу, то оно может обернуться тяжелейшим инфарктом. Статистика информирует о неблагоприятных фактах: из всех больных, страдающих клинической формой ишемической болезни сердца, 58 % – пациенты с ишемической кардиомиопатией. Касается заболевание людей среднего возраста, у которых на первых этапах наблюдаются атеросклеротические изменения венечных артерий, что приводит к снижению кровотока.
Алкогольная кардиомиопатия
Алкогольная кардиомиопатия имеет самое широкое распространение. Заболевание не берется ниоткуда, а имеет четкую причинно-следственную связь. Избыточный прием алкоголя приводит к дисфункции полостей сердца. Поначалу незначительная неравномерная гипертрофия миокарда видоизменяется, а затем продолжает прогрессировать под воздействием такого яда, как этанол.
Как одна из разновидностей токсической кардиомиопатии алкогольная форма может усугубляться другими вредными примесями в алкогольсодержащих продуктах. И это касается любителей пива. Ведь производители добавляют в него кобальт для увеличения пенности, что приводит к гораздо более тяжелому отравлению, нежели алкоголь.
Чтобы приступить к лечению сердечного недуга, нужно ограничить или исключить употребление алкоголя, а так же восстановить метаболические (обменные) процессы, которые, как правило, у алкоголиков нарушены. В противном случае запущенный процесс приобретет необратимые формы.
Метаболическая кардиомиопатия
Надо сказать, что метаболическая кардиомиопатия, которая на первый взгляд мало чем отличается от алкогольной, поскольку приводит к нарушению обменных процессов, имеет другую природу возникновения. То есть дистрофия миокарда вызвана другими факторами, не воспалительного происхождения. Это может быть авитаминоз, нарушение функций какого-то отдельного органа (почки, печень), чрезмерные физические нагрузки. То есть все, что приводит к перенапряжению сердечной мышцы. Алкогольная кардиомиопатия характеризуется воспалением в сердечной мышце, а метаболическая изменением на клеточном уровне. Хотя она тоже может быть вызвана алкогольным отравлением.
Термин дисметаболической кардиомиопатии имеет тоже отношение к перенапряжению сердца, но на фоне гормонального сбоя. Это не редко случается в молодом возрасте у лиц, профессионально отдающих себя спорту. Чрезмерные физические нагрузки на фоне недостатка витаминов и микроэлементов приводят к нарушению в деятельности сердца. Причины возникновения метаболической и дисметаболической кардиомиопатии могут иметь подобные причины и симптомы, но подход к лечению совершенно разный.
Дисгормональная кардиомиопатия
Гормональную природу имеет и дисгормональная кардиомиопатия, только среди женского населения в период климакса, когда пациентка жалуется на общее недомогание, боли в области сердца, учащенное сердцебиение. Как и в случае дисметаболической формы эти симптомы не нуждаются в лечении сердца. Стоит снизить физическую нагрузку, регулярно употреблять витамины. Медикаментозное лечение сводится к мягким успокоительным средствам вроде валерианы. Скорее в лечении играет роль психотерапия и спокойное разъяснение врача о безопасности настигнувших симптомов в климактерическом периоде, поскольку симптомы вызваны недостаточностью половых гормонов. Иногда такое случается в период раннего полового созревания, но симптомы выражены слабо и лечения не требуют. Однако обратиться к специалисту следует, чтобы исключить другие, более серьезные поражения сердечной мышцы.
***
Итак, любое малейшее изменение в образе жизни, спортивные ли нагрузки, половое созревание или угасание детородной функции неизменно напоминают о себе специфическими признаками, что сердце – один из главных органов в человеческом организме.
Симптомы метаболической кардиомиопатии
Миокардиодистрофия относится к патологиям, не имеющим специфической, ярко выраженной клинической картины. На протяжении длительного времени болезнь может вообще никак себя не проявлять, протекая бессимптомно. Признаки заболевания напрямую зависят от его вида и причины, спровоцировавшей нарушение.
При кардиологической форме патологии чаще наблюдаются следующие симптомы:
- обильное потоотделение;
- общая слабость;
- низкая трудоспособность;
- быстрая утомляемость;
- учащение сердечного ритма;
- головокружение;
- ноющие или щемящие боли в области сердца;
- ощущение жара;
- холод в пальцах.

При застойной форме наблюдаются такие проявления:
- выраженная одышка, особенно при физической нагрузке или нервных потрясениях;
- приступы кашля, не связанного с простудными заболеваниями;
- отечность нижних конечностей и лица;
- частые приступы стенокардии;
- появление жидкости в околосердечной сумке;
- скопление жидкости в плевральной полости;
- увеличение печени.
Три последних проявления можно обнаружить только в ходе проведения диагностических процедур.
При нарушении сердечного ритма наблюдаются:
- тахикардия (увеличение частоты сердечных сокращений более 90 ударов в минуту);
- аритмия (нарушение частоты, ритмичности и последовательности возбуждения и сокращения сердечной мышцы);
- приступы трепетания предсердий.
В случае проявления вышеуказанных симптомов необходимо незамедлительно обратиться к специалисту. Опасность метаболической кардиомиопатии заключается в том, что ее развитие происходит постепенно, а симптомы появляются только тогда, когда метаболические сбои вызывают нарушения в структуре сердечной мышцы. Чем раньше удастся распознать данное заболевание, тем более благоприятным будет исход лечения.
Симптомы функциональной кардиопатии у детей
Проявление симптомов зависит от локализации очага патологии:
- общая слабость;
- быстрая утомляемость;
- боли в груди;
- частый пульс;
- синюшность область вокруг носа и губ;
- бледность;
- трудности при выполнении физических нагрузок.
- одышка;
- отечность;
- гипергидроз;
- беспричинный кашель;
- тяжесть в области сердца.
Диагностическое обследование начинается с первичного осмотра пациента:
- оценки цвета кожных покровов, слизистых оболочек, трофики, пигментации.
- оценка влажности и температуры кожных покровов, конечностей, тонуса и тургора;
- определение частоты и характера сердцебиения;
- для выявления вегетативных нарушений проводится изучение дермографизма – ответной реакции организма на местное раздражение кожных покровов;
- с этой же целью проводится клиноортостатическая проба – изучение реакции на переход из горизонтального положения в вертикальное.
Дифференциальная диагностика включает в себя:
- исследование глазного дна;
- оценку рентгенограммы черепа;
- показатели реоэнцефалографии;
- электроэнцефалографию;
- кардиоинтервалографию.
Реоэнцефалография – метод, позволяющий выявить объемные изменения кровеносных сосудов мозга, оценить состояние системы кровоснабжения.
Предлагаемое на сегодняшний день лечение функциональных кардиопатий не в состоянии решить проблему в полном объеме. Программа включает в себя медикаментозную терапию и физиотерапевтические процедуры.
Одним из перспективных методов лечения является лазеротерапия. Исследователи утверждают, что под воздействие лазера ускоряются процессы обмена в тканях, увеличивается антиоксидантная активность ферментов крови, нормализуются процессы проводимости и возбудимости в системе миокарда.
Благодаря снижению напряжения в парасимпатической вегетативной системе, нивелируется вегетативная дисфункция. Преимуществом является то, что данная процедура безвредна и безболезненна.
Еще одним используемым методом физиотерапии является применение сероводородных ванн. Во время исследования выявлено, что детям разной половой принадлежности необходимо назначать ванны с различной концентрацией сероводорода.
При этом для девочек рекомендованы ванны с концентрацией сероводорода 25-50мг/л, а для мальчиков – 50-100 мг/л. Продолжительность процедуры составляет от 4 до 10 минут (продолжительность каждой последующей процедуры увеличивают на минуту).
С целью улучшить состояние нервной и сердечно-сосудисто системы может назначаться электрофорез кальция или брома, а также электросон.
При лечении пациентов от 10 до 14 лет может использоваться метод интерференцтерапии. Интерференцтерапия – метод лечения, основанный на использовании токов средней и низкой частоты. Исходные среднечастотные токи проникают через поверхностные ткани не вызывая никаких неприятных ощущений.

Прогулки на свежем воздухе и систематические аэробные нагрузки являются обязательными, а к ним можно отнести: плавание, спортивную ходьбу, лыжи, велосипед
Действие оказывается на двигательные нервы и волокна мышц, стимулируя усиление кровообращения, метаболических процессов, снижение болевых ощущений. Данный способ является более щадящим по сравнению с использованием постоянных токов.
Основной целью использования данного метода является улучшение периферического кровообращения. В результате воздействия происходит нормализация нарушенного тонуса артерий, микроциркуляции. Наблюдается угнетение симпатического звена вегетативной нервной системы, рост вазоактивных веществ.
Благодаря нормализации кровообращения происходит локальное повышение температуры, ткани в большей степени насыщаются кислородом, быстрее выводятся токсины. По мнению некоторых исследователей, этот метод обладает трофико-регенераторным действием.
Также могут применяться методы ЛФК, рефлексо- и психотерапия. Для снижения парасимпатической активности может использоваться диета: для таких пациентов целесообразно ориентироваться на малокалорийный, но богатый белками рацион.
Также для активации симпатической активности могут быть назначены препараты: лактат кальция, глюконат кальция, аскорбиновая и глютаминовая кислота, настойка лимонника и экстракт элеутерококка. Продолжительность курса лечения составляет около 1 месяца.
Какой код по МКБ-10 у токсической кардиомиопатии — ответ тут.
При лечении кардиопатии необходимо в первую очередь устранить спровоцировавший патологию фактор. Необходимо ликвидировать хронические очаги инфекции при их наличии, восстановить нормальный режим дня, избегать перегрузок как психо-эмоциональных, так и физических, но в то же время, необходимо умеренно заниматься спортом.
Что такое дисметаболическая кардиомиопатия?
 Дисметаболическая (эндокринная) кардиомиопатия — заболевание сердца, виновником которого становится нарушение процесса обмена веществ. В миокарде (мышце, отвечающей за нормальные сокращения) происходят дистрофические изменения; полости сердца растягиваются, стенки утолщаются.
Дисметаболическая (эндокринная) кардиомиопатия — заболевание сердца, виновником которого становится нарушение процесса обмена веществ. В миокарде (мышце, отвечающей за нормальные сокращения) происходят дистрофические изменения; полости сердца растягиваются, стенки утолщаются.
К основным причинам появления и развития заболевания относят гормональные нарушения:
- климакс;
- изменения функций желёз внутренней секреции (сахарный диабет и др. );
- осложнения при лечении гормональными препаратами.
Другими причинами нарушения метаболизма сердца являются:
- неполноценное питание, авитаминоз;
- физические перегрузки;
- анемия;
- ожирение;
- нарушения работы желудочно-кишечного тракта;
- осложнения после инфекционных заболеваний;
- врождённые, наследственные особенности организма;
- вредные привычки и другие факторы (курение, алкоголизм, употребление наркотиков, плохая экология).
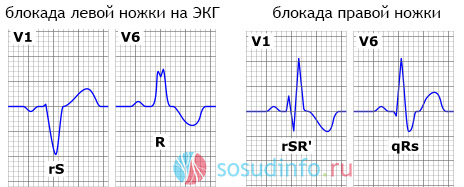
ЭКГ при дисметаболической кардиомиопатии
1 Этиология
Причин для возникновения данного состояния достаточно много. Вот основные из них:
- Недостаточное питание;
- Ожирение;
- Заболевания органов ЖКТ с развитием синдромов недостаточного всасывания и усвоения пищи, болезни печени и поджелудочной, при которых нарушается функция данных органов, вырабатывается недостаточное количество ферментов;
- Болезни эндокринных желез;
- Анемии;
- Физическое перенапряжение как острое, так и хроническое;
- Недостаток витаминов;
- Воздействие радиации, переохлаждение, перегревание, вибрация и прочие физические факторы;
Вышеперечисленные состояния и болезни достаточно разнообразны, но в то же время сходны своим патогенетическим воздействием на сердце, следствием которого является развитие дистрофии миокарда, дисметаболических нарушений в нём, а в последствии и сердечной недостаточности.
Лечение метаболической кардиомиопатии
Терапия кардиомиопатии, связанной с метаболическими расстройствами, в первую очередь зависит от конкретной причины. Если у больного определяется диабет, тиреотоксикоз, недостаток витаминов или минералов, назначаются лекарства, корректирующее основное заболевание. Это могут быть гормональные препараты или железосодержащие средства
При этом важно придерживаться врачебных рекомендаций, чтобы еще больше не навредить здоровью
Дополнительно лечение проводится с целью:
- Максимизации сердечного выброса.
- Поддержания фракции выброса.
- Предотвращения дальнейшего повреждения сердечной мышцы.
- Профилактики потери функции миокарда.
Если при метаболической кардиомиопатии наблюдаются нарушения электропроводящей системы сердца, могут быть имплантированы сердечные кардиостимуляторы для обеспечения стабильной, скоординированной работы сердечной мышцы.
Если при МКМП имеются риски внезапной сердечной смерти, может быть рассмотрен вариант имплантации дефибриллятора. Медицинское устройство может распознавать фибрилляцию желудочков (опасное для жизни состояние) и оказывать электрическое воздействие, что позволяет восстановить координированный стабильный ритм сердца. Некоторые имплантационные устройства одновременно функционируют как кардиостимуляторы и дефибрилляторы, поэтому их сфера использования довольно широкая.
В тяжелых случаях кардиомиопатия может не контролироваться медикаментозным лечением и стандартными видами хирургических вмешательств. В этой ситуации трансплантация сердца рассматривается как окончательный вариант улучшения состояния больного.
Лекарства, используемые при кардиомиопатии
Медикаменты, назначаемые пациенту, будут зависеть от основной причины, которая вызвала кардиомиопатию.
Если необходимо могут использоваться ингибиторы ангиотензинпревращающего фермента (иАПФ) и бета-блокаторы, чтобы сердце могло биться более эффективно. В результате потенциально увеличивается сердечный выброс.
При наличии застойных симптомов сердечной недостаточности могут использоваться диуретики в сочетании с диетическими изменениями и солевым ограничением. Подобное лечение необходимо для предотвращения удержания воды и снижения нагрузки на сердце.
Метаболическая кардиомиопатия — длительно протекающее заболевание, при котором крайне важен периодический и последовательный мониторинг.
После пройденного лечения пациентам с кардиомиопатией часто требуется пожизненное наблюдение за уровнем их сердечной активности. Контроль симптомов может быть ключом к оптимальному результату.
Повторная сдача анализов крови нередко требуется для наблюдения за воздействием лекарств и другими маркерами в организме.
Эхокардиограмма и ультразвуковое исследование могут использоваться для оценки функции сердца, включая анатомию клапанов, фракцию выброса и функцию сокращения стенок предсердий и желудочков.
Факторы, вызывающие развитие заболевания
Заболевание сердечной мышцы, при котором отмечается истощение миокарда, делится на два типа, в зависимости от причин, побудивших к его развитию – первичная кардиомиопатия и вторичная.
К первичной форме относится нарушения миокарда, природа которых неизвестна.
Врачи только могут предполагать возможные причины дилатационной кардиомиопатии:
- Наследственный фактор. Если у человека в роду есть родственники, которые имели серьёзные проблемы с сердцем, существует высокий риск того, что генетически передастся кардиомиопатия.
- Заболевания аутоиммунного типа, которые провоцирует развитие аутоиммунных изменений в миокардите (геморрагический васкулит, гломерулонефрит, артрит).
Вторичный тип кардиомиопатии возникает по причине различных патологий, природа которых изучена медициной:
- Гипертензия артериальная.
- Болезни вирусного происхождения — герпесы, грипп.
- Интоксикация организма алкогольными напитками, наркотическими веществами.
- Чрезмерное курение.
- Порок сердечных клапанов.
- Миокардит.
- Ишемия миокарда.
- Употребление узконаправленных медицинских препаратов, которые используются для лечения онкологических заболеваний.
- Нарушение гормонального фона (при строгой диете, голодании, авитаминозе).
- Заболевания эндокринной системы – все виды сахарного диабета, патологические процессы в надпочечниках, нарушения в щитовидной железе.
- Чрезмерное эмоциональное и физическое перенапряжение.
Все эти причины могут и не привести к развитию патологий миокарда. Но если у человека существует наследственный фактор, он находится в зоне риска. При наличии генетической предрасположенности прогноз на будущее крайне неблагоприятный, особенно, если человек ведет неправильный образ жизни и имеет вредные привычки.
На первой стадии развития болезни, внешние симптомы отсутствует. Какие-либо изменения может показать только эхокардиограмма. Клиническая картина проявляется в период нарушения процесса кровообращения и формирования застоев в кровеносных сосудах.
Основные симптомы кардиомиопатии:
- Симптомы одышки. Поначалу проблемы с дыханием появляются только после физических нагрузок, в дальнейшем одышка начинает мучить при пассивном состоянии, и крайняя степень – появляется, когда человек занимает горизонтальное положение.
- Отек ног.
- Астма, легочный отек и другие нарушения дыхательной функции. Как правило, вместе с удушьем возникает мокрый кашель, в мокроте выделяются кровяные прожилки. Во время приступов удушья у пациента отмечается акроцианоз кожи — посинение верхних и нижних конечностей, на губах, и кончике носа. Астматические приступы возникают, в большинстве случаев, во время ночного сна.
- Хроническая усталость.
- Быстрая утомляемость.
- Болевые ощущения в области печени.
- Приступы учащенного сердцебиения (тахикардия сердца).
- Обморочные состояния.
- Головокружение.
- Проблемы с мочеиспусканием. Пациент может слишком часто испытывать нужду сходить в туалет, и наоборот.
- Бессонница.
- Нарушение памяти.
- Частая, беспричинная смена настроения.
- Боли в области груди.

Когда кардиомиопатия находится на крайне стадии развития, пациент начинает во время сна использовать сидячую позу, чтобы сократить одышку.
Живот всегда увеличивается, что вызвано скоплением большого количества жидкости в брюшной полости. При малейшей физической активности появляется одышка. При прослушивании легких отмечается наличие булькающего звука.
Профилактика
Предупредить заболевание намного проще, чем лечить его, а потом на протяжении жизни устранять его последствия. Поэтому специалисты рекомендуют каждый год проходить кардиологическое обследование, особенно людям пожилого возраста. Это единственный верный способ профилактики, который может заранее обнаружить развитие сердечно-сосудистых нарушений, и своевременно принять меры к их устранению. Пациентам, находящимся в группе риска, под тщательным наблюдением, обследование необходимо проходить намного чаще. Главная опасность данной патологии заключается в повторном проявлении, которое чаще всего заканчивается летальным исходом.
Если причиной возникновения патологии является ожирение, пациенту назначают курс физических упражнений, а также диетическое питание и обильное питье.
Осложнения
 Это заболевание достаточно опасное и может спровоцировать возникновение ряда следующих осложнений:
Это заболевание достаточно опасное и может спровоцировать возникновение ряда следующих осложнений:
- Отечность конечностей, а также скопление жидкости в жизненно важных органах.
- Острая сердечная недостаточность.
- Аритмические нарушения.
- Тромбообразование.
- Инфаркты.
- Нарушение функций клапанной системы сердечной мышцы.
В большинстве случаев, результаты лечения эндокринной миокардиопатии являются неблагоприятными, а при отсутствии своевременного обращения в клинику, прогрессирование болезни часто заканчивается смертью, особенно в том случае, если левый желудочек гипертрофирован и значительно увеличен. Положительным прогноз бывает, когда пациент при подозрении на патологию сразу обратился к врачу.
По статистике, 70% страдающих от тяжелой степени заболевания не получают удовлетворительного результата, который зависит от многих факторов. Этому способствует отношение к оздоровительному процессу, как врачей, так и самого пациента. Также наличие других недугов, не связанных с сердечно-сосудистой системой. Поэтому лучше как можно серьезнее относится к этой проблеме, тогда проявление возможных осложнений сведется к минимуму. А лечение будет более эффективным и убережет от неприятных последствий.
{SOURCE}
Методы лечения
Лечение дисметаболической кардиомиопатии подбирается индивидуально. Всем пациентам назначают щадящую диету с небольшим количеством соли, исключением специй, жирных и жареных продуктов. Они нарушают водно-солевой баланс в организме и становятся причиной задержки жидкости. Также стоит полностью избавиться от вредных привычек – курения и алкоголя. Эти соединения перерабатываются с образованием токсичных веществ, которые разрушают клетки внутренних органов. Также необходимо контролировать физические нагрузки и поддерживать вес в пределах нормы.
Медикаментозное лечение эндокринной кардиомиопатии может включать несколько этапов:
- препараты, направленные на устранение основного заболевания;
- лекарства для восполнения запасов магния и калия в организме (Аспаркам);
- витамины группы В;
- блокаторы каналов кальция для улучшения свойств сердечной мышцы расслабляться в фазу диастолы (Дилтиазем);
- бета-адреноблокаторы – средства, благодаря которым частота сокращений сердца уменьшается, и миокард имеет больше времени для отдыха (Метапролол);
- для уменьшения свертываемости крови и предотвращения образования сгустков назначают антикоагулянты (Ацетилсалициловую кислоту);
- по необходимости – диуретики (мочегонные препараты), сердечные гликозиды, успокоительные средства.
При тяжелом течении дисметаболической кардиомиопатии может понадобиться операция. Это сложное вмешательство, при котором больному устанавливают электрокардиостимулятор. Однако наличие этого прибора не гарантирует полного выздоровления. Срок годности каждого стимулятора ограничен, поэтому периодически необходимо проходить плановые обследования у кардиолога. По истечении срока стимулятор необходимо заменить на новый.
Особенности проявления дисгормональной кардиомиопатии
Проявляется дисгормональная кардиомиопатия, в основном, жгучими, колющими или тянущими болями в области сердца (т. н. кардиалгия). У больных при этом наблюдается иррадирование боли в левую руку, лопатку и даже в нижнюю челюсть, а длиться такой приступ может как несколько часов, так и несколько дней. При названном виде кардиомиопатии пациенты чаще всего жалуются на сердцебиение, ощущение недостатка воздуха и головокружения. Им присущи также проявления колебаний артериального давления и общей невротизации (повышенная возбудимость, раздражительность, плаксивость, снижение памяти).
Следует отметить, что ухудшение состояния больного при этом, как правило, не связано с физическими или эмоциональными нагрузками, а прием нитроглицерина не приносит облегчения.
Кроме перечисленных выше, существует еще одна особенность проявления дисгормональной формы описываемой патологии – это чувство невыносимого жара в районе верхней части грудной клетки, шеи и лица, сопровождаемое сильным потоотделением.
Профилактика заболевания
Предотвратить патологию помогает правильный образ жизни: рациональное питание, физические нагрузки, умение противостоять стрессам. Хороший эффект дают кардиотренировки на тренажерах, утренние пробежки, плавание. Они повышают упругость сердечной мышцы, улучшают питание, стимулируют поступление кислорода.

При диагностике эндокринных заболеваний необходимо соблюдать рекомендации врача, корректировать уровень гормонов при менопаузе, опухолях. При диабете должно стать привычкой ежедневное измерение сахара в крови, питание с минимальным количеством углеводов. В период менопаузы гинеколог подбирает женщине препараты, корректирующие гормональный фон.
Развитие осложнений при дисметаболической кардиомиопатии зависит от своевременной диагностики. При хронических заболеваниях эндокринной системы или диабете необходимо регулярно обращаться за консультацией к кардиологу. На начальном этапе болезнь поддается лечению, не требует хирургического вмешательства.
Профилактика
Образ жизни человека влияет на функционирование всех внутренних органов и может стать причиной развития серьезных патологий. Поэтому следует соблюдать правила здорового образа жизни, так как вредные привычки могут поспособствовать развитию кардиомиопатии.
В случае, если патологические процессы в тканях сердца не успели принять необратимый характер, оздоровительно-профилактические меры способны остановить дальнейшее прогрессирование и ухудшение состояния мышечной ткани сердца.
В качестве профилактики заболевания рекомендуется придерживаться таких правил:
- Систематически выполнять физические упражнения, придерживаясь легкого или среднего темпа выполнения. Продолжительность занятий не должна превышать 30 минут. Данные меры способствуют укреплению и оздоровлению сердца.
- Придерживаться здорового и сбалансированного питания. Необходимо отказаться от чрезмерного употребления соли, специй, жирной пищи. Желательно отдать предпочтение продуктам растительного происхождения, а также кисломолочным, рыбе.
- Отказаться от курения и алкоголя.
Метаболическая кардиомиопатия – заболевание, которое может существенно сократить жизнь человека в случае несвоевременного выявления и купирования причины его развития. Если же определить причину заболевания вовремя и пройти полный курс лечения, это в разы увеличит шанс на выздоровление.