Диабетическая ретинопатия
Содержание:
- Механизм развития
- Eye injections
- Диета при ретинопатии
- СÑадии диабеÑиÑеÑкой ÑеÑинопаÑии
- What are the types of diabetic retinopathy?
- Стадии диабетической ретинопатии
- Что делать, если осложнение прогрессирует?
- Методы лечения и допустимость использования народных средств
- Лечение
- Являются ли народные средства действенными способами лечения?
- Диабетическая ретинопатия: лечение
- Пролиферативная ретинопатия при сахарном диабете
- Механизм развития, факторы риска и классификация патологии: непролиферативная, препролиферативная, пролиферативная
Механизм развития
Сахарный диабет является заболеванием, при котором нарушаются все виды обмена веществ. В первую очередь от этого страдают сосуды крупного и мелкого калибра.
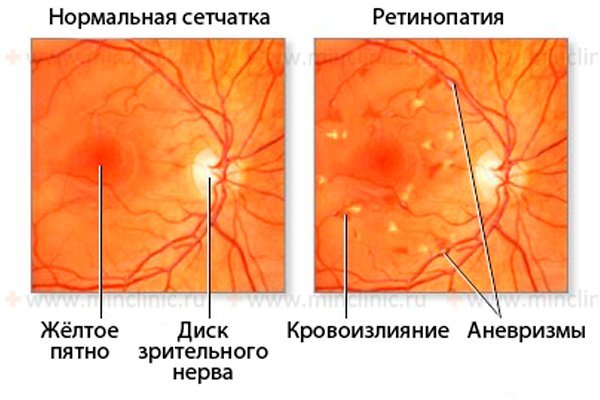
Высокий уровень гликемии – пусковой механизм развития патологии зрительного анализатора
В основе патогенеза диабетической ретинопатии находятся обменные сдвиги на всех уровнях, а также увеличение свертываемости крови, гипоксия и высокие показатели гликированных белков. Значительные цифры глюкозы приводят к дисбалансу, на фоне которого в организме происходят изменения, характерные для кислородной недостаточности тканей и клеток. На ранних этапах включаются компенсаторные механизмы, но при прогрессировании диабета появляется уменьшение просвета сосудов из-за высокого тонуса их стенок.
Образование гликозилированных белков (молекулы глюкозы соединяются с молекулой белка) сопровождается выбросом конечных продуктов, высокие цифры которых провоцируют нарушения белкового обмена, утолщение мембран клеток. На фоне таких изменений происходит образование чужеродных белковых веществ, которые организм пытается уничтожить, запуская реакцию «склеивания». Результат – повреждение стенок капилляров, их высокая проницаемость.
Патология жирового обмена провоцирует значительный синтез холестерина, триглицеридов и других подобных веществ, способных закрывать просвет сосудов сетчатки. Это приводит к новым очагам нарушения питания и микроциркуляции крови.
Еще один важный фактор развития осложнения – выработка значительного количества свободных радикалов. Они способны повреждать клетки внутреннего слоя сосудов. Результат – усиление свертываемости крови, изменение ее нормальной циркуляции, окклюзия сосудов.
Гипоксия сетчатки проявляется образованием новой патологической сосудистой сетки (неоваскуляризация) и появлением артериовенозных шунтов (обходные пути для крови).
Eye injections
In some cases of diabetic maculopathy, injections of a medicine called anti-VEGF may be given directly into your eyes to prevent new blood vessels forming at the back of the eyes.
The main medicines used are called ranibizumab (Lucentis) and aflibercept (Eylea). These can help stop the problems in your eyes getting worse, and may also lead to an improvement in your vision.
During treatment:
- the skin around your eyes will be cleaned and covered with a sheet
- small clips will be used to keep your eyes open
- you’ll be given local anaesthetic drops to numb your eyes
- a very fine needle is carefully guided into your eyeball and the injection is given
The injections are usually given once a month to begin with. Once your vision starts to stabilise, they’ll be stopped or given less frequently.
Injections of steroid medication may sometimes be given instead of anti-VEGF injections, or if the anti-VEGF injections don’t help.
Risks and side effects
Possible risks and side effects of anti-VEGF injections include:
- eye irritation or discomfort
- bleeding inside the eye
- floaters or a feeling of having something in your eye
- watery or dry, itchy eyes
There’s also a risk that the injections could cause blood clots to form, which could lead to a heart attack or stroke. This risk is small, but it should be discussed with you before you give your consent to treatment.
Диета при ретинопатии
Одним из обязательных видов консервативной терапии при ретинопатии является сбалансированное питание. Пациенту следует пересмотреть свой ежедневный рацион, исключив из него продукты, увеличивающие содержание в крови глюкозы. Для подбора оптимальной диеты необходимо обязательно посоветоваться с эндокринологом. Без отказа от продуктов, содержащих сахар и углеводы, невозможно таблетками и каплями уменьшить патологическое воздействие сахарного диабета на глаза.

В рационе больных диабетом обоих типов должны присутствовать:
- печень куриная, говяжья или свиная;
- молоко, молочные продукты, сливочное масло;
- рыба, рыбий жир;
- морская капуста;
- морепродукты;
- зелень;
- листовой салат;
- белокочанная капуста;
- шпинат,
- болгарский перец;
- грибы;
- горох;
- гречка;
- овес;
- макароны;
- рис;
- ячневая крупа;
- орехи разных видов;
- цитрусовые;
- чёрная смородина;
- черешня;
- шиповник;
- абрикосы.
Пища должна стать источником витаминов, обладающих антиоксидантными свойствами. В комплексе с приемом аптечных витаминов можно получить желаемый результат при лечении на ранних стадиях ретинопатии.
Больной должен отказаться от пищи, содержащей углеводы, сахар и пищевые добавки. Нельзя пить газированную воду, употреблять чипсы, конфеты, кондитерские изделия, сухарики. Рекомендуется отказаться от соленой пищи и сократить потребление соли, а также бросить употреблять алкоголь. Не нужно употреблять много жирной пищи и мясных продуктов, яиц и всех блюд, которые приводят к увеличению выработки холестерина.
Правильное питание является составной частью комплексного лечения при сахарном диабете обоих типов и вызываемой им патологии сетчатки. Только комплекс терапевтических мероприятий позволяет эффективно использовать медикаментозные средства, в том числе и капли для глаз с разным спектром действия.
Лечение больных ретинопатией, вызванной диабетом, должны проводить два врача — офтальмолог и эндокринолог. Консервативная терапия всегда должна проводиться на фоне контроля показателей крови и обменных процессов. Больные диабетом первого типа должны обязательно проводить для достижения общего улучшения самочувствия инсулинотерапию, придерживаться индивидуальной диеты, регулярно проводить витаминотерапию. При лечении диабета глаз специалисты сегодня могут применять самые разные медикаменты, подобранные с учетом индивидуальных особенностей пациента и степени развития ретинопатии.
Продолжительность жизни и сохранение зрительной функции напрямую зависят от степени поражения глаз, возраста и продолжительности протекания сахарного диабета. Ставить диагноз заочно очень трудно, ведь следует учитывать индивидуальные показатели пациента.
Кроме того, при диабетической ретинопатии проводится оценка поражения других органов и систем по различным международным методикам. В среднем развитие ретинопатии происходит спустя 10—15 лет после определения сахарного диабета, а необратимые последствия наступают также в течение этого времени.
Обычно осложнениями данного состояния можно назвать наличие сопутствующих заболеваний и патологий. Диабет негативно воздействует на все внутренние органы и системы организма, но зрительная функция страдает в первую очередь.
Понравилась публикация?
Поставь ей оценку — кликай на звезды!
Подтвердить рейтинг
Рейтинг статьи
/ 5. Голосов:
СÑадии диабеÑиÑеÑкой ÑеÑинопаÑии
ÐиабеÑиÑеÑÐºÐ°Ñ ÑеÑинопаÑÐ¸Ñ ÑазвиваеÑÑÑ Ð¿Ð¾ÑÑепенно Ñ ÑеÑением вÑемени. ÐÑли Ñ Ð²Ð°Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑиÑована диабеÑиÑеÑÐºÐ°Ñ ÑеÑинопаÑÐ¸Ñ Ð¿Ð¾Ñле диабеÑиÑеÑкого ÑкÑининга, Ð¸Ð·Ð¼ÐµÐ½ÐµÐ½Ð¸Ñ Ð¾Ð±Ñаза жизни и/или леÑение могÑÑ ÑнизиÑÑ ÑиÑк ÑÑÑгÑÐ±Ð»ÐµÐ½Ð¸Ñ Ð²Ð°Ñего ÑоÑÑоÑниÑ.
ÐÑновнÑе ÑÑадии диабеÑиÑеÑкой ÑеÑинопаÑии опиÑÐ°Ð½Ñ Ð½Ð¸Ð¶Ðµ. ÐÑ Ð½Ðµ обÑзаÑелÑно бÑдеÑе иÑпÑÑÑваÑÑ Ð²Ñе ÑÑо.
ÐеÑÐ²Ð°Ñ ÑÑадиÑ: непÑолиÑеÑаÑÐ¸Ð²Ð½Ð°Ñ (ÑоноваÑ) ÑеÑинопаÑиÑ
ХаÑакÑеÑизÑеÑÑÑ Ð½Ð°Ð»Ð¸Ñием в ÑеÑÑаÑке глаза паÑологиÑеÑÐºÐ¸Ñ Ð¸Ð·Ð¼ÐµÐ½ÐµÐ½Ð¸Ð¹ в виде кÑоÑеÑнÑÑ Ð²ÑпÑклоÑÑей в Ð¼ÐµÐ»ÐºÐ¸Ñ ÐºÑовеноÑнÑÑ ÑоÑÑÐ´Ð°Ñ (микÑоаневÑизмÑ), ÑÑо Ð¼Ð¾Ð¶ÐµÑ Ð¿ÑивеÑÑи к незнаÑиÑелÑнÑм кÑовоизлиÑниÑм в глаз. ÐÑо ÑоÑÑоÑние оÑÐµÐ½Ñ ÑаÑпÑоÑÑÑанено ÑÑеди лÑдей Ñ ÑаÑаÑнÑм диабеÑом.
Ðа данной ÑÑадии:
- ÐаÑе зÑение не заÑÑонÑÑо, ÑоÑÑ Ð²Ñ Ð¿Ð¾Ð´Ð²ÐµÑгаеÑеÑÑ Ð±Ð¾Ð»ÐµÐµ вÑÑÐ¾ÐºÐ¾Ð¼Ñ ÑиÑÐºÑ ÑазвиÑÐ¸Ñ Ð¿Ñоблем Ñо зÑением в бÑдÑÑем.
- Ðам не нÑжно леÑение, но вам нÑжно позабоÑиÑÑÑÑ Ð¾ Ñом, ÑÑÐ¾Ð±Ñ ÑÑа пÑоблема не ÑÑÑдÑалаÑÑ.
- РиÑк Ñого, ÑÑо ваÑе ÑоÑÑоÑние доÑÑÐ¸Ð³Ð½ÐµÑ ÑледÑÑÑÐ¸Ñ ÑÑадий в ÑеÑение ÑÑÐµÑ Ð»ÐµÑ ÑоÑÑавлÑÐµÑ Ð±Ð¾Ð»ÐµÐµ 25%, еÑли заÑÑонÑÑÑ Ð¾Ð±Ð° ваÑÐ¸Ñ Ð³Ð»Ð°Ð·Ð°.
ÐÑоÑÐ°Ñ ÑÑадиÑ: пÑепÑолиÑеÑаÑÐ¸Ð²Ð½Ð°Ñ ÑеÑинопаÑиÑ
ХаÑакÑеÑизÑеÑÑÑ Ð½Ð°Ð»Ð¸Ñием венознÑÑ Ð°Ð½Ð¾Ð¼Ð°Ð»Ð¸Ð¹ в ÑеÑÑаÑке глаза, вклÑÑÐ°Ñ ÑеÑиналÑнÑе кÑовоизлиÑниÑ.
Ðа данной ÑÑадии:
- СÑÑеÑÑвÑÐµÑ Ð²ÑÑокий ÑиÑк Ñого, ÑÑо ваÑе зÑение в конеÑном иÑоге Ð¼Ð¾Ð¶ÐµÑ ÑÑÑдÑиÑÑÑÑ.
- Ðам, как пÑавило, ÑекомендÑеÑÑÑ Ð¿ÑоÑодиÑÑ Ð±Ð¾Ð»ÐµÐµ ÑаÑÑÑе ÑкÑининговÑе ÑеÑÑÑ — каждÑе ÑÑи или ÑеÑÑÑ Ð¼ÐµÑÑÑев, ÑÑÐ¾Ð±Ñ ÐºÐ¾Ð½ÑÑолиÑоваÑÑ ÑоÑÑоÑние здоÑовÑÑ Ð²Ð°ÑÐ¸Ñ Ð³Ð»Ð°Ð·.
ТÑеÑÑÑ ÑÑадиÑ: пÑолиÑеÑаÑÐ¸Ð²Ð½Ð°Ñ ÑеÑинопаÑиÑ
ХаÑакÑеÑизÑеÑÑÑ Ð¿Ð¾Ñвлением на ÑеÑÑаÑке новÑÑ ÐºÑовеноÑнÑÑ ÑоÑÑдов и ÑÑбÑовой Ñкани, коÑоÑÑе могÑÑ Ð²ÑзваÑÑ Ð·Ð½Ð°ÑиÑелÑное кÑовоÑеÑение и пÑивеÑÑи к оÑÑÐ»Ð¾ÐµÐ½Ð¸Ñ ÑеÑÑаÑки.
Ðа данной ÑÑадии:
- ÐÑÑÑ Ð¾ÑÐµÐ½Ñ Ð²ÑÑокий ÑиÑк ÑазвиÑÐ¸Ñ ÑлепоÑÑ.
- Ðам бÑÐ´ÐµÑ Ð¿Ñедложено леÑение Ð´Ð»Ñ ÑÑабилизаÑии ваÑего зÑÐµÐ½Ð¸Ñ Ð² макÑималÑно возможной ÑÑепени, ÑоÑÑ Ð²Ð¾ÑÑÑановиÑÑ Ð¿Ð¾ÑеÑÑнное зÑение не ÑдаÑÑÑÑ.
ÐиабеÑиÑеÑÐºÐ°Ñ Ð¼Ð°ÐºÑлопаÑиÑ
РнекоÑоÑÑÑ ÑлÑÑаÑÑ ÐºÑовеноÑнÑе ÑоÑÑÐ´Ñ Ð² ÑаÑÑи глаза, назÑваемой макÑлой (ÑенÑÑалÑÐ½Ð°Ñ Ð¾Ð±Ð»Ð°ÑÑÑ ÑеÑÑаÑки), Ñакже могÑÑ ÐºÑовоÑоÑиÑÑ Ð¸Ð»Ð¸ могÑÑ ÑÑаÑÑ Ð·Ð°ÐºÑпоÑеннÑми. ÐÑо ÑоÑÑоÑние извеÑÑно под названием диабеÑиÑеÑÐºÐ°Ñ Ð¼Ð°ÐºÑлопаÑиÑ.
ÐÑли оно обнаÑÑжено:
- СÑÑеÑÑвÑÐµÑ Ð²ÑÑокий ÑиÑк Ñого, ÑÑо ваÑе зÑение Ð¼Ð¾Ð¶ÐµÑ Ð² конеÑном иÑоге бÑÑÑ ÑÑÑдÑено.
- Ðам Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ñекомендовано пÑоводиÑÑ Ð±Ð¾Ð»ÐµÐµ ÑаÑÑÑе ÑпеÑиализиÑованнÑе обÑÐ»ÐµÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ Ð´Ð»Ñ Ð½Ð°Ð±Ð»ÑÐ´ÐµÐ½Ð¸Ñ Ð·Ð° ваÑими глазами.
- ÐÐ°Ñ Ð¼Ð¾Ð³ÑÑ Ð½Ð°Ð¿ÑавиÑÑ Ðº ÑпеÑиалиÑÑÑ Ð² болÑниÑÑ Ð´Ð»Ñ Ð¾Ð±ÑÑÐ¶Ð´ÐµÐ½Ð¸Ñ Ð»ÐµÑениÑ, коÑоÑое Ð¿Ð¾Ð¼Ð¾Ð¶ÐµÑ Ð¾ÑÑановиÑÑ ÑÑÑгÑбление пÑоблемÑ.
What are the types of diabetic retinopathy?
Nonproliferative diabetic retinopathy (NPDR)
NPDR is also known as background retinopathy. It’s called “nonproliferative” because the eye doesn’t make new blood vessels during the early stages of diabetic retinopathy. During the early stages of retinopathy, damaged blood vessels often leak blood and fluid into the eye. In some cases, the center of the retina, or macula, begins to swell. This causes a condition called macular edema. The three stages of NPDR are mild, moderate, and severe, which may progress to the other type, or fourth stage, proliferative diabetic retinopathy.
Proliferative diabetic retinopathy (PDR)
Proliferative diabetic retinopathy, or advanced retinopathy, is the stage of retinopathy in which new blood vessels begin to grow within the retina. These new blood vessels are usually abnormal and grow in the center of the eye.
Стадии диабетической ретинопатии
Данное заболевание характеризуется нарушением кровоснабжения сетчатки глаза. Диабетическая ретинопатия отличается прогрессирующим течением, поэтому специалисты различают несколько этапов, в зависимости от которых будет назначаться лечение.
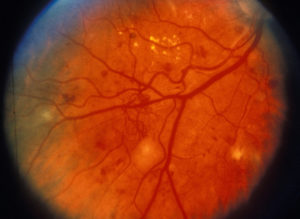
Изначально болезнь возникает из-за нарушения движения крови по мелким сосудам, которые приводят жидкость к глазам. Разрушение происходит на фоне воздействия глюкозы на сосудистые стенки. Когда мелкие сосуды начинают лопаться, появляется недостаток кислорода. Сетчатка глаза не может нормально функционировать без нужных веществ. Именно эта часть зрительной системы является наиболее чувствительной к кровоснабжению. Поэтому организму приходится в срочном порядке выращивать новые капилляры, которые смогут заменить разрушенные сахарным диабетом.
Этот процесс называют пролиферацией. Первая стадия болезни глаз — это непролиферативная диабетическая ретинопатия. Она сигнализирует, что заболевание находится на том этапе, когда все еще можно исправить при помощи медикаментозной терапии. На этой стадии еще нет чрезмерного разрастания сосудов в глазах.
Начальный этап отличается тем, что здесь лишь происходит активное разрушение капилляров. Специалисты называют такое явление микроаневризмой. Она приводит к периодическому ухудшению зрения, появлению пелены перед глазами, а иногда — и к возникновению сильного покраснения глазного яблока. Подобное явление провоцирует выход крови из лопнувших капилляров. Сосуды глаза отличаются особой хрупкостью, поэтому их разрушение будет происходить стремительно. Нужно всегда реагировать на появление первых признаков диабетической ретинопатии, чтобы держать болезнь под контролем с начала ее возникновения.
Вторая стадия заболевания — пролиферативная ретинопатия. Это говорит о том, что недуг уже привел к появлению новых капилляров, которых стало слишком много. Стоит заметить, что сосуды аномального типа нередко выходят за пределы сетчатки глаза. Они могут разрастаться даже в стекловидном теле, что приводит к серьезному нарушению зрения. Пользы от новых капилляров нет. Они являются неполноценными, а только занимают полезное пространство и могут привести к потере зрительной функции.
https://youtube.com/watch?v=uRCPrbr_SwM
Капилляры, которые вырастают на месте тех, что были травмированы сахарным диабетом, еще более хрупкие. Их стенки не выдерживают даже малейшего напряжения, поэтому на второй стадии будут очень часто возникать кровоизлияния. При пролиферативной форме глаза больного человека практически постоянно красные, но особенно это заметно при возникновении раздражающих факторов, к примеру, при повышении давления.
Сосуды постоянно лопаются, вместо них возникают шрамы. Со временем начинает растягиваться сетчатка глаза. Может даже отмечаться ее отторжение. При отсутствии должного лечения не исключено и травмирование зрительного нерва. В свою очередь, это является провоцирующим фактором полной потери зрения.
Существует и еще одна стадия диабетической ретинопатии. Это промежуточный этап между двумя, описанными выше. Речь идет о препролиферативной стадии заболевания. Она диагностируется достаточно редко. Как правило, подобный диагноз получают лишь 5% больных с сахарным диабетом. На этой стадии возможна ишемия сетчатки либо венозные нарушения. Но, учитывая стремительность прогрессирования заболевания, препролиферативная диабетическая ретинопатия проходит быстро.
После нее начинаются признаки близорукости, отслойки стекловидного тела и сетчатки, а также атрофии зрительного нерва. Другими словами, последний этап болезни перед полной слепотой наступает очень быстро, поэтому медлить с лечением не стоит. При правильном подходе развитие недуга можно притормозить и на длительное время сохранить больному нормальное зрение.
Что делать, если осложнение прогрессирует?
В таком случае вышеперечисленными мерами лечение диабетической ретинопатии не ограничится. Если заболевание прогрессирует, проводят лазерную коагуляцию сетчатки. Это хирургическая операция, направленная на укрепление внутренней оболочки глаза.
Она подавляет процесс неоваскуляризации, предотвращает отслоение сетчатки и уничтожает просветы сосудов, имеющих повышенную проницаемость и ломкость.
Необходимо отметить, что не всегда пациентам показана одна и та же операция. Все зависит от специфики того или иного случая. Также проводят такие операции:
- Барьерная лазеркоагуляция. Ее проводят в том случае, если у пациента диагностирована непролиферативная форма осложнения (начальная) и макулярный отек. Человеку наносят парамакулярные коагуляты в несколько рядов по типу «решетки».
- Панретинальная коагуляция. Эта операция эффективна на препролиферативной стадии. В данном случае коагуляты хирург наносит по всей сетчатке. Согласно статистике, у 37,5 % пациентов наблюдалось улучшение зрения на следующий день после операции.
- Транссклеральная криоретинопексия. Данная операция показана в особо тяжелых случаях – тогда, когда у пациента уже наблюдается помутнение оптических сред. В ходе вмешательства проводится разрушение холодом тех участков сетчатки, которые полностью поражены.
- Витрэктомия. Данную операцию проводят только в том случае, если диабетическая ретинопатия глаз последней стадии осложнена отслоением сетчатки, гемофтальмом или тракцией макулы. Она направлена на удаление крови и стекловидного тела. Также в ходе операции рассекают тяжи и прижигают кровоточащие сосуды.
Но до операций лучше не доводить. Восстановительный период после вмешательств длится долго, да и шансов на сохранение зрение и полноценной жизни пациента становится меньше. Особенно в последнем случае.
Методы лечения и допустимость использования народных средств
Борьба с диабетической ретинопатией направлена, как правило, на предупреждение развития осложнений, в частности слепоты. При данном заболевании проводится комплексная терапия, которая включает в себя как консервативное лечение, так и хирургическое вмешательство.
Консервативная терапия заключается в:
- контроле уровня глюкозы, артериального давления (АД) и функции почек;
- приёме медикаментов;
- соблюдении диеты.
Пациентам в большинстве случаев назначают следующие препараты:
- Антиоксиданты и сосудоукрепляющие (Стрикс) – для снижения проницаемости сосудов сетчатки.
- Ферментные средства — для ускорения рассасывания кровоизлияний.
- Ингибиторы сосудистого эндотелилального фактора роста (Авастин, Луцентис — инъекции) – для уменьшения роста новообразованных сосудов.
Важное место в лечении диабетической ретинопатии отводится соблюдению пациентом определённой диеты. Пациент при сахарном диабете должен исключить употребление:
- сладостей (тортов, пирожных, конфет, мороженого и пр.);
- жирной и солёной пищи, почек, яичных желтков;
- газированных напитков;
- полуфабрикатов;
- изделий из сдобного теста;
- копчёностей;
- белого риса;
- консервированных и маринованных продуктов;
- пакетированных соков из магазина;
- алкоголя;
- винограда, бананов.
Кроме того, следует ограничить потребление соли и картофеля.
Продукты, которые следует исключить из рациона — галерея
Среди разрешённых продуктов оказываются:
- фрукты и овощи в свежем виде (допускается тепловая обработка) — капуста, кабачки, тыква, шпинат, огурцы, помидоры, редис, свёкла и другие;
- чай и некрепкий кофе;
- морсы и отвар шиповника;
- гречневая и ячневая каши;
- ржаной и цельнозерновой хлеб;
- овощные супы;
- нежирные виды рыбы и мяса (курица, кролик, индейка, минтай, треска и другие);
- молочные продукты и пр.
Продукты, разрешённые к употреблению — галерея
Хирургическое вмешательство: крио- и лазеркоагуляция сетчатки, витрэктомия
Оперативное лечение является наиболее эффективным методом терапии диабетической ретинопатии. Существует несколько вариантов хирургического вмешательства:
- Лазерная коагуляция (лазеркоагуляция) – заключается в прижигании кровоточащих сосудов. Проводится под местной анестезией. Не требует длительной реабилитации и является абсолютно безболезненной. Применяют при небольших повреждениях, а также для профилактики отслойки сетчатки.
- Криокоагуляция — используется зачастую тогда, когда по каким-либо причинам противопоказаны лазерная коагуляция и витрэктомия. В процессе операции применяют низкие температуры, действие которых аналогично прижиганию лазером.
- Витрэктомия — осуществляется в случае обширного кровоизлияния, а также при пролиферативной стадии болезни. Подразумевает удаление из полости глаза кровяных сгустков (гемофтальмов), фиброваскулярных тяжей на поверхности сетчатки. В большинстве случае удаляется и само стекловидное тело, которое заменяется солевым раствором. Все манипуляции проводятся под местным или общим наркозом. Продолжительность — 1–3 часа.
Лечение
Полностью вылечить ретинопатию при диабете невозможно, диагноз ставится пожизненно, так как ретинопатия – осложнение сахарного диабета. Поэтому важна своевременная профилактика и диагностика как сахарного диабета, так и начинающихся проблем со зрением.
Диагноз «сахарный диабет» и «диабетическая ретинопатия» – не приговор. Соблюдая все правила питания, медикаментозное лечение, ведя здоровый образ жизни, можно сохранить зрение, избежать операций и слепоты. Но это требует большого желания, а также самодисциплины, так что все в ваших руках.
Диабетическая ретинопатия имеет четыре направления лечения: снижение уровня сахара, нормализация артериального давления, восстановление обмена веществ, борьба и профилактика осложнений. Для достижения поставленных целей используют консервативный подход – это диета, медикаментозное лечение, народные средства, хирургические методы.
Диетотерапия
Диета и правильное питание – это половина успеха лечения сахарного диабета или его осложнений. Основная цель лечебного питания – обеспечение стабильности, равномерности в поступлении углеводов и их соответствие выполняемой физической нагрузке. При диабетической ретинопатии питание должно быть полностью сбалансированным.
Продукты, которые строго противопоказаны:
- быстрые, легкоусвояемые углеводы (сахар, кондитерские изделия, мед, фрукты, соки);
- алкоголь;
- продукты с высоким содержанием жиров (майонез, масло, сало, сливки);
- копченое;
- жареное;
- соленое;
- острое.

Медикаментозная терапия
При лечении диабетической ретинопатии из-за глубокого анатомического расположения сетчатки капли в глаза практически неэффективны. Чаще используется таблетированная форма препаратов, инъекции, которые вводятся возле глаза или в само глазное яблоко, внутримышечные, внутривенные уколы или капельницы.
Основные лекарственные средства, используемые при лечении диабетической ретинопатии:
- Ангиопротекторы – препараты, улучшающие состояние сосудов сетчатки («Пентоксифиллин», «Доксиум», «Ангинин», «Пармидин»).
- Антикоагулянты – снижают образование тромбов («Этамзилат», «Дицинон», «Фраксипарин», «Гепарин», «Флексал»).
- Ноотропные препараты для улучшения состояния нервных клеток («Церебролизин», «Пирацетам», «Трентал»).
- Противовоспалительные препараты («Ибупрофен», «Дексаметазон», «Преднизолон»).
- Блокатор фактора VEGF – это один из принципиальных препаратов при запущенной стадии диабетической ретинопатии, с пролиферацией неполноценными сосудами. Это препарат способствует устранению образования новых сосудов и исчезновению уже сформировавшихся. Единственным недостатком является его высокая стоимость. Не все пациенты имеют возможность его приобрести, а вводить его необходимо периодически, но постоянно. «Пегаптаниб» или «Макуген» (стоимость 50 000 рублей), «Ранибизумаб» или «Луцентис» (стоимость 47 000 рублей).
- Витамины группы В, С, Е, Р.
- Препараты, улучшающие обмен веществ в сетчатке: «Фосфаден», «Эмоксипин», «Тауфон».
- Если необходимо – антибактериальная терапия.
Смотрите видео о лечении диабетической ретинопатии без операции:
Народные, домашние методы
Предупреждаем, лечение народными средствами диабетической ретинопатии должно быть согласовано с вашим врачом-офтальмологом и не в ущерб основной медикаментозной терапии. Самолечение может только усугубить или осложнить заболевание.
Популярна в народной медицине обычная крапива. Ее употребляют в пищу сырой, с салатами, делают из нее сок или отвары, настаивают со сборами. На втором месте липовый чай, очень эффективно снижает уровень сахара в крови.
Хирургическое лечение
К хирургическим методам относится лазерная коагуляция сетчатки. Вид операции зависит от зоны сетчатки, которая подвергается коагуляции и типу проводимой операции, а именно бывает:
- фокальная;
- панретинальная;
- по типу решетки.
Какую из видов коагуляции и в какой области ее провести, решает ретинальный хирург, который будет делать операцию.
Суть операции в локальном воздействии лазера на определенные места сетчатки с целью формирования посткоагуляционного рубца и прекращения кровотечения, уменьшения отека. Также лазерная коагуляция используется в профилактике отслойки сетчатки.
Осложнением этой операции является отрицательный эффект в виде уничтожения зрительных клеток в местах воздействия лазера, они просто выжигаются, формируя слепые пятна на сетчатке. Так что операция не панацея, и разумнее не доводить ситуацию до оперативного вмешательства.
Смотрите видео о лечении заболевания при помощи лазера:
Являются ли народные средства действенными способами лечения?
Существует мнение, что после лазерной операции хорошо помогает ежедневное нанесение оливкового масла на глаза.

Весной для улучшения зрения при сахарном диабете любого типа хорошо помогает отвар из цветков сирени.
В нём смачивается ватный диск, который затем прикладывается к глазам на 5 минут.
Закапывание настоя мокрицы борется с помутнением хрусталика глаза.
Лепестки красной розы, лучше болгарской, можно засушить и пить их заварку, как обычный чай. Этот метод хорош и в качестве профилактики ретинопатии.
Настойка картофельных ростков эффективна даже при тяжёлых стадиях диабета. Есть мнение, что её регулярный приём иногда сводит проявления болезни практически к нулю. Ростки настаиваются на водке в течение недели. Принимать по чайной ложке после еды на протяжении месяца.
Настой цветков шиповника, используется как для приёма внутрь, так и для промывания и примочек. Ватные диски, смоченные в настое, прикладываются к глазам на 20 минут перед отходом ко сну.
Для примочек и промывания глаз хорошо использовать настой травы очанки (на двадцать минут, утром и вечером).
Большой эффективностью при нарушениях зрения, связанных с диабетом, отличаются аптечные препараты. К ним относятся:

- женьшень;
- лимонник;
- заманиха.
Народные средства усиливают действие лекарств, способствуют улучшению зрения после оперативного вмешательства, но нельзя рассчитывать на этот метод в лечении ретинопатии как на основной.
Народными средствами избавиться от ретинопатии не удастся. А вот время для лазерной коррекции можно упустить.
Диабетическая ретинопатия: лечение
Эта патология является вторичной, поэтому лечение направлено, прежде всего, на борьбу с сахарным диабетом. Необходимо препятствовать гипергликемии, что достигается за счет лекарственных препаратов и диеты. При прогрессирующей диабетической ретинопатии проводится лазерная коагуляция сетчатки, с помощью которой удается подавить неоваскуляризацию, то есть рост новых сосудов. Это позволяет предотвратить отслоение сетчатой оболочки.
Есть несколько методик, используемых сегодня в офтальмологии для проведения лазеркоагуляции. Суть любой из них сводится к следующему:
- разрушение области гипоксии внутренней оболочки и роговицы, которая является причиной образования новых сосудов;
- нормализация поступления полноценного объема кислорода к сетчатке из сосудистой оболочки;
- ликвидация новообразованных сосудистых сеток.
При непролиферативной диабетической ретинопатии, которая сопровождается макулярным отеком, назначается барьерная лазерная коагуляция. В ходе такой процедуры на сетчатку наносятся парамакулярные коагулянты в несколько рядов, которые образуют решетку. Такая многослойная сетка препятствует появлению новых патологических сосудов. При наличии микроаневризм, мелких геморрагий, экссудатов различного типа выполняется фокальная лазерная коагуляция. Препролиферативная стадия лечится с помощью панретинальной лазеркоагуляции. В процессе данной процедуры коагулянты наносятся на всю сетчатую оболочку, кроме макулы.

Лазерная коагуляция — это операция безопасная и малотравматичная, но при этом очень результативная, особенно при непролиферативной и препролиферативной стадиях заболевания. Проводится процедура под местной анестезией в амбулаторных условиях. Готовиться к ней не нужно. Осуществляется коагуляция с помощью специального аппарата и лазерного луча направленного действия, которым прижигаются патологические сосуды. Попутно формируются пути альтернативной поставки кислорода в сетчатую оболочку. Длится такая операция не более получаса. В ходе нее пациент не чувствует боли и иного дискомфорта. Госпитализация не требуется. Но эффективность процедуры ограничена двумя стадиями диабетической ретинопатии. При тяжелом поражении глаз проводится хирургическая операция — витрэктомия.
Данная процедура основана на удалении стекловидного тела (или его части) с его заменой на полимер, солевой раствор или другое вещество. Проводится операция в стационаре. Перед ней нельзя принимать пищу порядка 12 часов и пить воду. Длится витрэктомия примерно 2 часа под общим наркозом или местной анестезией в зависимости от состояния больного. Хирург делает надрез на роговице, проникает во внутренние части глазного яблока и удаляет стекловидное тело. Вместо него вводится другое вещество, которое впоследствии рассасывается, а глаз вновь заполняется внутриглазной жидкостью. После операции пациенту на протяжении 2-х недель запрещается:
- много читать и сидеть за компьютером, утомлять глаза;
- заниматься спортом, поднимать тяжести;
- ходить в бассейн, баню, сауну.
Операция способна вызвать осложнения: отслойки сетчатки, прогрессирование катаракты, помутнение роговицы, эндофтальмит. Но выявляются они крайне редко. В принципе, витрэктомия — это безопасный способ лечения, который позволяет справиться с тяжелой формой диабетической ретинопатии.
Пролиферативная ретинопатия при сахарном диабете
При диабетической ретинопатии нарушается кровоснабжение внутренней оболочки. Это приводит к образованию в ней аномальных сосудистых каналов. Данный патологический процесс называется неоваскуляризацией, он представляет собой защитную реакцию организма. Таким образом он избавляет сетчатую оболочку от кислородного голодания.
Новообразовавшиеся сосуды являются очень хрупкими. Они часто повреждаются, что приводит к многочисленным кровоизлияниям в область стекловидного тела. Появляются рубцы, которые «стягивают» сетчатку со своего места, вызывая ее отслойку.
Могут быть и другие последствия. Разрастание новых сосудов в радужную оболочку становится причиной рубеозной глаукомы, которая проявляется в повышении внутриглазного давления. При этом зрачок приобретает легкий зеленоватый оттенок. Водянистая влага застаивается в глазном яблоке. Из-за этого стекловидное тело затвердевает. Этот процесс приводит к атрофии нервов.
Пролиферативная стадия диабетической ретинопатии отличается выраженной симптоматикой. Игнорировать или не замечать ее признаки уже невозможно. К этим симптомам относятся:
- кратковременная полная потеря зрения (иногда и длительная);
- размытость изображения, которая становится более явной при повышении сахара в крови;
- «мушки» в глазах;
- видимые предметы кажутся меньше, чем есть в действительности;
- нарушается цветовосприятие;
- глаза очень быстро устают, появляются болевые ощущения;
- при повышенной зрительной нагрузке мелькают вспышки, «молнии».

Диабетическая ретинопатия обоих глаз — это еще более тяжелый патологический процесс. Он характеризуется большим количеством новообразованных сосудов. Есть риск полной утраты зрения. В таких случаях 80% пациентов становятся слепыми.
Диабетическая ретинопатия может осложниться диабетической катарактой. При этом она чаще встречается у детей и молодых людей, чем у пожилых. Также она чаще диагностируется у женщин. Заболевание всегда бывает двусторонним. При этом прогрессирует катаракта диабетическая обоих глаз достаточно быстро. Она развивается в течение 2-3 месяцев, а при диабетическом кризе — за несколько часов.
В ходе биомикроскопии обнаруживаются беловатые помутнения в поверхностных слоях хрусталика, которые напоминают хлопья. Также видны помутнения в задней капсуле. Но данная форма катаракты отличается от возрастной характером протекания. Ее можно вылечить без удаления прозрачного тела.
Механизм развития, факторы риска и классификация патологии: непролиферативная, препролиферативная, пролиферативная
Дефицит инсулина, имеющий место при диабете, приводит к тому, что сахар, поступаемый в организм, не усваивается клетками и тканями и, как следствие, остаётся незадействованным в обмене веществ и, постепенно накапливаясь, провоцирует появление гипергликемии. Гипергликемия, в свою очередь, негативно влияет на проницаемость сосудов, вызывая диабетическую ретинопатию.
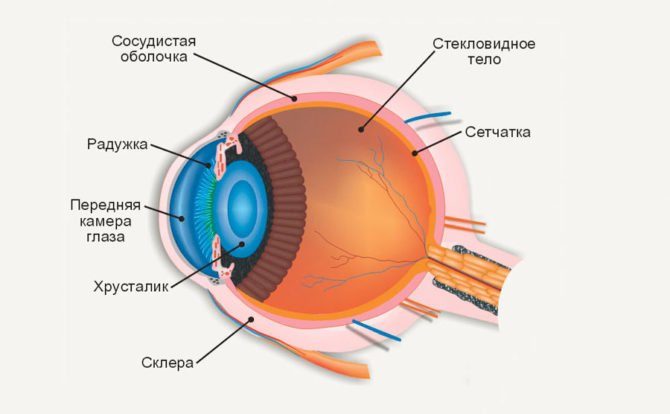
Проницаемость сосудов сетчатки, характерная для диабетической ретинопатии, приводит к появлению сгустков крови в стекловидном теле
Выделяют несколько форм диабетической ретинопатии:
- Непролиферативная (фоновая) – представляет собой лёгкую стадию, при которой имеет место повышенная проницаемость сосудов, их расширение, вследствие чего происходят мелкие кровоизлияния в стекловидное тело, невыраженные отёки, а также наблюдается частичное нарушение обеспечения кровью сетчатки. Непролиферативная, в свою очередь, подразделяется на следующие формы:
- васкулярная (сосудистая);
- экссудативная (отёчная);
- геморрагическая (сопровождающаяся кровоизлияниями);
- ишемическая (характеризующаяся спазмами сосудов).
- Препролиферативная — по сути, отличается от непролиферативной лишь степенью проявления клинических признаков, которые при данной стадии более выраженные. Значительное ухудшение кровотока приводит к образованию зон инфаркта сетчатки («ватоообразные очаги»), которые создают слепые участки. Так же имеет васкулярную, экссудативную, геморрагическую и ишемическую формы.
- Пролиферативная — наиболее тяжёлая стадия заболевания. Характеризуется образованием новых сосудов (неоваскулярная форма), при разрыве которых происходит обширное кровоизлияние в стекловидное тело с последующим формированием фиброзной ткани (глиозная диабетическая ретинопатия).
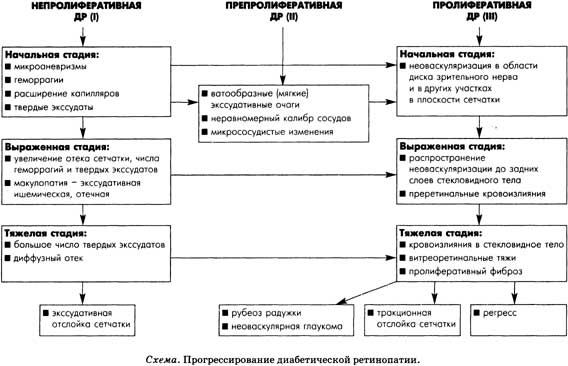
Диабетическая ретинопатия имеет три стадии развития: непролиферативная, препролиферативная, пролиферативная
Предрасполагающими к развитию диабетической ретинопатии факторами являются:
- пубертатный возраст (с 12 до 17 лет);
- беременность;
- ожирение;
- курение.
В связи с тем, что беременные женщины находятся в группе риска, в период вынашивания ребёнка необходимо регулярно посещать офтальмолога и следить за своим рационом. Так как в случае развития патологии существует огромная вероятность того, что в процессе родоразрешения, из-за увеличения давления, в том числе глазного, произойдёт обширное кровоизлияние в стекловидное тело, а женщина может моментально ослепнуть.