Детрузор мочевого пузыря
Содержание:
- Диагностика
- Детрузор мочевого пузыря – что это
- Лечение нарушений мочеиспускания
- Лечение
- Основные методы лечения
- Гиперактивный мочевой пузырь (ГМП)
- Симптомы эпидемической пузырчатки
- Терапия
- Хирургическое вмешательство
- Патологии детрузора
- Недостаток кислорода у плода во время беременности
- Гиперактивный мочевой пузырь (ГМП)
- Последствия и осложнения
- Из чего состоит мочевыделительная система
- Лечение заболеваний
- АДАПТИВНЫЕ РЕАКЦИИ ПРИ ГИПОКСИИ
- Возможные осложнения
- Современные методы диагностики нейрогенного мочевого пузыря
- Лечение гиперактивного мочевого пузыря
- Лечение гиперактивного мочевого пузыря
- Лечение пузырчатки новорожденных
- Причины
- Как происходит выведение мочи
Диагностика
Диагностика гиперактивного мочевого пузыря строится на выявлении характерных признаков патологии, данных инструментального и лабораторного обследования.
При обследовании детей с гиперактивным мочевым пузырем обязательно уточняют особенности протекания родов, наличие наследственной предрасположенности.
С целью исключения заболеваний мочеполовой системы воспалительного характера пациентам назначают:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови и мочи;
- пробу Зимницкого;
- анализ мочи по Нечипоренко.
Инструментальная диагностика гиперактивного мочевого пузыря:
- цистоскопия;
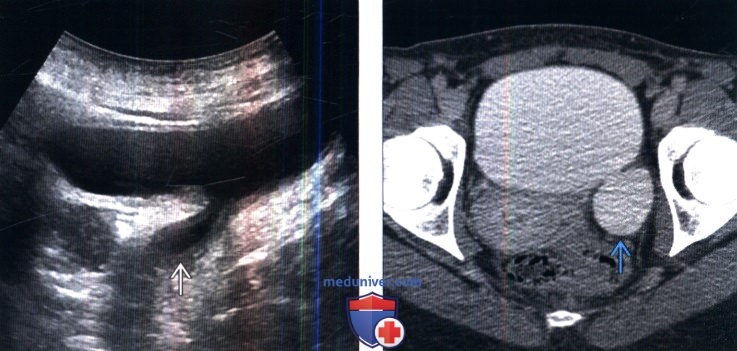
- ультразвуковое исследование почек и мочевого пузыря;
- радиоизотопная ренография;
- восходящая пиелография;
- экскреторная урогрофия;
- микционная и обычная уретроцистография;
- урофлоуметрия;
- профилометрия;
- сфинктерометрия;
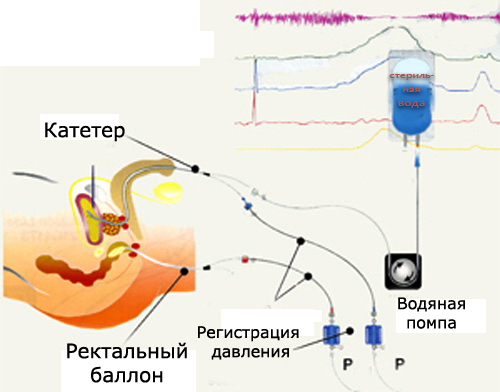
- цистометрия.
Если проведенное обследование не выявляет патологии со стороны органов мочевыводящих путей, то выполняют тщательное неврологическое обследование, направленное на обнаружение возможных заболеваний центральной нервной системы. Оно включает рентгенографию позвоночника и черепа, электроэнцефалографию, компьютерную и магниторезонансную томографию.
Детрузор мочевого пузыря – что это
Когда мочевик наполняется уриной, его стенки начинают растягиваться, повышается внутрипузырное давление. Нервные рецепторы парасимпатической нервной системы подают сигнал в головной мозг по нервным симпатическим волокнам. Возникает позыв к мочеиспусканию. Если с детрузором все в порядке, отсутствуют проблемы с иннервацией мочевика, человек способен сдерживать мочеиспускание. При нарушениях в его работе происходит недержание урины.
Детрузор – это мышечная оболочка мочевика. Если возникает сбой в его работе, у человека появляются проблемы с мочеиспусканием. Нарушения функций бывают таких видов:
- Гиперрефлекторное. Возбудимость органа увеличена. Для позыва к мочеиспусканию достаточно малого объема урины. Больные страдают от частых позывов в туалет. Иногда за один акт выходит несколько капель мочи. Впоследствии развивается трабекулярность стенки мочевика.
- Гипорефлекторное. Чтобы возбудить рецепторы в пузыре, требуется большой объем урины. Мускулатура во время мочеиспускательного процесса сокращается недостаточно. Поэтому жидкость вытекает не полностью и слабым напором.
Бывает, что детрузор в нормальном состоянии, но у человека наблюдаются проблемы с мочеиспусканием. Причина заключается в сбоях в нервной системе.
Лечение нарушений мочеиспускания
Перед началом терапии дисфункции детрузора необходимо установить ее причину.
Если нарушение мочеиспускания вызвано обструкцией мочевыводящих путей камнем или опухолью, воспалением слизистой внутренней стенки мочевого пузыря, то начинают лечение этих заболеваний.
Воспаление мочевого пузыря
Если сбой в работе детрузора вызван нарушением иннервации, то основное лечение направлено на терапию заболевания нервной системы.
Но для облегчения состояния больного проводят медикаментозную коррекцию нарушений мочеиспускания.
Сокращение детрузора происходит вод воздействием на его мускариновые рецепторы нейромедиатора ацетилхолина, а расслабление – при действии норадреналина на адренорецепторы.
Чтобы отрегулировать работу мускулатуры стенки пузыря назначают лекарственные препараты, которые оказывают влияние на эти рецепторы. Они или блокируют их, или, наоборот, усиливают действие нейромедиаторов.
При гиперрефлексии детрузора обычно назначают:
- пророксан, дриптан, сибутин, новитропан эти препараты воздействуют на рецепторы детрузора и вызывают его расслабление;
- спазмолитические лекарственные средства – но-шпу или спазмекс;
- различные физиопроцедуры, направленные на облегчение мочевыделения.
Если наблюдается гипорефлексия детрузора, то применяют средства, снижающие влияние ацетилхолина – калимин и прозерин. Также проводят физиопроцедуры.
https://youtube.com/watch?v=k0g9BWrQEzg
Полная нормализация процесса мочеиспускания возможна только после лечения основного заболевания, которое повлияло на детрузор.
Также необходимо обратить внимание на то, что все эти синдромы ведут к накоплению мочи в мочевом пузыре. А это чревато развитием бактериальной инфекции
Для предотвращения этого процесса необходимо регулярно контролировать показатели клинического анализа мочи, делать бакпосев. При необходимости сразу же начинают антибактериальную терапию.
Мочевой пузырь – орган, выполняющий жизненно важную функцию. При нарушениях в его работе состояние человека существенно ухудшается, появляется дискомфорт. Чтобы не допустить развития заболевания, надо разбираться в строении мочевыделительной системы и знать первые симптомы патологии.
Лечение
Чаще всего диагностируется гиперактивность детрузора. Лечение этой патологии проходит при помощи таких методов:
- Консервативного (диета, физиотерапия, гимнастика мышц, фитотерапия)
- Хирургического.
- Медикаментозного.

Если к сбою в работе детрузора привели нарушения иннервации, тогда доктор подбирает терапию для лечения патологий нервной системы. При гиперрефлексии детрузора врачи выписывают препараты Сибутин, Пророксан, Дриптан, Новитропан. Эти средства влияют на рецепторы детрузора, расслабляют его.
Используют также спазмолитические таблетки Спазмекс либо Но-шпу. Показаны лекарства Прозерин и Калимин, которые уменьшают воздействие ацетилхолина. Для скорого выздоровления рекомендуется сочетать медикаментозную терапию с физиопроцедурами, которые облегчают мочевыделение.
Основные методы лечения
Лечение дивертикул мочевого пузыря чаще всего проводится при помощи операционного вмешательства. Это позволят раз и навсегда избавиться от патологии. Однако если нет угрожающей клинической симптоматики, проводить лечение можно и в домашних условиях, предварительно проконсультировавшись со специалистом. Дивертикул мочевого пузыря у детей лечится с помощью эндоскопической и открытой операции.
Если проблемы с мочеиспусканием возникают в результате патологии детрузора, рекомендуются специальные препараты, упражнения и здоровый образ жизни. По статистике, каждую третью женщину и многих мужчин преклонного возраста интересует, как укрепить детрузор мочевого пузыря, чтобы нормализовать его работу. Основной целью лечения является увеличение емкости органа, а также снижение частоты мочеиспускания.
Основные лечебные мероприятия:
- Медикаментозное лечение. Включает в себя прием препаратов, которые регулируют уретральное давление и снижают гипоксию детрузора.
- Лечение основного заболевания. В зависимости от основного заболевания, которое вызвало патологию детрузора, может потребоваться прием антибиотиков, гормонов, пробиотиков, иммуномодуляторов или транквилизаторов.
- Нормализация веса. Чрезмерный вес может привести к смещению органов малого таза, которое и приводит к патологиям детрузора. Поэтому следует изменить питание и повысить физическую активность.
- Фитотерапия. Высокой эффективностью обладает настой шиповника, золотарника, толокнянки, корня солодки и других лекарственных трав. Однако перед их приемом рекомендуется проконсультироваться с лечащим урологом.
Гиперактивный мочевой пузырь (ГМП)
Идиопатическая детрузорная гиперактивность — термин, обозначающий непроизвольные сокращения детрузора, которые объективно определяются во время цистометрии (измерение объёма мочевого пузыря). Если причиной таких сокращений является какое-либо неврологическое заболевание, то используют термин нейрогенная детрузорная гиперактивность.
К настоящему времени удалось установить, что причиной учащенного и ургентного мочеиспускания у большинства больных является гиперактивность детрузора. Термин «гиперактивность детрузора» обозначает непроизвольные сокращения детрузора (амплитуда более 5 см водного столба), которые возникают спонтанно или могут быть вызваны специально (при изменении положения тела, кашле и т. д.), несмотря на то, что человек пытается подавить эти сокращения волевым усилием. Гиперактивный детрузор в свою очередь включает в себя два уродинамических диагноза-идиопатическую детрузорную гиперактивность и нейрогенную детрузорную гиперактивность.
Симптомы эпидемической пузырчатки
Заболевание начинается на 3–5 день жизни ребенка, реже – на 8–10. Для него характерно появление на коже полиморфной сыпи в виде пузырьков и пустул, которые самопроизвольно вскрываются с образованием эрозий. Сыпь локализуется на туловище, конечностях и в области крупных складок. В запущенных случаях она может поражать слизистую оболочку носа, рта, глаз и наружных половых органов.
Эпидемическая пузырчатка высокозаразна и способна вызывать эпидемии в роддомах
На протяжении болезни высыпания проходят 3 стадии развития.
- Эритематозная. Кожа краснеет, отекает и покрывается пузырьками, заполненными светлой жидкостью.
- Эксфолиативная. Содержимое пузырей становится мутным. Их тонкая стенка легко прорывается, эпителий отслаивается и образуются болезненные эрозии.
- Регенеративная. Эрозии покрываются серозно-гнойными корками и заживают. У детей высока способность кожи к восстановлению – после пузырчатки рубцов не остается. На месте бывших эрозий появляется пигментация, но и она бесследно исчезает через 10–15 дней.
Стафилококк выделяет токсические вещества, которые не только повреждают кожу, но и влияют на общее состояние новорожденного: он становится вялым, отказывается от кормления, не набирает вес.
Специалисты выделяют две формы течения пузырчатки новорожденных.
- Доброкачественная. Сыпь появляется на отдельных участках тела. Пузырьки единичные, размером до 1 см. Температура тела не превышает 38°С. Болезнь хорошо лечится, и через 2–3 недели ребенок выздоравливает.
- Злокачественная. Высыпания покрывают обширные участки тела. Элементы сыпи достигают 2–3 см в диаметре, могут сливаться между собой. У ребенка наблюдаются лихорадка, рвота и понос. Заболевание плохо поддается лечению, склонно к рецидивам, часто осложняется сепсисом. Прогноз неблагоприятный, возможен летальный исход.
Доброкачественная форма пузырчатки похожа на другое бактериальное заболевание – везикулопустулез. Оно развивается у новорожденных при перегревании и связано с воспалением потовых желез с образованием мелких пустул, размером с просяное зерно. Они покрывают все тело малыша, в том числе волосистую часть головы. При правильном уходе заболевание не распространяется и выздоровление наступает через 5–7 дней.
Терапия
Обычно циркуляторная гипоксия предполагает этиотропное лечение, что направлено на устранение причин заболевания. Для этого патологию устраняют при помощи восстановления давления кислорода в воздухе. Для этого проводят проветривание помещения или подают в него воздух с нормальной концентрацией кислорода. При наличии заболеваний органов и систем проводят их лечение. В процессе терапии пациент должен соблюдать постельный режим и покой.
Симптоматическое лечение проводят с целью устранения патологических состояний больного, а также осложнений заболевания. С этой целью врач назначает анестетики, анальгетики, кардиологические медицинские средства и транквилизаторы.

При остром заболевании применяют антигипоксанты прямого действия. Их рассматривают в качестве первой помощи, обычно назначаются синтетические препараты. При хронической болезни часто используют препараты растительного происхождения. В большинстве случаев такое лечение показано пожилым людям. В данном случае предпочтение необходимо отдавать тому средству, которое помимо устранения гипоксии оказывает лечебное воздействие на патологию органа, вызвавшего развитие данного заболевания.
Хирургическое вмешательство
Гиперактивный мочевой пузырь у женщин, лечение которого не всегда успешно поддается коррекции терапевтическими методами, требует хирургического вмешательства.
Используются следующие варианты операции:
- миоэктомия детрузора – удаляется мышечная ткань из свода пузыря при условии сохранения слизистой оболочки;
- цистопластика, когда участок пузыря замещается тканью подвздошной кишки;
- прерывание нервов;
- введение поддерживающей сетки в область уретры, что позволяет контролировать выделение мочи;
- укрепление шейки пузыря с помощью инъекций препаратов, содержащих в своем составе коллаген, силикон, аутожир.
Патологии детрузора
К сожалению, наш организм со временем снашивается, мочевой пузырь не является исключением.
Нарушения его функций бывает двух типов:
- Гипорефлекторное – в этом случае, чтобы возбудить рецепторы в мочевом пузыре, нужен большой объем мочи. Во время акта мочеиспускания, мускулатура сокращается недостаточно. Вследствие этого жидкость вытекает слабым напором, а пациенты жалуются на чувство неполного опустошения.
- Гиперрефлекторное – при таком варианте, возбудимость органа сильно повышена. Для возникновения импульса, который пойдет в головной мозг, достаточно маленького количества мочи. Пациенты с такой проблемой будут говорить об очень частом мочеиспускании, но маленькими порциями. В тяжелых случаях может выделяться буквально по пару капель за один акт.
Иногда бывает так, что детрузор находится в отличном состоянии, но человек не может нормально помочиться. Чаще всего это связано с нарушениями в нервной системе – формирование неправильного импульса, невозможность мозга принять информацию. Также причиной может быть спазм сфинктеров, который перекрывает просвет уретры и не дает моче выйти.
Если в пузыре накопится слишком много мочи, то детрузор сократится самостоятельно и произойдет непроизвольное мочеиспускание.
Недостаток кислорода у плода во время беременности

Дистресс плода — опасное состояние
Механизм развития подобной респираторной патологии следующий:
- Выработка сурфактанта (жидкость, смазывающая альвеолы) у плода начинается после 20 недели, а полностью дыхательная система созревает практически перед самими родами.
- При патологиях у матери или проблемах в процессе беременности может наблюдаться дефицит выработки сурфактанта или его недостаточная активность.
- Проблемы с сурфактантом приводят к отечности, уменьшению емкости легких у ребенка и проблемам с работой дыхательного аппарата.
Состояние диагностируют несколькими способами:
- Выслушивание сердечной деятельности. Манипуляция проводится начиная с в 20 недель беременности, когда гинеколог на регулярных осмотрах может прослушать сердцебиение плода через живот матери. Нормальной частотой сердцебиения считается количество 110-170 ударов в минуту. Отклонение в сторону увеличения или уменьшения количества ударов может быть признаком кислородной недостаточности.
- Оценка биофизического профиля. Процедура проводится с 30 недели беременности и включает оценку нескольких показателей, каждый из которых оценивается от 0 до 2 баллов. Полученное суммарное значение дает понимание о степени развития плода и позволяет вовремя заподозрить нарушения. Для оценки берутся следующие параметры: двигательная активность, дыхание, сердечная деятельность, объем околоплодных вод. Синдром кислородной недостаточности можно заподозрить при оценке ниже 7 баллов.
- Допплерометрия. Оценка кровотока дает возможность оценить работ плаценты.
Патологическим считается состояние с замедленным движением крови, нулевым или обратным.
Гиперактивный мочевой пузырь (ГМП)
Идиопатическая детрузорная гиперактивность — термин, обозначающий непроизвольные сокращения детрузора, которые объективно определяются во время цистометрии (измерение объёма мочевого пузыря). Если причиной таких сокращений является какое-либо неврологическое заболевание, то используют термин нейрогенная детрузорная гиперактивность.
К настоящему времени удалось установить, что причиной учащенного и ургентного мочеиспускания у большинства больных является гиперактивность детрузора. Термин «гиперактивность детрузора» обозначает непроизвольные сокращения детрузора (амплитуда более 5 см водного столба), которые возникают спонтанно или могут быть вызваны специально (при изменении положения тела, кашле и т. д.), несмотря на то, что человек пытается подавить эти сокращения волевым усилием. Гиперактивный детрузор в свою очередь включает в себя два уродинамических диагноза-идиопатическую детрузорную гиперактивность и нейрогенную детрузорную гиперактивность.
Последствия и осложнения
Расстройства мочеиспускания могут ограничивать как физическую, так и психическую активность пациента, становясь в конечном итоге причиной нарушения его социальной адаптации.
В отсутствие необходимого лечения гиперактивный мочевой пузырь может приводить к развитию целого ряда осложнений, требующих длительного и серьезного лечения:
- синдром тазовой венозной конгестии;
- миофасциальный синдром;
- вторичные воспалительно-дистрофические заболевания органов мочевыделительной системы (пиелонефрит, хронический цистит, пузырно-мочеточниковый рефлюкс), которые, в свою очередь, становятся причиной нефросклероза, стойкой артериальной гипертензии и постепенного развития хронической почечной недостаточности.
Видео с YouTube по теме статьи:
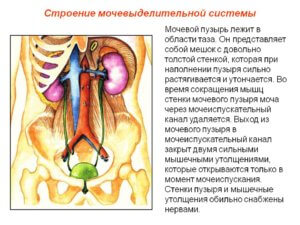
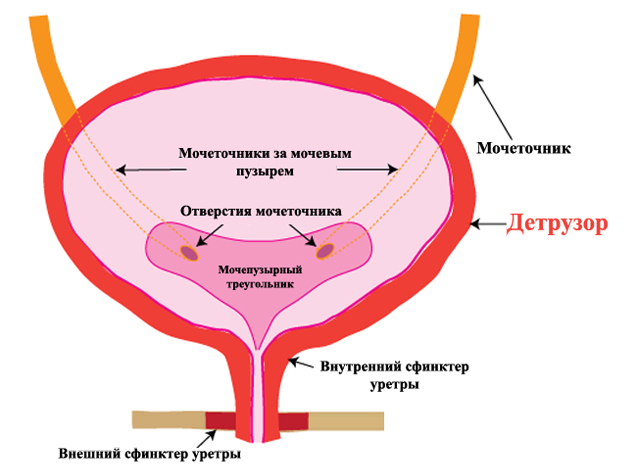
Из чего состоит мочевыделительная система
Образование мочи происходит в почках. Кровь фильтруется сквозь стенки сосудиков, отдавая вредные и просто ненужные элементы. Затем получившаяся моча попадает в мочеточники, а по ним стекает в мочевой пузырь.
Последний накапливает и периодически выводит продукты обмена – мочу. Если разобрать стенку «накопительного органа», то можно увидеть, что она состоит из нескольких слоев:
- Верхний (защитный).
- Средний – состоит из гладкой мускулатуры.
- Внутренний – представлен слизистым эпителием.
Слизистый шар формирует на стенке складки, которые понемногу распрямляются, когда в пузырь поступает моча. Но складки присутствуют не на всей площади органа, их нет на дне. Благодаря этому там формируется гладкий мочепузырный треугольник.
Детрузор мочевого пузыря – это средний слой его стенки, он состоит из 3 шаров гладких мышц. Наружный и внутренний формируются из продольных волокон, а средний – из циркулярного. Таким образом, обеспечивается возможность разнообразных сокращений стенок органа.
Лечение заболеваний
В связи с тем, что причин дисфункции мочеиспускания огромное количество, не стоит самостоятельно ставить себе диагноз. Лучшим вариантом будет обратиться к врачу, который осмотрит и направит на дополнительные обследования. Узнав триггерные факторы, специалист сможет назначить правильное и адекватное лечение.
При нейрогенных патологиях в первую очередь нужно повлиять на состояние центральной нервной системы и нервных волокон. В зависимости от симптоматики, пациентам назначают седативные или стимулирующие препараты.
При чрезмерном возбуждении выбор падает на:
- на лекарственные средства, которые приводят к расслаблению детрузора – Сибутин, Дриптан ;
- спазмолитики – Дротаверин, Папаверин, Но-шпа;
- физиотерапевтические методы лечения.
В случае с гипорефлекторной дисфункцией, нужно назначать препараты, которые уменьшают влияния ацетилхолина (Прозерин).
Зная, что такое детрузор мочевого пузыря и немного разбираясь в его функциях, человек никогда не пропустит патологии. Главное, надо быть внимательными к себе и стараться проходить своевременные профилактические осмотры в поликлиниках.
АДАПТИВНЫЕ РЕАКЦИИ ПРИ ГИПОКСИИ
При гипоксии в организме активируются приспособительные и компенсаторные реакции, направленные на ее предотвращение, устранение или снижение степени выраженности. Эти реакции включаются уже на начальном этапе гипоксии — их обозначают как экстренные, или срочные, в последующем (при длительной гипоксии) они сменяются более сложными приспособительными процессами — долговременными.
Механизмы срочной адаптации активируются сразу при возникновении гипоксии в связи с недостаточностью энергетического обеспечения клеток. К числу основных механизмов относятся системы транспорта кислорода и субстратов обмена веществ, а также тканевого метаболизма.
Дыхательная система реагирует увеличением альвеолярной вентиляции за счет углубления, учащения дыхания и мобилизации резервных альвеол. Одновременно усиливается легочный кровоток.
Сердечно-сосудистая система. Активация ее функции в виде увеличения сердечного выброса крови и изменения тонуса сосудов обеспечивает возрастание объема циркулирующей крови (за счет опорожнения кровяных депо), венозного возврата, а также перераспределением кровотока между различными органами. Все это направлено на преимущественное кровоснабжение мозга, сердца и печени. Этот феномен обозначают как «централизация» кровотока.
Система крови.
В ней происходят изменения свойств гемоглобина. что обеспечивает насыщение крови кислородом в легких даже при значительном его дефиците и более полное отщепление кислорода в тканях.
Адаптивные реакции на уровне тканей характеризуются ослаблением функции органов, обмена веществ и пластических процессов в них, увеличением сопряженности окисления и фосфорилирования, усилением анаэробного синтеза АТФ за счет активации гликолиза. В целом это снижает расход кислорода и субстратов обмена веществ.
Механизмы долговременной адаптации формируются постепенно в процессе хронической гипоксии, продолжаются на всем ее протяжении и даже в течение некоторого времени после ее прекращения. Именно эти реакции обеспечивают жизнедеятельность организма в условиях гипоксии при хронической недостаточности кровообращения, нарушении дыхательной функции легких, длительных анемических состояниях. К основным механизмам долговременной адаптации при хронической гипоксии относят:
- стойкое увеличение диффузионной поверхности легочных альвеол;
- более эффективную корреляцию легочной вентиляции и кровотока:
- компенсаторную гипертрофию миокарда;
- гиперплазию костного мозга и увеличенное содержание гемоглобина в крови.
Возможные осложнения
Нейрогенный мочевой пузырь самостоятельно вылечить сложно, а отсутствие лечения приводит к нарушениям:
- долгосрочному депрессивному состоянию;
- раздражению, нарушению сна;
- снижению качества жизни;
- увеличению частоты инфекций мочевыводящих путей;
- появлению мочевых камней.
Но и оставлять без лечения появившееся расстройство нельзя. В этом случае существует высокая вероятность необратимых последствий:
- Развитие гидронефроза с пузырно-мочеточниковым рефлюксом. Это может возникнуть из-за того, что большой объём мочи оказывает постоянное давление на пузырно-мочеточниковое соединение, вызывая дисфункцию рефлюкса, а в тяжёлых случаях, нефропатию.
- Больные, имеющие сложные повреждения грудного или шейного отделов спинного мозга подвержены риску вегетативной дисрефлексии. Причиной этого расстройства служит острое вздутие мочевого пузыря из-за задержки жидкости.
- Развитие рака мочевого пузыря.
- Появление мочевых камней.
Прогноз дальнейшего развития нейрогенного мочевого пузыря зависит от лечения основного неврологического заболевания и своевременного обращения к специалистам. Правильно подобранная терапия поможет устранить неприятные симптомы, предотвратить необратимые расстройства.
Современные методы диагностики нейрогенного мочевого пузыря
Для выявления заболевания специалистами проводятся:
- опрос пациента и сбор характерных жалоб на различные нарушения мочеиспускания;
- общий осмотр и пальпация лобковой области, позволяющая выявить изменения размеров мочевого пузыря;
- неврологический осмотр направлен на выявление нарушений двигательной или чувствительной функции различных областей;
- гинекологический и ректальный осмотры необходимы для выявления новообразований матки или её придатков, прямой кишки и предстательной железы.
Затем проводится ряд лабораторных анализов и инструментальных исследований:
- общий анализ крови позволяет выявить снижение гемоглобина, характерное для опухолей и увеличение лейкоцитов и скорости оседания эритроцитов при присоединении бактериальной инфекции;
- биохимический анализ крови (мочевина, креатинин) нужны для оценки функции почек;
- анализ спинномозговой жидкости при поражении оболочек или вещества мозга, позволяющий определить увеличение белка, лейкоцитов (при инфекции) и эритроцитов (при кровоизлиянии);
- ультразвуковое исследование органов мочевыводящей системы — характерен большой объём остаточной мочи, обнаружение различных новообразований — аденома, рак;
- рентгенография позвоночника и костей черепа — для выявления нарушения их целостности;
- компьютерная либо магнитно-резонансная томография используются для более точной оценки состояния спинного и головного мозга;
- электронейромиография необходима для определения движения нервного сигнала по мышцам и нервам, позволяет выявить уровень поражения — центральной либо периферический;
- урофлоуметрия отражает все этапы мочеиспускания и помогает определить тип нейрогенного мочевого пузыря;
- цистоскопия нужна для оценки состояния мочевого пузыря.
Даже после проведения всех необходимых современных методов исследования причину нейрогенного мочевого пузыря в 15 — 20% случаев установить не удаётся.
Лечение гиперактивного мочевого пузыря
Гиперактивный мочевой пузырь (ГМП) — клинический синдром, определяющий ургентное мочеиспускание (в сочетании или без ургентного недержания мочи), которое обычно сопровождается учащенным мочеиспусканием и ноктурией (мочеиспускание в период от засыпания до пробуждения).
В течение длительного времени считалось, что частое мочеиспускание всегда является следствием различных урологических, реже гинекологических и хирургических заболеваний. Нередко урологи сталкивались с такими случаями, когда больные предъявляли жалобы на учащенное мочеиспускание, зачастую сопровождающиеся повелительными позывами, нередко вплоть до императивного (от англ. Imperative — повелительный, настоятельный) недержания мочи, а клинические, лабораторные и инструментальные методы обследования не позволяли определить причину этих симптомов. В таких клинических ситуациях учащенное и ургентное мочеиспускание расценивали как следствие так называемой цисталгии или уретрального синдрома. Эти диагнозы основывались только на клинической картине учащенного и ургентного мочеиспускания с отсутствием изменений по результатам клинического обследования.
Уродинамические исследования дали возможность оценить функцию детрузора в фазу накопления мочи и её выделения. Оказалось, что относительно часто у больных с ургентным мочеиспусканием в ходе цистометрии определяют спонтанные или вызванные сокращения детрузора. Результаты наблюдений послужили основанием для более широкого внедрения уродинамических методов обследования в клиническую практику и открыли новые возможности в изучении причин учащенного и ургентного мочеиспускания.
Лечение гиперактивного мочевого пузыря
Гиперактивный мочевой пузырь (ГМП) — клинический синдром, определяющий ургентное мочеиспускание (в сочетании или без ургентного недержания мочи), которое обычно сопровождается учащенным мочеиспусканием и ноктурией (мочеиспускание в период от засыпания до пробуждения).
В течение длительного времени считалось, что частое мочеиспускание всегда является следствием различных урологических, реже гинекологических и хирургических заболеваний. Нередко урологи сталкивались с такими случаями, когда больные предъявляли жалобы на учащенное мочеиспускание, зачастую сопровождающиеся повелительными позывами, нередко вплоть до императивного (от англ. Imperative — повелительный, настоятельный) недержания мочи, а клинические, лабораторные и инструментальные методы обследования не позволяли определить причину этих симптомов. В таких клинических ситуациях учащенное и ургентное мочеиспускание расценивали как следствие так называемой цисталгии или уретрального синдрома. Эти диагнозы основывались только на клинической картине учащенного и ургентного мочеиспускания с отсутствием изменений по результатам клинического обследования.
Уродинамические исследования дали возможность оценить функцию детрузора в фазу накопления мочи и её выделения. Оказалось, что относительно часто у больных с ургентным мочеиспусканием в ходе цистометрии определяют спонтанные или вызванные сокращения детрузора. Результаты наблюдений послужили основанием для более широкого внедрения уродинамических методов обследования в клиническую практику и открыли новые возможности в изучении причин учащенного и ургентного мочеиспускания.
Лечение пузырчатки новорожденных
Независимо от формы и тяжести симптомов, терапия осуществляется в условиях стационара. Клинические рекомендации ведения пациентов с пузырчаткой следующие.
Строгая изоляция. Болезнь очень заразна, поэтому следует оградить здоровых детей от инфицированных
Важно соблюдать меры асептики и антисептики: использовать стерильные инструменты, чаще менять белье.
Антибактериальная терапия. Назначают препараты пенициллинового ряда внутримышечно.
Стимуляция иммунитета
Для поддержания защитной функции организма используют иммуноглобулин, антистафилококковый гамма-глобулин.
Дезинтоксикация. Для выведения из организма токсинов назначают внутривенные вливания глюкозы и водно-солевых растворов.
Пробиотики для нормализации микрофлоры кишечника.
Обработка высыпаний антисептиками: йодом, бриллиантовой зеленью. Хороший эффект дают ванны с отварами чистотела, ромашки, коры дуба.
Своевременно начатая терапия способствует благоприятному исходу болезни, но лучше не допускать ее развития. Профилактика заболевания включает в себя соблюдение правил личной гигиены матерью и медицинским персоналом. Первостепенное значение имеет правильный уход за новорожденным, особенно это касается недоношенных детей.
Золотистый стафилококк является одной и четырех главных причин внутрибольничной инфекции. Пузырчатка ярко демонстрирует, насколько он опасен для здоровья и жизни новорожденных детей. Регулярная санация медицинских работников и соблюдение санитарно-гигиенических норм в родильных отделениях поможет снизить частоту этого заболевания.
Причины
Развитие гипоксии провоцируется многими факторами, поэтому однозначно указать причину и исключить её заблаговременно не всегда возможно. Существуют факторы и риски развития гипоксии, относительные причины, которые выявляются до наступления опасного состояния. Именно на борьбу с ними и направлена профилактическая работа акушера-гинеколога и самой беременной.
Гипоксия плода развивается при наступлении ряда факторов, связанных с состоянием здоровья матери, плода или поражением плаценты.
Наиболее частые причины развития гипоксии:
- анемия;
- артериальная гипертензия;
- порок сердца, сердечная недостаточность и другие заболевания сердечно-сосудистой системы;
- заболевания почек, хроническая почечная недостаточность;
- заболевания органов дыхания – бронхит, туберкулез, эмфизема лёгких, онкология и пр.;
- бронхиальная астма;
- заболевания иммунной системы, иммунодефицит;
- сахарный диабет;
- эндокринные заболевания;
- многоплодная беременность;
- ИППП;
- токсикозы;
- алиментарная дистрофия, истощение вследствие недостатка питания матери и др.
Недостаточное снабжение плода кислородом провоцируется хронической интоксикацией, в том числе производственной (поэтому беременным женщинам крайне нежелательно работать на производстве с высоким выбросом вредных веществ в атмосферу, на лакокрасочном производстве, на многих предприятиях, где имеется контакт с большим количеством вредных веществ). Другие источники хронической интоксикации организма матери и, как следствие, плода – злоупотребление алкоголем, никотиновая и наркотическая зависимости.
Со стороны состояния здоровья плода причинами гипоксии могут быть:
- врожденные генетически обусловленные аномалии;
- гемолитическая болезнь;
- внутриутробное инфицирование;
- обвитие пуповины;
- фетоплацентарная недостаточность;
- компрессия головки;
- внутриутробные травмы.
Резус-конфликт при разном резус-факторе у матери и будущего ребёнка обычно встречается при второй и последующих беременностях, если разные резус-факторы уже были у матери и первенца. Если резус-факторы матери и первого ребёнка совпадали, то вероятность возникновения резус-конфликта при второй беременности не так велика.
Не всегда гипоксия ведёт к возникновению серьёзных проблем. Кратковременное и незначительное кислородное голодание с успехом компенсируются в последующие недели, но если гипоксия принимает хронический или затяжной характер, то риск осложнений возрастает многократно.
Как происходит выведение мочи
Выведение мочи из мочевого пузыря регулируется двумя разными отделами нервной системы – симпатическим и парасимпатическим. Когда в середину поступает достаточное количество мочи и стенки начинают растягиваться, поднимается внутрипузырное давление и распрямляются складки на слизистой оболочке. Вследствие этого возбуждаются рецепторы, которые пересылают сигнал в головной мозг и формируют потребность в опустошении пузыря.
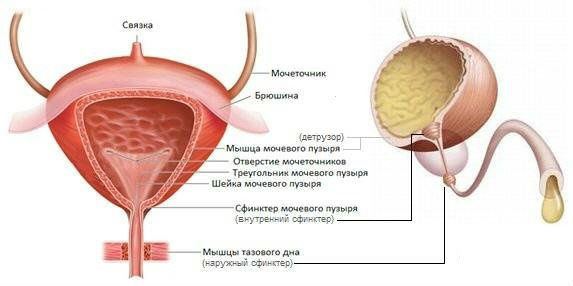
После того как в ЦНС поступит сигнал от нервных волокон, человек еще некоторое время может удерживать мочу в мочевом пузыре. Но это происходит только в том случае, когда детрузор абсолютно здоров и его регуляция не нарушена.
Когда из головного мозга поступает разрешение пописать, мышцы органа и сфинктеров уретры расслабляются. Происходит акт мочеиспускания.
Когда моча покидает пузырь и перемещается в мочеиспускательный канал, детрузор переходит в стадию расслабления. Далее процесс идет по кругу. Чтобы начали поступать первые сигналы о заполненности мочевого пузыря, детрузор должно растягивать хотя бы 100-150 мл мочи.