Ав-узловая реципрокная тахикардия (авурт): механизм, симптомы, диагностика, лечение
Содержание:
- Диагностика
- Описание реципрокной тахикардии
- Основы лечения
- Почему возникает тахикардия из АВ-соединения?
- Реципрокная тахикардия
- Лечение реципрокной тахикардии
- Узловая тахикардия
- Причины появления узловой тахикардии
- Классификация и виды
- Советы специалиста: как лечиться
- Случай из практики
- Диагностика
- Патофизиологические механизмы
- Диагностика узловой тахикардии
- Описание реципрокной тахикардии
- Патофизиологические механизмы
- Атриовентрикулярная реципрокная тахикардия: причины, диагностика, на ЭКГ
- Причины возникновения
- Диагностика и дифференциальный диагноз
Диагностика
Частота сердечных сокращений обычно быстрая и колеблется от 150 до 250 ударов в минуту (ударов в минуту). У взрослых сердце бьется с частотой 180-200 ударов в минуту; у детей этот показатель может превышать 250 ударов в минуту.
Гипотония может возникать вначале или с учащенным желудочковым ритмом и длительными эпизодами. Иногда первоначальная гипотензия вызывает симпатическую реакцию, которая повышает кровяное давление и может прекратить тахикардию путем повышения тонуса блуждающего нерва.
Редко признаки левой сердечной недостаточности могут развиваться или ухудшаться у пациентов с плохой функцией левого желудочка. Иногда суправентрикулярная тахикардия, вызванная АВУРТ, может проявляться удлиненным QRS-комплексом из-за основного заболевания или нарушений системы проводимости. Удлиненная QRS тахикардия с типичной морфологией блокады пучка Гиса не является редкостью.
Иногда отличить желудочковую тахикардию от суправентрикулярной может быть сложно, но в большинстве случаев это может быть достигнуто с использованием клинического сценария, морфологии QRS, физического обследования.
Пациентам целесообразно делать массаж сонной артерии или вводить аденозин. Если пациент является гемодинамически нестабильным, может потребоваться имплантация дефибриллятора.
 Электрофизиологическое исследование — метод диагностики узловой тахикардии
Электрофизиологическое исследование — метод диагностики узловой тахикардии
Если диагноз ставится под сомнение, электрофизиологическое исследование помогает определить потенциальные механизмы тахикардии. Таким образом, электрофизиологическое исследование может быть показано для пациента с удлиненным комплексом QRS. Эхокардиография может быть использована для оценки наличия структурных заболеваний сердца.
Описание реципрокной тахикардии
Патология возникает вследствие функционального разделения АВ-узла на несколько каналов, каждый с которых имеет свои электрофизиологические характеристики. По одному каналу импульсы проходят более быстро, по другому – медленней. За счет различия электрофизиологических свойств создаются условия для повторного входа волны возбуждения (ре-ентри) и образования тахикардии.
Основные этапы формирования механизма ре-ентри, лежащего в основе РТ:
- Возникает предсердная экстрасистола.
- Формируется блокада проведения импульсов в “быстром” канале.
- Через “медленный” канал импульсы передаются в желудочки.
- В “быстром” канале восстанавливается способность к возбуждению.
- Импульс ретроградно передается на “быстрый” канал и снова на “медленный”.
Представленное описание формирования волны ре-ентри характерно для типичной формы РТ. В некоторые случаях образовывается атипичные варианты, когда циркуляция проходит либо в противоположном направлении, либо обратный импульс следует по “медленному” каналу. Подобные механизмы развития ре-энтри легли в основу классификации реципрокной тахикардии.
Чтобы возникла реципрокная тахикардия, должны быть экстрасистолы и критическое соотношение между длительностью рефрактерного периода внутриузловых каналов, и скоростью передачи импульсов.
Основы лечения
Лечение больных с реципрокной атриовентрикулярной узловой тахикардией направлено на купирование приступов и предупреждение их в будущем.
В первую очередь восстановить нормальный сердечный ритм нужно попытаться с помощью стимуляции n.vagus. Для этого используются специальные пробы, которые достаточно эффективно снимают приступ. К ним относят:
- натуживание на вдохе;
- раздражение корня языка (провокация рвотного рефлекса);
- погружение лица в холодную воду и др.
Если таким образом не удалось устранить тахикардию, то приступают к медикаментозной терапии. Ее начинают с внутривенного введения препаратов, блокирующих проведение в атриовентрикулярном узле:
Также с этой целью могут применяться β-адреноблокаторы и Дигоксин.
Если ни одно из вышеперечисленных средств не помогло справиться с проблемой, рекомендуется проведение электрокардиостимуляции или прием противоаритмических препаратов IС (Флекаинид, Пропафенон) или III (Амиодарон) классов. Следует отметить, что их применение сопряжено с рядом побочных эффектов.
В дальнейшем таким пациентам показана радиочастотная катетерная абляция (деструкция медленного пути проведения). Особенно важным является такое вмешательство у лиц, имеющих тяжелые пароксизмы, и женщин, желающих родить ребенка. В случае неэффективности процедуры абляции или при отказе от него рекомендуется профилактический прием антиаритмиков.
Почему возникает тахикардия из АВ-соединения?
Основным причинным фактором возникновения данной тахикардии является генетически детерминированное нарушение в строении АВ-узла. В клетках этого соединения, вместо единого пути проведения импульса формируется два пути. В результате часть импульсов двигается по обычному, быстрому пути, а при наличии провоцирующих факторов импульсы начинают двигаться и по медленному пути. Но в связи с тем, что волокна желудочков воспринимают импульсы от быстрого пути, импульсы от медленного пути вынуждены вернуться обратно к предсердиям. Формируется петля «re-entry», или механизм повторного входа волны возбуждения.
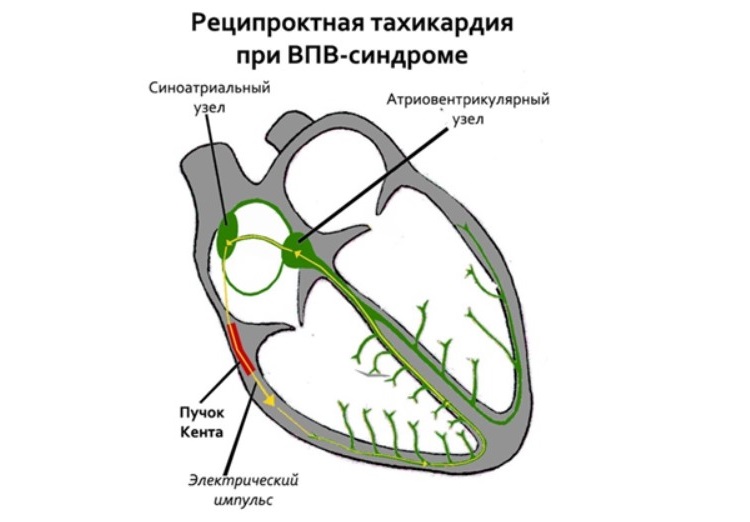
У относительно небольшой части пациентов с АВ-тахикардией выявляется ВПВ-синдром, обусловленный наличием дополнительных пучков проведения в АВ-узле – Кента, Махейма и др. Обычно при синдроме ВПВ ускоренные импульсы двигаются в антероградном направлении, но у части пациентов – в ретроградном, именно у них и возникает реципрокная тахикардия.
Из пусковых факторов, способных спровоцировать активацию петли re-entry, следует отметить возникновение предсердной экстрасистолы или синусовой тахикардии. Именно в результате возникновения дополнительных сокращений предсердий и активизируется повторный вход волны возбуждения.

Провоцирующими факторами, способными вызвать экстрасистолию или синусовую тахикардию, могут стать стресс, повышенные физические или психо-эмоциональные нагрузки, переедание, курение, употребление алкоголя, резкая смена температурного режима (баня, сауна).
Реципрокная тахикардия

Пароксизмальная реципрокная АВ узловая тахикардия – это патология, которая характеризуется приступами учащенного сердцебиения в атриовентрикулярном узле (участок сердца, тормозящий электрический импульс между предсердием и желудочками). Заболевание не представляет для пациента смертельной опасности и диагностируется в основном у молодых людей в возрасте от 18 до 32 лет. Согласно данным статистики, мужчины страдают реципрокной тахикардией реже, чем женщины.
Пароксизмальная реципрокная АВ узловая тахикардия – врожденный порок строения сердца. Причина его возникновения заключается в изменении (мутации) генов. В результате при внутриутробной закладке и формировании сердца плода происходит расщепление атриовентрикулярного узла. Это создает основу для появления тахикардии.
Среди факторов, провоцирующих учащенное ритмичное сердцебиение, выделяют табакокурение, стресс, чрезмерную физическую нагрузку, злоупотребление кофе и спиртными напитками.
Реципрокная тахикардия сопровождается ощущением трепыхания или болью в сердце, одышкой, головокружением, психологическим дискомфортом, снижением трудоспособности, общим недомоганием. Также возможны приступы удушья и потеря сознания. При глубоком вдохе, напряжении мышц живота и задержке дыхания приступ может прекратиться.
Лечение реципрокной тахикардии
Начинается с общих мер оказания помощи: открытый доступ к свежему воздуху, спокойная обстановка. Далее проводятся вагусные пробы (вызов рвотного рефлекса, массаж каротидной области, проба Вальсальвы). Отсутствие эффекта от проведенных действий приводит к выполнению электрокардиостимуляции и медикаментозной терапии.
Показания к электроимпульсному лечению при реципрокной тахикардии:
- недостаточность сердечной деятельности;
- нестабильное состояние гемодинамики;
- прогрессирующее течение ИБС.
Чреспищеводная электрокардиостимуляция проводится посредством залповой сканирующей ЭКС. Если у больного определяется низкое артериальное давление, это не является противопоказанием к выполнению манипуляции. Результат от проведения ЭКС наблюдается в 90% случаев.
Медикаментозное лечение реципрокной тахикардии проводится следующими препаратами:
- Трифосаденин – вводится внутривенно, при отсутствии эффекта возможно повторное введение в удвоенной дозе. Препаратом удается купировать приступ в 90% случаев.
- Верапамил – вводится внутривенно, эффект от его введения наблюдается в 95% случаев приблизительно через полчаса.
Другими препаратами выбора является обзидан, новокаинамид, аденозин.
Хирургическое лечение реципрокной тахикардии
В случае неэффективности медикаментозной терапии используется оперативное вмешательство. Сегодня широко практикуется радиочастотная абляция, которая помогает освободиться от реципрокной тахикардии в 97% при первой сессии и в 100% – при второй. Как утверждают аритмологи, осложнения после РЧА практически отсутствуют. Абляция показана всем без исключения больным, которые страдают реципрокной тахикардией. Из всех возможных противопоказаний отмечается единственное – предпочтение самым пациентом проводить дальнейшее лечение антиаритмическими препаратами.
В ходе проведения РЧА выполняется разрушение волокон “медленного” канала. Существуют определенные критерии оценки эффективности проведенной операции. Во-первых, при нанесении аппликации ритм из атриовентрикулярного соединения ускоряется. Во-вторых, исчезает феном “скачка”, который обнаруживается у 70% больных реципрокной тахикардией. В-третьих, патология не проявляется при намеренном ее стимуляции.
Узловая тахикардия
Узловая тахикардия более известна под другим термином — атриовентрикулярная узловая ре-ентри тахикардия (АВУРТ). В ходе развития заболевания в редких случаях, около 15%, определяется органическая патология сердца. Чаще всего болезнь диагностируется у взрослых, намного реже — у детей.
Большая часть больных с АВУРТ, около 70%, — женщины. У них раньше, чем у мужчин, начинает проявляться заболевание, в среднем в 30 лет.
В процессе определения патологии используются те же методы, что и при других формах тахикардии
Важно вовремя начать лечение АВУРТ, чтобы впоследствии не нужно было задаваться вопросом, чем опасна узловая тахикардия. Для этого применяются специальные способы терапии, медикаментозные и малоинвазивные
Видео АВ вузлова тахікардія
Причины появления узловой тахикардии
Многие специалисты сходятся во мнении, что узловая тахикардия относится к врожденным патологиям. Сегодня изучение причин заболевания направлено на поиск мутированных генов, которые во время внутриутробной закладки органов влияют на расщепление атриовентрикулярного узла.
Существуют факторы риска, повышающие вероятность проявления АВУРТ:
- частые стрессы;
- вредные привычки (курение, злоупотребление алкоголем);
- физическое перенапряжение.
Относительно неблагоприятным считается частое употребление крепкого кофе, поскольку далеко не у всех больных эта привычка способствует появлению нарушения ритма.
Классификация и виды
Современными кардиологическими сообществами признано разделение атриовентрикулярной узловой реципрокной тахикардии на следующие 3 типа:
- slow-fast — типичный вариант, при котором электрический импульс из предсердий по узлу Ашоффа-Тавары проходит по «медленному» пути, а обратно — по «быстрому»;
- fast-slow — атипичная форма, являющаяся противоположной первому варианту;
- slow-slow — редкий тип: ток проходит по двум «медленным» пучкам.
Течение заболевания может быть пароксизмальным (приступным) и хроническим. Последний вариант наблюдается редко. Он со временем приводит к расширению полостей сердца и формированию тахикардиомиопатии. Пароксизмы же в свою очередь отличаются острым спонтанным началом и отсутствием долгосрочных осложнений.
WPW-синдром обусловлен наличием аномального пучка Кента — соединения между предсердием и одним из желудочков. При данной патологии также возможно образование атриовентрикулярной реципрокной тахикардии по механизму re-entry. Различают два типа:
- ортодромный — вперед по специализированной проводящей системе, назад из желудочков по дополнительному предсердно-желудочковому соединению;
- антидромный — из предсердий через аномальный пучок Кента и обратно через АВ-узел.
Советы специалиста: как лечиться
Для урежения частоты сердечных сокращений в домашних условиях я допускаю к самостоятельному применению вагусные пробы. Например, можно воспользоваться одной из следующих рекомендаций:
- натужьтесь на высоте вдоха (метод Вальсальвы);
- надавите на глазные яблоки (Ашнера);
- помассируйте область каротидного синуса (переднебоковые отделы шеи на уровне щитовидного хряща).
Данные способы позволяют снизить частоту сердечных сокращений, а в ряде случаев даже купировать приступ узловой реципрокной тахикардии.
Из фармакологических средств препаратами выбора являются «АТФ» или «Изоптин». Путь введения — внутривенный. Для профилактики пароксизмов я использую следующие антиаритмические лекарства:
- ретардные (длительные по времени действия) формы «Верапамила»;
- «Аллапинин»;
- «Этацизин»;
- «Пропафенон».
Своим пациентам я часто рекомендую хирургическое вмешательство, которое заключается в катетерной абляции (разрушении электрическим током) «медленного» пути атриовентрикулярного узла. Излечение наступает у 95 % пациентов. Но хочу предостеречь, что в 0.5 % случаев при проведении операции развивается серьезное осложнение — стойкая АВ-блокада II–III степени. Она требует установки кардиостимулятора.
Случай из практики
Женщина, 42 года, обратилась ко мне с жалобами на ощущение сильного сердцебиения и нарастающее чувство страха. Симптомы возникли у неё впервые. Экстренно выполненная электрокардиограмма показала наличие частоты сердечных сокращений до 190 ударов в минуту, прерывистых зубцов Р в отведениях II, III и AvF. Изменения на ЭКГ свидетельствовали об атипичном варианте АВ-узловой тахикардии.
Пациентка получила «Аденозин» внутривенно, после чего пароксизм был успешно купирован. От планового хирургического лечения она отказалась, в связи с чем ей был рекомендован профилактический прием «Верапамила».
Диагностика
Анализ анамнеза заболевания и жалоб (когда появилось ощущение учащенного сердцебиения, бывают ли во время приступа головокружения, слабость, потеря сознания, приступы удушья, с чем пациент связывает возникновение этих симптомов).
Анализ анамнеза жизни (связана ли профессия пациента с повышенным вниманием (из-за риска потери сознания во время приступа)).
Анализ семейного анамнеза (есть ли у ближайших родственников пациента сердечно-сосудистые заболевания).
Физикальный осмотр. Определяется цвет кожных покровов, внешний вид кожи, волос, ногтей, частота дыхательных движений, наличие хрипов в легких и шумов в сердце.
Общий анализ крови и мочи.
Биохимический анализ крови — определяют уровень общего холестерина (жироподобное вещество, строительный элемент клеток), « плохого» (холестерин, способствующий образованию холестериновых бляшек) и « хорошего» холестерина (предотвращает образование холестериновых бляшек), уровень сахара крови, уровень калия (элемент, необходимый для деятельности клеток).
Патофизиологические механизмы
 АВУРТ — один из вариантов наджелудочковой пароксизмальной тахикардии
АВУРТ — один из вариантов наджелудочковой пароксизмальной тахикардии
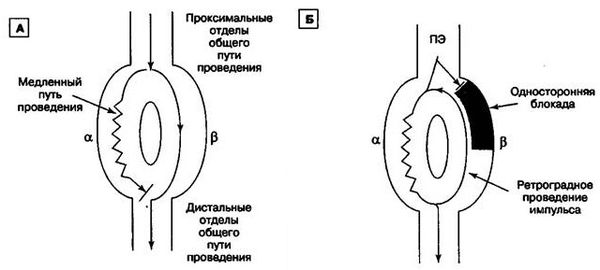
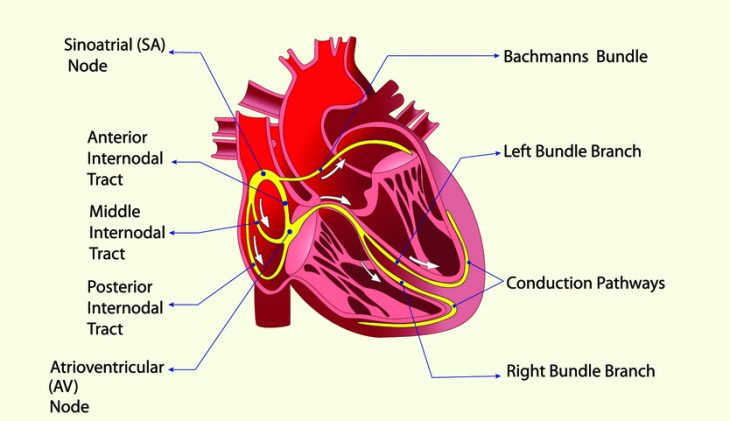
Для возникновения АВУРТ необходимо функционирование двух отдельных каналов, по которым волна возбуждения проводится от предсердий к желудочкам и обратно. Это происходит при диссоциации предсердно-желудочкового узла на 2 пути:
- быстрый (располагается в его передней части);
- медленный (находится в задней части этого соединения; представлен изолированными волокнами, которые подходят к узлу в зоне между трехстворчатым отверстием и устьем коронарного синуса).
Циркуляция электрических импульсов по этим путям может происходить в различных направлениях. Это определяет различные варианты аритмии:
- В типичных случаях болезни возбуждение распространяется антеградно по медленному пути (через пучок Гиса к желудочкам), а ретроградно (назад к предсердиям) – по быстрому. В результате желудочки и предсердия возбуждаются практически в одно время.
- При атипичной форме тахикардии происходит циркуляция волны по медленному пути в ретроградном направлении, в то время как быстрый путь остается рефрактерным. Достигнув предсердий, электрический импульс возвращается обратно к желудочкам уже по быстрому пути, который к этому времени восстанавливает проводимость, а затем возвращается назад снова по медленному каналу. При этом процесс проведения возбуждения от предсердий происходит медленнее, чем обычно.
- В редких случаях циркуляция возбуждения происходит только в пределах медленного пути.
Запускает приступ тахикардии наджелудочковая экстрасистола. При этом импульс идет в антеградном направлении по одной части атриовентрикулярного соединения и блокируется по другой, по которой он же проводится ретроградно. Таким образом замыкается петля re-entry и образуется замкнутый круг в пределах узла, от которого импульсы передаются к миокарду предсердий и желудочков (механизм re-entry).
Диагностика узловой тахикардии
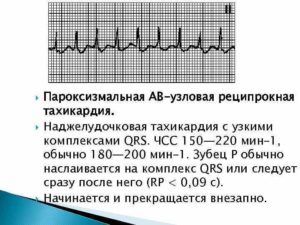
В обследовании больных используют электрокардиографию, которая является наиболее информативным методом. В нормальном состоянии у больных на ЭКГ определяется синусовый ритм и какие-либо изменения не отмечаются. Во время пароксизма определяются следующие признаки АВУРТ:
- увеличенная частота сердечных сокращений 140-250 уд/мин;
- зубец Р имеет ретроградное расположение и нередко накладывается на желудочковый комплекс. Как вариант — расположение зубца после QRS;
- в грудных отведениях может наблюдаться псевдо-r.
Всем больным, у которых определилась узловая тахикардия, в обязательном порядке проводится электрофизиологическое исследование.
Видео ЭКГ при АВ узловой реципрокной re-entry тахикардии (АВРТ, АВУРТ)
Описание реципрокной тахикардии
Патология возникает вследствие функционального разделения АВ-узла на несколько каналов, каждый с которых имеет свои электрофизиологические характеристики. По одному каналу импульсы проходят более быстро, по другому – медленней. За счет различия электрофизиологических свойств создаются условия для повторного входа волны возбуждения (ре-ентри) и образования тахикардии.
Основные этапы формирования механизма ре-ентри, лежащего в основе РТ:
- Возникает предсердная экстрасистола.
- Формируется блокада проведения импульсов в “быстром” канале.
- Через “медленный” канал импульсы передаются в желудочки.
- В “быстром” канале восстанавливается способность к возбуждению.
- Импульс ретроградно передается на “быстрый” канал и снова на “медленный”.
Представленное описание формирования волны ре-ентри характерно для типичной формы РТ. В некоторые случаях образовывается атипичные варианты, когда циркуляция проходит либо в противоположном направлении, либо обратный импульс следует по “медленному” каналу. Подобные механизмы развития ре-энтри легли в основу классификации реципрокной тахикардии.
Чтобы возникла реципрокная тахикардия, должны быть экстрасистолы и критическое соотношение между длительностью рефрактерного периода внутриузловых каналов, и скоростью передачи импульсов.
Патофизиологические механизмы
Для возникновения АВУРТ необходимо функционирование двух отдельных каналов, по которым волна возбуждения проводится от предсердий к желудочкам и обратно. Это происходит при диссоциации предсердно-желудочкового узла на 2 пути:
- быстрый (располагается в его передней части);
- медленный (находится в задней части этого соединения; представлен изолированными волокнами, которые подходят к узлу в зоне между трехстворчатым отверстием и устьем коронарного синуса).
Циркуляция электрических импульсов по этим путям может происходить в различных направлениях. Это определяет различные варианты аритмии:
- В типичных случаях болезни возбуждение распространяется антеградно по медленному пути (через пучок Гиса к желудочкам), а ретроградно (назад к предсердиям) – по быстрому. В результате желудочки и предсердия возбуждаются практически в одно время.
- При атипичной форме тахикардии происходит циркуляция волны по медленному пути в ретроградном направлении, в то время как быстрый путь остается рефрактерным. Достигнув предсердий, электрический импульс возвращается обратно к желудочкам уже по быстрому пути, который к этому времени восстанавливает проводимость, а затем возвращается назад снова по медленному каналу. При этом процесс проведения возбуждения от предсердий происходит медленнее, чем обычно.
- В редких случаях циркуляция возбуждения происходит только в пределах медленного пути.
Запускает приступ тахикардии наджелудочковая экстрасистола. При этом импульс идет в антеградном направлении по одной части атриовентрикулярного соединения и блокируется по другой, по которой он же проводится ретроградно. Таким образом замыкается петля re-entry и образуется замкнутый круг в пределах узла, от которого импульсы передаются к миокарду предсердий и желудочков (механизм re-entry).
АВУРТ проявляется пароксизмами тахикардии с частотой сокращений сердца до 140-250 уд/мин длительностью от нескольких секунд до нескольких дней. Следует отметить, что частота сердцебиений не изменяется при физической нагрузке и перемене положения тела. Возникновение пароксизма аритмии может провоцироваться:
- стрессом;
- употреблением алкоголя;
- курением;
- физической нагрузкой.
Эти приступы по-разному ощущаются и переносятся больными. Выраженность клинической симптоматики, сопровождающей нарушение ритма, зависит от многих факторов:
- частоты сердечных сокращений;
- длительности пароксизма аритмии;
- сократительной способности сердечной мышцы;
- состояния кровотока в сосудах, кровоснабжающих сердце;
- особенностей реагирования личности.
Большинство пациентов четко определяют, когда начинается и заканчивается приступ. В этот период их беспокоит:
- ощущение сердцебиений;
- чувство нехватки воздуха;
- дискомфорт или боль в грудной клетке;
- возбуждение и беспокойство;
- резкая слабость;
- холодный пот;
- похолодание конечностей;
- тяжесть и чувство пульсации в голове;
- послабление стула (усиление двигательной активности кишечника);
- учащенное мочеиспускание и выделение бледной прозрачной мочи (повышенная продукция предсердного натрийуретического пептида).
Эти симптомы обусловлены не только самой аритмией, но и активацией вегетативной нервной системы, снижением сердечного выброса. В тяжелых случаях, обычно при наличии сопутствующей патологии, возможно падение артериального давления и нарушение сознания. Реже приступ сопровождается развитием сердечной недостаточности с явлениями застоя в одном из кругов кровообращения.
Часть пациентов не испытывает всех неприятных симптомов и ощущает приступ как одышку или дискомфорт в грудной клетке.
Атриовентрикулярная реципрокная тахикардия: причины, диагностика, на ЭКГ
Субстрат атриовентрикулярной узловой реципрокной тахикардии является анатомическим. АВУРТ встречается как у молодых, а также у лиц с хроническими заболеваниями сердца.
У больных с АВУРТ два пути соединяются с АВ-узлом и формируют часть схемы re-entry. У большинства больных с АВУРТ антеградная проводимость протекает по медленному пути, а ретроградная проводимость протекает по быстрому пути.
Электрофизиологический механизм атриовентрикулярной узловой реципрокной тахикардии.
https://www..com/watch?v=https:accounts.google.comServiceLogin
У большинства больных тахикардия начинается, когда предсердный комплекс предсердий блокируется в быстром пути, но может проходить через медленный путь. Хотя многие больные могут физиологически обладать двумя путями, для того, чтобы возникла АВУРТ, быстрый путь должен иметь более длительный антагонизм рефрактерного периода, чем медленный проводящий путь.
У около 10% пациентов АВУРТ индуцируется преждевременной стимуляцией желудочков. В дополнение к типичному узловому механизму АВ re-entry, описанному выше, атипичный узловой механизм АВ re-entry может происходить в противоположном направлении с антеградной проводимостью в быстром пути и ретроградной проводимостью в медленном пути.
Причины возникновения
Под узловой тахикардией подразумевают заболевание, проявляющееся учащенным сердцебиением, причины которого кроются в анатомо-физиологических и биоэлектрических процессах организма. Она не несет угрозы для жизни, но вызывает дискомфорт, потому что ухудшает состояние человека и снижает работоспособность. Однако если вовремя не провести лечение, этот недуг способен вызвать осложнения.
Если человек здоров, АВ-узел способен пропускать в минуту от 80 до 100 импульсов, которые имеют четкое антероградное направление, то есть от предсердия передаются к желудочкам. Атриовентрикулярный узел функционирует через два пути передачи импульсов – медленный и быстрый. Электрофизиологические свойства группы волокон, входящих в их структуру, способствуют формированию контура, по которому проходит волна возбуждения типа re-entry.
Когда возникает внеочередное сокращение предсердий, чаще всего это экстрасистола. Она способствует появлению блокады на быстром пути узла, из-за чего импульс передается к желудочкам посредством медленного пути. Далее, когда доступ к быстрому пути открыт, происходит переход через него к предсердиям волны возбуждения, которая заставляет их повторно сокращаться. Затем волна возвращается обратно по медленному пути, образуя своего рода петлю re-entry, которая и становится причиной появления приступа тахикардии. Этот процесс сопровождается биением сердца, частота которого в минуту достигает от 140 до 200 ударов.
Чаще всего эта болезнь вызвана врожденными патологиями сердца, которые привели к расщеплению атриовентрикулярного узла, что не позволяет ему полноценно функционировать.
Также существуют внешние факторы, которые могут спровоцировать приступ узловой тахикардии:
- частые переживания, эмоциональное напряжение;
- пагубные пристрастия: никотин, алкоголь;
- интенсивные физические нагрузки;
- злоупотребление кофеиносодержащими напитками.
Диагностика и дифференциальный диагноз
Рисунок: АВ-узловая тахикардия на ЭКГ
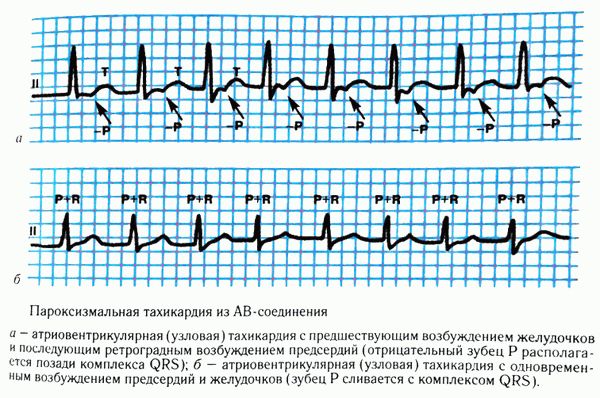
Если пациент предъявляет жалобы на частое сердцебиение и плохое самочувствие, а на ЭКГ нет никаких признаков тахикардии, оправдано выполнение суточного мониторирования АД и ЭКГ по Холтеру, что бы не только зафиксировать АВ-тахикардию документально, но и выявить связь ее возникновения с физическими нагрузками, с приемом пищи и с другими факторами.
Если же и по Холтеру АВ-тахикардия не выявлена, а жалобы сохраняются, необходимо провести чреспищеводную стимуляцию сердца – электрофизиологическое исследование (ЧПЭФИ). Электрическая стимуляция предсердий в физиологическом режиме создает предпосылки для возникновения приступа АВ-тахикардии, который может быть зафиксирован на ЭКГ. По результатам обследования уже можно назначить то или иное лечение.
В плане дифференциального диагноза АВ-узловую тахикардию на ЭКГ следует отличать от других видов пароксизмальной тахикардии, и от мерцательной аритмии.
Статья написана по материалам сайтов: lookmedbook.ru, dolgojit.net, serdce.hvatit-bolet.ru, ritmserdca.ru, sosudinfo.ru.