Атрезия желчевыводящих путей
Содержание:
- Симптомы атрезии желчных ходов
- 6 Методы диагностики
- Воспалительные цитокины Th1-типа при билиарной атрезии.
- Дифференциальный диагноз
- Меры профилактики
- Описание патологии
- Причины и симптомы билиарной атрезии
- Суть проблемы
- Симптомы атрезии желчных ходов
- Диагностика
- Что такое атрезия
- Диагностика атрезии желчных ходов
- Методы лечения атрезии
- Симптоматика
- Диагностика
- Билиарная атрезия – симптомы
- Причины атрезии желчных ходов
- Заключение
- Заключение
Симптомы атрезии желчных ходов
Дети с атрезией желчных ходов обычно рождаются доношенными с нормальными антропометрическими показателями. На 3-4-е сутки жизни у них развивается желтуха, однако в отличие от транзиторной гипербилирубинемии новорожденных, желтуха при атрезии желчных ходов сохраняется длительно и постепенно нарастает, придавая кожным покровам ребенка шафрановый или зеленоватый оттенок. Обычно атрезия желчных ходов не распознается в первые дни жизни ребенка, и новорожденный выписывается из роддома с диагнозом «затянувшаяся физиологическая желтуха».
Характерными признаками атрезии желчных ходов, присутствующими с первых дней жизни ребенка, служат ахоличный (обесцвеченный) стул и моча интенсивного темного («пивного») цвета. Сохранение обесцвеченного кала в течение 10 дней указывает на атрезию желчных ходов.
К исходу первого месяца жизни нарастает снижение аппетита, дефицит массы, адинамия, кожный зуд, задержка физического развития. В это же время отмечается увеличение печени, а затем – селезенки. Гепатомегалия является следствием холестатического гепатита, на фоне которого быстро развивается билиарный цирроз печени, асцит, а к 4-5 месяцам — печеночная недостаточность. Нарушение кровоснабжения печени способствует формированию портальной гипертензии и, как следствие, — варикозному расширению вен пищевода, спленомегалии, появлению подкожной венозной сети на передней брюшной стенке. У детей с атрезией желчных ходов отмечается геморрагический синдром: мелкоточечные или обширные кровоизлияния на коже, кровотечения из пуповинного остатка, пищеводные или желудочно-кишечные кровотечения.
При отсутствии своевременного хирургического лечения дети с атрезией желчных ходов обычно не доживают до 1 года, погибая от печеночной недостаточности, кровотечений, присоединившейся пневмонии, сердечно-сосудистой недостаточности, интеркурентных инфекций. При неполной атрезии желчных ходов некоторые дети могут дожить до 10 лет.
6 Методы диагностики
Для обследования используют физикальные, лабораторные, инструментальные и хирургические методы диагностики, среди которых:
- осмотр неонатологом и педиатром (уже на этой стадии обследования опытный специалист может заподозрить обструкцию желчных протоков);
- анализы крови, мочи и кала (в крови определяется высокий уровень связанного билирубина, гипопротеинемия, в моче также появляется прямой билирубин, в кале снижен или совсем отсутствует стеркобилин);
- УЗИ органов брюшной полости (помогает оценить размер и консистенцию печени, селезенки и других образований);
- холангио- и холецистография с использованием водорастворимых контрастных препаратов.
Во многих клиниках используется метод чрескожной биопсии ткани печени для последующего гистологического исследования образца с целью подтверждения холестатического цирроза.
Дополнительно проводят дифференциальную диагностику для исключения других патологий со схожей симптоматикой. Среди них:
- лекарственные поражения печени;
- гипотиреоз;
- синдром сгущения желчи;
- врожденные нарушения обмена.
Воспалительные цитокины Th1-типа при билиарной атрезии.
Затем мы проанализировали экспрессию цитокинов, индуцированных в печени пациентов с билиарной атрезией и контрольных субъектов с ОТ-ПЦР. Как показано на рисунке 3, ткань билиарной атрезии была связана с экспрессией мРНК, характерной для воспалительных цитокинов Th1-типа: IL-2 (8 из 10 образцов билиарной атрезии), IFN-γ (7 из 10), TNF-α (10 из 10 ) и Ил-12 (7 из 10). Только один образец был положительным для IL-4, и ни один не был для экспрессии IL-5. Нормальная ткань печени, NH и ткань печени CDC не показали профиль цитокинов Th1. Нормальная ткань печени была отрицательной для IL-2, IFN-γ, IL-12 и IL-5. Слабая экспрессия TNF-α была обнаружена в одном контроле и IL-4 в двух контролях. Ткань печени CDC также была отрицательной в отношении IL-2, IFN-γ, IL-12 и IL-5. Один образец был положительным для TNF-α, и два из четырех образцов были положительными для IL-4. Один образец из группы NH был положительным для TNF-α и IL-4; другие два образца не выявили экспрессию цитокинов. Интересно, что образцы CDC, связанные с TPN, показали профиль воспалительных цитокинов Th1, сходный с таковым, наблюдаемым при билиарной атрезии с экспрессией мРНК IL-2 (два из четырех образцов), IFN-γ (три из четырех), TNF-α (три из четырех) и Ил-12 (два из четырех). IL-4 был обнаружен в одном образце, и экспрессия IL-5 отсутствовала.
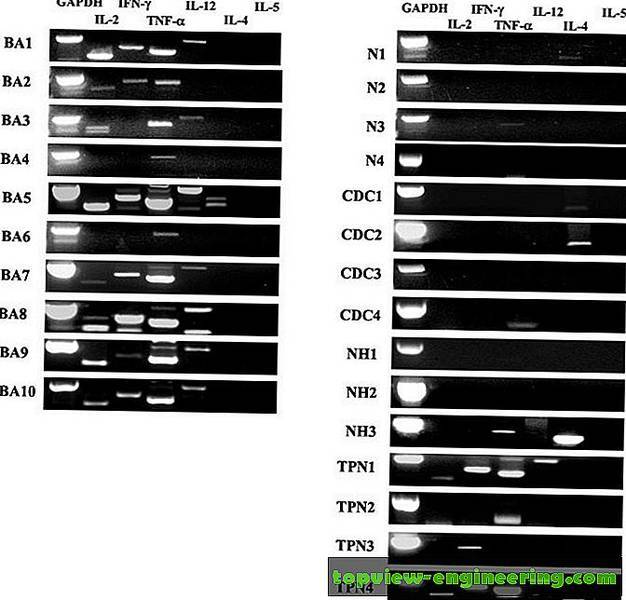
Билиарная атрезия связана с профилем воспалительных цитокинов Th1. РНК из печени пациентов с билиарной атрезией (BA, n = 10), нормальные контроли (N; n = 4), пациенты с CDC ( n = 4), NH ( n = 3) и пациенты с холестазом, связанные с TPN ( n = 4) ) были проанализированы на наличие цитокин-специфических транскриптов мРНК методом ОТ-ПЦР. Продукты ПЦР Th1 цитокинов (IL-2, IFN-γ, TNF-α и IL-12) и Th2 цитокинов (IL-4 и IL-5) показаны для каждого пациента. Атрезия желчевыводящих путей и связанный с TPN холестаз были связаны с профилем воспалительных цитокинов Th1, который отсутствовал в нормальной печени, печени NH или CDC.
Изображение в полном размере
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Атрезия желчевыводящих путей | Желтушность кожных покровов, | ОАК, Б/х анализ крови, коагулограмма, УЗИ ОБП, КТ/МРТ брюшной полости | · Гипербилирубинемия за счет прямой фракции · На УЗИ ОБП, КТ/МРТ брюшной полости – желчный пузырь не определяется или визуализируется в виде тяжа, также не выявляется общий желчный проток, расширение внутрипеченочных ходов |
| Инфекционный и неинфекционный гепатиты | Желтушность кожных покровов, | УЗИ органов брюшной полости, биохимический анализ крови, ИФА на внутриутробную инфекцию и маркеры вирусных гепатитов. | · гипербилирубинемия – за счет непрямой фракции билирубина, гепатомегалия; · на УЗИ – увеличение размеров печени за счет обеих долей, в поздних стадиях возможно уменьшение размеров печени (симптом тающей льдинки); · наличие желчного пузыря и желчных ходов. |
Медицинский туризм
Пройти лечение в Корее, Израиле, Германии, США
Получить консультацию по медтуризму
×
Лечение за границей
Заявка на медицинский туризм
Выберите интересующую область медициныАкушерство и гинекологияАллергологияАллергология детскаяАнгиохирургияВрожденные заболеванияГастроэнтерологияГастроэнтерология детскаяГематологияГематология детскаяДерматовенерологияДерматокосметологияДерматология детскаяИммунологияИнфекционные болезни у детейИнфекционные и паразитарные болезниКардиологияКардиология детскаяКардиохирургияКардиохирургия детскаяКомбустиологияКомбустиология детскаяМаммологияМедицинская реабилитацияНаркологияНеврологияНеврология детскаяНейрохирургияНеонатологияНеотложная медицинаНефрологияНефрология детскаяОнкогематологияОнкогематология детскаяОнкологияОнкология детскаяОрфанные заболеванияОториноларингологияОториноларингология детскаяОфтальмологияОфтальмология детскаяПаллиативная помощьПедиатрияПроктологияПрофессиональная патологияПсихиатрияПульмонологияПульмонология детскаяРадиологияРевматологияРевматология детскаяСтоматологияСтоматология детскаяСурдологияТоксикологияТоракальная хирургияТравматология и ортопедияТравматология и ортопедия детскаяТрансплантологияТрансплантология детскаяУрологияУрология детскаяФтизиатрияХирургияХирургия детскаяХирургия неонатальнаяЧелюстно-лицевая хирургияЭндокринологияЭндокринология детскаяЯдерная медицина
Как удобнее связаться с вами?
Укажите Ваш номер телефонаили электронный адресОтправить заявку на медтуризм
Медицинский туризм
Меры профилактики
Предупредить развитие дискинезии желчевыводящих путей у ребенка просто. Самое главное правило – употребление здоровой пищи в небольшом объеме
Важно с детства выработать у ребенка правильные пищевые привычки. Педиатры рекомендуют:
кормить ребенка часто, но небольшими порциями;
исключить из рациона газировку, чипсы, сухарики и другую вредную еду;
с детства малыш должен вести активный образ жизни – это могут быть занятия в спортивных секциях, активные игры с друзьями;
время для сидения за компьютером нужно ограничивать, длительная гиподинамия негативно сказывается на здоровье всего организма;
если в раннем возрасте есть патологические отклонения (врожденные или приобретенные), важно своевременно проходить обследование у врача и следовать его рекомендациям.

Привитый с детства здоровый образ жизни поможет ребенку сохранить здоровье до глубокой старости.
Описание патологии
Атрезия желчевыводящих путей характеризуется двумя состояниями:
- пороком внутриутробного развития, сопровождающимся полным отсутствием желчепроводящих путей;
- вялотекущим воспалительным процессом, развившимся в период внутриутробного развития, в результате которого частично или полностью сужается просвет желчных ходов внепеченочных тканей.
Облитерация или сужение желчепроводящих путей может охватывать:
- все отделы внепеченочных выводящих каналов;
- отдельные участки протоковой сетки;
- только каналы в печени.
Атрезия желчепроводящих путей в редких случаях протекает одна. В большинстве случаев на фоне патологии имеются деформации черепных костей и позвоночника, патологии выделительной системы, сосудов и сердца.
Причины и симптомы билиарной атрезии
Ребенок с атрезией желчевыводящих путей кажется нормальным при рождении и в течение последующего постперинатального периода. Примерно спустя две-три недели у больного ребенка развивается желтуха. У него желтеют глаза и кожа, становится темно-желтого или коричневого цвета моча вследствие увеличения уровня билирубина, испражнения имеют темный цвет. Живот увеличивается вследствие расширения печени, ребенок выглядит внешне очень плохо. Потеря веса и раздражительность увеличиваются по мере роста эффектов желтухи. Некоторые младенцы могут испытывать интенсивный зуд. Почти все дети без лечения умирают от печеночной недостаточности в течение двух лет.
Суть проблемы
Билиарная атрезия желчных протоков является врожденным анатомическим дефектом у детей, суть которого, это воспаление желчных протоков, то есть желчная непроходимость, когда жидкость, выделяемая печенью для переваривания жиров, не доходит до тонкого кишечника. Воспаление приводит к фиброзу желчных протоков и дополнительно к их обструкции. Следствием этого процесса является прекращение оттока желчи из печени в кишечник – холестаз.
Желчь в избытке накапливается в печени и желчных протоках, что со временем приводит к увеличению давления в желчных путях и повреждении. Клеток печени. Частота врожденной билиарной атрезии желчевыводящих путей оценивается медицинскими экспертами примерно 1 случай на 20000 новорожденных, причём девочки страдают врожденной аномалией в два раза чаще, чем мальчики.
Симптомы атрезии желчных ходов
Дети с атрезией желчных ходов обычно рождаются доношенными с нормальными антропометрическими показателями. На 3-4-е сутки жизни у них развивается желтуха, однако в отличие от транзиторной гипербилирубинемии новорожденных, желтуха при атрезии желчных ходов сохраняется длительно и постепенно нарастает, придавая кожным покровам ребенка шафрановый или зеленоватый оттенок. Обычно атрезия желчных ходов не распознается в первые дни жизни ребенка, и новорожденный выписывается из роддома с диагнозом «затянувшаяся физиологическая желтуха».
Характерными признаками атрезии желчных ходов, присутствующими с первых дней жизни ребенка, служат ахоличный (обесцвеченный) стул и моча интенсивного темного («пивного») цвета. Сохранение обесцвеченного кала в течение 10 дней указывает на атрезию желчных ходов.
К исходу первого месяца жизни нарастает снижение аппетита, дефицит массы, адинамия, кожный зуд, задержка физического развития. В это же время отмечается увеличение печени, а затем – селезенки. Гепатомегалия является следствием холестатического гепатита, на фоне которого быстро развивается билиарный цирроз печени, асцит, а к 4-5 месяцам — печеночная недостаточность. Нарушение кровоснабжения печени способствует формированию портальной гипертензии и, как следствие, — варикозному расширению вен пищевода, спленомегалии, появлению подкожной венозной сети на передней брюшной стенке. У детей с атрезией желчных ходов отмечается геморрагический синдром: мелкоточечные или обширные кровоизлияния на коже, кровотечения из пуповинного остатка, пищеводные или желудочно-кишечные кровотечения.
При отсутствии своевременного хирургического лечения дети с атрезией желчных ходов обычно не доживают до 1 года, погибая от печеночной недостаточности, кровотечений, присоединившейся пневмонии, сердечно-сосудистой недостаточности, интеркурентных инфекций. При неполной атрезии желчных ходов некоторые дети могут дожить до 10 лет.
Диагностика
Процесс постановки диагноза начинается с визита к участковому терапевту. Врач проводит осмотр ребенка, выясняет жалобы на состояние его здоровья. После этого выдает направления на сдачу анализов в лабораторию:
- Общий и биохимический анализ крови.
- Коагулограмма.
- Анализ кала.
- ИФА на выявление внутриутробной инфекции.
Помимо этого применяют инструментальные методы диагностики:
- УЗИ печени и желчных протоков, селезенки.
- КТ печени и желчного пузыря.
- Эндоскопическая ретроградная панкреатохолангиография.
- МРТ.
- Холецистохолангиография.
- Биопсия печени.
- ЭКГ – для исключения внутренних пороков и патологии сердца.
При подтверждении результатами исследований предположительного диагноза атрезия ребенка перенаправляют к детскому хирургу, который выписывает направление на госпитализацию.
Для исключения дополнительных патологий рекомендован осмотр пациента детским инфекционистом, гепатологом, кардиологом и невропатологом.
Что такое атрезия
Это состояние, встречающееся у новорожденных: один случай на 30 тыс. родов, причем у девочек недуг появляется несколько чаще, нежели у мальчиков. Единственная действенная помощь таким детям – хирургическое вмешательство. Процедура предполагает создание искусственного протока или полную пересадку печени. Все же после операции риск смертельного исхода составляет более 50%.
Болезнь очень опасна, поэтому важно выявить патологию как можно раньше и оказать ребенку помощь своевременно, в противном случае дети погибают в первые месяцы жизни. Развивается печеночная недостаточность, интоксикация на фоне инфицирования
В период внутриутробного развития у плода прогрессирует воспаление, процесс имеет длительное вялотекущее течение. В результате возникает атрезия желчных путей, проток частично сужается или зарастает полностью. Нарушается функция каналов, воспалению подвергаются внутренние и наружные желчные и печеночные протоки.
Заболевание редко протекает как самостоятельное, сопутствующие патологии: деформация костей черепа и позвоночника, патологии органов выделительной системы, а также сосудистой и сердечной.
Диагностика атрезии желчных ходов
Крайне важно, чтобы атрезия желчных ходов была выявлена неонатологом или педиатром как можно раньше. Персистирующая желтуха и ахоличный стул должны навести детских специалистов на мысль о наличии у ребенка атрезии желчных ходов и заставить предпринять необходимые меры к уточнению диагноза
Уже с первых дней жизни в крови новорожденного нарастают уровни биохимических маркеров печени, прежде всего, билирубина (вначале за счет увеличения прямой фракции, позже – за счет преобладания непрямого билирубина), щелочной фосфатазы, гамма-глютамил-трансферазы. Постепенно развивается анемия и тромбоцитопения, снижается ПТИ. При атрезии желчных ходов в кале ребенка отсутствует стеркобилин.
УЗИ печени, селезенки и желчных путей позволяет оценить размеры органов и структуру паренхимы, состояние желчного пузыря, вне- и внутрипеченочных желчных протоков, воротной вены. Обычно при атрезии желчных ходов желчный пузырь не определяется или визуализируется в виде тяжа, также не выявляется общий желчный проток. Информативными методами для уточнения диагноза служат чрескожная чреспеченочная холангиография, МР-холангиография, статическая сцинтиграфия печени, динамическая сцинтиграфия гепатобилиарной системы.
Окончательное подтверждение атрезии желчных ходов может быть достигнуто при выполнении диагностической лапароскопии, интраоперационной холангиографии, биопсии печени. Морфологическое исследование биоптата способствует уточнению характера поражения гепатоцитов и состояния внутрипеченочных желчных протоков.
Атрезию желчных ходов у детей следует дифференцировать с желтухой новорожденных, врожденным гигантоклеточным гепатитом, механической закупоркой желчных путей слизистыми или желчными пробками.
Методы лечения атрезии
Вылечить патологию можно только путём хирургического вмешательства. Важным условием оперативного лечения является проведение манипуляции до исполнения ребёнку трёх месяцев. В противном случае лечение будет безуспешным из-за развившихся изменений в различных органах и их системах.
Основная задача оперативного лечения – создание нормального оттока жёлчи. Для этого накладывают анастомозы, то есть соединяют два полых органов.
Возможно наложение анастомозов между общим жёлчным протоком и тонким кишечником, или меж ним и общим печёночным каналом. Полная атрезия жёлчных протоков требует соединения ворот печени и тонкого кишечника. Метода разработана японским хирургом Касаи, в честь которого и названа.
Если выражена портальная гипертензия, постоянно повторяются кровотечения желудочно-кишечного тракта, проводится портокавальное шунтирование.
При нарастании печёночной недостаточности и увеличении селезёнки решается вопрос о пересадке печени.
В послеоперационном периоде назначаются следующие препараты:
- Антибиотики с целью профилактики послеоперационных осложнений.
- Пробиотики, антимикотики выписывают для профилактики дисбактериоза и возникновения грибковых заболеваний. Они часто становятся последствием антибиотикотерапии.
- Жёлчегонные препараты. Облегчают прохождение секрета по протокам.
- Гемостатические средства предотвращает возникновение кровотечений.
Также после операции проводится инфузионная терапия с целью дезинтоксикации, восстановления объёма циркулирующей крови и её водно-электролитного состава.
После операции применяется парентеральное питание. В него входят 5% глюкозы и комплекс аминокислот.
При имеющейся сопутствующей патологии могут назначаться бронхолитики, неврологические препараты, противовирусная терапия. При анемии обязателен приём препаратов, содержащих железо.
Своевременно проведённое лечение позволит избежать тяжёлых последствий. Выбор тактики оперативного вмешательства осуществляется врачом на основе полученных диагностических данных.
Симптоматика
Атрезия внепеченочных протоков проявляется сразу после рождения желтухой с зеленоватым оттенком, прогрессирующей в дальнейшем с повреждением гепатоцитов и развитием печеночной недостаточности . Моча с первых дней окрашена в цвет темного пива, а стул ахоличный. При отсутствии лечения продолжительность жизни детей составляет 11-16 месяцев. Диагностика возможна между 1 и 6 неделями после родов, в первые дни жизни её нельзя отличить от обычной желтухи у новорождённых, встречающейся достаточно часто и не свидетельствующей о чём-либо опасном. Характерным для атрезии является именно нарастание желтухи. Примерно у 40 % младенцев появляется характерный серовато-белый кал без желчи (ахоличный).
Причины атрезии точно неизвестны. Развивается она на ранней стадии эмбриогенеза, какой-либо связи с медикаментами или прививками, поступающими в организм матери во время беременности, не усматривается. В США она встречается у 1 ребёнка из примерно 10-20 тысяч. Девочки с атрезией рождаются несколько чаще, чем мальчики. Обычны случаи, когда с атрезией рождается только один ребёнок из нескольких в семье (и даже только один из близнецов).
Диагностика
Обычные снимки позволяют отметить только общее увеличение печени и селезенки. Данные КТ позволяют определить расширение внутрипеченочных протоков, которое доказывает отсутствие их атрезии; в этих случаях необходимо осуществлять дифференциальную диагностику между атрезией внепеченочных протоков и их закупоркой желчным песком
Другие причины желтухи новорожденного можно не принимать во внимание
Поскольку результаты холеграфии, как правило, неубедительны, решающее значение придают лапароскопии, прицельной биопсии печени и, если это удается, лапароскопической холангиографии. Альтернативой данным методам является только оперативное вмешательство с интраоперационной холангиографией. Широко используется гепатобилиарная сцинтиграфия HIDA (99mTC)-DISIDA, чувствительность и специфичность которой значительно превышают УЗИ.
Билиарная атрезия – симптомы
Симптомы атрезии желчевыводящих протоков появляются в первые дни, или недели жизни ребенка, обычно между 2-й и 6-й неделями. Основной симптом – это длительная желтуха, то есть желтое обесцвечивание кожи и слизистой оболочки глаз. Как правило, желтуха может встречаться у многих новорожденных и обычно исчезает в течение первых двух недель жизни. Если этого не происходит, то с большой долей вероятности можно предполагать атрезию желчных протоков у ребенка.
Кроме того, заболевание сопровождается и прочими симптоматическими признаками, например:
- серый или светло-желтый глинистый стул у ребенка;
- моча цвета темного пива;
- слегка увеличенная печень, визуально определяемая в правом верхнем брюшном квадрате;
- длительное кровотечение из пупка.
Также в 10-20% случаев, у детей с билиарной атрезией, определяются прочие врожденные аномалии, например, дефекты сердца, двойная селезенка или поликистозная болезнь почек.
Причины атрезии желчных ходов
Причины и патогенез атрезия желчных ходов до конца не ясны. В большинстве случаев при атрезии желчные протоки сформированы, однако их проходимость нарушена вследствие облитерации или прогрессирующей деструкции. Чаще всего причиной обстуктивной холангиопатии становятся внутриутробные инфекции (герпес, краснуха, цитомегалия и др.) или неонатальный гепатит. Воспалительный процесс вызывает повреждение гепатоцитов, эндотелия желчных ходов с последующим внутриклеточным холестазом и фиброзом желчных ходов. Реже атрезия желчных ходов связана с ишемией протоков. В этих случаях атрезия желчных ходов не обязательно будет носить врожденный характер, а может развиваться в перинатальном периоде вследствие прогрессирующего воспалительного процесса.
Истинная атрезия желчных ходов выявляется реже и связана с нарушением первичной закладки желчных путей в эмбриональном периоде. При этом в случае нарушения закладки печеночного дивертикула или канализации дистальных отделов желчевыводящей системы развивается атрезия внутрипеченочных желчных ходов, а при нарушении формирования проксимальных отделов желчевыводящей системы — атрезия внепеченочных желчных протоков. Желчный пузырь может являться единственным звеном наружных желчевыводящих путей или отсутствовать полностью.
Примерно у 20% детей атрезия желчных ходов сочетается с другими аномалиями развития: врожденными пороками сердца, незавершенным поворотом кишечника, аспленией или полиспленией.
Заключение
Атрезия желчевыводящих путей – это врожденный дефект, при котором желчевыводящие пути отсутствуют, недоразвиты или в них есть непроходимость. Причина – нарушение внутриутробного развития вследствие инфекций или нарушения формирование закладки. Симптомы: на 3-4 день появляется желтуха, кал обесцвечивается. Увеличивается печень и селезенка, на теле появляются точечные кровоизлияния. Без лечения к шестому месяцу жизни развивается билиарный цирроз печени. Заболевание диагностируется при помощи жалоб, лабораторных и инструментальных методов исследования. Основное лечение – хирургическое, которое поддерживается медикаментозно. Прогноз неблагоприятный: ко второму году жизни ребенок умирает. Операция отсрочивает смерть на 2-3 года.
Заключение
Комбинация гепатопортоэнтеростомии с последующей трансплантацией печени является методом выбора при билиарной атрезии
Однако очень важно попытаться сохранить ребенку собственную печень, прилагая все усилия, чтобы достичь оптимальных результатов с помощью гепатопортоэнтеростомии
Стратегическая концепция в хирургическом лечении пациентов с билиарной атрезией включает:
- раннюю диагностику, включая пренатальную
- гепатопортоэнтеростомию без стомы
- тщательное послеоперационное лечение, особенно направленное на профилактику холангита, ревизию гепатопортоэнтеростомы только в исключительных случаях, когда после первого вмешательства наладился хороший отток желчи, который затем прекратился (как правило, в результате перенесенной инфекции)
- раннюю трансплантацию печени у пациентов с абсолютно неэффективной гепатопортоэнтеростомией
- отказ от для лечения варикозов пищевода и гиперспленизма в пользу инъекционной склеротерапии и эмболизации селезеночной артерии
- решение вопроса о и первичной пересадке печени у пациентов с далеко зашедшей билиарной атрезией ко времени обращения.
Статью подготовил и отредактировал: врач-хирург
– аномалия развития желчевыводящих путей, выражающаяся в нарушении проходимости внутрипеченочных или/и внепеченочных желчных протоков. Атрезия желчных ходов проявляется упорной желтухой, обесцвечиванием испражнений, интенсивной темной окраской мочи, увеличением печени и селезенки, развитием портальной гипертензии, асцитом. Атрезия желчных ходов распознается с помощью УЗИ, холангиографии, сцинтиграфии, лапароскопии, биохимических проб, пункционной биопсии печени. При атрезии желчных ходов показано оперативное лечение (гепатико-, холедохоеюностомия, портоэнтеростомия).