Атеросклероз брахиоцефальных артерий
Содержание:
Медикаментозная терапия
Так как причиной стеноза брахиоцефальных сосудов является отложение на их внутренней поверхности холестерина, то терапия в первую очередь должна быть направлена на снижение его в крови пациента. Для этого назначают препараты из группы статинов и фибратов.
Статины – это группа лекарств, предназначенных для снижения активности холестерина при воздействии на печень. Они, кроме того, борются с увеличением холестерина в результате генетической гиперхолестеринемии. К препаратам последнего (5-го) поколения, назначаемым для лечения атеросклероза, относятся:
 Мертенил
Мертенил
- Акорта, Роксера, Мертенил, Тевастор, Крестор, и др. Эти препараты наиболее эффективны и снижают уровень холестерина на 55%. Благодаря длительному периоду полувыведения продлевается действие лекарств.
- Атомакс, Липримар, Тулип, Липтонорм, Торвакард. Данные средства менее эффективны, чем предыдущая группа, так как снижают активность холестерина только на 47%. Но они оказывают еще и гиполипидемическое воздействие, препятствуя выделению холестерина из жирового депо.
- Вазилип, Симвагексал, Овенкор, Симгал, Зокор. Несмотря на то что препараты снижают количество холестерина всего на 38%, эти лекарства оказывают меньше побочных влияний на организм.
Для снижения липопротеидов очень низкой плотности (ЛПОНП), триглицеридов и липидов низкой плотности (ЛНП), кроме статинов, назначают производные фиброивой кислоты – фибраты. Механизм их действия основан не только на ингибировании синтеза холестерина в печени, но и на активизации липопротеинлипазы – фермента, расщепляющего ЛПОНП и ЛНП. Лекарства этой группы снижают и концентрацию жирных кислот в крови. Наиболее часто назначают Фенофибрат и Ципрофибрат, а также их аналоги – Гевилон, Нормолип, Регулип и др.
Лечение проводится под регулярным контролем состава крови и печеночных проб. Обязательными средствами при лечении стенирующего атеросклероза брахиоцефальных артерий являются антигипертензивные препараты:
- блокаторы ангиотензин-превращающего фермента – Беназеприл, Каптоприл, Цилазаприл, Эналаприл, Квинаприл, Лизиноприл, Рамиприл, Фозиноприл и др.;
- антагонисты кальциевых каналов – Верапамил, Диазепам, Амлодипин, Нитрендипин, Фелодипин, Лацедипин и др.;
- ингибиторы ангиотензина – Гипосарт, Апровель, Брозаар, Диован, Валсартан, Ирсар, Кардостен и др.
 Вазобрал
Вазобрал
Для того чтобы улучшить мозговое кровообращение, применяют Вазобрал, Винканор, Инсенон, Кавинтон, Мексидол, Нимодипин, Теминал и др. Терапевтическое действие препаратов основано на спазмолитических, сосудорасширяющих свойствах. Благодаря этому увеличивается кровоснабжение тканей мозга, улучшаются метаболические процессы, снижается вязкость крови, уменьшаются явления церебральной гипоксии.
Для снижения риска тромбообразования назначают препараты с антиагрегантными свойствами: Тромбо АСС, Агренокс, Интегрилин, Тромбонил, Курантил, Ламифибан и др. Для обеспечения питания мозга и поддержания организма во время медикаментозной терапии необходим прием витаминов группы В, а также А и С. Для увеличения эффективности медикаментозной терапии назначают физиопроцедуры.
Физиотерапевтическое лечение патологии
Терапия атеросклероза мозговых артерий направлена на улучшение кровоснабжения и питания тканей головного мозга. Физиотерапевтические методы подразумевают:
- электрофорез;
- диадинамические токи;
- гидротерапию;
- массаж.
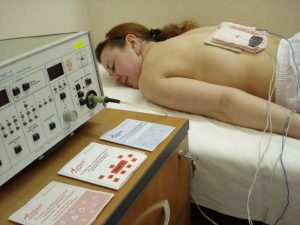 Электрофорез
Электрофорез
Электрофорез проводят с лекарственными препаратами, такими как Эуфиллин, Платифиллин, Новокаин, а также растворами солей магния и кальция. Электроды помещают на воротниковую зону, при ангиоспазме применяют Эуфиллин и Платифиллин. Для купирования головных и мигреневых болей, вызванных атеросклерозом, назначают процедуры с кальцием. Пожилым пациентам рекомендуют новокаин. Для поддержания сердечной деятельности – магниевый воротник.
Для улучшения кровообращения электрофорез применяют на область позвоночника. Для лечения используют растворы ацетилсалициловой кислоты и оротата кальция в Димексиде.
Диадинамическим током воздействуют на шейные симпатические узлы с обеих сторон для снижения АД, стимулирования иннервации. При низком давлении, спровоцированном атеросклерозом, рекомендуют прием радоновых и соляных ванн, а при повышенном АД – сероводородных. Хорошо действуют на организм различные виды бальнеологических процедур, например душ – струевой, пылевой, веерный.
На поздних стадиях развития стенозирующий склероз брахиоцефальных артерий можно вылечить только с помощью хирургических методов.
Лечение
Для терапии нестенозирующего атеросклероза применяется ряд методик. Пациент всегда должен придерживаться всех рекомендаций врача. Только в этом случае он сможет продлить период активной жизни и избежать негативных последствий (полного закупоривания сосудов, инсультов и летального исхода).
Для назначения оптимальной терапии нестенозирующего атеросклероза врач:
Определяет стадию заболевания.
Фиксирует общие симптомы.
Все лекарственные препараты назначаются индивидуально и учитывают состояние пациента.
Как правило, больные принимают:
Средства, сокращающие свертываемость крови. Благодаря этому снижаются риски образования тромбов и развития инсультов.
Препараты для снижения давления (если оно повышается). Такие средства позволяют сократить нагрузку на артерии, расширить сосуды, улучшить кровоток и снять спазмы.
Препараты для снижения уровня холестерина. Обычно такие средства принимаются на протяжении всей жизни после обнаружения атеросклероза брахиоцефальных артерий.
Также очень важно постоянно следить за липидным балансом пациента. При необходимости назначаются успокаивающие препараты
Они позволяют нормализовать эмоциональный фон, избежать депрессивных состояний, улучшить качество сна, избавиться от головных болей. Нередко пациентам назначают и физиопроцедуры.
Решение об оперативном вмешательстве принимается обычно в том случае, если проходы сужены значительно и заболевание достигло высокой стадии развития.
Сегодня проводятся операции следующих типов:
Удаление части артерии и замена ее протезом.
Сшивание сосуда с сокращением его размера.
Все чаще проводятся эндоваскулярные операции. Они являются максимально безопасными, восстановление после них занимает небольшой промежуток времени.
Интересуют все особенности терапии? Обратитесь к нашим специалистам. За консультацию не придется переплачивать. Цены указаны на сайте
Обратите внимание! Стоимость является ориентировочной. Точную цену терапии озвучит ваш лечащий врач
В любом случае вы не будете переплачивать. Наша частная клиника в Москве придерживается лояльной ценовой политики.
Как вылечить
Лечение нестенозирующего атеросклероза БЦА, аорты и артерий ног должно быть направлено на то, чтобы не допустить его перехода в стенозирующий, который имеет более тяжелое течение. Для этого врач рекомендует вести здоровый образ жизни, назначает препараты, разжижающие кровь и предотвращающие образование тромбов, средства, которые приводят в норму липидный состав крови, лекарства, расширяющие сосуды, витаминные комплексы, необходимые для поддержания сосудистой системы. В тяжелых случаях на пораженный участок артерии устанавливают стент.
Медикаментами
Нестенозирующий атеросклероз внечерепных отделов БЦА, аорты и артерий нижних конечностей хорошо поддается консервативной терапии без проведения хирургического вмешательства.
Врач назначает пациентам следующие лекарственные средства:
- Статины — медикаменты, которые угнетают ферменты, способствующие выработке холестерина, предотвращают образование тромбов и развитие воспалительного процесса, снижают количество вредного холестерина. К ним относят Симвастатин, Симвакард, Вазилип.
- Фибраты — под их действием распадаются вредные жиры, восстанавливается кровоток, нормализуется уровень глюкозы, рассасываются атеросклеротические бляшки. Но такие препараты противопоказаны при холецистите, болезнях поджелудочной железы, печени и почек. К ним относятся такие препараты, как Клофибрат, Фенофибрат, Безафибрат.
- Никотинаты — медикаменты, основу которых составляет никотиновая кислота. С их помощью снижается уровень триглицеридов и плохого холестерина, восстанавливается липидный баланс организма, увеличивается количество хорошего холестерина в крови. К ним относят никотиновую кислоту, Ниацин.
- Омега-3 триглицериды. Помогают нормализовать обменные процессы, уменьшают количество вредного холестерина, препятствуют образованию тромбов. Это рыбий жир, Омакор.
- Натуральные растительные БАД, нормализующие уровень липидов. К ним относят Рависол.
- Антиагреганты, антикоагулянты — препараты, замедляющие быстрое свертывание крови, препятствующие образованию тромбов, оказывающие противовоспалительное действие. Это следующие лекарственные средства: Аспирин, Синкумар, Варфарин.
- АПФ — применяют при повышенном давлении. Чаще всего назначают Каптоприл.
- Венотоники наружного применения — восстанавливают проходимость сосудов, укрепляют их стенки, нормализуют тонус вен на ногах. Это такие препараты, как Лиотон, Троксерутин.

Хирургическими методами
Оперативные методы лечения применяют в том случае, когда выявляют опасные поражения кровеносных сосудов. Существуют следующие хирургические способы лечения нестенозирующего атеросклероза брахиоцефальных артерий, сосудов нижних конечностей и аорты:
- Открытая операция, которая проводится при сильной закупорке артерии. Ее часть удаляют, а на это место устанавливают искусственный протез. В некоторых случаях осуществляют сшивание сосуда.
- Эндоваскулярная операция. В том месте, где обнаружены бляшки, устанавливают стент, который расширяет сосуд. Такой метод наиболее щадящий, и больной через несколько дней возвращается к нормальному образу жизни.
Профилактика
Чтобы не допустить развития атеросклероза внечерепных отделов брахиоцефальных артерий, аорты или сосудов нижних конечностей либо улучшить состояние при таком заболевании, нужно придерживаться следующих мер профилактики:
- не переедать;
- заниматься лечебной физкультурой, плаваньем, танцами, йогой;
- отказаться от вредных привычек;
- ограничить употребление соли;
- высыпаться;
- избегать стрессовых ситуаций;
- исключить из своего рациона жареную пищу и продукты, содержащие животные жиры в большом количестве (баранину, печень, сало, сливочное масло);
- ограничить употребление сладостей (пирожных, конфет, тортов и т.п.);
- в рацион обязательно включать крупы, фрукты, овощи, творог, кефир, нежирный йогурт.
Больной должен 3 раза в неделю употреблять отварное мясо птицы, отварную или приготовленную на пару рыбу, яичные белки и морскую капусту. При появлении первых признаков заболевания следует посетить врача, который назначит правильное лечение.
Как вылечить
Медикаментами
Нестенозирующий атеросклероз внечерепных отделов БЦА, аорты и артерий нижних конечностей хорошо поддается консервативной терапии без проведения хирургического вмешательства.
Врач назначает пациентам следующие лекарственные средства:
- Статины — медикаменты, которые угнетают ферменты, способствующие выработке холестерина, предотвращают образование тромбов и развитие воспалительного процесса, снижают количество вредного холестерина. К ним относят Симвастатин, Симвакард, Вазилип.
- Фибраты — под их действием распадаются вредные жиры, восстанавливается кровоток, нормализуется уровень глюкозы, рассасываются атеросклеротические бляшки. Но такие препараты противопоказаны при холецистите, болезнях поджелудочной железы, печени и почек. К ним относятся такие препараты, как Клофибрат, Фенофибрат, Безафибрат.
- Никотинаты — медикаменты, основу которых составляет никотиновая кислота. С их помощью снижается уровень триглицеридов и плохого холестерина, восстанавливается липидный баланс организма, увеличивается количество хорошего холестерина в крови. К ним относят никотиновую кислоту, Ниацин.
- Омега-3 триглицериды. Помогают нормализовать обменные процессы, уменьшают количество вредного холестерина, препятствуют образованию тромбов. Это рыбий жир, Омакор.
- Натуральные растительные БАД, нормализующие уровень липидов. К ним относят Рависол.
- Антиагреганты, антикоагулянты — препараты, замедляющие быстрое свертывание крови, препятствующие образованию тромбов, оказывающие противовоспалительное действие. Это следующие лекарственные средства: Аспирин, Синкумар, Варфарин.
- АПФ — применяют при повышенном давлении. Чаще всего назначают Каптоприл.
- Венотоники наружного применения — восстанавливают проходимость сосудов, укрепляют их стенки, нормализуют тонус вен на ногах. Это такие препараты, как Лиотон, Троксерутин.
Оперативные методы лечения применяют в том случае, когда выявляют опасные поражения кровеносных сосудов. Существуют следующие хирургические способы лечения нестенозирующего атеросклероза брахиоцефальных артерий, сосудов нижних конечностей и аорты:
- Открытая операция, которая проводится при сильной закупорке артерии. Ее часть удаляют, а на это место устанавливают искусственный протез. В некоторых случаях осуществляют сшивание сосуда.
- Эндоваскулярная операция. В том месте, где обнаружены бляшки, устанавливают стент, который расширяет сосуд. Такой метод наиболее щадящий, и больной через несколько дней возвращается к нормальному образу жизни.
Профилактика
Чтобы не допустить развития атеросклероза внечерепных отделов брахиоцефальных артерий, аорты или сосудов нижних конечностей либо улучшить состояние при таком заболевании, нужно придерживаться следующих мер профилактики:
- не переедать;
- заниматься лечебной физкультурой, плаваньем, танцами, йогой;
- отказаться от вредных привычек;
- ограничить употребление соли;
- высыпаться;
- избегать стрессовых ситуаций;
- исключить из своего рациона жареную пищу и продукты, содержащие животные жиры в большом количестве (баранину, печень, сало, сливочное масло);
- ограничить употребление сладостей (пирожных, конфет, тортов и т.п.);
- в рацион обязательно включать крупы, фрукты, овощи, творог, кефир, нежирный йогурт.
Больной должен 3 раза в неделю употреблять отварное мясо птицы, отварную или приготовленную на пару рыбу, яичные белки и морскую капусту. При появлении первых признаков заболевания следует посетить врача, который назначит правильное лечение.
Лечение патологии
Лечение нестенозирующего атеросклероза брахиоцефальных артерий осуществляется комплексно. Кроме лекарственных препаратов для устранения патологии требуется нормализация питания, физиотерапевтические процедуры.
Особенности диеты при атеросклерозе:
- Исключение из рациона жиров и углеводов;
- Употребление натуральных витаминов в большом количестве (фрукты и овощи);
- Кисломолочные продукты.
Дополнением к правильному питанию являются йодосодержащие средства, аскорбиновая кислота.
Медикаментозное лечение атеросклеротических бляшек
Для нормализации тонуса артерий рекомендуется курантил, кавинтон, актовегин.
Для нормализации психического состояния назначаются седативные средства, снотворные, антидепрессанты. Для обезболивания рационально применять спазмалгон.
При стенозирующем атеросклерозе сонных артерий проводится хирургическое лечение. Распространенные манипуляции – баллонная пластика, эндартерэктомия. При второй операции проводится иссечение холестериновой бляшки скальпелем.
Баллонная ангиопластика предполагает не только удаление бляшки холестерина, но и предотвращение спадения артерии.
Способы профилактики атеросклероза
Получается, что все эти показания являются клиническим проявлением атеросклероза брахиоцефальных артерий. Основываясь на данных УЗДГ, врач решает, какую тактику лечения больному назначить. Если атеросклеротическое поражение брахиоцефальных артерий не значимо, то пациента ведут консервативно, то есть работают с факторами риска атеросклероза:
- Контролируют уровень АД,
- Контролируют уровень холестерина,
- Осуществляют профилактику гиподинамии,
- Осуществляют профилактику стрессов,
- Необходимо отказаться от вредных привычек,
- Необходим прием антиагрегантов и антикоагулянтов.
Если же брахиоцефальные артерии повреждены настолько, что требуется хирургическое вмешательство, то выбирают одну из двух операций:
- 1.Эндоваскулярная операция – устанавливают стент в области бляшки. Это наиболее щадящее вмешательство, и через несколько дней пациент может вести привычный образ жизни. Минус тут один, но значительный – стоимость операции. Если бы не этот фактор, то эндоваскулярные операции проводились бы каждому пациенту без исключения.
- 2.Открытая операция – удаляют пораженный участок, после чего сосуд либо сшивают, либо протезируют.
Риск развития инсульта напрямую связан с тем, насколько сужен просвет артерий. Если сужение составляет 75%, то вероятность развития инсульта составляет 3%.
А при бессимптомном течении при стенозе в 60% риск составляет 11% в течение ближайших пяти лет. Не надо радоваться такой «низкой» цифре, для врачей – неврологов она огромна.
Поэтому, как только у пациента появляются вышеперечисленные жалобы, необходимо немедленно проводить обследование брахиоцефальных артерий, чтобы избежать самого грозного осложнения атеросклероза мозговых артерий – инсульта. .
moeserdtse.ru
В тех случаях, когда болезнь прогрессирует и уже наблюдается стенозирующий атеросклероз брахиоцефальных артерий, возможно пациенту будет назначено хирургическое лечение для освобождения просвета сосудов. Операция может проводиться несколькими методами от удаления закупоренного участка, до установки стенда в проблемную зону.
Сегодня основными этапами лечения атеросклероза БЦА являются:
- Отказ от вредных привычек.
- Воздержание от жирной пищи.
- Адекватные физические нагрузки.
- Снижение веса.
- Терапия сопутствующих заболеваний.
- Снижение холестерина с помощью лекарств.
- Профилактика образования тромбов.
- Прием сосудорасширяющих средств.
- Прием витаминов.
- При необходимости хирургическое лечение.
Атеросклероз брахиоцефальных артерий (БЦА) – их основная патология
Одним из самых частых патологических процессов, происходящих в артериях, кровоснабжающих головной мозг и конечности, считают атеросклероз. Сужение сосудов неминуемо отражается на работе мозга, который испытывает недостаток артериального кровоснабжения и гипоксию.
Атеросклероз брахиоцефальных артерий развивается по тем же причинам, что и аналогичное поражение аорты, артерий сердца, почек, конечностей. К нему предрасполагают зрелый и пожилой возраст, лишний вес, недостаток двигательной активности, неправильное питание, вредные привычки, нарушения жирового обмена.
Предпосылками появления бляшки служат повреждения внутреннего слоя артериальных стенок, которые возникают вследствие активного кровотока, большого внутрисосудистого давления, турбулентного тока крови в местах ветвления сосудов. Растущая бляшка долгое время может оставаться незамеченной, ведь просвет артерий довольно широк, но прогрессирование атеросклероза рано или поздно приводит к нарушению доставки крови к мозгу.
Атеросклероз БЦА может быть:
- Стенозирующим;
- Нестенозирующим.
О нестенозирующем атеросклерозе брахиоцефальных артерий говорят тогда, когда бляшка растет преимущественно по длиннику артерии, не вызывая ее значительного сужения. Понятно, что кровоток все равно будет нарушаться, но полной закупорки обычно не происходит. По мере увеличения такой плоской бляшки система кровообращения мозга перестраивается под новые условия — включаются коллатерали, кровь перенаправляется по составляющим Виллизиева круга, а мозг получает тот объем питания, который ему необходим.
Нестенозирующим также считают атеросклероз, когда бляшка не перекрывает половины просвета артерии. При прогрессировании заболевания нестенозирующее поражение может стать стенозирующим — растущая бляшка закроет половину и даже больше диаметра сосуда.
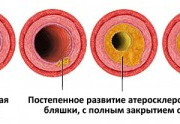
Гораздо более серьезной представляется ситуация стенозирующего атеросклероза брахиоцефальных артерий. При этом атеросклеротическая бляшка выступает в просвет сосуда и приводит к сильному стенозу, а ее разрыв или повреждение внешнего покрова грозят местным тромбообразованием и полной обструкцией артерии.
этапы развития полного стеноза артерии
На фоне стенозирующего атеросклероза БЦА кровоток тоже перестраивается, и его функциональность зависит от строения Виллизиева круга. Учитывая, что классическое ветвление артерий основания мозга встречается намного реже разного рода вариаций, то большинство больных с атеросклерозом испытывают недостаток коллатерального кровообращения, а потому риск неблагоприятных последствий (инсульт, например) существенно возрастает.
Излюбленными зонами образования атеросклеротических бляшек считают те участки сосудов, где происходит их деление или изменяется направление хода, что ведет к завихрениям кровотока и повреждениям интимы, а самая частая локализация атеросклероза БЦА — это зона деления общей сонной артерии на наружную и внутреннюю ветви.
Вследствие поражения брахиоцефальных артерий страдает кровоток в мозге, последний испытывает ишемию (дисциркуляторная энцефалопатия) или же возникает некроз (инсульт). Механизм развития этих осложнений связан с гемодинамическими причинами, когда происходит частичная или полная окклюзия артерии, а также с эмболиями, когда эмболами становятся частички бляшки сонных артерий, микротромбы из зон атеросклеротического поражения.
Гемодинамические предпосылки и, собственно, атеросклероз значительно чаще встречаются во внечерепных отделах БЦА, в то время как закупорка внутричерепных сегментов артерий обычно вызвана тромбоэмболиями из более крупных нижележащих стволов.
Риск инсульта на фоне атеросклероза БЦА существенно возрастает при тромбообразовании, наличии рыхлой бляшки с кровоизлиянием в ее толщу или изъязвлением поверхности, а также при стенозе артерий тяжелой степени (70-80% и более).
Помимо атеросклероза, в системе брахиоцефальных артерий возможны и другие патологические процессы, влекущие их сужение и нарушение кровотока. Так, к частым изменениям сосудов относят перегибы, петлеобразование, которые обычно устраняют хирургическим путем. Аневризмы этих артерий тоже встречаются, но относительно редко.
Причины
Непосредственные причины заболевания кроются в дислипидемии – неправильном распределении плохого и хорошего липопротеина в крови человека. Однако это лишь часть комплексной проблемы, связанной с высоким уровнем плохого холестерина, и врачи предпочитают выделять и другие факторы, не перекладывая всю вину лишь на холестерин.
Советуем почитать:Каротидный атеросклероз
Холестерин в организме является необходимым элементом, и не удивительно, ведь сам человек синтезирует в печени около восьмидесяти процентов холестерина, необходимого для метаболических процессов. Холестерин необходим как строительный элемент клеточной мембраны, также его использует организм в процессе синтеза гормонов. Однако полезен не весь холестерин и не каждый липопротеин может быть ценным, с этой точки зрения.
Холестерин бывает антиатерогенным и атерогенным, т. е. приводящим к развитию атеросклероза и не приводящим к заболеванию. Повышенный уровень плохого холестерина способствует развитию атеросклеротических бляшек, вызывающих стенозирующий атеросклероз бца при большом их накоплении на стенках интимы.
Как уже упоминалось, врачи предполагают, что повышенный уровень холестерина является не единственной причиной, приводящей к развитию атеросклероза. Атеросклеротическое поражение сосудов – это полиэтиологическая патология, обусловленная множеством факторов, поэтому к гиперлипидемии врачи добавляют еще:
- отягченную наследственность – этот фактор играет одну из ключевых ролей, поскольку доказано, что риск развития атеросклероза выше у тех пациентов, у кого в семье есть близкие родственники, страдающие сердечно-сосудистыми патологиями, нарушением обмена липидов;
- гипертоническую болезнь – еще один ключевой фактор развития атеросклероза, поскольку при повышенном давлении происходит неправильная работы мышечных волокон в стенках сосудов, что провоцирует микроповреждения и отложения в этих местах холестериновых бляшек;
- сахарный диабет – предрасполагает к развитию патологии, поскольку сопровождается ангиопатией, способствующей, в свою очередь, сосудистым поражениям и отложению холестерина на стенках интимы. Также стоит отметить, что и постоянно повышенный уровень сахара в крови является фактором для развития атеросклероза.

Проблема гиподинамии чрезвычайно актуальна, ведь неправильный образ жизни закладывается уже с детства
Дополнительно к этим факторам развития патологии медики отмечают, что способствует появлению атеросклероза и неправильный образ жизни. Увеличение холестерина в крови происходит:
- при недостаточной физической активности;
- избыточном весе;
- гормональных нарушениях;
- алкоголизме;
- неправильном питании;
- хронических стрессах.
У пациентов старше 55 лет появление холестериновых отложений на стенках сосудов связано с естественным спадом физической активности, замедлением обменных процессов в результате старения, а также дополнительно оказывают влияние на появление атеросклероза и хронические патологии, возникшие за это время.