Хсн 1 стадии фк 2
Содержание:
- Стабильная стенокардия напряжения
- Классификация ишемической болезни сердца (ИБС)
- Диагностика ишемической болезни сердца
- Симптомы и признаки
- Современная классификация хронической сердечной недостаточности
- Инфаркт миокарда
- Новости футбола
- Симптомы стенокардии
- Рекомендации для авиапассажиров
- Лечение недуга
- Прогноз
- Вариантная (вазоспастическая) стенокардия
- ÐеÑение
- Основные причины (факторы риска) развития ишемической болезни сердца
Стабильная стенокардия напряжения
Кардиология классифицирует 3 формы заболевания:
- впервые возникшую,
- стабильную,
- прогрессирующую.
Первая форма в основном переходит во вторую, то есть стабильную. Является предвестником инфаркта.
Стабильная форма отличается длительным, то есть устойчивым течением болезни. Проявляется предсказуемой, одинаковой реакцией больного на определенную нагрузку. Заболевание длится несколько лет без изменений и перехода в следующую стадию.
Прогрессирующий тип характеризуется учащением, сложностью, продолжительностью приступов. Боль в этом случае возникает даже вследствие нагрузок, привычных для определенного человека.
Классификация ишемической болезни сердца (ИБС)
Класс IX. Болезни органов кровообращения (I 20-25)
Ишемическая болезнь сердца I 20 Стенокардия (грудная жаба) I 20.0 Нестабильная стенокардия I 20.1 Стенокардия с документально подтвержденным спазмом I 20.8 Другие формы ишемии миокарда I 20.9 Стенокардия неуточненная (I 20-25)
Ишемическая болезнь сердца I 25 Хроническая ишемическая болезнь сердца I 25.0 Атеросклеротическая сердечно-сосудистая болезнь, так описанная I 25.1 Атеросклеротическая болезнь сердца I 25.2 Перенесенный в прошлом инфаркт миокарда I 25.3 Аневризма сердца I 25.4 Аневризма коронарной артерии I 25.5 Ишемическая кардиомиопатия I 25.6 Бессимптомная ишемия миокарда I 25.8 Другие формы ишемической болезни сердца I 25.9 Хроническая ишемическая болезнь сердца, неуточненная
В клинической практике удобнее пользоваться классификацией ВОЗ, так как в ней учтены разные формы заболевания. В здравоохранении при официальной статистике используют МКБ-10.
Диагностика ишемической болезни сердца
- Клинический осмотр пациента врачом-терапевтом (кардиологом), во время которого изучается анамнез, жалобы и объективные данные (ритмичность и частота пульса, артериальное давление, аускультативные данные и т.д.)
- Изучение электрокардиограммы (изменения зубца T и интервала ST, появление патологического зубца Q…)
- При отсутствии противопоказаний – функциональные нагрузочные пробы (ЭКГ под нагрузкой): тредмил, велоэргометрия (ВЭМ), позволяющие выявить горизонтальное снижение сегмента ST на 1мм и более при стенокардии напряжения.
- Холтеровское мониторирование. Позволяет выявить преходящие признаки ишемии миокарда в течение суток, а также сопутствующие нарушения сердечного ритма.
- УЗИ сердца (эхокардиография). Позволяет определить функциональное состояние левого желудочка, выявить очаги поражения сердечной мышцы, наличие тромбов в полостях сердца, аневризму, патологические изменения сердечных клапанов и аорты. Нагрузочная эхокардиография (ЭхоКГ) помогает определить начальные признаки ИБС (локальное нарушение сократимости стенки миокарда) при отсутствии ишемии на ЭКГ.
- При противопоказаниях к пробам с физической нагрузкой можно использовать чреспищеводную стимуляцию сердца, в том числе сочетая ее с эхокардиографией.
- Перфузионная сцинтиграфия миокарда. Радиоизотопное исследование, определяющее участки ишемии («холодные очаги»), в которых слабо накапливаются радиоактивные изотопы.
- Коронарная ангиография. Рентгенологический метод, выявляющий распространенность и степень тяжести поражения сосудов, питающих сердце. Основная процедура, объективно верифицирующая наличие атеросклеротического поражения коронарных артерий и ишемической болезни сердца. Коронарная ангиография необходима и для выбора метода оперативного вмешательства (ангиопластика, стентирование, аортокоронарное шунтирование).
- Биохимический анализ крови для диагностики инфаркта миокарда (КФК, ЛДГ, АСТ и др.)
- По показаниям – МРТ сердца.
Симптомы и признаки
Основные симптомы, по которым определяют стенокардию напряжения — приступы тяжести за грудиной, а также жгучей или сдавливающей боли. Эти ощущения могут возникнуть, когда человек бежит, занимается в тренажерном зале, или даже просто идет по лестнице.
Боль уходит, если нагрузка прекращается или человек принимает Нитроглицерин в виде таблетки/спрея. Этот момент очень важен, он отличает более опасные состояния — инфаркт и нестабильную форму стенокардии от данного заболевания, так как при них боль не снимается Нитроглицерином.
Для стенокардических болей характерна специфичная иррадиация — отдача в другие части тела. В основном это нижняя челюсть, шея, левая рука и лопатка, верхняя область живота. Причем место, куда проводится боль, зачастую ощущается гораздо сильнее, а дискомфорт в сердце может остаться незамеченным. Мне приходилось нередко встречать пациентов, которые долгое время принимали приступы стенокардии за зубную боль и безуспешно проходили лечение «пульпита» или «периодонтита» у стоматолога.
Помимо физической работы боль способна «застигнуть» человека и при других обстоятельствах. В зависимости от фактора, провоцирующего болевой приступ, выделяют следующие клинические формы стенокардии напряжения:
- Ранняя утренняя – обострение появляется примерно в 5-6 часов утра. Связана с повышенной вязкостью крови и ростом количества кортизола и адреналина. Они вызывают учащение сердцебиения и гипертензию.
- Стенокардия после приема пищи – обильный прием пищи перераспределяет кровоток в пользу органов пищеварения. В результате ухудшается снабжение сердца кислородом.
- Стенокардия лежащего положения – когда человек лежит, на его сердце повышается объемная нагрузка, что провоцирует усиление работы органа и, как результат, повышение его потребности в оксигенации.
- Холодовая – при низкой температуре окружающей среды сужаются поверхностные сосуды кожи, что заставляет сердце работать в усиленном режиме.
- Табачная – компоненты сигаретного дыма, в том числе и никотин, учащают сердцебиение, сужают сосуды и сгущают кровь.
- Стенокардия после стрессовых воздействий – стресс стимулирует выброс в кровь адреналина и кортизола.
- Статическая – когда человек наклоняется, чтобы, например, надеть обувь, внутри грудной клетки повышается давление. Это, в свою очередь, увеличивает объемную нагрузку на сердце по такому же принципу, как возникает стенокардия лежачего положения.
У некоторых групп пациентов клиническое течение стенокардии имеет свои особенности. К ним относятся:
- пожилые люди – примерно у 50% лиц старше 65 лет появляется не боль, а внезапное затруднение дыхания (одышка);
- женщины – у лиц женского пола в силу преобладания эмоционального компонента во время приступа, помимо болей, связанных со стенокардией, возникают невротические боли, развивающиеся вследствие спазма сосудов. Мне часто приходится принимать пациентов-женщин, у которых только по симптоматике трудно определить тяжесть стенокардии, отличить ее от других форм ишемии;
- диабетики – из-за длительного течения сахарного диабета повреждаются нервные окончания, в их числе и проводящие болевые импульсы. Поэтому я нередко встречаю таких пациентов со скрытым или бессимптомным течением стенокардии.
Современная классификация хронической сердечной недостаточности
Классификация клинических форм и вариаций хронической сердечной недостаточности необходима для разграничения причин возникновения, степени тяжести состояния пациента, особенностей течения патологии.
Такое разграничение должно упрощать процедуру диагностики и выбор тактики лечения.
В отечественной клинической практике применяются классификация ХСН по Василенко-Стражеско и функциональная классификация Нью-Йоркской ассоциации сердца.
Хсн по василенко-стражеско (1, 2, 3 стадии)
Классификация принята в 1935 году и применяется по сей день с некоторыми уточнениями и дополнениями. На основании клинических проявлений заболевания в течении ХСН выделяется три стадии:
-
I. Скрытая недостаточность кровообращения без сопутствующих нарушений гемодинамики. Симптомы гипоксии проявляются при непривычной или длительной физической нагрузке. Возможны одышка, сильная утомляемость, тахикардия. Выделяют два периода А и Б.
Стадия Iа представляет собой доклинический вариант течения, при котором нарушения функций сердца почти не влияют на самочувствие больного. При инструментальном обследовании выявляется увеличение фракции выброса при физических нагрузках. На стадии 1б (скрытая ХСН) недостаточность кровообращения проявляется при физической нагрузки и проходит в состоянии покоя .
-
II. В одном или обоих кругах кровообращения выражены застойные явления, не проходящие в состоянии покоя. Период А (стадия 2а, клинически выраженная ХСН) характеризуется симптомами застоя крови в одном из кругов кровообращения.
У больного проявляется акроцианоз, периферические отеки, сухой кашель и другие, в зависимости от локализации поражения. В периоде Б (стадия IIб, тяжелая) в патологические изменения вовлекается вся кровеносная система.
-
III. Конечная стадия развития заболевания с признаками недостаточности обоих желудочков. На фоне венозного застоя в обоих кругах кровообращения проявляется тяжелая гипоксия органов и тканей. Развивается полиорганная недостаточность, сильная отечность, включая асцит, гидроторакс.
Стадия 3а поддается лечению, при адекватной комплексной терапии ХСН возможно частичное восстановление функций пораженных органов, стабилизация кровообращения и частиное устранение застойных явлений. Для стадии IIIб характерны необратимые изменения метаболизма в пораженных тканях, сопровождающееся структурными и функциональными нарушениями.
Введение дополнительных градаций отчасти обусловлено разработкой и внедрением в практику новых методов лечения, значительно повышающих шансы пациентов на улучшение качества жизни.
Применение современных препаратов и агрессивных методов лечения достаточно часто устраняет симптомы ХСН, соответствующие стадии 2б до доклинического состояния.
Нью-Йоркская (1, 2, 3, 4 ФК)
В основу функциональной классификации положена переносимость физических нагрузок как показатель степени тяжести недостаточности кровообращение. Определение физических способностей пациента возможно на основании тщательного сбора анамнеза и предельно простых тестов. По этому признаку выделяют четыре функциональных класса:
- I ФК. Повседневная физическая активность не вызывает проявлений головокружения, одышки и других признаков нарушения функций миокарда. Проявления сердечной недостаточности возникают на фоне непривычных или длительных физических нагрузок.
- II ФК. Физическая активность частично ограничена. Повседневные нагрузки вызывают дискомфорт в области сердца или ангинозные боли, приступы тахикардии, слабость, одышку. В состоянии покоя состояние самочувствие нормализуется, больной чувствует себя комфортно.
- III ФК. Значительное ограничение физической активности. Больной не испытывает дискомфорта в состоянии покоя, но повседневные физические нагрузки становятся непосильными. Слабость, боли в области сердца, одышка, приступы тахикардии вызываются нагрузками меньше обычных.
- IV ФК. Дискомфорт возникает при минимальных физических нагрузок. Приступы стенокардии или другие симптомы сердечной недостаточности могут проявляться и в покое без видимых предпосылок.
Смотрите таблицу соответствия классификаций ХСН по НИХА (NYHA) и Н.Д. Стражеско:
Функциональная классификация удобна для оценки динамики состояния пациента в процессе лечения. Поскольку градации степеней тяжести хронической сердечной недостаточности по функциональному признаку и по Василенко-Стражеско основаны на разных критериях и не точно соотносятся между собой, при диагностировании указываются стадия и класс по обоим системам.
//www.youtube.com/watch?v=yHtP08KswuU
Вашему вниманию видео о классификации хронической сердечной недостаточности:
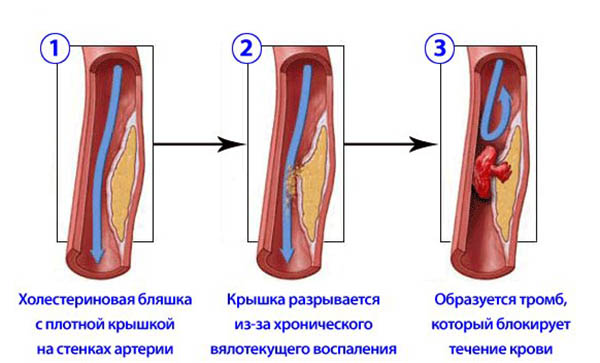
Инфаркт миокарда
Инфаркт миокарда — форма ИБС, которая развивается вследствие длительной ишемии и характеризующаяся некрозом отдельных участков сердечной мышцы. Классификация ИБС делит эту форму на две обширные группы.
Трансмуральный инфаркт (крупноочаговый), при котором поражается весь мышечный слой одной из стенок сердечной мышцы. Более опасен, чем другие виды ИБС. Смертность больных до сих пор остается на высоком уровне — до 30% от всех госпитализированных;
Мелкоочаговый инфаркт имеет значительно более благоприятный прогноз и отличается меньшим поражением сердечной мышцы. В случае этой формы ИБС отмечаются мелкие очаги некротизированной ткани сердца, но и они могут перейти в более обширное поражение и трансформироваться в крупноочаговый инфаркт.
Как возникает инфаркт миокарда
Новости футбола
-
22:44
Сетьен, уходи: за что лидеры Барсы ополчились на своего тренера -
22:36
Будущее Рюдигера в Челси под угрозой -
22:28
Цыганков обошел Диого Ринкона в списке бомбардиров Динамо в УПЛ -
22:10
Мертенс: Матч с Барселоной? Главная задача — забить гол -
22:10
«Не знаю, что произошло. Стыдно»: хавбек Львова в шоке от разгрома, учиненного Олимпиком -
22:10
Овьедо — Расинг. Смотреть онлайн LIVE прямой видеоэфир матча с участием Андрея Лунина -
21:52
«Я всегда буду поддерживать тебя, Ворскла»: Луизао возвращается в Порту -
21:45
Официально: Лидс возвращается в АПЛ -
21:35
Заключительный тур УПЛ. Где и когда смотреть видео LIVE онлайн-трансляции матчей -
21:34
Камбэк легенды: Касильяс возвращается в мадридский Реал
Симптомы стенокардии
Из этой статьи вы узнаете: описание стенокардии напряжения второго функционального класса, что это за болезнь. Причины ее развития, симптомы и методы лечения.
В народе стенокардию нередко именуют «грудной жабой». Такое определение очень точно описывает характер болей во время приступа: у человека возникает ощущение, что его «что-то давит» прямо внутри грудной клетки.
Врачи выделяют стенокардию покоя и напряжения.
Для первой характерно спонтанное возникновение приступов при отсутствии физической нагрузки. Боль может появиться даже у сидячего или лежачего человека. Этот вид болезни является конечным этапом развития стенокардии напряжения. Он существенно ограничивает трудоспособность и снижает качество жизни больного человека.
Особенность стенокардии напряжения – это появление загрудинной боли исключительно после выполнения физической работы. В зависимости от тяжести нагрузки, способной спровоцировать приступ, выделяют четыре функциональные класса (ФК) болезни.
Такое распределение помогает врачам очень точно описывать тяжесть заболевания в своей документации. Для стенокардии напряжения 2 ФК характерно появление приступа после ходьбы на расстояние 500 метров или подымания на 1 лестничный пролет.
У данной патологии есть ряд характерных симптомов:
- резкая боль в груди длительностью 3-5 минут;
- иррадиация («прострел») боли в левое плечо или руку;
- интенсивная одышка, чувство нехватки воздуха;
- резкая слабость и потребность в отдыхе;
- появление холодного пота и сильного страха.
Боль при стенокардии напряжения может иметь сдавливающий, колющий, жгущий или режущий характер. Она может распространяться в другие части тела, сбивая с толку человека и врачей. Возможные места иррадиации стенокардитической боли: левая лопатка, нижняя челюсть, живот, позвоночник, шея и даже ухо.
Иногда болевые ощущения бывают насколько сильными, что провоцируют появление тошноты и даже рвоты. Если приступ стенокардии возник впервые – человек может прийти в жуткий ужас и начать бояться за свою жизнь.
Самый распространенный вариант болевого приступа имеет четкие границы по времени. Длительность около пяти минут. Хорошо справляется с болью нитроглицерин. Также необходимо прекратить любое физическое напряжение.
Нужно знать, что стенокардия имеет не только болевой синдром. Временами это могут быть приступы слабости, нехватка воздуха, даже кашель. При стандартных симптомах боль бывает сжимающей и давящей, с жжением и тяжестью, от слабой до очень сильной.
Периодически приступы сопровождаются одышкой, перебоями, паническими мыслями и холодным потом.
Проявления стенокардии напряжения варьируют от неопределенного дискомфорта за грудиной до интенсивной и нарастающей боли в области сердца. Классический приступ стенокардии напряжения длится в среднем около 2-5 мин.
, имеет четкое начало и окончание, купируется вслед за прекращением действия провоцирующего фактора или приемом нитроглицерина. Боль при стенокардии напряжения обычно локализуется за грудиной или в эпигастрии, иррадиирует в челюсть, лопатку, левую руку, шею.
Приступ стенокардии напряжения может сопровождаться внезапной слабостью, одышкой, тахикардией, аритмиями, холодным потом, повышением или снижением АД. В период между приступами физическое состояние и самочувствие пациента обычно нормальное.
По локализации боли выделяют следующие формы стенокардии напряжения: загрудинно-болевую, прекардиальную, леворучную, леволопаточную, нижнечелюстную, верхнепозвоночную, ушную, гортанно-глоточную, абдоминальную.
Частота возникновение приступов при стенокардии напряжения различна – от нескольких в день до разовых эпизодов с промежутками в несколько недель или месяцев. При развитии достаточного коллатерального коронарного кровотока возможно уменьшение числа приступов или их исчезновение (например, при сопутствующем заболевании, ограничивающем активность больного). В дальнейшем к стенокардии напряжения может присоединиться стенокардия покоя.
Стенокардия напряжения сопровождается следующими типичными симптомами:
- болезненные ощущения за грудиной;
- боли, иррадиирущие в район левой лопатки или в левую руку;
- нетипично, но иногда боль может отдавать в челюсть.
Дополнительными симптомами стенокардии напряжения могут быть следующие проявления:
- отдышка;
- невозможность сделать полноценный вдох;
- аритмии, изменения сердечного ритма;
- потливость холодного характера;
- чувство страха.
Если приступ не удается снять нитроглицерином, а продолжается он уже более получаса, то необходимо срочно вызывать скорую помощь. Чаще всего подобные проявления свидетельствуют об инфаркте миокарда.
Рекомендации для авиапассажиров
Классификация CCS используется Британским Обществом Кардиологов в рекомендациях для больных, которым необходимо выполнить авиаперелет.
Так, для пациентов, у которых стабильная стенокардия (классы напряжения I и II), не существует каких-либо рекомендаций. В свою очередь, если присутствует класс III, то им следует поинтересоваться у сотрудников аэропорта о возможности при перелете воспользоваться кислородной терапией.
Если у пациента класс IV, необходимо отказаться от путешествия или совершать перелет в сопровождении работника и при использовании кислородной маски.
Функциональные классы стенокардии напряжения — это градация уровней физических нагрузок, при которых у пациента возникает ангинозная боль. Данная классификация позволяет врачам определить тяжесть ИБС и ее прогноз.
О том, что собой представляет стенокардия, виды, диагностике и лечении, смотрите в этом видео:
Если возникла одышка при стенокардии, какие препараты попить может решить только врач. Ведь надо разобраться, какая появилась одышка – напряжения или другого типа. Так как и чем лечить для устранения неприятных симптомов?
Если установлен диагноз “стенокардия напряжения”, лечение в первую очередь направят на первопричину развития проблемы, например, ибс. Медикаментозное лечение стабильной стенокардии проходит в больнице.
Под действием внешних факторов может возникнуть предынфарктное состояние. Признаки схожи у женщин и мужчин, распознать их бывает непросто из-за локализации боли. Как снять приступ, сколько он длится? Врач на приеме изучит показания на ЭКГ, назначит лечение, а также расскажет о последствиях.
Если появилась нестабильная стенокардия, симптомы которой можно заметить даже в покое, стоит срочно начинать лечение, иначе она может перейти в прогрессирующую и привести к инфаркту. Какие признаки заболевания? Что покажет ЭКГ? Как оказать первую помощь?
Для определения физических возможностей на разных стадиях сердечных заболеваний, в том числе при острой и хронической форме, при обследовании выявляют функциональный класс сердечной недостаточности. Какие они бывают?
Чтобы снизить частоту сердцебиения, назначают Кораксан, применение которого стабилизирует пульс. Показания к препарату учитывают артериальное давление. Таблетки пьют под контролем врача. Противопоказания к лекарству также имеются, как и побочные эффекты.
При стенокардии проводится антиангинальная терапия. Оценивают критерии ее эффективности по ЭКГ, тестам с нагрузкой, мониторированию по Холтеру. На начальных стадиях назначают терапию первой линии.
Впервые о вазоспастической стенокардии Принцметала заговорили еще в 1959 г. Симптомы ее проявляются преимущественно рано утром, в покое. Достоверная диагностика – ЭКГ показатели и кардиография. Лечение длительное, прогноз зависит от пациента.
Возникнуть постинфарктная стенокардия может в срок от 15 до 30 дней после инфаркта. Ранняя постинфарктная стенокардия напряжения слабо поддается лечению, нужна операция.
Лечение недуга
В первую очередь надо полностью устранить все провоцирующие приступ факторы. Человеку нужен полный покой, никаких переживаний, переутомлений, переохлаждений. При появлении боли под язык следует положить таблетку «Нитроглицерина».
Для снижения риска возникновения приступа назначают несколько групп медикаментов. Нитраты, пролонгированного действия, например, нитроглицериновый пластырь, мазь.
Препараты, снижающие риск образования тромбов «Аспирин». Бета-аденоблокаторы, например, «Атенолол» и ему подобные, а также блокаторы кальциевых каналов.
Если консервативная терапия не принесла желаемых результатов, принимается решение о целесообразности хирургической коррекции. Такой подход применяется и в случае повышенного риска летального исхода.
Метод хирургического воздействия, направленный на устранение проблемы врач подбирает в индивидуальном порядке. Это может быть эндоваскулярная ангиопластика, стенирование или шунтирование артерий. Такой подход достаточно эффективен, но может повлечь осложнения в виде рестеноза, инфаркта миокарда.
Прогноз
Определяется стадией патологического процесса.
- На первом этапе выживаемость составляет 85-90%. Отвод от физических нагрузок, необходимость пересмотра питания. Лечение на протяжении 4 месяцев. Регулярные консультации у кардиолога. Профилактические курсы 1-2 м. в год-два.
- Второй этап ассоциирован с 65-70%. Полного излечения не наступает, потому как изменения стойкие. Терапия длительная, по полгода. Повторная курация неоднократная в течение 12 месяцев
- Стенокардия напряжения 3 ФК ассоциировна с выживаемостью 30-40%. Летальность выраженная.
- Четвертая фаза. 10-15%. Редко больше.
Также многое зависит от типа процесса: стабильный он или нет.
Вариантная (вазоспастическая) стенокардия
У части пациентов стенокардия возникает вследстсвии локального спазма коронарных артерий при отсутствии явных атеросклеротических поражений. Этот болевой синдром называют вариантной стенокардией, или стенокардией Принцметалла.
Полагают, что приступ стенокардии развивается при дисфункции эндотелия коронарных сосудов. Нередко ангинозные приступы при вариантной стенокардии возникают вне связи с физической нагрузкой (в покое в ранние утренние часы) и отличаются от обычной стенокардии по своей интенсивности и продолжительности, а также частыми нарушениями ритма сердца и преходящим подъемом сегмента S-T на ЭКГ.
Вариантная стенокардия может закончится развитием инфаркта миокарда или внезапной смертью. Приступы купируются антоагонистами кальция или нитратами, но не в-блокаторами. Последние могут даже вызвать проишемическое действие с усилением приступа стенокардии. Безболевая (немая) ишемия миокарда (ББИМ) Нередко эпизоды ишемии миокарда у больных с враженным атеросклерозом коронарных артерий могут проходить без симптомов ИБС. В рамках стабильной ИБС выделяют 2 типа ББИМ: I тип характеризуется полностью ББИМ; II тип — сочетанием ББИМ и болевых эпизодов ишемии миокарда. ББИМ II типа распространена намного чаще, чем ББИМ I типа. Даже у лиц с типичной стенокардией около 50% эпизодов ишемии миокарда бессимптомны. У больных сахарным диабетом этот показатель несколько выше. У них часто развиваются малосимптомные и бессимптомные инфаркты миокарда, иногда ИМ является единственным указанием на поражение коронар.
По результатам холтеровского мониторирования ЭКГ, большинство эпизодов ББИМ возникает в дневное время, что связано с увеличением средней ЧСС во время активной деятельности. Иногда они имеют место в ночные часы, на фоне нормальной и даже сниженной ЧСС.
В диагностике ББИМ обычно используют пробы с физической нагрузкой (ВЭМ, тредмил, ЧПЭС) при суточном м он итерировании ЭКГ. При множественных факторах риска ССЗ рекомендуется суточное мониторирование ЭКГ, а при обнаружении ББИМ — углубленное обследование вплоть до коронарографии.
Тредмил-тест, ВЭМ проба, ЧПЭС позволяют обнаружить ББИМ и охарактеризовать ее связь с АД, ЧСС и физической нагрузкой. Суточное мониторирование ЭКГ фиксирует общее количество и длительность эпизодов ББИМ, а также случаев ББИМ в ночные часы и вне связи с физической нагрузкой.
ББИМ — неблагоприятный прогностический признак. Повреждающее действие ишемии на миокард определяется не наличием боли, а выраженностью и продолжительностью нарушения его перфузии. Негативное прогностическое значение имеют также количество, выраженность и продолжительность эпизодов ишемии миокврдв вне зависимости от того, являются они болевыми или безболевыми.
ÐеÑение
СÑÑеÑÑвÑÐµÑ ÑÑи главнÑе возможноÑÑи леÑÐµÐ½Ð¸Ñ ÑÑенокаÑдии напÑÑжениÑ: медикаменÑозное, коÑонаÑное ÑÑенÑиÑование (ангиоплаÑÑика Ñ ÑÑÑановкой ÑÑенÑов) и коÑонаÑное ÑÑнÑиÑование. РлÑбом ÑлÑÑае леÑение наÑинаеÑÑÑ Ñ Ð°ÐºÑивного воздейÑÑÐ²Ð¸Ñ Ð½Ð° ÑакÑоÑÑ ÑиÑка: Ñ Ð½Ð¸Ð·ÐºÐ¾ÑолеÑÑеÑиновой диеÑÑ, Ñ Ð¾Ñказа Ð¾Ñ ÐºÑÑениÑ, Ñ Ð½Ð¾ÑмализаÑии аÑÑеÑиалÑного Ð´Ð°Ð²Ð»ÐµÐ½Ð¸Ñ Ð¸ Ñ. д.
ÐаждÑй паÑиенÑ, коÑоÑÐ¾Ð¼Ñ Ð¿Ð¾ÑÑавлен диагноз ÐÐС, должен в оÑÑÑÑÑÑвие пÑоÑивопоказаний пÑинимаÑÑ ÐºÐ°Ðº минимÑм ÑÑи пÑепаÑаÑа: беÑа-адÑеноблокаÑÐ¾Ñ (напÑимеÑ, меÑопÑолол, биÑопÑолол, надолол), анÑиагÑÐµÐ³Ð°Ð½Ñ (ÑаÑе вÑего â аÑпиÑин) и ÑÑаÑин (напÑимеÑ, аÑоÑваÑÑаÑин, ÑозÑваÑÑаÑин).
Ðадо имеÑÑ Ð² видÑ, ÑÑо ни коÑонаÑное ÑÑенÑиÑование, ни коÑонаÑное ÑÑнÑиÑование в Ñелом не ÑдлинÑÐµÑ Ð¶Ð¸Ð·Ð½Ñ. ÐÑÑÑ Ð»Ð¸ÑÑ Ð¸Ð·Ð±ÑаннÑе гÑÑÐ¿Ð¿Ñ Ð¿Ð°ÑиенÑов, Ð´Ð»Ñ ÐºÐ¾ÑоÑÑÑ ÑÑо не веÑно. Так, ÑÑнÑиÑование ÑдлинÑÐµÑ Ð¶Ð¸Ð·Ð½Ñ Ñ Ð±Ð¾Ð»ÑнÑÑ Ñ Ð¿Ð¾Ñажением неÑколÑÐºÐ¸Ñ ÑоÑÑдов в ÑоÑеÑании Ñ ÑаÑаÑнÑм диабеÑом, пÑи ÑилÑно Ñниженной обÑей ÑокÑаÑиÑелÑной ÑÑнкÑии ÑеÑдÑа, пÑи поÑажении пÑокÑималÑнÑÑ (наÑалÑнÑÑ) оÑделов левой коÑонаÑной аÑÑеÑии.Â
СÑенÑиÑование пÑи ÑÑабилÑной ÑÑенокаÑдии Ñоже Ð¸Ð¼ÐµÐµÑ Ð¾Ð³ÑаниÑеннÑй Ð½Ð°Ð±Ð¾Ñ Ð¶Ð¸Ð·Ð½ÐµÐ½Ð½ÑÑ Ð¿Ð¾ÐºÐ°Ð·Ð°Ð½Ð¸Ð¹, и в Ñелом ÑлÑÐ¶Ð¸Ñ ÑлÑÑÑÐµÐ½Ð¸Ñ ÐºÐ°ÑеÑÑва жизни (Ñо еÑÑÑ ÑÑÑÑÐ°Ð½ÐµÐ½Ð¸Ñ ÑимпÑомов), а не ее пÑодолжиÑелÑноÑÑи. Ðадо имеÑÑ Ð² видÑ, ÑÑо ÑÑенÑиÑÐ¾Ð²Ð°Ð½Ð½Ð°Ñ Ð°ÑÑеÑÐ¸Ñ ÑоÑÑ Ð¸ вÑглÑÐ´Ð¸Ñ Ð½Ð° ÑнимкаÑ, как ноÑмалÑнаÑ, на деле Ñаковой не ÑвлÑеÑÑÑ. СÑенÑÑ (ÑаÑпÑавленнÑе меÑаллиÑеÑкие пÑÑжинÑ) подвеÑÐ¶ÐµÐ½Ñ ÑÑÐ¾Ð¼Ð±Ð¾Ð·Ñ Ð¸ дÑÑгим оÑложнениÑм. ÐоÑÑÐ¾Ð¼Ñ Ð¿Ð¾Ñле ÑÑенÑиÑÐ¾Ð²Ð°Ð½Ð¸Ñ Ð² ÑеÑение длиÑелÑного вÑемени необÑодимо пÑинимаÑÑ Ð½Ðµ ÑолÑко аÑпиÑин, но и дÑÑгой анÑиагÑÐµÐ³Ð°Ð½Ñ â клопидогÑел, а ÑÑо, в ÑÐ²Ð¾Ñ Ð¾ÑеÑедÑ, ÑвелиÑÐ¸Ð²Ð°ÐµÑ ÑиÑк кÑовоÑеÑений.
РлÑбом ÑлÑÑае ÑеÑение о меÑоде леÑÐµÐ½Ð¸Ñ Ð½Ð°Ð´Ð¾ пÑинимаÑÑ Ð²Ð¼ÐµÑÑе Ñ Ð»ÐµÑаÑим вÑаÑом, ÑеÑапевÑом или каÑдиологом, а не Ñ Ð°Ð½Ð³Ð¸Ð¾Ð³ÑаÑиÑÑом и не Ñ ÐºÐ°ÑдиоÑиÑÑÑгом â Ñеми, кÑо вÑполнÑÐµÑ ÑÑенÑиÑование или ÑÑнÑиÑование.
Основные причины (факторы риска) развития ишемической болезни сердца
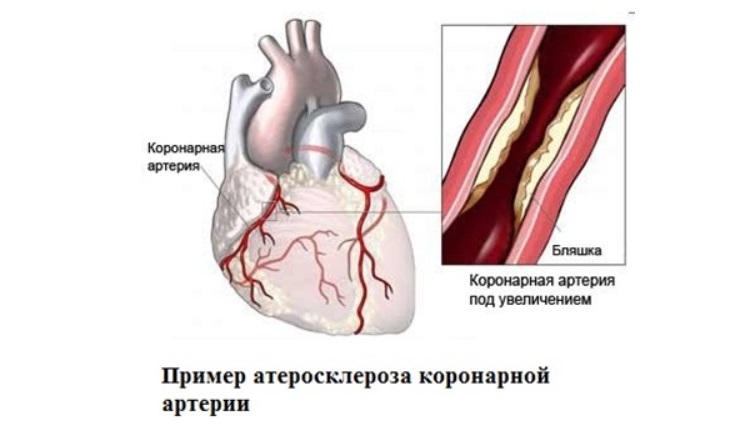
- Гиперлипидемия – нарушения обмена жиров (липидов) и липопротеидов (комплекс, состоящий из жирового и белкового компонента) в организме со значительным увеличением их уровня в крови человека. В результате происходит отложение холестерина на стенках кровеносных сосудов и развитие атеросклеротического процесса (атеросклероза). Как следствие – сужение коронарных сосудов и снижение объема поступающей к мышце сердца крови.
- Гипертоническая болезнь (артериальная гипертензия) – стойкое повышение артериального давления выше 140/90 мм рт. ст.
- Ожирение и избыточный вес.
- Малоподвижный образ жизни (гиподинамия). При этом основные проблемы с сердцем возникают при попытке выполнить чрезмерную для данного человека физическую нагрузку (быстро пробежать утром к остановке общественного транспорта, интенсивно поработать на даче и т.д.).
- Курение табака (возникает хронический спазм кровеносных сосудов, в том числе коронарных) и употребление спиртных напитков (двухфазное действие алкоголя – сначала кратковременное расширение сосудов, а через несколько часов – их стойкий спазм).
- Повторяющиеся стрессовые ситуации, невротические состояния приводят к появлению вегетососудистой дистонии, а затем и к вазоспастической стенокардии.
- Сахарный диабет (диабетическая ангиопатия)
- Пожилой возраст, мужской пол также относятся к факторам риска развития ишемической болезни сердца.
- ИБС может развиться и вследствие различных врожденных аномалий коронарных артерий, а также воспалительных процессов, поражающих стенки кровеносных сосудов, питающих сердечную мышцу.