Как выглядит инфаркт на ЭКГ в зависимости от этапа поражения миокарда
Содержание:
- Величины и продолжительность зубцов и интервалов
- Какие показатели говорят о болезненных изменениях в работе сердца?
- ЭКГ признаки гипетрофии левого желудочка
- Опасные диагнозы
- Урок 7 (Электрическая ось)
- Лечение
- Нарушения ритма при расшифровке ЭКГ
- Желудочковый ритм
- Бальная система Рохмильта-Эстеса
- Лечение
- Ход процедуры
- Желудочковая аритмия
- Диагностика
- Совет специалиста
- Три стадии болезни
- ЭКГ 5
- Как отражается на ЭКГ гипертрофии левого желудочка
- Особенность зубца Q
- Итоги
Величины и продолжительность зубцов и интервалов
Для запоминания величины (высоты или глубины) основных зубцов необходимо знать: все аппараты, регистрирующие ЭКГ, настроены таким образом, что вычерчиваемая в начале записи контрольная кривая равна по высоте 10 мм, или 1 милливольту (mV).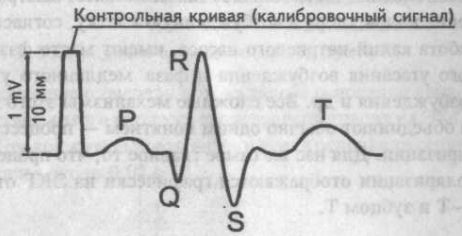 Контрольная кривая и высота основных зубцов ЭКГТрадиционно все измерения зубцов и интервалов принято производить во втором стандартном отведении, обозначаемом римской цифрой II. В этом отведении высотазубца R в норме должна быть равна 10 мм, или 1 mV.Высота зубца Т и глубина зубца S должны соответствовать 1/2—1/3 высоты зубца R или 0,5—0,3 mV.Высота зубца Р и глубина зубца Q будут равны 1/3—1/4 от высоты зубца R или 0,3—0,2 mV.В электрокардиографии ширину зубцов (по горизонтали) принято измерять не в миллиметрах, а в секундах, например, ширина зубца Р равняется 0,10 с. Эта особенность возможна потому, что запись ЭКГ производят на постоянной скорости протяжки ленты. Так, при скорости лентопротяжного механизма 50 мм/с, каждый миллиметр будетравен 0,02 с.
Контрольная кривая и высота основных зубцов ЭКГТрадиционно все измерения зубцов и интервалов принято производить во втором стандартном отведении, обозначаемом римской цифрой II. В этом отведении высотазубца R в норме должна быть равна 10 мм, или 1 mV.Высота зубца Т и глубина зубца S должны соответствовать 1/2—1/3 высоты зубца R или 0,5—0,3 mV.Высота зубца Р и глубина зубца Q будут равны 1/3—1/4 от высоты зубца R или 0,3—0,2 mV.В электрокардиографии ширину зубцов (по горизонтали) принято измерять не в миллиметрах, а в секундах, например, ширина зубца Р равняется 0,10 с. Эта особенность возможна потому, что запись ЭКГ производят на постоянной скорости протяжки ленты. Так, при скорости лентопротяжного механизма 50 мм/с, каждый миллиметр будетравен 0,02 с.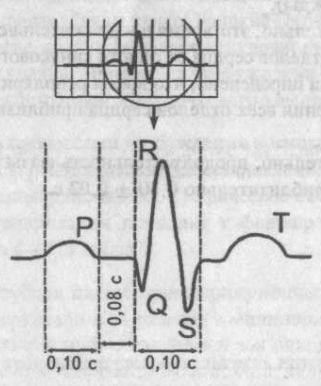 Время на ЭКГ лентеДля удобства характеристики продолжительности зубцов и интервалов запомните время, равное 0,10 ± 0,02 с.При дальнейшем изучении ЭКГ мы будем часто обращаться к этому времени.Какова ширина зубца Р (за какое время синусовый импульс охватит возбуждением оба предсердия)? Ответ: 0,10 ± 0,02с.Какова продолжительность интервала Р—Q (за какое время синусовый импульс пройдет атриовентрикулярное соединение)? Ответ: 0,10 ± 02 с.Какова ширина желудочкового комплекса QRS (за какое время синусовый импульс охватит возбуждением желудочки)? Ответ: 0,10 ± 0,02 с.Сколько времени потребуется синусовому импульсу для возбуждения предсердий и желудочков (учитывая при этом, что в норме к желудочкам он может попасть только черезатриовентрикулярное соединение)? Ответ: 0,30 ± 0,02 с (0,10 — трижды).Действительно, это время продолжительности возбуждения всех отделов сердца от одного синусового импульса.Эмпирически определено, что время реполяризации и время возбуждения всех отделов сердца приблизительно равно.Следовательно, продолжительность фазы реполяризации равна приблизительно 0,30 ± 0,02 с.
Время на ЭКГ лентеДля удобства характеристики продолжительности зубцов и интервалов запомните время, равное 0,10 ± 0,02 с.При дальнейшем изучении ЭКГ мы будем часто обращаться к этому времени.Какова ширина зубца Р (за какое время синусовый импульс охватит возбуждением оба предсердия)? Ответ: 0,10 ± 0,02с.Какова продолжительность интервала Р—Q (за какое время синусовый импульс пройдет атриовентрикулярное соединение)? Ответ: 0,10 ± 02 с.Какова ширина желудочкового комплекса QRS (за какое время синусовый импульс охватит возбуждением желудочки)? Ответ: 0,10 ± 0,02 с.Сколько времени потребуется синусовому импульсу для возбуждения предсердий и желудочков (учитывая при этом, что в норме к желудочкам он может попасть только черезатриовентрикулярное соединение)? Ответ: 0,30 ± 0,02 с (0,10 — трижды).Действительно, это время продолжительности возбуждения всех отделов сердца от одного синусового импульса.Эмпирически определено, что время реполяризации и время возбуждения всех отделов сердца приблизительно равно.Следовательно, продолжительность фазы реполяризации равна приблизительно 0,30 ± 0,02 с.
Какие показатели говорят о болезненных изменениях в работе сердца?
Чтобы установить диагноз, врач должен увидеть на ЭКГ целый ряд изменений:
- глубина зубца q должна превышать определенный процент амплитуды сегмента QRS;
- в отведении V5, V6 он увеличен более чем на 15%;
- в отведении aVL – на 50% и I – на 10%, при этом этот процесс происходит одновременно;
- в отведении aVF – на 25%;
- если диагностируется блокада ПНПГ в отведениях V1, V2, то данного зубца может вовсе не быть;
- если развивается инфаркт переднеперегородочной области, то зубец R на сегменте V1 может оставаться только из-за продолжения возбуждения правого желудочка.
Для уточнения диагноза врач-кардиолог должен внимательно оценить особенности комплекса QS, если пациент имеет гипертрофию левого желудочка. Если данные сомнительны, то есть возможность применить запись ЭКГ с учетом двойного усиления.
ЭКГ признаки гипетрофии левого желудочка
а) Отведения от конечностей: • Левый тип ЭКГ • RI + S III >2,5 мВ, RI > RII > RIII и TI 1,1 мВ • Левопредсердный зубец Р
б) Грудные отведения: • V1: глубокий S (S >2,4мВ) • V5 или V6: высокий R (R >2,6мВ) • SV1 + RV6 или RV6 >3,5 мВ (индекс Соколова-Лайона) • V5,V6:BBO>0,052c • BBOV6-V1>0,032c • RV8, второй МРП>1 мВ • TV1 >TV6 + RV6>1,7mB • Нарушение реполяризации в левых отведениях • Левопредсердный зубец Р
Гипертрофия левого желудочка: • Левый тип ЭКГ • Высокий зубец R в V5/V6 (>2,6 мВ) • Глубокий S в V1 (>2,4 мВ) • R в V5/V6 + SbV1>3,5mB • Заболевания: митральная недостаточность, пороки аортального клапана, АГ
Гипертрофия левого желудочка (ЛЖ) при аортальном стенозе. Левый тип. Глубокий зубец S (36 мм, т.е. 3,6 мВ) в отведении V1 и высокий зубец R (42 мм, т.е. 4,2 мВ) в отведении V5, а также депрессия сегмента ST и отрицательный зубец Т в отведениях V5 и V6 указывают на гипертрофию ЛЖ. Индекс Соколова-Лайона значительно повышен и составил 78 мм (в норме до 35 мм).
Опасные диагнозы
Какие опасные состояния можно определить по показаниям ЭКГ при расшифровке?
Экстрасистолия
Это явление характеризуется сбоем сердечного ритма. Человек ощущает временное увеличение частоты сокращений с последующей паузой. Связано с активацией других водителей ритма, посылающих наравне с синусовым узлом дополнительный залп импульсов, что и приводит к внеочередному сокращению.
Если экстрасистолы появляются не чаще 5 раз в час, то существенного вреда здоровью они нанести не могут.
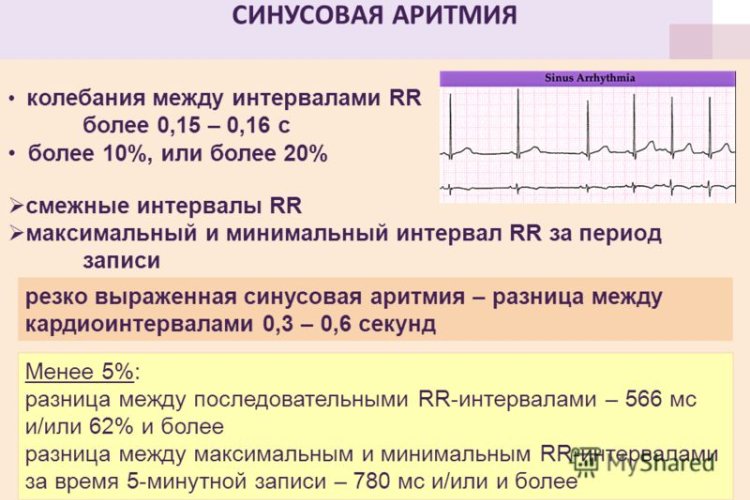
Аритмия
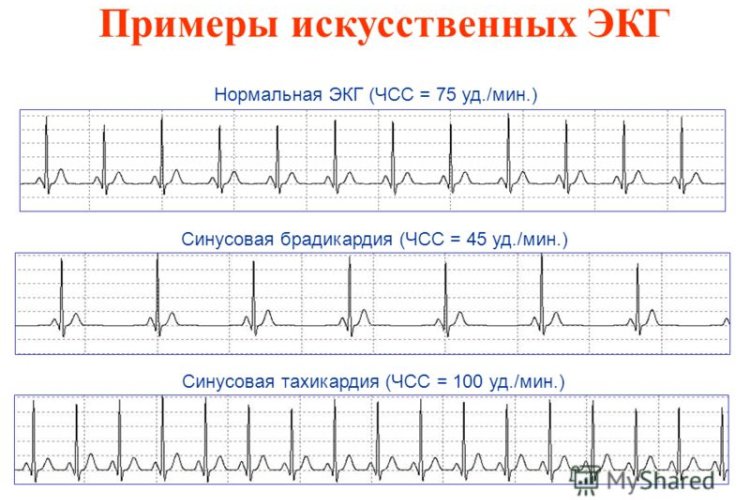
Характеризуется изменением периодичности синусового ритма, когда импульсы поступают с разной частотой. Только 30% подобных аритмий требуют лечения, т.к. способны спровоцировать более серьёзные заболевания.
В остальных случаях это может быть проявлением физической активности, изменением гормонального фона, результатом перенесенной лихорадки и не угрожает здоровью.
Брадикардия
Возникает при ослаблении синусового узла, неспособного генерировать импульсы с должной частотой, вследствие чего замедляется и ЧСС, вплоть до 30-45 ударов в минуту.
Брадикардия может быть и проявлением нормальной функции сердца, в случае, если ЭКГ записано в период сна.
Тахикардия
Противоположное явление, характеризующееся увеличением ЧСС более 90 ударов в минуту. В некоторых случаях временная тахикардия возникает под действием сильных физических нагрузках и эмоциональных стрессах, а также в период болезней связанных с повышением температуры.
Нарушение проводимости
Помимо синусового узла, существуют и другие нижележащие водители ритма второго и третьего порядков. В норме они проводят импульсы от водителя ритма первого порядка. Но если их функции ослабевают, человек может ощущать слабость, головокружение, вызванные угнетением работы сердца.
Также возможно понижение артериального давления, т.к. желудочки будут сокращаться реже или аритмично.
Множество факторов могут привести к нарушениям в работе и самой сердечной мышцы. Развиваются опухоли, нарушается питание мышцы, сбои в процессах деполяризации. Большинство из этих патологий требуют серьёзного лечения.
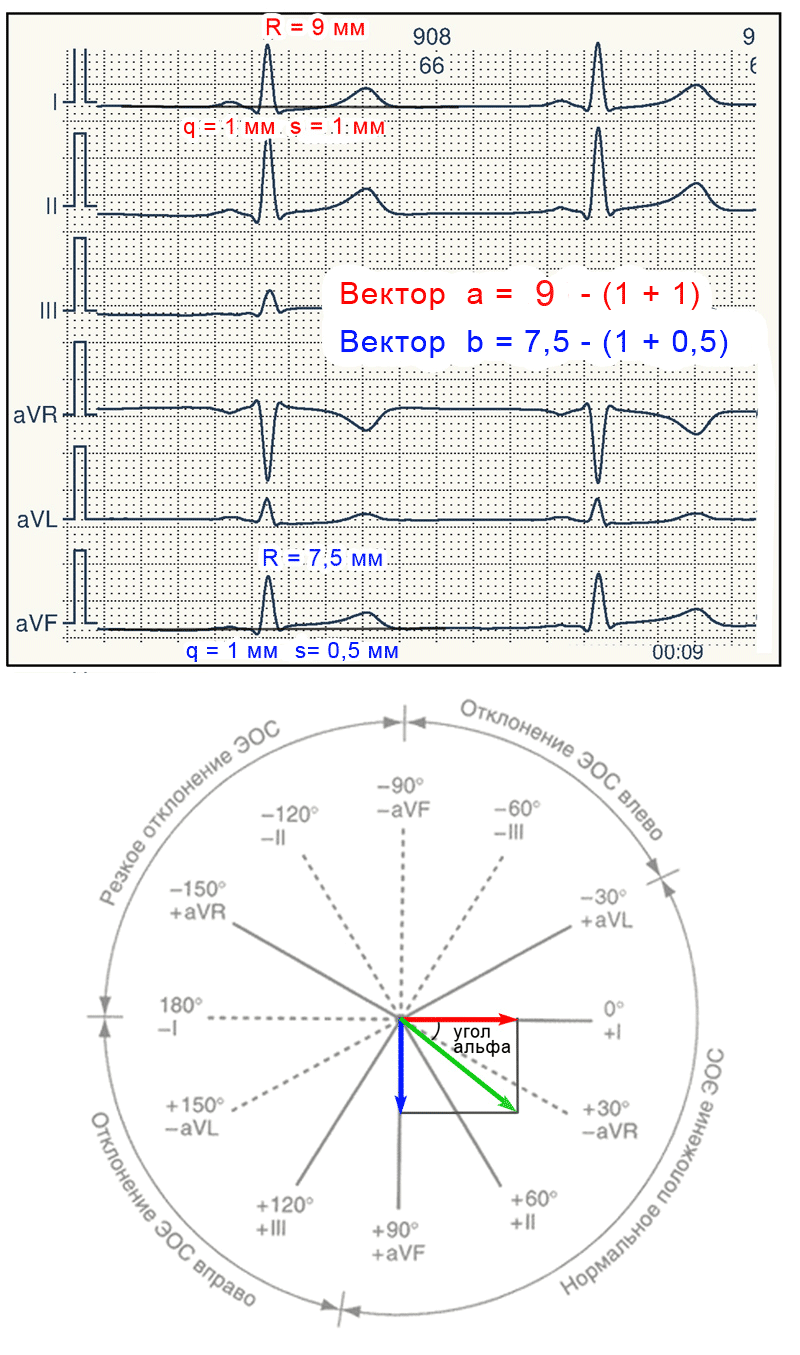
Урок 7 (Электрическая ось)
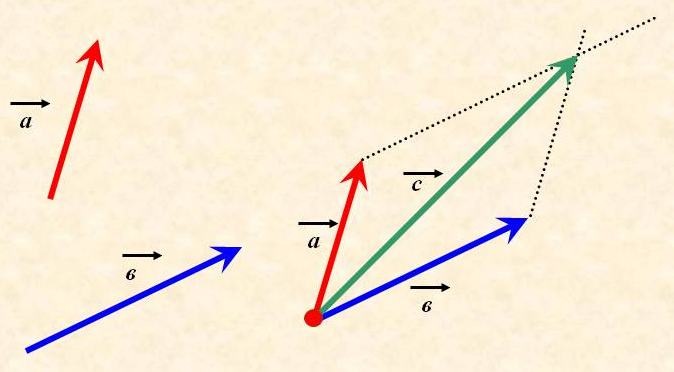
Электрический импульс следуя по сердечной мышце на всегда идет в одном направлении, то есть возникает множество разнонаправленных векторов, которые складываясь образуют суммарный вектор.
Посмотрите на иллюстрацию, на ней видно как складываются два разнонаправленных вектора (а и b). Так вот если спроектировать этот результирующий вектор (с) на ось координат мы сможем найти угол альфа, то есть определить электрическую ось сердца.
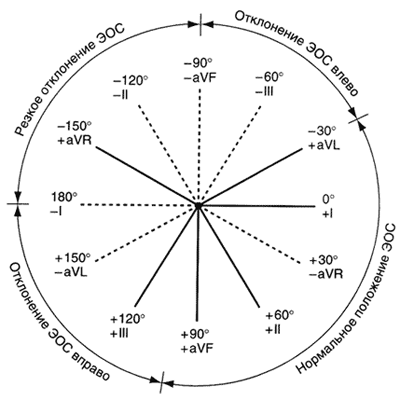
Система координат и проектирование вектора выглядит следующим образом
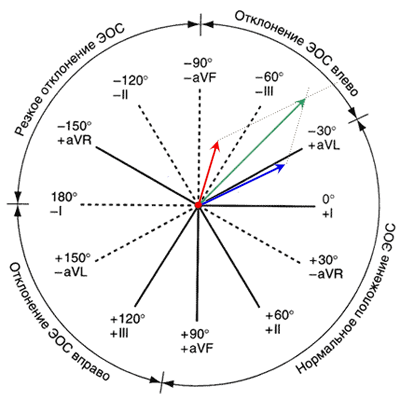
Зеленая стрелка — это результирующий вектор который образует с нулевой осью угол (угол альфа), который равен, в данном случае, -45 градусам, как вы видите вектор указывает между отметкой «-30» и «-60».
Вот так и находится электрическая ось, и глядя на подписи вокруг окружности, мы можем сказать что ось сердца здесь отклонена влево.
Теперь нам осталось понять только где взять два (синий и красный) вектора на ЭКГ.
Все очень просто этими векторами является разность положительных и отрицательных зубцов желудочкового комплекса (QRS) в двух любых стандартных отведениях (I, II, III, aVF, aVL, aVR). Мне больше всего нравится использовать I и аVF, сейчас объясню как это сделать практически и надеюсь все станет предельно ясно.
Лечение
При выборе препарата для лечения в первую очередь необходимо изучить действие сердечных гликозидов (дигоксина, изоланида). Как правило, эти препараты не купируют ускоренный наджелудочковый ритм, но обеспечивают уменьшение частоты предсердного ритма, урежение ритма желудочков за счет ухудшения проведения в предсердно-желудочковом узле (неполной блокады).
Такой эффект следует считать удовлетворительным, так как лечение может проводиться длительно, при этом не возникает каких-либо тяжелых побочных реакций и вместе с тем существенно улучшаются показатели гемодинамики. В случае недостаточного эффекта сердечных гликоаидов назначают пробное лечение блокаторами бета-рецепторов или их комбинации с сердечными гликозидами.
Новокаинамид, хинидин малоэффективны у этой группы больных. Изоптин, влияя на проводимость в предсердно-желудочковом узле, подобно гликозидам, также урежает ритм желудочков у части больных. Однако в связи с коротким периодом полувыведения изоптина постоянное урежение ритма с его помощью обеспечить труднее.
Купирование ускоренного ритма
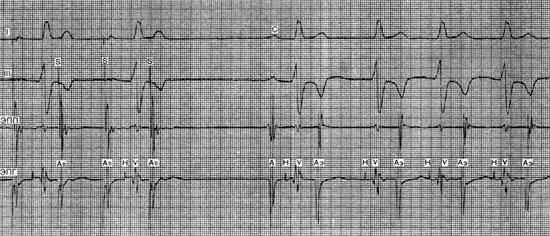
Купирование ускоренного ритма предсердно-желудочкового соединения частой стимуляцией предсердий. I, III — стандартные отведения ЭКГ; ЭПП и ЭПГ — электрограммы правого предсердия и пучка Гиса; S ― электростимулы; As ― потенциалы предсердия, вызванные электростимуляцией; С, А ― потенциал правого предсердия синусового происхождения; Аэ — потенциал предсердия эктопического происхождения. Второй и четвертый электростимулы, нанесенные сразу после желудочкового комплекса, блокируются в предсердно-желудочковом узле и прерывают эктопический ритм, который возобновляется после одиночного синусового комплекса. Другие особенности этого вида аритмии смотрите на рисунке выше.
У отдельных наблюдавшихся нами больных отмечалось подавление аритмии с помощью противосудорожного препарата финлепсина при назначении его по схеме, принятой в неврологической практике. Вместе с тем следует отметить, что механизм антиаритмического действия препарата до настоящего времени не изучен.
У больных стенокардией напряжения лечение необходимо начинать с назначения антиангинальных препаратов. Иногда применение, например, только препаратов нитроглицерина пролонгированного действия может улучшить течение аритмии.
Нарушения ритма при расшифровке ЭКГ
Нарушение сердечного ритма может наблюдаться у здоровых людей и являться вариантом нормы. Наиболее часто встречаются разновидности аритмии и отступления проводящей системы
В процессе интерпретации полученных данных важно учитывать все показатели электрокардиограммы, а не каждый в отдельности
Аритмии
Нарушение сердечного ритма может быть таким:
- Синусовая аритмия. Колебания амплитуды RR варьируются в пределах 10%.
- Синусовая брадикардия. PQ=12 секундам, частота сердечных сокращений меньше 60 уд/мин.
- Тахикардия. Частота сердечных сокращений у подростков — более 200 уд/мин, у взрослых — более 100-180. Во время желудочковой тахикардии показатель QRS выше 0,12 сек, синусовой — незначительно превышает норму.
- Экстрасистолы. Внеочередное сокращение сердца допустимо в единичных случаях.
- Пароксизмальная тахикардия. Увеличение числа сердечных сокращений до 220 в мин. Во время приступа наблюдается слияние QRS и P. Диапазон между R и Р из следующего сокращения
- Мерцательная аритмия. Сокращение предсердий равно 350-700 в мин, желудочков — 100-180 в мин, Р отсутствует, колебания по изолинии.
- Трепетание предсердий. Сокращение предсердий равно 250-350 в мин, желудочные сокращения становятся реже. Пилообразные волны в отделениях ΙΙ-ΙΙΙ и V1.
Отклонение положения ЭОС
На проблемы со здоровьем может указывать смещение вектора ЭОС:
- Отклонение вправо больше чем на 90º. В сочетании с превышением высоты S над R сигнализирует о патологиях правого желудочка и блокаду пучка Гиса.
- Отклонение влево на 30-90º. С патологическим соотношением высоты S и R — левожелудочковая гипертрофия, блокада ножки пучка Гиса.
Отклонения положения ЭОС могут сигнализировать о следующих болезнях:
- инфаркт;
- отек легких;
- ХОЗЛ (хроническое обструктивное заболевание легких).
Нарушение проводящей системы
Заключение ЭКГ может включать следующие патологии проводящей функции:
- АВ-блокада Ι степени — расстояние между зубцами P и Q превышает интервал в 0,2 секунды, последовательность пути выглядит так — P-Q-R-S;
- АВ-блокада ΙΙ степени — PQ вытесняют QRS (тип Мобитц 1) или QRS выпадает по длине PQ (тип Мобитц 2);
- полная АВ-блокада — частота сокращений предсердий больше, чем желудочков, PP=RR, длина PQ разная.
Отдельные заболевания сердца
Детальная расшифровка электрокардиограммы может показывать следующие патологические состояния:
| Заболевание | Проявления на ЭКГ |
| Кардиомиопатия |
|
| Митральный стеноз |
|
| Пролапс митрального клапана |
|
| Хроническая обструкция легких |
|
| Поражение ЦНС |
|
| Гипотиреоз |
|
Желудочковый ритм
Водителем идиовентрикулярного ритма являются клетки разветвлений пучка Гиса и волокна Пуркинье. Такой ритм чаще всего наблюдается при полной А — V блокаде, развившейся вследствие трехпучковой блокады в системе Гиса, так как в этих случаях желудочки могут возбуждаться только из желудочковых автоматических центров, расположенных ниже места блокады (полная А — V блокада дистального уровня). На ЭКГ при этом отмечается картина полной А — V блокады с резко деформированными, уширенными комплексами QRS. возникающими в медленном (25 — 45 сокр. в 1 мин.), обычно правильном ритме.
Идиовентрикулярный ритм при А — V блокаде представлен в главе о блокадах в системе Гиса. Кроме этих случаев, идиовентрикулярный ритм может возникнуть при значительном повышении автоматизма желудочковых центров (ускоренный ЖР) и очень редко — при понижении автоматизма синусового узла и центров автоматизма в предсердиях и AV узле.
При идиовентрикулярном ритме возбуждением охватывается прежде всего желудочек или большой отдел желудочка, снабжаемый той основной ветвью пучка Гиса, клетки которой продуцируют идиовентрикулярный ритм. Возбуждение двух других отделов желудочков происходит со значительным запаздыванием. На ЭКГ комплекс QRS приобретает форму, характерную для блокады тех двух ветвей, по которым возбуждение распространяется с запаздыванием. Например, при идиовентрикулярном ритме из волокон левой передней ветви желудочковый комплекс представляется уширенным и резко деформированным по типу блокады правой и левой задней ветвей пучка Гиса, при ритме из правой ветви наблюдается картина блокады двух левых ветвей и т. п.
Ускоренный желудочковый ритм отличается большей, чем обычный ЖР, ЧСС — от 60 до 100 (120) в 1 мин., отсутствием полной или неполной высокой степени А — V блокады, наличием в большинстве случаев редкого ритма предсердий (интервалы R -R меньше интервалов Р — Р) с периодическими «захватами» (неполная АВ диссоциация) . в которых зубец Р определяется перед QRS и форма последнего соответствует «сливным комплексам» (QRS отличается от других циклов формой и шириной).
— Также рекомендуем «Пример желудочкового ритма. ЭКГ при искусственном водителе ритма»
1. Пример ревматического миокардита. Левопредсердный ритм2. Транзиторный ритм коронарного синуса. Миграция водителя ритма по предсердиям3. ЭКГ при врожденном пороке сердца. Ритм из атриовентрикулярного соединения4. Пример ЭКГ с атриовентрикулярным ритмом. Полная атриовентрикулярная диссоциация5. ЭКГ при АВ-диссоциации. Пример атриовентрикулярной диссоциации6. А-V диссоциация с интерференцией. Желудочковый ритм7. Пример желудочкового ритма. ЭКГ при искусственном водителе ритма8. Асинхронная желудочковая электрокардиостимуляция. Пример ЭКГ при электрокардиостимуляторе9. Желудочковая биоуправляемая электрокардиостимуляция. Режим demand ЭКС10. Последовательная ЭКС предсердий и желудочков. ЭКС предсердий и желудочков с биоуправлением
Бальная система Рохмильта-Эстеса
Критерии:
- Вольтажные признаки:
- амплитуда зубца R или зубца S в отведениях от конечностей ≥ 20 мм
- зубец S в отведении V2 ≥ 30 мм
- амплитуда R в отведении V5 или R в V6 ≥ 30 мм
3 балла
- Гипертрофия левого предсердия: отрицательная форма зубца P в отведении V1 ≥ 0,04 сек
3 балла
- Дискордантное смещение сегмента ST в отведении V5:
- без применения сердечных гликозидов – 3 балла
- на фоне лечения сердечными гликозидами – 1 балл
- Отклонение электрической оси сердца ≤ -30° — 2 балла
- Ширина комплекса QRS ≥ 0,09 сек – 1 балл
Вывод: сумма более 5 баллов указывает на определенную гипертрофию желудочков, менее 5 баллов- вероятную гипертрофию желудочков.
Метки: Вольтажные признаки ГЛЖ, гипертрофия, гипертрофия левого желудочка, гипертрофия ЛЖ, гипертрофия правого желудочка, отведения ЭКГ, сердце, система Рохмильта-Эстеса, ЭКГ
Лечение
Отклонение электрической оси сердца влево от нормального положения само по себе не является заболеванием. Это признак, определяемый при помощи инструментального исследования, который позволяет выявить нарушения в работе сердечной мышцы.
Ишемия, сердечная недостаточность и некоторые кардиопатии лечатся при помощи лекарственных препаратов. Дополнительное соблюдение диеты и здорового образа жизни приводит к нормализации состояния пациента.
В тяжелых случаях требуется оперативное вмешательство, например, при врожденных или приобретенных пороках сердца. При тяжелом нарушении проводящей системы может понадобиться трансплантация кардиостимулятора, который будет подавать сигналы непосредственно на миокард и вызывать его сокращение.
Чаще всего отклонение не является угрожающим симптомом. Но если ось меняет свое положение резко, достигает значений более 90, то это может свидетельствовать о блокаде ножек пучка Гисса и грозит остановкой сердца. Такой пациент требует срочной госпитализации в отделение интенсивной терапии. Резкое и выраженное отклонение электрической оси сердца влево выглядит так:
Обнаружение смещения электрической оси сердца не повод для беспокойства. Но при выявлении этого признака следует немедленного обратиться к врачу для дальнейшего обследования и выявления причины такого состояния. Ежегодные плановые проведения электрокардиографии позволяют своевременно обнаружить нарушения в работе сердца и незамедлительно начать терапию.
ЭОС, это сокращение от термина «Электрическая ось сердца», который применяют в функциональной диагностике и кардиологии. Он отражает электрические процессы, происходящие в сердце.
Направлением электрической оси сердца называют сумму биоэлектрических изменений, которые возникают при каждом сокращении сердечной мышцы.
Сердце является трёхмерным органом, из расчета направления электрической оси сердца, грудная клетка должна быть представлена в виде системы координат.
На электроды в процессе снятия электрокардиограммы передается биоэлектрический сигнал, который инициируется в каждом участке миокарда. Спроецировав сигналы с электродов на условную систему координат, вычисляют и угол электрической оси, расположение определяется расположением и мощностью электрических сигналов.
Проводящая система миокарда состоит из хорошо иннервированных атипичных мышечных волокон, обеспечивающих синхронное сокращение сердца.
Когда в синусовом узле возникает электрический импульс, который передается через предсердно-желудочковый узел к пучку Гиса и начинается сокращение сердца.
Проводящая система сердца представляет собой сильный источник электрических импульсов, и в ней раньше всего начинаются электрические изменения, которые предшествуют сердечному сокращению. Если в этой системе имеются нарушения, электрическая ось сердца заметно меняет свое положение, что может быть зафиксировано.
Норма положения электрической оси сердца
Поскольку сердечная мышца левого желудочка значительно больше, чем правого, то и электрические процессы, имеющие место в левом желудочке, будут сильнее, и электрическая ось сердца будет направляться на него.
Спроецировав на системе координат положение сердца здорового человека, обнаружим, что левый желудочек будет находиться в области от +30 до + 70 градусов, что и считается нормальным положением оси. При этом следует учитывать, что направление оси весьма зависимо от индивидуальных особенностей, в том числе анатомических, каждого человека и у здоровых людей может колебаться от 0 до +90 градусов:
В частности, вертикальное положение ЭОС, это диапазон (+ 70)–(+90) градусов, характерно для астеников худых и высоких людей.
Для гиперстеников, невысоких, коренастых людей с широкой грудной клеткой характерно горизонтальное положение электрической оси сердца в диапазоне 0 –(+ 30) градусов.
Естественно, чаще встречаются люди с промежуточными типами телосложения, соответственно и ЭОС занимает промежуточное значение.
У здоровых людей могут встречаться, вертикальное и полу вертикальное, горизонтальное и полу горизонтальное, а также нормальное положение ЭОС.
У совершенно здорового человека в заключении после ЭКГ могут написать, например, что ритм синусовый, ЭОС вертикальная, ЧСС – 78, и это является вариантом нормы.
Смещение сердца вокруг продольной оси дает возможность найти положение органа в пространстве и, нередко, бывает дополнительным фактором при диагностике различных патологий.
Ход процедуры
Учитывая, что существует два типа исследования – инвазивный и неинвазивный, то и способов проведения процедуры будет два.
Методика проведения неинвазивного ЭФИ
Наиболее часто применяется неинвазивный метод обследования, при котором катетер с электродом вводится через нос или рот, что применяется несколько реже. Такой метод называют ещё чреспищеводное ЭФИ или ЧПЭФИ. Его проводят в отделениях функциональной диагностики, как правило, утром. Происходит обследование следующим образом:
- Предварительный замер артериального давления.
- Снятие ЭКГ.
- Врач объясняет проведение манипуляций и уточняет, что будет испытывать пациент при проведении обследования. В груди обычно возникает чувство жжения, и это является нормой.
- Все манипуляции обычно занимают порядка получаса.
- Через носовое отверстие или в редких случаях через рот врач вводит пациенту зонд с электродом, который подключён к специальным приборам. При помощи аппаратуры проводится стимуляция электрическими импульсами сердечной мышцы. Во время такой процедуры сердце начинает усиленно сокращаться, как при повышенных нагрузках. Все получаемые данные записываются.
- Производится запись электрограммы.
- Врач аккуратно извлекает катетер.
- Производится полный анализ снятой информации и делается заключение, которое отправляется лечащему врачу.
- Тахикардия, вызванная процедурой, пройдёт через некоторое время, но если дискомфорт будет ощущаться долго, то врач может осуществить медикаментозное лечение.
Методика проведения инвазивного ЭФИ
В тех случаях, если ЧПЭФИ не дало результатов или по каким-то причинам оно противопоказано, врач назначит проведение эндокардиального или эпикардиального ЭФИ.

Эндокардиальнаое ЭФИ
Перед проведением процедуры пациента помещают в отделение кардиологии, кардиохирургии или кардиоаритмологии. Само эндоЭФИ делается в отделении рентгенохирургических методов диагностики. Пациенту вводится антиседативный препарат, и он доставляется в операционную. Производится местное обезболивание. В полной стерильности доктор делает надрез для введения катетера на бедренной или подключичной вене. В разрез вводится интродьюс (металлический или пластиковый проводник). По нему проводят зонд с электродом. Прохождение зонда наблюдают на экране. Это возможно за счёт имеющегося контрастного вещества. Зонд проводят до предсердия или желудочка. Врачом производится электростимулирование. При помощи компьютера все данные записываются.
Вся эта медицинская процедура длится примерно полчаса. Пациент не должен ощущать абсолютно никаких неприятных ощущений. После извлечения зонда на место его ввода накладывают тугую повязку.
Эпикардиальное ЭФИ
Данное исследование проводят в кардиохирургическом отделении. Вся операция проходит под общим наркозом. Врач рассекает грудную клетку и получает доступ в перикардиальную полость. При помощи электродов врач производит стимулирование эпикарда. Все данные записываются, а затем рана ушивается. Обычно операция длится около часа и является самой тяжёлой из области обследования по методике ЭФИ.
Расшифровка данных
Полученные данные расшифровывает врач, который и проводил данную манипуляцию.
В норме врач отметит наличие синусовой тахикардии с частотой сердцебиения 100 – 120 ударов в минуту. Она проходит самостоятельно и не является опасной для жизни больного. Врач отметит, что все типы стимуляций были проведены и отклонений от нормы не обнаружены, а значит, и типы аритмии, на которые были подозрения, отсутствуют. Здесь же доктор укажет и на отсутствие явных признаков ишемии миокарда.
В том случае, если подозрения подтвердятся, в протоколе будут отмечены тип аритмии и параметры, по которым проводилась стимуляция. Далее уже лечащий врач на основе анализа ЭФИ будет назначать дальнейшее лечение.

Осложнения после проведения процедуры
Осложнения после проведения таких медицинских манипуляций случаются крайне редко, но всё же они возможны. Чаще всего негативные последствия выражаются в проявлении острых проблем с сердцем. Это бывает вызвано искусственно спровоцированной тахикардией. Обычно наблюдаются:
- сильная приступообразная стенокардия,
- инфаркт миокарда,
- тромбоэмболия – может возникнуть в результате оторвавшегося тромба, который не был выявлен до начала исследования.
Чтобы избежать таких нежелательных последствий, требуется особо тщательное обследование пациента до начала проведения процедур.
После обследования иногда могут возникнуть воспалительные процессы или опасные для жизни аритмии.
https://youtube.com/watch?v=GtvgkZ2gYgM
Желудочковая аритмия
За одну минуту происходит около 60 – 80 сокращений сердечной мышцы. Ускоренный либо замедленный ритм, а также внезапные сокращения желудочков – отражение желудочковой аритмии. Аритмия является результатом негативного влияния внутренних и внешних факторов, нарушает восприятие либо проводимость электрического импульса, вызывающего сокращение желудочков. Патология не является самостоятельным заболеванием, а маркером, обозначающим сбой в организме. Поэтому в первую очередь необходимо найти причину и устранить её.
В лёгкой форме не требует специального лечения. В таких случаях, в зависимости от происхождения аритмии, достаточно будет приёма седативных и транквилизирующих средств, препаратов для восстановления микроэлементов в организме. Но развитие патологии провоцирует тяжёлые нарушения в работе сердца и всего организма и требует незамедлительной комплексной терапии лекарственными либо хирургическими методами.
Диагностика
Ведущим методом распознавания заболевания является ЭКГ, который может быть выполнен после приезда скорой помощи.
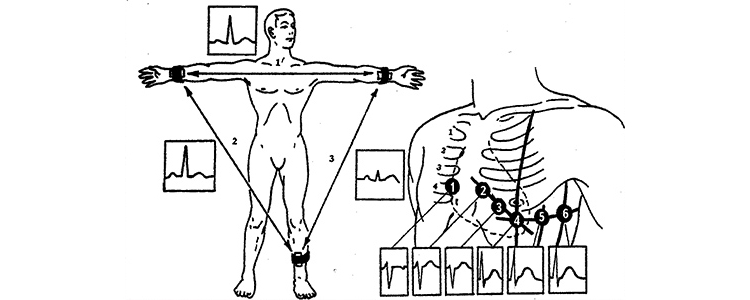
Точки наложения электродов при снятии электрокардиограммы
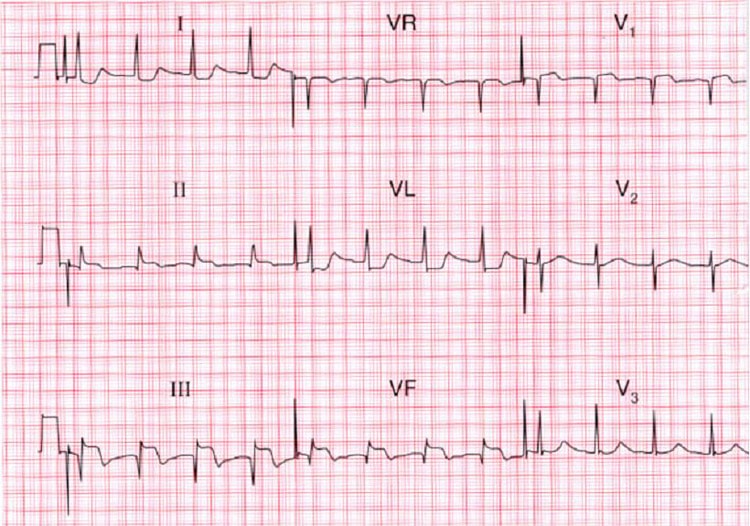
Изменения кривой отличаются в зависимости от стадии инфаркта миокарда.
|
Период |
Проявления |
|
Острейший |
Подъём сегмента ST, зубец Q остаётся положительным. |
|
Острый |
Появление патологического Q, уменьшение амплитуды зубца R, замедление подъёма сегмента ST по сравнению с предыдущей стадией. Tлибо сглажен (располагается на изолинии), либо отрицательный. |
|
Подострый (время начала рубцовых изменений) |
Зубец Q остаётся, ST приходит в нормативное расположение (на линии), T–резко отрицательный. |
|
Рубцовый |
Наличие Q, зубец T постепенно возвращается на изолинию. |
Совет специалиста
Сейчас существует множество электронных браслетов, которые кроме показа времени и подсчёта шагов позволяют регистрировать ЭКГ в нескольких отведениях (как правило, в двух). Точки приложения электродов представлены на фото.
Если вы хотите самостоятельно распознать инфаркт миокарда, то просто сравните, похожа ли линия на электрокардиограмме на кошачью спинку, где зубец R является головой кота, сегмент ST – спиной, а правая часть контура T – опущенным хвостом. Посмотрите на изображения. Всё крайне просто, не так ли? Q-инфаркт миокарда будет отличаться лишь наличием патологического зубца.
Большое значение имеет выявление локализации очага некроза. Его легко обнаружить, зарегистрировав вышеописанные изменения в определённых отведениях:
- боковая стенка – I, aVL,V5, V6;
- перегородка – V3;
- передняя область – I, V1 и V2;
- нижняя стенка – II,III, avF;
- верхушка – V
Попутно, при изучении электрокардиограммы, определяются различные нарушения ритма.
Следует отметить, что инфаркт без зубца q имеет некоторые отличия. Вольтаж (дистанция подъёма или опущения) элементов ЭКГ значительно менее выражены, а главный признак крупноочагового поражения (Q) отсутствует.
Три стадии болезни
ЭКГ отражает малейшие сбои в работе сердца, поэтому инфаркт миокарда разделяют на три стадии:
- Первая (острейшая) – длится до 3 суток. Происходит подъем участка ST, при этом параллельно проходит слияние с зубцом Т. Нарастание происходит с конца зубца R.
- Вторая (острая) – период может протекать от 30 до 40 суток. Сегмент ST опускается, зубец Т становится отрицательным.
- Третья стадия – подострая или период ишемии. Зубец T становится высоким и широким .а к концу этого периода постепенно нормализуется. Сегмент ST приближается к изолинии.
- Четвертая – рубцевание. Изменения на ЭКГ, которые отмечаются в этой стадии, остаются на всю жизнь. Зубец T чаще положительный, но он несколько снижен и сглажен.
Диагноз “инфаркт миокарда” у некоторых пациентов может быть не обусловлен динамикой развития патологии, потому что 3 стадия наступает раньше, чем рубцовая ткань начинает свое формирование. Заметить вторую стадию можно только через 1-2 месяца, а за это время уже может происходить рубцевание ткани. Поэтому ранняя диагностика сердечно-сосудистых заболеваний – это единственный верный путь к здоровью.
ЭКГ давно уже является надежным помощником в исследовании и лечении гипертонии. Этот инструментальный способ диагностики, требующийся каждому пациенту с гипертонической болезнью, выявляет перебои в функционировании сердца, определяет наличие стенокардии предоставляет данные о состоянии миокарда, гипертрофии сердца, смещении его электрической оси.
Подробнее картину деформаций сердца при гипертензии демонстрирует эхокардиография. С ее помощью можно увидеть гипертрофию плюс измерить толщину стенки желудочка, имеющую свойство увеличиваться при повышении сосудистого сопротивления.
ЭКГ 5
В отведении I в желудочковом комплексе есть положительный зубец R и отрицательный s и q, разность R — (s+q). В отведении aVF кроме зубца R имеется глубокий зубец S превышающий амплитуду R, даже на проводя вычислений становиться понятным, что это вектор будет отрицательным. После вычисления получаем число «-7» Вот так мы получили величину двух векторов.
Смотрим на нашу ось координат (расположена в правом верхнем углу). Находим ось I откладываем на её положительной части вектор равный 6 мм. А второй вектор откладываем на отрицательной части оси aVF. Опускаем перпендикуляры (выделены серым цветом). Теперь проводим результирующий вектор через «0» и точку пересечений перпендикуляров (отмечено зеленым). Смотрим куда указывает вектор (это и есть угол альфа). Здесь он около -55 градусов, что соответствует отклонению электрической оси влево

Но есть ситуации, когда ось сердца не принято определять вообще, речь идет редких случаях когда сердце повернуто верхушкой внутрь, это бывает например у людей с эмфиземой или после операции АКШ и в ряде других случаев в том числе гипертрофии правых отделов сердца. Речь идет о так называемом S типе ЭКГ, когда во всех отделениях от конечностей имеется выраженный зубец S. Ниже представлен пример такой ЭКГ.
Как отражается на ЭКГ гипертрофии левого желудочка
Что такое гипертрофия левого желудочка уже было отмечено, теперь важно разобраться, как это заболевание отображается на кардиограмме
Для того чтобы распознать признаки гипертрофии на электрокардиографии, нужно обращать внимание на зубцы, сегменты и комплексы. Итак, диагностировать такую болезнь возможно при наличии следующих аномалий на ЭКГ:
- в отведениях V5 и V6 отмечается высокий зубчик R;
- в отведениях V1 и V2 можно распознать повышенный зубец S;
- в грудном отведении V1 зубчик Т имеет большее значение, чем в отведении V6;
- SТ сегмент в V5 находится ниже изолинии;
- амплитуда зубца Т увеличенная, также, как и сегмент ST;
- в отведениях V5 и V6 Т характеризуется асимметричностью и отрицательным показателем;
- в отведении V1 и V2 расположение ST сегмента определяется ниже изоэлектрической линии.
Помимо всего вышеперечисленного, стоит отметить, что такой недуг на электрокардиограмме можно определить по перемещению переходной зоны к правосторонним грудным отведениям.
Особенность зубца Q
Зубец Qназывается патологическим неспроста: именно его отклонения от нормы в первую очередь говорят о наличии в сердечной мышце опасных нарушений. Основная их часть указывает на дисфункцию сосудов миокарда.
В нормальном состоянии q может и вовсе не проявиться на кардиограмме, но если зубец дал о себе знать, то это вовсе не значит, что пациенту угрожает опасность. Рассматриваемый сегмент, как правило, длится до 0,03 секунд, не больше. Его вертикальная часть ни в коем случае не должна превышать ¼ часть высоты «возвышающегося пика» R. Например, при R, равном 12 мм, q не может превышать (12мм/4) 3-х мм.
Итоги
1. Импульс возбуждения образуется в синусовом узле.2. Продвигаясь по проводящей системе предсердий, синусовый импульс поочередно возбуждает их. Поочередное возбуждение предсердий графически на ЭКГ отображается записью зубца Р.3. Следуя по атриовентрикулярному соединению, синусовый импульс претерпевает физиологическую задержку своего проведения, возбуждения прилежащих слоев не производит. На ЭКГ регистрируется прямая линия, которая называется изоэлектрической линией (изолинией). Отрезок этой линии между зубцами Р и Q называет-ся интервалом Р—Q.4. Проходя по проводящей системе желудочков (пучок Гиса, правая и левая ножки пучка, волокна Пуркинье), синусовый импульс возбуждает межжелудочковую перегородку, оба желудочка. Процесс их возбуждения отображается на ЭКГ регистрацией желудочкового комплекса QRS.5. Вслед за процессами возбуждения в миокарде начинаются процессы реполяризации (восстановления исходного состояния миокардиоцитов). Графическое отображениепроцессов реполяризации приводит к формированию на ЭКГ интервала S—Т и зубца Т.6. Высоту зубцов на электрокардиографической ленте измеряют по вертикали и выражают в милливольтах.7. Ширину зубцов и продолжительность интервалов измеряют на ленте по горизонтали и выражают в секундах.