Тампонада сердца: признаки, симптомы, патофизиология, причины, лечение
Содержание:
- Лечение тампонады сердца
- Симптомы
- Как изменяется гемодинамика
- Причины тампонады сердца
- Гемодинамика и патогенез
- Неотложная помощь и лечение тампонады сердца
- Диагностика состояния
- Диагностические методы
- Методы лечения
- Клиническая картина
- Осложнения
- Диагностика
- Диагностика
- Виды тампонады сердца
- Диагностика
- «Одёжда» сердца или перикард
- Причины патологии
- Передняя тампонада носа
- Симптомы тампонады сердца
- Гемодинамика при тампонаде сердца
Лечение тампонады сердца
 Тампонада сердца затрудняет нормальную работу органа, что влечёт за собой серьёзные последствия для всего организма. Поэтому, в первую очередь, пациенту с сердечной тампонадой необходимо оказать срочную медицинскую помощь, которая заключается в откачивании избытка жидкости из перикардиальной полости.
Тампонада сердца затрудняет нормальную работу органа, что влечёт за собой серьёзные последствия для всего организма. Поэтому, в первую очередь, пациенту с сердечной тампонадой необходимо оказать срочную медицинскую помощь, которая заключается в откачивании избытка жидкости из перикардиальной полости.
Удаление экссудата осуществляется путём пункции внешней оболочки сердца, выполняемой под локальной анестезией. В некоторых случаях (травма грудной клетки или тампонада, обусловленная кардиологической операцией) жидкость выкачивают путём хирургического вмешательства. Эти мероприятия способствуют быстрому понижению давления в околосердечной сумке.
Прокол перикарда осуществляется при постоянном мониторировании с помощью эхокардиографического или рентгенографического исследования. Кроме того, выполняется непрерывный контроль артериального давления, частоты сердечных сокращений и центрального венозного давления.
Полученный экссудат отправляют на бактериологическое и цитологическое исследование. Больному вводят гормоны, антибактериальные и склерозирующие медикаменты, учитывая рекомендации лечащего врача.
Справочно. Если жидкость продолжает поступать в перикардиальную полость, для её постоянного оттока используют специальный катетер.
Следующий этап терапии тампонады сердца заключается в купировании главного заболевания, послужившего причиной развития данного клинического синдрома.
Если имеется риск рецидива сердечной тампонады, проводится хирургическое вмешательство – иссечение околосердечной сумки либо полное её удаление.
Симптомы
Гемотампонада перикарда не имеет характерных клинических признаков. Симптоматика связана не столько с самой патологией, сколько с нарушением насосной функции сердца. В результате выпячивания внутреннего листка перикарда внутрь полости желудочков во время диастолы в них проникает меньшее количество крови. Это ведет к тому, что сокращение сердца выдавливает меньший объем крови, его недостаточно для нормального функционирования организма. Появляются следующие симптомы:
Бледность и синюшность кожных покровов и слизистой оболочки. В результате недостаточного поступления кислорода к тканям.

Основные симптомы заболеванеия обусловлены ограничением насосной работы сердца
- Увеличение количества сердечных сокращений. Сердечную недостаточность организм пытается компенсировать учащенным сердцебиением.
- Гипотония. Снижение АД связано с тем, что в сосудистое русло выбрасывается недостаточный объем крови.
- Учащенное дыхание. Как возможность увеличить поступление кислорода к органам и тканям.
- Боль в области грудной клетки. Как результат травмы или воспаления перикарда.
- Коллапс, потеря сознания. При обширных инфарктах.

Боль в груди может сигнализировать о воспалении перикарда
Как изменяется гемодинамика
В ходе патологического процесса наблюдаются генерализованные нарушения кровообращения во всем организме. Примерный механизм безотносительно типа характеризуется такими явлениями:
- Пропускная способность правых отделов сердца существенно падает.
- Давление в венах большого круга растет.
- Поскольку жидкая соединительная ткань не способна беспрепятственно двигаться по сосудам, снижается сердечный выброс. Также подобное наблюдается по причине компрессии кардиальных структур, которые находятся на грани остановки.
- Падает снабжение кислородом и питательными веществами всех тканей организма. Страдают почки, печень, головной мозг, также и сам миокард. Возникает ишемия, гипоксия.
- В перспективе нескольких часов или максимум суток начинается острая полиорганная недостаточность. Если пациент не умер от остановки сердца, вероятность летального исхода в результате нарушения деятельности той или иной системы максимальна.
Времени на реакцию обычно недостаточно. Потому многие пациенты (около 40%) погибают в первые несколько суток от начала процесса.
Причины тампонады сердца
Тампонада сердца может развиваться при скоплении в перикардиальной полости различного по характеру выпота (крови, гноя, экссудата, транссудата, лимфы), а также газа. Наиболее часто острая тампонада сердца возникает при гемоперикарде — кровотечении в полость перикарда, развивающемся при открытых и закрытых повреждениях грудной клетки и сердца; вследствие проведения медицинских процедур (биопсии миокарда, зондирования сердца, установки центрального венозного катетера) и хирургических операций; при расслоении аневризмы аорты, спонтанном разрыве сердца у больных с инфарктом миокарда, при лечении антикоагулянтами.
Тампонада сердца может осложнять течение перикардитов (туберкулезного, гнойного, острого идиопатического), злокачественных опухолей сердца и легких, хронической почечной недостаточности, системной красной волчанки, микседемы и др.
Гемодинамика и патогенез
В норме в полости перикарда находится немного жидкости, которая не допускает трение между листами, около 10-40 мл. В случае возникновения одной из вышеуказанных патологий, либо изменяется проницаемость стенок сосудов, либо изменяется осмотическое давление. Образуется выпот. Давление в полости перикарда в норме нулевое – 0 мм рт. ст.
Когда начинается скапливаться жидкость, важным показателем будет скорость, с которой будет увеличиваться его объем. Если этот процесс медленный, то даже 1-2 литра в области перикарда не будут ощущаться человеком, благодаря адаптации к медленно увеличивающемуся давлению.
Если же в течение короткого времени поступит даже 100-200 мл жидкости, давление поднимется слишком быстро, чтобы перикард смог компенсировать его. Это приведет к сильному сдавливанию полых вен и правого предсердия.
Кровь нормально не поступает в левые отделы сердца, из-за чего снижается сердечный выброс и ударный объем. Компенсаторно, чтобы урегулировать давление, повышается частота сердечных сокращений, центральное венозное давление и сопротивление периферических сосудов. При этом снижается наполнение кровью камер сердца во время диастолы, повышается в правом предсердии и правом желудочке, но остается низким в левом предсердии и левом желудочке.
Возможна тампонада при пониженном давлении во время кровотечения, обезвоживания, тогда фиксируется гиповолемия и пониженное артериальное давление.
Порочный круг данного патологического состояния:
- Скопление жидкости в полости перикарда,
- Повышение перикардиального давления,
- Сдавливание стенок камер сердца и полых вен, компенсаторное повышение центрального венозного давления,
- Нарушение возврата венозной крови к сердцу,
- «Пустая» диастола, когда кровью не успевает наполняться сердце,
- Снижение ударного и минутного объема,
- Понижение артериального давления, увеличение частоты сердечных сокращений,
- Это приводит к ухудшению венозного возврата к сердцу, как в пункте 4. Из-за чего все последующие патологические процессы усугубляются.
Неотложная помощь и лечение тампонады сердца
При развитии этого синдрома в первую очередь нужно экстренно удалить скопившуюся жидкость путем ее откачивания. Для этого под местной анестезией проводится пункция и дренирование околосердечной сумки — пункционный перикардиоцентез. При его проведении требуется постоянный мониторинг таких данных:
-
- частота пульса,
- артериальное и центральное венозное давление,
- эхограмма или рентгенограмма.
Если жидкость откачана из перикарда, то она не сворачивается, это является подтверждение правильности пункции. Ее отправляют на анализ клеточного состава и бактериологический посев. Больному назначают гормоны, антибиотики. На втором этапе проводится инфузионная терапия заменителями плазмы, солевыми и коллоидными растворами.
Диагностика состояния
Гемотампонада сердца диагностируется на основании клинических симптомов, наличия предрасполагающих к патологии заболеваний, хирургических манипуляций и травм. Важными являются исследования органов грудной полости:
УЗИ сердца. Данное исследование позволяет с большой точностью выявить развитие патологии. Эхокардиограмма дает возможность увидеть анатомические изменения сердца, выявить накопление жидкости в перикарде и определить функциональные признаки тампонады. Чаще всего, данного исследования достаточно для постановки окончательного диагноза.

Врач может поставить точный диагноз на основе симптоматики и результатов обследования пациента
ЭКГ
Данное исследование не может точно выявить патологию, но позволяет обратить внимание на нарушение работы сердца в различные этапы деятельности.
Рентген. При данной патологии выявляется тень в области сердца
При выраженной сердечной недостаточности венозный застой в легких отсутствует.
Введение катетера. Его вводят в область правого отдела сердца, наличие большого количества жидкости подтверждает диагноз.
Диагностические методы
При вышеперечисленных жалобах, истории болезни, связанной со случаем травмы или воспаления перикарда, врач будет иметь предположительный диагноз, который можно подтвердить следующими обследованиями:
- Диагностика гемотампонады сердца требует общего анализа крови для подтверждения наличия пониженного гемоглобина и эритроцитов – результат потери крови;
- Также в общем анализе крови могут быть повышены лейкоциты при воспалении, тромбоциты повышены или понижены при травме и начавшемся или развившемся диссеминированном внутрисосудистом свертывании;
- Биохимический анализ крови укажет на возможные причины и последствия патологии (поражение печени, почек, протромбин, альбумин и другие показатели);
- Рентгеновское исследование грудной клетки. Даже без контраста простой рентген покажет наличие жидкости в перикарде, но только в случае большого объема;
- Электрокардиограмма укажет на сложности в сокращении миокарда, недостаточность питания;
- Лучше всего помогает установить точный диагноз – эхокардиография, с помощью которой можно не только узнать о состоянии сердца, перикарда, но и определить точное количество жидкости. Можно назначать чрезпищеводное исследование в случае предположения хирургической патологии;
- Катетеризация сердца также точно укажет на причину возникших симптомов, определит показатели давления в каждой камере сердца.
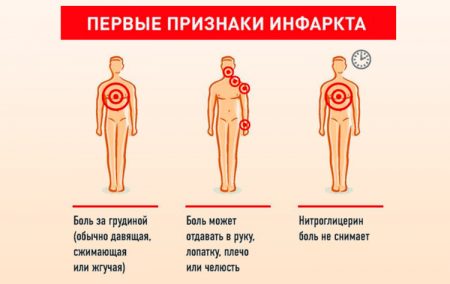 Первые признаки инфаркта миокарда
Первые признаки инфаркта миокарда
Методы лечения
При скоплении в перикарде жидкости
Тампонада сердца может быть разрешена только хирургически: под контролем ультразвукового датчика проводят пункцию перикарда (перикардиоцентез) и откачивают жидкость. Это необходимо для обеспечения нормальной работы сердечной мышцы и спасения жизни пациента. Часто приходится оставлять дренаж в полости перикарда до коррекции основного заболевания – причины выпота.
Пункция перикарда – самое первое экстренное действие при возникновении тампонады сердца
После пункции проводят лечение основной патологии:
| Причина | Лечение |
|---|---|
| Вирус | Противовирусная терапия |
| Бактериальная инфекция | Антибиотики широкого спектра |
| Грибковое поражение | Фунгицидные препараты |
| Онкология | Противоопухолевая терапия |
| Патология почек, щитовидной железы, надпочечников | Коррекция гормональных и биохимических изменений |
Лечение гемотампонады
Накопление крови в перикарде – состояние, требующее экстренной хирургической операции для устранения причины кровотечения. Если этого не сделать, быстро наступает остановка сердца.
Оперативное лечение проводится на открытом сердце, в зависимости от причины гемоперикарда может включать:
- Ушивание дефекта сердечной мышцы.
- Удаление части аорты и замена поврежденной части трансплантатом.
Полное излечение при гемотампонаде сердца напрямую зависит от причины скопления крови: обширные травмы, не вовремя проведенная операция, техническая невозможность проведения полного объема операции – причины летального исхода.
Клиническая картина
 Симптомы тампонады сердца развиваются из-за внезапного нарушения насосной функции сердечных камер, изменения сердечного выброса. Жалобы, которые предъявляют пациенты, не имеют специфичности:
Симптомы тампонады сердца развиваются из-за внезапного нарушения насосной функции сердечных камер, изменения сердечного выброса. Жалобы, которые предъявляют пациенты, не имеют специфичности:
- чувство тяжести за грудиной;
- нарастание одышки;
- появившийся страх смерти;
- постоянная слабость;
- обильный холодный пот.
Внимание!
Тяжелое острое заболевание, причиной которого стал разрыв мышечной ткани сердца или аорты, характеризуется развитием коллапса геморрагического и обморока, которые требуют оперативной помощи. Если она не оказывается своевременно, пациент погибает.
Признаки хронической тампонады сердца схожи с клиникой ХСН. Пациент жалуется на:
- одышку, вызванную обычной физической нагрузкой;
- ортопноэ, когда задыхается в состоянии покоя;
- проявления астении;
- отсутствие аппетита;
- выбухание яремных вен;
- болезненность в правой части грудной клетки;
- гепатомегалию;
- явления асцита.
Если больной не получает адекватной медицинской помощи, происходит декомпенсация состояния. Декомпенсированный застой большого круга кровообращения приводит к тому, что развивается шок. Осмотр пациента помогает выявить признаки заболевания:
- синюшность кожи;
- возбудимость;
- учащение пульса;
- учащение дыхания, оно становится поверхностным;
- пульс парадоксальный;
- триаду Бека (низкое АД, глухость сердечных тонов, набухшие яремные вены).
При развитии острого процесса из-за активности системы симпатоадреналовой на протяжении нескольких часов организм способен поддерживать АД, улучшать венозный возврат.
Осложнения
При неправильной или несвоевременно проведенной процедуре вероятны серьезные осложнения. Наиболее распространены четыре типа отрицательных процессов:
- развитие гематомы и септического поражения крови,
- рецидивные проявления или начало гнойной инфекции,
- некротические разрушения тканей,
- деформация носовой перегородки.
Развитие гематомы и септического поражения крови. Перегородка носа разрушается из-за возникновения на фоне сепсиса вторичных инфекций.
Некротические разрушения тканей. Носовая перегородка или области слизистых могут начать гнить. Основная причина – пережатие сосудов, питающих область. При долгом отсутствии питания ткани начинают отмирать, и регенерация становится практически невозможна.
Деформация носовой перегородки, ноздрей и других частей носа и его полости. Нос приобретает странный вид: крылья могут стать вогнутыми, просвет ноздрей стать асимметричным. Хрящ не подвергается изменениям, поэтому горбинка не возникает, но изменяются мягкие ткани.
Деформация носовой перегородки и осложнения носовой области приводят к затруднению дыхания и речи. Они серьезно влияют на внешний вид больного. Избежать осложнений можно только при обращении к квалифицированному врачу с опытом проведения подобных процедур. Если он использует нестерильные предметы или заметно нарушение правила проведения процедуры, от его услуг следует отказаться.
Диагностика
Ведением больных с подозрениями на тампонаду занимаются кардиологи или профильные хирурги. Пациенты нередко доставляются на скорой, реже госпитализируются в плановом или срочном порядке (при экссудативной форме). Обследовать человека нужно быстро, на счету каждая минута.
Примерный перечень мероприятий:
- Первичный осмотр. Отмечается снижение интенсивности сердечного толчка или полное отсутствие такового.
- Выслушивание звука. Определяется глухость тонов, неравномерность. Возможны признаки аритмии.
- Измерение артериального давления. На фоне процесса оно пониженное. Также частоты сердечных сокращений. Речь идет о выраженной тахикардии. При попытках прощупать пульс возможны проблемы: интенсивность волн недостаточна для точной фиксации показателя.
- Электрокардиография. Определяет множественные неспецифические отклонения функциональной активности, среди которых: деформация всех зубцов, уширение комплекса QRS, прочие. Наблюдается выраженная аритмия разного типа.
- Эхокардиография. Определяет расширение границ мышечного органа. Также фиксируется жидкость в перикарде. Это основной признак патологического процесса. Дополнительно визуализируется повреждение сосудов. ЭХО-КГ считается золотым стандартом диагностики тампонады сердца.
- Рентгенография грудной клетки. Для верификации диагноза и определения точных размеров кардиальных структур.

После оказания первой помощи, теми же методами (посредством эхокардиографии), проводится оценка эффективности лечения.
Благоприятный исход не гарантирует выживания, но дает надежду
Важно контролировать динамику процесса каждые несколько часов, затем частота становится реже
Спорные случаи требуют расширенной диагностики. По возможности назначается МРТ. Этот способ ставит точку в вопросе происхождения явления.
Детальные изображения демонстрируют все анатомические дефекты кардиальных структур. Возможно применение контрастного препарата на основе гадолиния.
Диагностика
| Метод | Характер изменений |
|---|---|
| Осмотр | Расширение границ сердца
Исчезновение сердечного толчка При выслушивании – глухость тонов сердца Изменения пульса, давления и дыхания (описаны в симптомах) |
| ЭКГ – изменения неспецифичны | Снижен вольтаж всех зубцов
Нарушение ритма сердечных сокращений – при ранениях мышцы сердца Признаки умеренного нарушения кровотока в миокарде |
| Рентген и (или) рентгеноскопия грудной клетки | Увеличение границ сердца (умеренное – при гемоперикарде, значительное – при тампонаде)
Отсутствие движения сердечной мышцы при сокращениях |
| Ультрасонография (УЗИ) или Эхокардиография (ЭхоКГ) – «золотой стандарт» в диагностике тампонады сердца | Наличие скопления жидкости или крови в перикарде
Определение ее количества Оценка миокарда, крупных сосудов на предмет их травматических повреждений |
Виды тампонады сердца
В зависимости от типа содержимого сумки, выделяют две формы патологического процесса:
Гемотампонада. Клинически менее распространена. Характеризуется выходом крови в перикард. Объемы зависят от интенсивности излияния.
Может развиться в итоге инфаркта, травм грудной клетки, разрыва крупных сосудов. Ассоциирована с худшим прогнозом, поскольку помимо компрессии сердца наблюдается еще и кровотечение.
В рамках срочного хирургического лечения нужно устранить сразу оба состояния, что сделать не так просто даже опытному врачу. Риск смерти составляет 60%. При резком нарастании объемов выходящей в перикард крови — почти 100%.
Экссудативная форма. Как и следует из названия, скапливается отделяемое. Какого рода — предстоит выяснить врачам.
Выпот образуется в результате воспалительных процессов в самом перикарде или сердечных структурах.
На качественную терапию есть больше времени. Исключение составляют случаи крайне агрессивных вариантов инфекционного процесса. Счет идет на часы.
Диагностика
https://youtube.com/watch?v=oXEXS68jnqU
Врач может заподозрить патологию, если у больного одновременно наблюдается ряд симптомов, но нет клиники левожелудочковой недостаточности. Пульс парадоксальный не относится к характерным признакам при тампонаде. Он может наблюдаться при хронической обструктивной болезни легких, остром приступе БА, тромбэмболии легочной артерии, ОИМ, констриктивном перикардите. Симптома может у больного не быть при сопутствующей аортальной недостаточности, дефекте межпредсердной перегородки, выраженной гипотензии, местной компрессии миокарда, вызванной кровяным сгустком.
Инструментальная диагностика:
- Эхокардиография. Выявляет небольшие объемы выпота, диастолический коллапс правых отделов сердца, нарушение скорости тока крови через клапаны при выполнении вдоха.
- Чреспищеводная эхокардиография. Выполняется, если осложнение развилось после операции на сердце, есть трудности с выявлением выпота.
- Электрокардиограмма. Не имеет специфичных изменений. Отмечается небольшая амплитуда QRS-комплекса, уплощенный зубец Т.
- Рентгенограмма органов грудной клетки. Определяет увеличенную сердечную тень, ослабление пульсации, отсутствие венозного застоя в легочной ткани.
- Катетеризация правых камер сердца. Выполняется для подтверждения диагноза и оценки нарушений гемодинамики.
- Допплерография в импульсном режиме. Определяет зависимость тока крови через сердечные клапаны от дыхательных экскурсий.
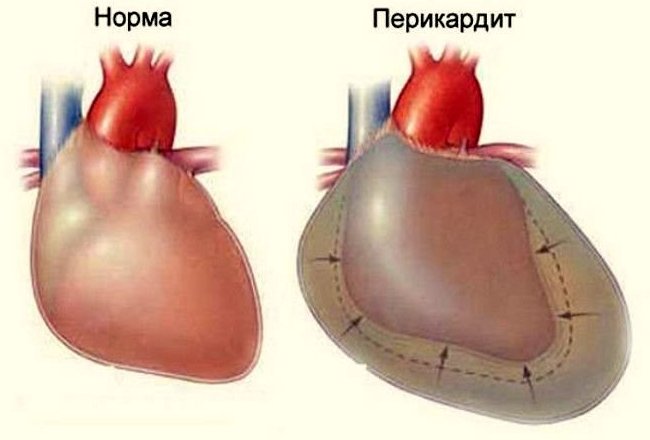
«Одёжда» сердца или перикард
Перикард
Природа хитро предусмотрела своего рода защиту сердечной мышцы, «надев» её в наружную оболочку — перикард. Эта «одежда» защищает сердечную мышцу от механических воздействий, инфекционных агентов, первой встречая их на своём пути. Она окутывает сердце неплотно, и в норме между перикардом и сердцем есть полость.
Полость имеет небольшое количество специальной жидкости серозного происхождения, своего рода смазки, облегчающей трение перикардиальных листков, её немного 20-25 миллилитров. Наружная оболочка или сердечная сумка ещё и поддерживает сердечный «мотор» — препятствует его смещению относительно других органов, не позволяет ему перенапрягаться и излишне растягиваться во время работы. Таковы важные функции наружной сердечной оболочки.
Причины патологии
При тампонаде сердца нарушение гемодинамики зависит не столько от объема жидкости, сколько от скорости ее поступления и степени вместительности перикарда. При нормальном состоянии полость перикарда вмещает в себя около 30-40 мл жидкости, а давление внутри него составляет 0 мм ртутного столба. Из-за адаптационной способности медленное поступление и накопление до 2 литров выпота в перикарде приводит к не столь выраженному повышению давления в его полости.
Известно, что в конце диастолы уровень давления в правом желудочке и предсердии равен 8 и 6 мм рт.ст., при этом в левом желудочке и предсердии – до 16 и 12 мм ртутного столба. Тампонада сердца развивается в том случае, когда давление становится одинаковым конечному диастолическому уровню давления в желудочках.
Тампонада сердца является критическим состоянием, которое обуславливается постепенным накоплением жидкости в перикарде, существенным повышением давления внутри перикарда, нарушением наполнения диастолического давления желудочков, которое приводит к резкому сокращению сердечного выброса. По своим клиническим признакам тампонада сердца может быть и острой, и носить хронический характер.
Тампонада сердца развивается из-за скопления в полости перикарда различной по характеру жидкости и газа. Жидкость, скапливаемая в полости, может быть представлена в виде: крови, лимфы, гнойного содержимого, транссудата и экссудата.
Зачастую, острая тампонада сердца развивается из-за гемоперикарда – кровотечения в полость перикарда, развивающегося при закрытых или открытых травмах грудной клетки или сердца. Также она может развиваться из-за вмешательств на органы грудной клетки (биопсия миокарда, установка венозного центрального катетера, исследование сердца с помощью зонда, операции на органы дыхания или сердечной системы).
Как уже было сказано, суть патологического процесса заключается в сдавливании собственно кардиальных структур экссудатом или кровью. Тампонада развивается в результате нескольких моментов. Наиболее частый вариант — полученная травма грудной клетки с повреждением самого сердца или перикарда. Возникает масс-эффект.
В норме количество серозной жидкости в полости сумки составляет 25 мл или чуть менее того, зависит от размеров органа (у женщин объем ниже). При нормальном положении вещей давление в перикарде определяется нулем. По мере накопления экссудата или крови оно повышается. Постепенный рост количества не приводит к сиюминутному критическому состоянию. Сумка может вместить до литра жидкости, если процесс течет постепенно.
Как только показатель давления в перикарде сравнивается с таковым в желудочках, наступает остановка сердца без возможности срочной реанимации. Это почти гарантированная смерть больного.
Тампонада сердца может развиваться при скоплении в перикардиальной полости различного по характеру выпота (крови, гноя, экссудата, транссудата, лимфы), а также газа. Наиболее часто острая тампонада сердца возникает при гемоперикарде – кровотечении в полость перикарда, развивающемся при открытых и закрытых повреждениях грудной клетки и сердца;
| Заболевания | Наиболее частые случаи |
| Инфекционные заболевания | Возникновение патологии могут спровоцировать затяжные или запущенные заболевания:
|
| Злокачественные опухоли | Чаще всего на возникновение тампонады влияет онкология:
|
| Заболевания эндокринной системы и соединительной ткани | Наблюдается у людей, больных красной волчанкой. Но также встречается при микседеме, ревматоидном артрите. |
| Метаболические нарушения | Проявляться при хронических заболеваниях почек и диабете. |
Гемотампонада возникает из-за механических повреждений или болезней сердца, ведущих к нарушению целостности сердечной мышцы.
Вызвать ее появление могут осложнения после операций, травмы грудной клетки, разрыв миокарда с триадой Бека (в этом случае, причиной может быть, как повреждения грудной клетки при травмах или ранениях, так и стресс, приобретенные или врожденные заболевания):
- Проникающие и непроникающие ранения;
- Инфаркт миокарда, врожденные пороки развития, опухоли и т. д.;
- Расслоение или разрыв аорты/сосудов.
Передняя тампонада носа
Осуществлять переднюю блокировку сосудов носа легче всего. Достаточно использовать несколько (2–3 для взрослого человека) турунд длиной 5 см. Они должны быть обработаны антисептиком (перекись водорода 3%) и вазелином для облегчения движений.
При помощи пинцета тампоны вводят сначала в глубину носа, затем в передние части. При эффективном проведении манипуляций кровь остановится и прекратит свое течение как по горлу, так и из ноздрей.
Перед началом процедуры пациент принимает седативное или обезболивающее средство, поскольку проведение любых предметов через слизистую вызывает болезненные ощущения.
Симптомы тампонады сердца
Клинические проявления тампонады сердца обусловлены резким снижением насосной функции сердца и сердечного выброса. Жалобы, предъявляемые больными при тампонаде сердца, обычно не специфичны: тяжесть в грудной клетке, нарастание одышки, чувство «страха смерти», резкая слабость, обильный холодный пот. При осмотре больного отмечается цианоз кожных покровов, психомоторное возбуждение, тахикардия, учащенное поверхностное дыхание, выраженный парадоксальный пульс, артериальная гипотония, глухие тоны сердца. При острой тампонаде сердца за счет мощной активации симпатоадреналовой системы в течение нескольких часов может поддерживаться АД и наблюдаться улучшение венозного возврата.
При постепенном развитии (хроническом течении) клинические симптомы тампонады сердца схожи с проявлениями сердечной недостаточности: больных беспокоят одышка при нагрузке и в положении лежа (ортопноэ), слабость, потеря аппетита, набухание яремных вен, болезненность в правом подреберье, гепатомегалия, асцит. Декомпенсация застоя в большом круге кровообращения при хронической тампонаде сердца приводит к развитию шокового состояния.
Гемодинамика при тампонаде сердца
Нарушения гемодинамики при тампонаде сердца зависят не столько от объема, сколько от скорости поступления жидкости и степени растяжимости перикарда. В норме в полости перикарда содержится примерно 20-40 мл жидкости, внутриперикардиальное давление составляет около 0 мм.рт.ст. Благодаря адаптационной способности перикарда медленное накопление до 1000-2000 мл выпота приводит обычно к незначительному изменению внутриперикардиального давления.
При внезапном поступлении в полость перикарда даже небольшого количества (более 100-200 мл) экссудата может произойти резкий подъем внутриперикардиального давления, приводящий к сдавлению сердца и интраперикардиально расположенных участков верхней и нижней полых вен. Создается препятствие притоку крови в желудочки, что ведет к снижению их наполнения во время диастолы, уменьшению ударного объема и сердечного выброса.
В норме в конце диастолы давление в правом предсердии и желудочке равняется около 7 и 5 мм рт. ст. соответственно, в левом предсердии и желудочке — до 14 и 12 мм рт. ст. Тампонада сердца развивается, когда внутриперикардиальное давление становится равным конечному диастолическому давлению (КДД) в желудочках.
Характерное для тампонады сердца повышение центрального венозного давления (ЦВД), повышение ЧСС и увеличение периферического сопротивления является компенсаторным механизмом, направленным на сохранение адекватного наполнения сердца и его выброса. Тампонада сердца с низким внутриперикардиальным давлением может возникать при снижении внутрисосудистого объема (гиповолемии) у обезвоженных пациентов в критическом состоянии.