Яремная вена
Содержание:
- Какие симптомы беспокоят пациента при нарушении кровотока по полым венам?
- Система сосуда
- Классификация вен
- Патологии
- Нижняя и верхняя полые вены: синдром, система и что это такое?
- Венозные магистрали международного значения
- IV. Анатомия лимфатической системы (systema lymphaticum)
- Общая характеристика
- Что представляет собой артериальное давление
- Патологии
Какие симптомы беспокоят пациента при нарушении кровотока по полым венам?
Основной патологией кавальных вен считается их полная или частичная непроходимость (окклюзия). Нарушение оттока крови по этим сосудам приводит к повышению давления в сосудах, затем и в органах, от которых не производится адекватный отток, их расширению, транссудации (выхода) жидкости в окружающие ткани и снижению возврата крови к сердцу.
Главные признаки нарушения оттока по полым венам:
- отеки;
- изменение цвета кожных покровов;
- расширение подкожных анастомозов;
- снижение артериального давления;
- нарушение функции органов, от которых не осуществляется отток.
Эта патология чаще встречается в возрасте от 30 до 60 лет (у мужчин в 3-4 раза чаще).
Факторы, провоцирующие формирование кава-синдрома:
- экстравазальная компрессия (сдавливание извне);
- прорастание опухолью;
- тромбоз.
Причины нарушения проходимости ВПВ:
- Онкологические заболевания (лимфома, рак легких, молочной железы с метастазированием, меланома, саркома, лимфогранулематоз).
- Аневризма аорты.
- Увеличение щитовидной железы.
- Инфекционное поражение сосуда – сифилис, туберкулез, гистиоплазмоз.
- Идиопатический фиброзный медиастинит.
- Констриктивный эндокардит.
- Осложнение лучевой терапии (спаечный процесс).
- Силикоз.
- Ятрогенное поражение – закупорка при длительной катетеризации или кардиостимулятором.
Симптомы окклюзии ВПВ:
- тяжелая отдышка;
- боль в груди;
- кашель;
- приступы удушья;
- охриплость голоса;
- набухание вен грудной клетки, верхних конечностей и шеи;
- одутловатость, пастозность лица, отек верхних конечностей;
- цианоз или полнокровие верхней половины грудной клетки и лица;
- утрудненное глотание, отек гортани;
- носовые кровотечения;
- головная боль, шум в ушах;
- снижение зрения, экзофтальм, повышение внутриглазного давления, сонливость, судороги.
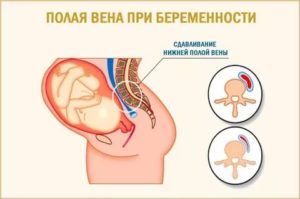
Дополнительно отягощает ситуацию увеличение объема циркулирующей крови необходимой для питания плода.
В результате сдавления сосудов наблюдается:
- снижение венозного возврата крови к сердцу;
- ухудшение насыщения крови кислородом;
- снижение сердечного выброса;
- венозный застой в венах нижних конечностей;
- высокий риск тромбоза, эмболии.
Симптомы аорто-кавальной компрессии (возникают в положении лежа на спине чаще в III триместре):
- головокружение, общая слабость и обморок (вследствие падения артериального давления ниже 80 мм рт. ст.);
- ощущение нехватки кислорода, потемнение в глазах, шум в ушах;
- резкая бледность;
- сердцебиение;
- тошнота;
- холодный липкий пот;
- отеки нижних конечностей, проявление сосудистой сетки;
- геморрой.
Такое состояние медикаментозного лечения не требует. Беременной нужно соблюдать ряд правил:
- не лежать на спине после 25 недели беременности;
- не выполнять упражнения в положении лежа;
- отдыхать на левом боку или полусидя;
- использовать на период сна специальные подушки для беременных;
- ходить пешком, плавать в бассейне;
- в родах выбрать положение на боку или стоя на корточках.
Тромбоз
Закупорка верхней полой вены тромбом чаще вторичный процесс, обусловленный опухолевым разрастанием в легких и средостении, последствием мастэктомии, катетеризации подключичной или яремной вен (исключение – синдром Педжета-Шреттера).
В случае полной окклюзии просвета стремительно возникает:
- цианоз и отек верхней части туловища, головы и шеи;
- невозможность принять горизонтальное положение;
- сильная головная и загрудинная боль, усиливающаяся при наклоне тела вперед.
Причины тромбоза нижней полой вены:
- Первичные: Опухолевый процесс.
- Врожденные дефекты.
- Механические повреждения.
Вторичные:
- Прорастание стенки сосуда опухолью.
Длительное сдавление вены извне.
Восходящее распространение тромба из нижних отделов (наиболее частая причина).
Клинически различают такие виды тромбоза НПВ:
- Дистального сегмента (наиболее частая локализация). Симптоматика выражена в меньшей степени по причине хороших компенсаторных возможностей коллатерального кровотока. У пациента развиваются признаки илеофеморального тромбоза – нарастающий отек щиколоток, распространяющийся на всю конечность, нижнюю половину живота и поясницу, цианоз, распирающие ощущения в ногах.
- Почечного сегмента. Протекает тяжело, имеет высокую летальность и требует хирургической коррекции. Клинически проявляется в виде резкой боли в пояснице, олигурии, наличием белка в моче, микрогематурией, рвотой, нарастающей почечной недостаточностью.
- Печеночного сегмента. Развивается клиника супрагепатической портальной гипертензии: увеличение размеров органа, желтуха, асцит, проявление венозных сплетений на передней поверхности живота, варикозное расширение вен нижней трети пищевода (с риском желудочно-кишечного кровотечения), спленомегалия.
Система сосуда
Строение приточной системы воротной вены намного более сложное, чем у расположенных в брюшной полости сосудов венозного русла. Она собирает кровь от непарных органов брюшной полости через три основных притока:
- Верхнюю брызжеечную, куда впадают более мелкие ответвления системы воротной вены, идущие от тощей и подвздошной кишки, восходящей и поперечной части толстого кишечника, поджелудочной железы, 12-перстной кишки и червеобразного отростка, сальника и т. д.;
- Селезеночную, которая сливается с верхним брызжеечным сосудом в области задней стороны головки поджелудочной железы, короткими желудочными, желудочно-сальниковыми сосудами;
- Нижнюю брызжеечную, которая образована из слияния прямокишечной, сигмовидной, левой ободочной трубки, и имеет практически вертикальное направление от прямой кишки, откуда в верхней части вена направляется в селезеночную, а иногда напрямую в верхнюю брызжеечную, где окончательно сливается с системой воротной вены.
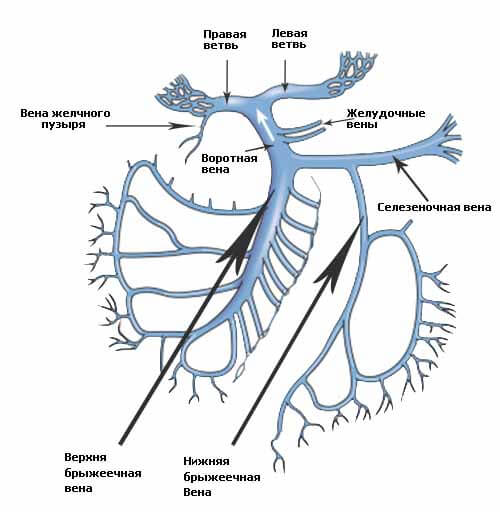 Отдел системы, находящийся в толще печеночно-дуоденальной связки, длина которой составляет около 4 см, принимает кровь от желчнопузырной обеих желудочных сосудов (левого и правого), а также от препривратниковой сети. В этом отделе бассейна присутствуют анастомозы с пищеводными сосудистыми ответвлениями. Здесь же, вблизи круглой печеночной связки, располагаются околопупочные кровеносные трубки, соединенные анастомозами с надчревными ответвлениями системы.
Отдел системы, находящийся в толще печеночно-дуоденальной связки, длина которой составляет около 4 см, принимает кровь от желчнопузырной обеих желудочных сосудов (левого и правого), а также от препривратниковой сети. В этом отделе бассейна присутствуют анастомозы с пищеводными сосудистыми ответвлениями. Здесь же, вблизи круглой печеночной связки, располагаются околопупочные кровеносные трубки, соединенные анастомозами с надчревными ответвлениями системы.
Входящие в систему воротной вены сосуды сливаются у ворот печени, где основная трубка делится на правую и левую ветвь, и далее на еще более тонкие ответвления, постепенно переходящие в междольковые прекапилляры. Пронизывая оболочку долек, они разделяются на довольно широкие капилляры, впадающие в центральный венозный сосуд. На выходе из долек трубки сливаются и образуют от 3 до 4 печеночных сосудов.
Классификация вен
Классификация вен по расположению
Основываясь на разном расположении, различают следующие виды вен:
- поверхностные
- глубокие
Поверхностные находятся совсем не глубоко в теле человека, практически под кожей. Их легко можно увидеть, они просвечиваются под кожей.
Глубокие спрятаны в глубине тела человека, видеть их уже нельзя.
Между венами, находящимися в органах есть очень много анастомозов. Поэтому вены, которые находятся в органах, формируют целые венозные сплетения.
Анастомоз — это соединение, соустье между сосудами, полыми органами или полостями.
Вены отличаются от артерий низким внутренним давлением (15-20 мм рт. ст.) и небольшой скоростью кровотока (до 10 мм в с). Поэтому вены отличаются плохой эластичностью и огромной способностью к растяжению.
Об артериальных и прочих сосудах вы имеете возможность прочитать вот в этих статьях:
- «Что такое артерии»
- «Система сосудов человека»
Что касается устройства вен и количества мышечных элементов в их стенках, то это целиком обусловлено расположением сосуда.
Если венозный сосуд размещается в выше сердца, то кровь, следуя к сердцу, следует вниз. Такое продвижение проходит, повинуясь силе ее собственной тяжести. Эти вены не нуждаются в особых усилиях, чтобы передвигать кровь в нужном направлении.
Именно поэтому в венах верхней половины тела (тех, которые расположены выше сердца) нет ни значительного слоя мышечных волокон, ни системы клапанов (о них я расскажу чуть позже).
Совсем другое дело, если вена находится в нижней части тела. В этом случае для того чтобы продвинуть кровь, нужно преодолеть силу тяжести. Причем сердце в этом случае не помощник. Ведь сила сердечного толчка, дойдя до вен, практически гаснет (именно поэтому мы не ощущаем пульса на венах). Сосудам приходится справляться с силой тяжести самостоятельно.
Именно поэтому в их стенках находится очень много мышечных волокон, а внутри — целая система клапанов.
Классификация вен по строению стенки
По устройству стенок и по наличию мышечных элементов в них вены классифицируют на две группы:
- волокнистые
- мышечные
Вены мышечные делятся еще на три класса:
- со слабой выраженностью мышечной части
- со средней выраженностью
- с наличием мощных мышечных структур
Патологии
Для вены Галена характерны два специфических патологических поражения, которые нередко сочетаются друг с другом:
- Аневризма. Представляет собой патологическое расширение сосуда вследствие гипоплазии мышечно-эластичного (среднего) слоя сосудистой трубки. Эта аномалия характерна для детей первого года жизни. Она развивается вследствие чрезмерного растяжения сосудистой стенки при повышении внутричерепного давления. Аневризма может быть диффузной, то есть с множественными выпячиваниями по ходу сосуда, или мешковидной, когда такое выпячивание одно, но очень крупное.
- Артериовенозная мальформация (АВМ). Под мальформацией вены Галена понимают формирование клубка из артерий и вен в области аневризмы большой вены мозга. Они делятся на муральные и хориоидальные. Для первых характерно наличие фистул, через которые артерии открываются в аневризму вены Галена. Для хориоидальных мальформаций характерно наличие фистул-протоков из церебральных и дуральных артерий непосредственно в вену Галена.
Все перечисленные патологии опасны тем, что создают постоянно нарастающее давление на окружающие ткани головного мозга. В результате этого процесса начинаются атрофические процессы мозговых тканей, нарушается венозный и ликворный отток, желудочки мозга чрезмерно наполняются жидкостью, начинается желудочковая гидроцефалия.
Заболевание в 90% случаев диагностируется у детей первого года жизни.
Проявляются обе патологии рядом специфических симптомов:
- эпилептическими припадками;
- задержкой психического и психомоторного развития малыша;
- обширной неврологической симптоматикой (нарушение сна, боли или нарушение чувствительности, двигательной активности конечностей);
- незаращением «родничка» (овального отверстия на своде черепа у новорожденных).
У подавляющего большинства младенцев с такими аномалиями наблюдается острая сердечная недостаточность, которая иногда обнаруживается еще во время внутриутробного развития.
Единственным эффективным методом лечения АВМ вены Галена является эндоваскулярная операция, известная как выключение АВМ. Она проводится в возрасте до 5 месяцев, а при наличии прогрессирующей сердечной недостаточности сразу после рождения малыша. В процессе микрохирургической операции врач устанавливает шунт, который минимизирует сообщение артерий с большой веной мозга. Даже если в процессе операции не удалось закрыть все фистулы, состояние пациентов обычно улучшается.
Нижняя и верхняя полые вены: синдром, система и что это такое?
Кровеносная система считается одной из важнейших компонентов организма, поскольку по ней проходит транспортировка крови, которая доставляет органам питание.
Когда происходит поражение даже маленького капилляра, то он не может уже работать в полном объеме, а если страдают полые вены, то последствия могут быть самыми печальными.
Данная статья расскажет о том, что такое полые вены, каковы их функции и рассмотрим, какие патологии могут быть у данных систем.
Что представляет верхняя полая вена?
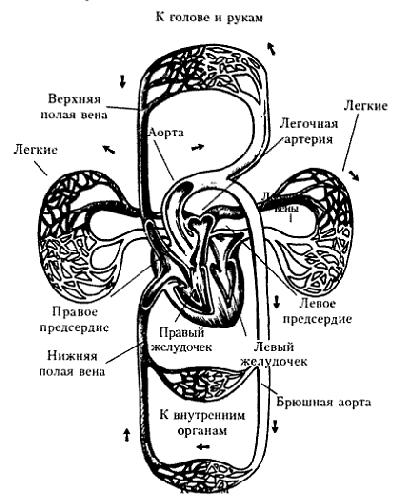
Верхняя полая вена – это жила, находящаяся на передней стенке сердца. Она входит в состав большого круга кровообращения и образовывается за счет слияния сосудов, исходящих из обеих сторон плеча. С одной ее стороны располагается отрезок аорты, а с другой находится плевра.
Даже при небольших изменениях происходит сдавливание и, как следствие, ухудшение функционирования. Длина ее колеблется от 5 до 8 см, а диаметр –от 20-25 мм.
Притоком этой жилы является непарный сосуд, снабженный двумя клапанами, которые расположены в конечном участке, где происходит сбор крови от жил, находящихся посреди ребер. Другие сосуды, от которых поступает кровь к верхней полой вене,лишены клапанов и характеризуются низким давлением.
Система верхней полой вены
Система верхней полой вены имеет следующие части:
- Верхняя полая вена. Является частью данной системы.
- Непарная часть. С впадающими сосудами из грудной области.
- Полунепарная. Начинается из полости живота и проходит по местоположению непарной вены, куда и вливается в районе 7 позвонка грудной клетки.
- Межреберные. Одновременно с артериями создают пучки сосудов. Они собирают вены со спиной ветви: с позвоночника и спинного мозга.
- Плечеголовная. Возникает путем соединения яремной и подключичной жил, куда впадает кровь из таких областей, как гортань, пищевод, трахея, голова и шея.
- Внутренняя яремная часть. Проходит вдоль шеи одним ходом с сонной артерией. Она собирает кровь из шеи, головы, жевательных мышц, челюсти, языка, глотки, щитовидной железы.
- Наружная яремная. Образуется благодаря соединению задней ушной и задней челюстных жил. По ней отходит кровь от шеи, затылка.
Синдром верхней полой вены
Синдром верхней полой вены – это патологическое состояние, в основе которого лежит тромбоз данного участка, нарушающий выход венозной крови от плеча, верхней половины тела, головы. Данное заболевание, от которого страдает верхняя полая вена, чаще всего встречается у мужского населения от 30 до 60 лет, часто оно приводит к летальному исходу.
Синдром верхней полой вены
Нередко с данным синдромом встречаются пульмонологи, хирурги, онкологи, флебологи и кардиохирурги, так как этот сосуд окружен такими структурами, как: аорта, грудная стенка, бронхи, трахея, лимфоузлы. Благодаря этому синдрому в этом участке кровообращения сильно увеличивается давление, которое вызывает такие симптомы, как:
- одышка;
- отечность;
- удушье;
- охриплость;
- боль в грудной клетке;
- головная боль;
- шум в голове;
- потеря сознания.
Данный синдром вызывает довольно серьезные последствия, а именно:
- отечность головного мозга;
- повышенное внутричерепное давление;
- инсульт;
- тромбообразование в сосудах головного мозга.
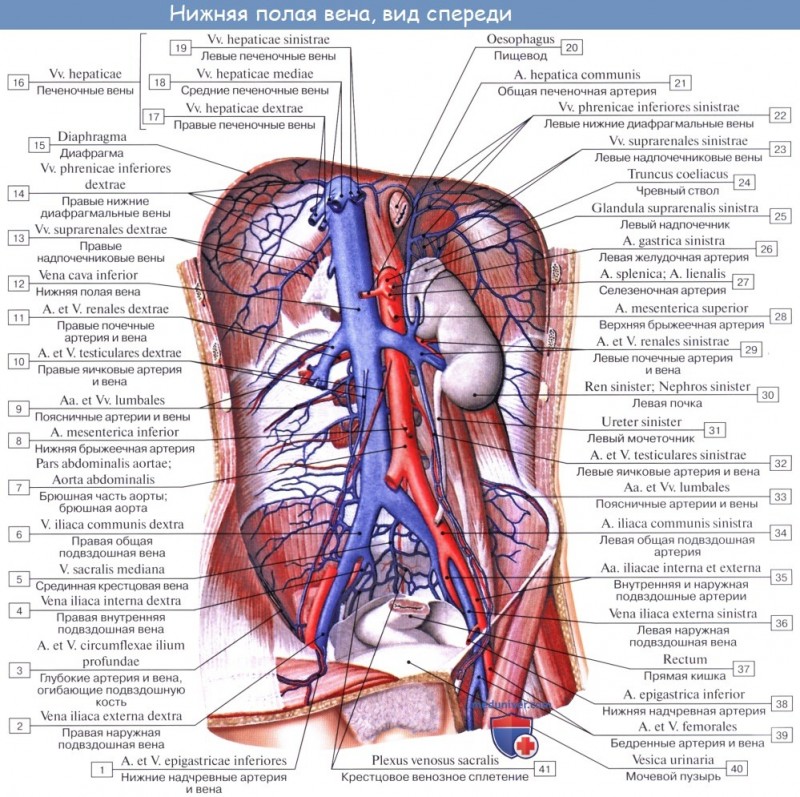
Что представляет нижняя полая вена?
Этот участок кровообращения образуется от соединения подвздошных жил с левой и правой стороны в районе 4-5 позвонка поясницы. Он имеет длину около 20 см, диаметр 3,5 см и является довольно крупным сосудом.
https://www.youtube.com/watch?v=BPYnZHWeKYw
Нижняя полая вена направлена направо вверх по печеночной борозде, одновременно принимая кровь из жил печени. После чего проходит черезгрудную полость сквозь окно диафрагмы и поступает в правое предсердие, где она утолщается.
Отзыв нашей читательницы – Алины Мезенцевой
Недавно я прочитала статью, в которой рассказывается о натуральном креме «Пчелиный Спас Каштан» для лечения варикоза и чистки сосудов от тромбов. При помощи данного крема можно НАВСЕГДА вылечить ВАРИКОЗ, устранить боль, улучшить кровообращение, повысить тонус вен, быстро восстановить стенки сосудов, очистить и восстановить варикозные вены в домашних условиях.
Я не привыкла доверять всякой информации, но решила проверить и заказала одну упаковку. Изменения я заметила уже через неделю: ушла боль, ноги перестали “гудеть” и отекать, а через 2 недели стали уменьшаться венозные шишки. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Читать статью –>
Данная система считается самой мощной, поскольку на нее приходится около 70% всей венозной крови организма.
Этот сосуд выполняет функцию сбора крови из органов малого таза, живота, бедер, органов брюшной полости, нижних конечностей.
Венозные магистрали международного значения
Ширина вен колеблется от 1 мм до 2 см. Самые тонкие сосуды получают кровь из артерий, а потом доставляют её к широким венам. Именно по ним кровоток движется до самого сердца.
У каждого типа вен своя функция.
Яремная вена
Это сосуды на шее, которые перекачивают кровь от мозга и лица к сердцу. Главные яремные вены:
- Наружная
- Внутренняя
Наружная яремная вена перекачивает кровь из поверхностных тканей шеи, мозга и лица в субклавиальные вены. Она заметна при крике и пении.
Внутренняя яремная вена выводит кровь из черепа и потому более широкая, чем наружные сосуды.
Лёгочные вены
Среди всей венозной системы эти сосуды больше других отличаются от своих собратьев.
Вены перекачивают кровь без кислорода.
Мы уже упоминали об этом.
Лёгочные вены — исключение из правила, поскольку они доставляют кровь с кислородом от лёгких к сердцу. Соединяют левое предсердие с лёгкими. По две вены на лёгкое:
- Правая нижняя
- Правая верхняя
- Левая нижняя
- Левая верхняя
Ещё лёгочные вены соединены с поверхностными и глубокими бронхиальными венами.
Воротная вена
По этому сосуду кровь из селезёнки и кишечника течёт в печень. Она не соединена с сердцем и не считается настоящей веной. Впрочем, её роль важна. По ней движется до 75% кровотока в печени. Также она — крупный сосуд, до 8 см в длину и до 1,5 см в ширину.
Воротная вена поставляет в печень кровь, которая богата питательными веществами. Есть в ней и токсичные примеси. Печень фильтрует токсичные вещества и пропускает дальше чистую, полезную кровь.
Воротная вена не у всех людей одинакова. Иногда она расщепляется на 2 сосуда — левый и правый, а потом соединяется с печенью.
Верхняя полая вена
Крупный сосуд без клапанов, который перекачивает кровь из верхней половины тела в правое предсердие. Его диаметр достигает 2 см, а длина 7 см.
Вся кровь из головы, рук и грудной клетки объединяется в верхней полой вене и через неё попадают в сердце.
Клапанная система в сосуде не нужна. Сила тяжести не препятствует кровотоку, и он движется только в одном направлении.
Нижняя полая вена
Сосуд соединён с венами ног и правым предсердием. Нижняя полая вена перекачивает тёмную венозную кровь без кислорода.
На венозных стенках — клапанная система.
Клапаны задерживают кровь, которая стекает вниз из-за силы притяжения.
По нижней полой вене течёт огромное количество крови, а её повреждение вызывает смертельную кровопотерю.
Подвздошная вена
Вена расположена на уровне живота, возле 5-го поясничного позвонка. Она соединена с половыми органами. Сплетения сосудов формируются в анальном отверстии, предстательной железе, мочевом пузыре, матке и влагалище.
Подвздошная вена получает кровь из половых органов и нижних конечностей, а потом передаёт её дальше, в нижнюю полую вену.
Бедренная вена
Так называется крупный сосуд в ногах, который соединён с подвздошной веной. Его подпитывают подколенные вены. Вся кровь из кожи и мышц бедра проходит через бедренный сосуд.
Нарушение кровотока в вене может привести к лёгочной эмболии и тромбозу.
Подколенная вена
Подколенный сосуд начинается с места, где соединяются полые задние и передние большеберцовые вены. Чуть выше в него втекает кровь из мышечных вен.
Венозные стенки с клапанами.
Как и в других сосудах ног, кровь здесь перекачивается с помощью клапанной системы, которая позволяет ей двигаться только к сердцу.
Подкожная большая вена ноги
Крупный сосуд под поверхностью кожи. Известен как самая длинная вена — начинается на верхней стороне ступни и заканчивается на уровне бедра, где соединяется с бедренной веной. Содержит от 10 до 20 клапанов.
Скрытая малая вена ноги
Небольшие подкожные сосуды, которые начинаются у мизинца. Проходят по нижней части ног и движутся вверх, пока не соединяются с подколенной веной в области колена.
Короткий факт.
Рядом с малой веной ноги тянется икроножный нерв — главный нерв в этой части тела.
IV. Анатомия лимфатической системы (systema lymphaticum)
- Лимфатическая система ( systema Lymphaticum ). Функция, строение лимфатической системы.
- Лимфатические (или лимфоносные) сосуды.
- Лимфатические узлы (nodi lymphatici).
- Грудной проток (ductus thoracicus). Топография, строение грудного протока.
- Правый лимфатический проток ( ductus lymphaticus dexter ). Топография, строение правого лимфатического протока.
- Лимфатические узлы и сосуды нижней конечности ( ноги ). Топография, строение, расположение лимфатических узлов и сосудов ноги.
- Лимфатические узлы и сосуды таза. Топография, строение, расположение лимфатических узлов и сосудов таза.
- Лимфатические узлы и сосуды брюшной полости ( живота ). Топография, строение, расположение лимфатических узлов и сосудов брюшной полости ( живота ).
- Лимфатические узлы и сосуды грудной клетки. Топография, строение, расположение лимфатических узлов и сосудов грудной клетки.
- Лимфатические узлы и сосуды верхней конечности ( руки ). Топография, строение, расположение лимфатических узлов и сосудов верхней конечности ( руки ).
- Лимфатические узлы и сосуды головы. Топография, строение, расположение лимфатических узлов и сосудов головы.
- Лимфатические узлы и сосуды шеи. Топография, строение, расположение лимфатических узлов и сосудов шеи.
- Закономерности распределения лимфатических сосудов и лимфатических узлов.
- Коллатеральный ток лимфы ( лимфоток ).
- Рентгенография лимфатических сосудов и узлов. Рентгенологический метод исследования лимфатической системы. Рентгенолимфография.
Общая характеристика
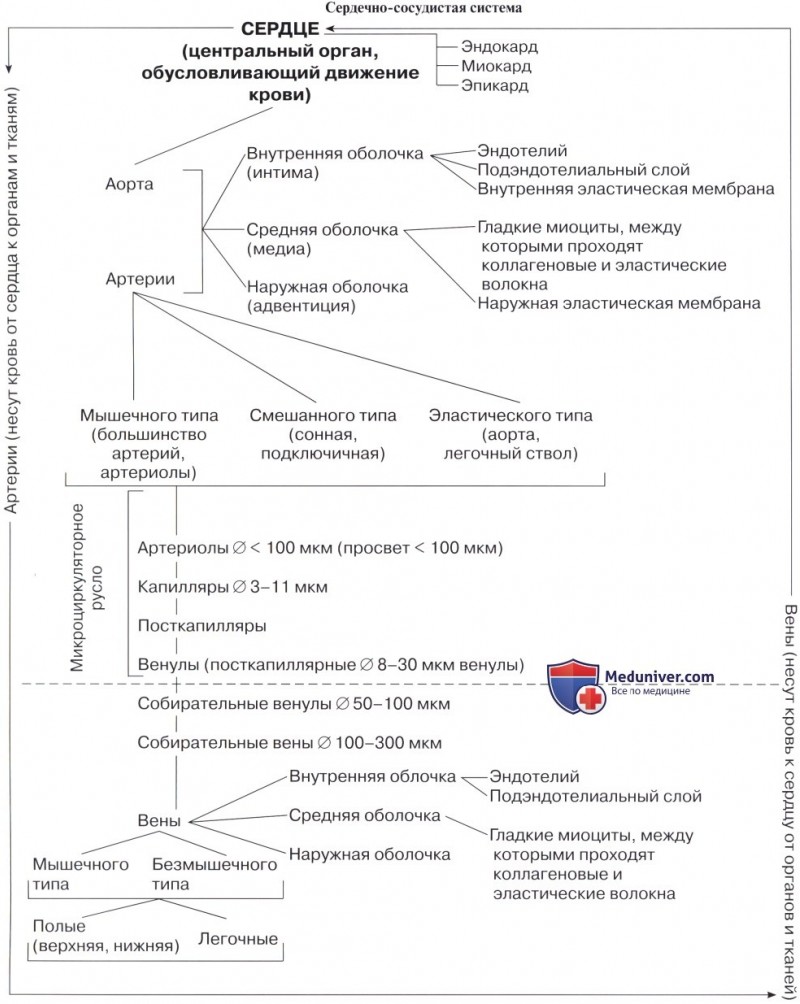
В отличие от артерий вены не разносят кровь к органам и тканям организма, а собирают её от них и несут в противоположном направлении по отношению к артериям: от периферии (тканей и органов) к сердцу. Стенка вен построена по потому же плану, что и стенки артерий. Однако, стенки вен тоньше и менее эластичны (благодаря чему пустые вены спадаются), чем у артерий, поскольку кровяное давление в венах низкое (15—20 мм рт. ст.). Вены широко анастомозируют между собой, порой образуя венозные сплетения (обычно у органов). Соединяясь друг с другом, более мелкие вены в конечном итога образуют крупные венозные стволы — вены, впадающие в сердце.
Отток венозной крови начинается по посткапиллярным венулам, которые продолжаются в вены. Движение крови по венам осуществляется благодаря присасывающему действию сердца и тому, что в грудной полости каждый раз во время вдоха возникает отрицательное давление из-за разности давления в полостях, сокращению мускулатуры органов и ряду других факторам. Обратному оттоку венозной крови по венам препятствуют венозные клапаны (лат. valvulae venosae), являющиеся особенностью венозной стенки. Клапаны образованы складками эндотелия, содержащими слой соединительной ткани. Клапаны обращены своими свободными краями в сторону оттока к сердцу и таким образом не препятствуют оттоку крови в этом направлении, но вместе с тем могут препятствовать её обратному току. Также клапаны вен предохраняют сердце от излишних затрат энергии на преодоление колебательных движений крови, которые возникают в венозном русле под воздействием различных внешних факторов (колебания атмосферного давления, мышечное сжатие и др.). Вены внутренних органов, головного мозга и его оболочек, подчревные, подвздошные, нижняя и верхняя полая и лёгочной ствол — клапанов не имеют.
Для вен характерными являются определённые особенности их ангиоархитектоники — порядка их формирования, соотношения их притоков и соединение между собой, распределения по участкам телам. Различают поверхностные и глубокие вены, которые соединяются между собой большим количеством анастомозов, которые обеспечивают лучший отток крови при его нарушении в неудобной позе тела или при патологиях. Поверхностные вены залегают в подкожной клетчатке, обеспечивают терморегуляцию кожных покровов тела. Глубокие вены залегают параллельно артериям по их ходу, имеют в анатомической номенклатуре одинаковые с ними названия и, объединяясь с нервными стволами, образуют сосудисто-нервные пучки. Каждая артерия сопровождается 2-3 одноимёнными глубокими венами, благодаря чему ёмкость вен в 2-3 раза больше ёмкости артерий.
Что представляет собой артериальное давление
Именно об артериальном давлении часто приходится слышать обывателям, поэтому ему уделяют самое большое внимание. Действительно, артерии являются важными сосудами, нормальное функционирование которых жизненно необходимо для человека
Нормальное артериальное давление показывает, что кровь может снабжать кислородом и питательными элементами весь организм.
Все кровеносные сосуды делятся на вены и артерии. Когда по ним проходит кровь, создается давление. Артериальное давление появляется в результате работы красной жидкости, проходящей по артериальным сосудам, причем его показатели зависят от степени эластичности этих сосудов. Известно, что мышцы нашего сердца выполняют сокращение не менее 60 раз в минуту при нормальной жизнедеятельности. Такой показатель необходим для того, чтобы все тело успешно снабжалось питательной жидкостью.
При измерении артериального давления регистрируют систолический и диастолический показатели. Первый показатель — это систолическое артериальное давление. Его нормой считается 120 мм рт. ст. Для диастолического давления норма составляет 80 мм рт. ст. Когда происходит увеличение давления, регистрируют систолу. При снижении давления и расслаблении сердечной мышцы регистрируется диастолическое артериальное давление.
Патологии
В норме воротная вена печени сохраняет однородную толщину стенок, ее просвет остается чистым и хорошо проходимым для крови. Однако, в ряде случаев этот сосуд сужается или расширяется, на его стенках появляются отложения компонентов крови, то есть образуются тромбы. Все эти явления приводят к тяжелым последствиям для здоровья человека.
Все заболевания этого раздела кровеносной системы можно разделить на врожденные и приобретенные. Среди врожденных наиболее часто встречается аплазия, при которой вена увеличена, а также стеноз, при которой фрагмент трубки сужается из-за обилия клеток соединительной ткани. В обоих случаях она утрачивает способность выполнять свои функции, что отражается на функционировании очистительной системы организма.
Менее распространенная врожденная патология — кавернома — является следствием тромбоза трубки. Она возникает как следствие стремления организма восстановить кровоток в пораженной области. Так как вена остается почти полностью перекрытой сгустками крови, в обход нее формируется сеть дополнительных сосудов. В медицине этот процесс известен под названием реканализация. Несмотря на то, что направление кровотока таким образом улучшается, функции очищения крови от чужеродных агентов в печени выполняются недостаточно хорошо.
Врожденные пороки воротной вены не сопровождаются выраженной и однозначной симптоматикой. Заподозрить эти заболевания можно по замедленному физическому развитию ребенка, появлении желтухи у грудничка, симптомам общей интоксикации организма.
Наибольшую опасность для здоровья пациента несут тромбоз и гиперплазия стенок воротной вены. Даже обнаруженные вовремя, эти заболевания не проходят бесследно, так как влекут трудно устранимые или необратимые изменения печени и венозного кровотока в целом. Это значит, что, столкнувшись с ними однажды, человек всю жизнь будет вынужден корректировать образ жизни, питание и принимать лекарственные препараты.
Тромб или гиперпластическое новообразование в просвете вены приводит к хронической венозной недостаточности печени и нарушению кровоснабжения кишечника. В результате питательные вещества не могут достигнуть всех органов и тканей, так как усваиваются плохо. Кроме того, кровь не очищается в тканях печени, на фоне дефицита питательных веществ наблюдается общая интоксикация организма.
Наиболее опасным последствием тромбоза воротной вены считается портальная гипертензия. Повышение давления крови практически не поддается коррекции лекарственными препаратами. Наряду с колебаниями показателей АД у пациентов наблюдается скопление большого объема жидкости в брюшной полости, увеличение вен, идущих по поверхности брюшины, а также сосудов пищевода. Осложняется патология регулярными внутренними кровотечениями.
Наряду с постоянно наблюдающимися тупыми болями в области печени и средней части живота пациенты предъявляют жалобы на отсутствие аппетита, общий упадок сил. Специалисты отмечают стремительную потерю веса, увеличение печени и селезенки. В особо тяжелых случаях ткани печени замещаются соединительными клетками, развивается цирроз. При отсутствии своевременной диагностики и лечения тромбоз воротной вены имеет крайне неблагоприятные прогнозы.