Приступ панкреатита симптомы чем снять боль
Содержание:
Характер питания
Что можно кушать после приступа панкреатита? Важную роль в успешном выздоровлении пациента играет соблюдение специальной диеты. Это позволит снизить нагрузку на поджелудочную железу и достичь стабилизации самочувствия.
После обострения панкреатита есть можно не раньше чем через 2–3 дня. При этом нужно начинать с употребления небольшого количества пищи. Еда должна быть перетертой и не горячей. Кушать надо часто — до 5–6 раз в день.
Лечение с помощью диеты предполагает применение блюд, приготовленных на пару, запеченных или отваренных. Ни в коем случае нельзя есть жареное, копченое или маринованное. Следует избегать чрезмерного употребления соли, сахара, перца и других острых приправ во время приготовления еды. Категорически запрещены алкогольные и газированные напитки, а также продукты, относящиеся к категории полуфабрикатов или фастфуда. В их состав входит большое количество трансжиров, оказывающих выраженное неблагоприятное влияние на работу поджелудочной железы.

Под запрет попадают красное мясо, авокадо, сахар, белый хлеб и др.
Диета после приступа панкреатита способна нормализовать функционирование эндокринного органа. Пациент может есть следующие блюда и продукты:
- Нежирные сорта рыбы — хек, щука, сазан, треска, судак и др. Продукт желательно запекать, чтобы сохранить все полезные компоненты.
- Диетическое мясо — кролик, индейка, телятина, куриная грудка и пр. В его состав входит большое количество необходимых для организма человека белков, аминокислот и микроэлементов. Мясо можно тушить, готовить на пару или добавлять в супы.
- Вареные или тушеные овощи. Характеризуются богатым составом — содержат витамины, микроэлементы, антиоксиданты и другие компоненты. Идеальный вариант — суп-пюре, который чрезвычайно легко усваивается и при этом не содержит грубых частиц пищи. Диета при панкреатите исключает употребление сырых овощей.
- Крупы. Следует отдать предпочтение продуктам, содержащим сложные углеводы. К ним относятся рис, гречка, пшено. Положительное влияние на слизистую оболочку желудка оказывает овсянка, лечение которой показано не только при заболеваниях ЖКТ, но и pancreas.
- Нежирные молочнокислые продукты — йогурт, творог, сыр, кефир. Способствуют восстановлению нормальной микрофлоры желудочно-кишечного тракта. Разрешены к применению не ранее чем через 2 недели после приступа.
- Растительное и сливочное масло. Используется для добавления в небольшом количестве в готовые блюда.
- Выраженный положительный эффект оказывает травяной чай, который не только поможет восстановить водный баланс и утолить чувство жажды, но и насытит организм человека полезными веществами.
https://youtube.com/watch?v=YFJhfBMOIjc
После приступа поджелудочной железы специальную диету следует соблюдать пожизненно. При нарушении рекомендаций врача и употреблении запрещенных продуктов не исключено обострение панкреатита. Поэтому нужно вести здоровый образ жизни, чтобы не допустить рецидива.
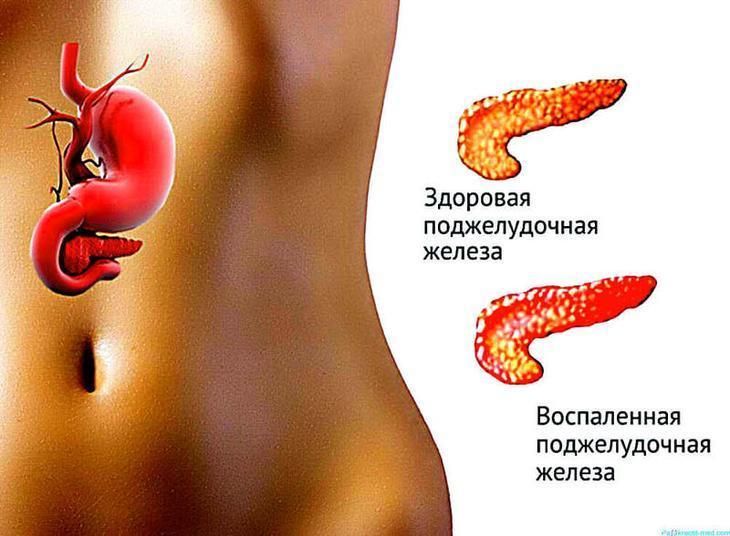
Воспаление поджелудочной железы – это, как правило, хроническое заболевание, которое имеет рецидивирующий характер течения. В настоящее время панкреатит принято считать мультифакториальным заболеванием: к его развитию приводят многие факторы, среди которых вредные привычки, алкоголизм, неправильное питание и др. Так или иначе, однажды возникнув, панкреатит не вылечится полностью. У подавляющего процента больных, перенесших воспаление поджелудочной железы, в будущем случается обострение заболевания.
Новое острое состояние возникает из-за погрешностей в диете или неправильного образа жизни. Заподозрить очередной приступ не сложно, достаточно знать основные симптомы и вовремя обратиться к лечащему врачу за помощью.
Другие признаки острого приступа
Панкреатит сопровождается не только болью, но и другими симптомами в виде:
- тошноты и отхождения рвотных масс. Сначала содержимое состоит из кусочков пищи, но потом начинает выходить желчь;
- вздутия живота и повышенного отхождения газов;
- нарушения аппетита. В большинстве случаев при остром течении панкреатита происходит потеря аппетита. При хронической форме болезни появляется желание есть больше положенной нормы;
- поноса. В испражнениях обнаруживаются кусочки непереваренной пищи. Есть зловонный запах. Стул отличается жирностью, поэтому плохо смывается;
- чередования поноса и запора. Стул может задерживаться на несколько дней. Потом возникают спазмы и появляется разжиженный стул;
- сухости в ротовой полости;
- икоты и отрыжки воздухом или кисловатым содержимым;
- озноба и повышения температурных значений;
- одышки и учащения сердцебиения;
- беловатого налета на языке;
- понижения упругости кожного покрова через 2-3 дня после начала воспаления;
- потери веса;
- возникновения признаков гиповитаминоза;
- понижения артериального давления;
- приобретения кожным покровом сероватого оттенка.
Болеть поджелудочная железа может тогда, когда пациент лежит. Поэтому человек обычно сидит, наклонившись вперед и обхватившись руками за живот.
Симптомы приступа поджелудочной железы имеют схожесть с другими заболеваниями, поэтому окончательный диагноз может поставить только лечащий врач. Отказ от госпитализации грозит человеку смертью или полным удалением ферментативного органа.
Главные признаки заболевания
Симптомы приступа поджелудочной железы развиваются совершенно внезапно. Основное проявление — сильные режущие боли, которые возникают сначала с правой стороны грудной клетки и постепенно распространяются на левую половину. Это обусловлено раздражением нервных окончаний, которые в большом количестве расположены в эндокринной железе. В результате отека органа и нарушения оттока секрет скапливается в pancreas, что приводит к перевариванию собственных тканей, вследствие чего и возникает сильная боль. Неприятные ощущения зачастую отдают под лопатку или на спину. Эти признаки могут приводить к ошибке в установлении диагноза, вследствие чего требуется провести дифференциальную диагностику с инфарктом миокарда, который имеет сходные проявления. При вовлечении в воспалительный процесс брюшины появляются новые симптомы. К ним относится усиление боли при поглаживании живота. При этом если на него надавить, состояние может кратковременно улучшиться.
Важным симптомом является нарушение работы пищеварительного тракта. Интенсивные боли сопровождаются приступами рвоты, которая не доставляет облегчение и носит изнуряющий характер. Через некоторое время в рвотных массах появляется желчь, а если желудок совершенно пустой — остаются только сильные позывы и тошнота.
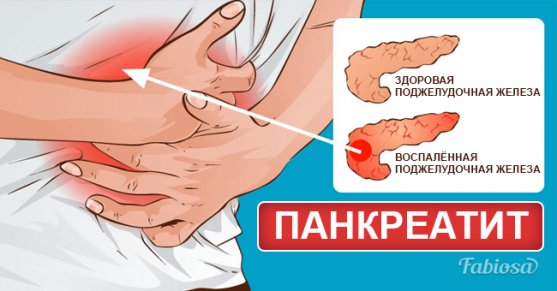
Развивается расстройство стула в виде диареи. В результате ускоренной моторики кишечника в каловых массах присутствуют остатки непереваренной пищи. Однако через несколько дней возможно развитие запора. Наблюдается метеоризм, что приводит к выраженному вздутию живота. На языке появляется белый налет.
Из дополнительных симптомов присутствует значительное повышение температуры тела. Человек становится слабым, не может встать на ноги. Любое движение сопровождается болью, поэтому пациент пытается найти удобное положение, приносящее хоть небольшое облегчение.
Среди других признаков острого панкреатита наблюдаются скачки артериального давления, которое может как повыситься, так и значительно понизиться. Пульс становится слабым и учащенным. В результате сильной рвоты развивается гиповолемия, симптомами которой являются сухость во рту и изменение цвета кожи на нездоровый сероватый оттенок.
Возникновение этих клинических проявлений свидетельствует о сильном нарушении состояния здоровья больного, особенно если в течение нескольких дней человек пытался справиться с проблемой самостоятельно и не обращался за медицинской помощью.
Боль в животе
Пациенты с панкреатитом испытывают тяжелую боль в животе, которая отдает спину. Боль ощущается прямо под грудью. Первоначально боль терпима, однако, если её не лечить, воспаление поджелудочной железы может привести к мучительной боли, которая может быть устранена только после введения морфина. Боль может быть хуже после употребления в пищу продуктов с высоким содержанием жира. Боль может стать очень интенсивной, когда вы лежите на спине или наклоняетесь вперед. С другой стороны, в некоторых случаях острого панкреатита пациенты не чувствуют большой боли, это чаще встречается, если пациент является диабетиком или имеет заболевание почек.
2. Тошнота
Тошнота является распространенным симптомом, который сопровождает панкреатит и может быть вторичным по отношению к боли или из-за изменений пищеварения. Чтобы справиться с этим, пациенты должны пить много воды, избегать алкоголя и чрезмерного приема пищи, особенно ограничивая жиры. Тошнота может быть достаточно серьезной, чтобы вызвать рвоту в сухом состоянии.
Лечение приступа поджелудочной железы
Лечение приступа панкреатита осуществляется только в условиях стационара. Оно подразумевает под собой применение специальных лекарственных препаратов, которые вводятся внутривенно или внутримышечно.
Как правило, лечебная терапия включает в себя применение следующих медикаментозных средств:
- спазмолитиков (Дратоверин, Папаверин и т.д.);
- нестероидных противовоспалительных препаратов (Ибупрофен, Аспирин);
- обезболивающих средств (Анальгин, Кетарол);
- антиферментных препаратов (Низатидин, Фамотидин).
В том случае, если у человека наблюдаются некротические или гнойные процессы в паренхиме поджелудочной, используются асептические и антибактериальные препараты, которые помогают предотвратить возникновение на их фоне осложнений. В более тяжелых ситуациях осуществляется хирургическое вмешательство.
Помимо медикаментозной терапии, лечение приступа панкреатита также подразумевает под собой соблюдение голодной диеты. Она способствует снижению выработки пищеварительных ферментов, что помогает уменьшить болевой приступ и снять нагрузку с железы. Голодная диета назначается на 2-3 дня, пока приступ не будет полностью купирован. В этот период разрешается только питье в небольших количествах и через равные промежутки времени.
Как только состояние пациента стабилизируется, тактика лечения меняется. Ему назначается лечебный стол №5 и медикаменты, способствующие улучшению пищеварительных функций, то есть, ферментные препараты (Панкреатин, Креон, Мезим и т.д.).
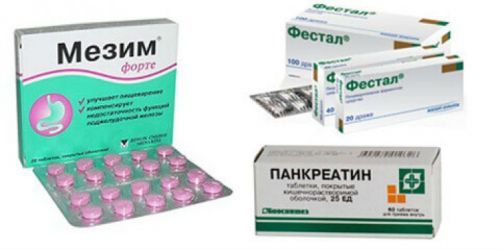 Ферментные препараты
Ферментные препараты
Так как в таких лекарствах содержатся ферменты, которые активизируются сразу же после проникновения в желудок, риски возникновения повторного приступа возрастают в несколько раз. Поэтому осуществлять их прием нужно правильно – во время еды или сразу же после нее. Помните, принимать ферментные препараты даже за 5-10 минут до еды нельзя, это опасно!
Помимо данных лекарств, пациент также должен еще на протяжении некоторого времени (около 2-3 недель) принимать спазмолитики. Они предотвращают возникновение спазмов в протоках железы и улучают отток панкреатического сока. Только теперь они вводятся не внутримышечно, а принимаются перорально.
Что касается еды, то в этот период можно есть:
- картофельное жидкое пюре, приготовленное на воде и без масла;
- сухари;
- обезжиренный творог.
Из питья разрешается компот, кисель и некрепкий несладкий чай. Такой диеты потребуется придерживаться минимум 5 дней. Затем, если состояние пациента остается стабильным, рацион расширяется и, кроме вышеописанных продуктов, включает в себя:
- отварные или приготовленные на пару мясные или рыбные блюда, изготовленные из нежирных сортов мяса и рыбы;
- вторичные мясные и рыбные бульоны;
- овощные супы;
- каши на воде;
- нежирные молочные и кисломолочные продукты;
- галетное печенье.
 От того, как именно пациент соблюдает диету после купирования болевого синдрома, зависит его состояние в будущем. При нарушении правил лечебного питания может произойти повторный приступ
От того, как именно пациент соблюдает диету после купирования болевого синдрома, зависит его состояние в будущем. При нарушении правил лечебного питания может произойти повторный приступ
Если в течение 2-3 дней после введения в рацион данных продуктов состояние пациента остается стабильным, его выписывают. Но дома он также должен соблюдать эту диету еще на протяжении нескольких недель.
Как только состояние больного полностью приходит в норму, прием спазмолитиков и лечебный стол №5 отменяются. Но принимать ферментные препараты и придерживаться некоторых ограничений в питании придется теперь постоянно. Больным панкреатитом категорически запрещается употреблять в пищу:
- жареные и жирные блюда;
- сало;
- копчености;
- грибы;
- кондитерские изделия;
- мороженое;
- соленья;
- острые пряности и соусы;
- фаст-фуд;
- колбасные изделия;
- сдобную выпечку;
- газированные и алкогольные напитки.
Даже если у человека отмечается стойкая фаза ремиссии, соблюдать диету все равно необходимо. Так как во время приступа погибла часть клеток поджелудочной, которые перестали функционировать. И любая погрешность в питании может перегрузить орган и спровоцировать возникновение повторного приступа. Поэтому после выписки из больницы человек должен давать себе отчет в том, что его самочувствие и состояние здоровья теперь зависят только от него. Правильное питание, регулярный прием лекарственных препаратов, отказ от вредных привычек, строгое соблюдение всех рекомендаций врача – вот залог успешного и «совместного» проживания с панкреатитом!
Что такое приступ

Поджелудочная железа в пищеварительном процессе играет огромную роль, вырабатывая ферменты, необходимые для всасывания пищи из тонкого кишечника.
При нарушении работы органа из-за воспалительных процессов либо развившейся дисфункции после приема острой, жирной пищи у человека могут возникнуть:
- тошнота и рвота;
- понос (каловые массы имеют жидкий пенистый характер, в них можно заметить частички непереваренной пищи);
- побледнение кожи;
- холодный липкий пот;
- резкая слабость, иногда жалуются на потемнение в глазах;
- при измерении температуры часто отмечается незначительная гипотермия (гипертермия до 38⁰ бывает только при развитии инфекционного процесса);
- артериальное давление часто снижено;
- во рту отмечается неприятный привкус, а язык покрыт беловатым налетом.
Вся эта симптоматика сопровождается тянущими опоясывающими болями в верхней части живота. Болезненность может быть от несильной, терпимой до нестерпимого болевого синдрома, когда человек непрерывно мечется в поисках удобного положения.
Лечение острого панкреатита народными средствами
Лечить панкреатит в домашних условиях можно не только путем принятия лекарственных препаратов и строгого соблюдения диеты. В этом случае также возможно применение и средств нетрадиционной медицины, но делаться это должно только после предварительной консультации с врачом.
Среди средств нетрадиционной медицины самыми популярными являются рецепты с участием трав, оказывающих противовоспалительное и стимулирующее действие. К таковым относятся:
- Настой из календулы, ромашки, тысячелистника, кукурузных рылец. Эти травы нужно взять в равных количествах, перемешать и поместить в сухую стеклянную емкость. Далее необходимо взять 3-4 ст. л. полученного травяного сбора, залить его 350 мл крутого кипятка, настоять полчаса и процедить. Такой напиток следует принимать по ½ стакана 4 раза в день перед употреблением пищи.
- Настой из дробленой коры барбариса. Чтобы его приготовить, необходимо взять 1 ст. л. коры, залить ее стаканом крутого кипятка, настоять 20-30 минут и процедить. Употреблять такой настой нужно в количестве 1 ст. л. перед каждым приемом пищи.
Для лечения острого панкреатита отвары и настои должны употребляться только в свежем виде!
Существует еще один отвар, который уже на протяжении долгих лет доказывает свою эффективность в лечении острого панкреатита. Готовиться он из следующих трав:
- ромашка – 1 ч.л.;
- мята поперечная – 3 ч.л.;
- плоды боярышника – 2 ч.л.;
- семена укропа – 3 ч.л.;
- цветки бессмертника – 2 ч.л.
Эти травы нужно хорошо перемешать между собой, предварительно измельчив плоды боярышника, а затем взять 1 ст. л. получившегося сбора и залить стаканом воды. Кипятить средство следует около 15 минут на медленном огне. Далее ему нужно дать настояться (примерно час) и процедить. Принимать такой напиток следует по ½ стакана 3-4 раза в день за 15-20 минут до употребления пищи.
Также для лечения острого панкреатита можно использовать овес. Только в данном случае используются неочищенные зерна овса, которые нужно хорошо перебрать, помыть и залить на ночь холодной водой. Далее воду нужно слить, а зерна овса просушить и перемолоть при помощи кофемолки до порошкообразного состояния.
Чтобы из такого овса приготовить лекарственное средство, потребуется взять 1 ч.л. порошка, залить его стаканом крутого кипятка и поставить на маленький огонь. Отвар не должен кипеть! Его следует томить около получаса, а затем добавить в полученный напиток 50 мл отвара пустырника, который следует готовить на водяной бане. В итоге у вас должен получиться напиток, по своей консистенции напоминающий кисель. Пить его следует каждый день натощак в количестве 1 стакана.
Овсяной отвар можно принимать не только при возникновении приступа, но и после его купирования в качестве профилактики
При приступах панкреатита также хорошо себя зарекомендовал картофельный сок. Его нужно пить в чистом виде, не добавляя к нему никаких специй, в количестве ½ стакана 2-3 раза в день. Но делать это можно только перед едой. Чтобы усилить эффективность картофельного сока, к нему можно добавить морковный сок (1:1). Такой напиток рекомендуется пить по 1 стакану за раз непосредственно перед едой. Также можно использовать и сок квашеной капусты, но только тот, который был приготовлен без участия специй и моркови.
Чтобы предотвратить развитие абсцесса на фоне развивающихся некротических процессов в поджелудочной железе, нетрадиционная медицина рекомендует также использовать прополис. Он обладает многочисленными свойствами, среди которых находятся антибактериальное, противовоспалительное и регенерирующее. Использовать прополис в домашних условиях очень просто. Его нужно жевать между приемами пищи около 30-40 минут. Остатки не проглатываются, а выплевываются.
Следует понимать, что острый панкреатит – это серьезное заболевание. И его лечение требует от человека много сил и терпения. Чтобы предотвратить на его фоне развитие различных осложнений, лечение должно быть комплексным. То есть использовать только средства нетрадиционной медицины нельзя. Они обязательно должны сочетаться с диетой и медикаментозной терапией. В противном случае избежать серьезных последствий не получится.
Причины и факторы панкреатита
Появление воспалительного процесса поджелудочной железы в острой форме провоцируется рядом факторов:
- Алкоголь. Злоупотребление алкогольными напитками (в некоторых случаях даже небольшое количество спиртосодержащей продукции) способно вызвать сильную боль в пищеварительной системе, в том числе и повлиять на поджелудочную железу. Из-за воздействия алкоголя на организм и необходимости отфильтровать и переварить поступающие алкогольный напиток, процесс оттока панкреатического сока замедляется. Именно это приводит к обострению болезни;
- Несбалансированный рацион питания. Острые, жирные и жареные продукты всегда считались вредными для употребления в пищу. Острый панкреатит часто провоцируется именно после употребление именно такой продукции. В особенности вредна еда с высоким содержанием жиров (имеются ввиду транс-жиры), поскольку она тяжело переваривается;
- Повреждение поджелудочной железы. Любая травма области живота может стать причиной повреждения поджелудочной железы. В результате явление приводит к нарушению нормального функционирования органа;
- Медикаментозные препараты. Прием некоторых медикаментов имеет определённое негативное воздействие на состояние поджелудочной железы. Зачастую обострение панкреатита провоцируется антибиотическими препаратами, иммунодепрессантами, кортикостероидами;
- Недоедание. Это относится к недостаточному употреблению в пищу продуктов, содержащих животный белок. Если белка в организме не хватает, то это приводит к развитию не только острого панкреатита, но и в дальнейшем его хронической формы;
- Камни. Подобное образование, передвигаясь в желчных путях, приводит к их закупорке и, соответственно, нормальный отток сока происходить не может. Вследствие появляется отёк на ткани органа и обострение заболевания;
- Болезни желудочно-кишечного тракта. В некоторых случаях острый панкреатит проявляется как следствие других заболеваний, относящихся к патологиям желудочно-кишечного тракта.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе
Спасибо за внимание
_____________________________________________________________________________________
Признаки
Говоря о том, какие симптомы возникают у больных при развитии панкреатита, следует сказать, что клинические проявления во многом зависят от формы развития заболевания. Так, например, при хроническом течении воспаления в стадии ремиссии симптоматика носит смазанный характер и лишь периодически напоминает о себе больному. А вот при обострении хронического и развитии острого панкреатита симптомы имеют выраженный характер и часто становятся причиной возникновения необходимости госпитализировать больного.
Симптомы хронического
Как уже было сказано, симптомы воспаления поджелудочной железы в хронической форме имеют смазанные клинические проявления. Все, что может наблюдать больной в стадии ремиссии, это:
- отвращение к жирной пище;
- снижение аппетита;
- уменьшение массы тела;
- периодические приступы тошноты;
- нарушение стула (может появляться как запор, так и диарея, причем в большинстве случаев у пациентов при опорожнении кишечника отмечается жирный стул).
Все эти признаки воспаления поджелудочной железы периодически то усиливаются, то стихают. В момент, когда они становятся выраженными, у пациента может отмечаться дискомфорт в области правого подреберья и желудка. При этом острых проявлений болевого синдрома нет.
В зависимости от течения хронического панкреатита, его подразделяют на несколько форм – бессимптомный и рецидивирующий. В последнем случае вышеописанные симптомы возникают гораздо чаще и могут носить более выраженные проявления.
 Возникающая при хроническом панкреатите боль свидетельствует об обострении болезни
Возникающая при хроническом панкреатите боль свидетельствует об обострении болезни
Но есть еще несколько форм хронического панкреатита, которые даже в стадии ремиссии проявляются болезненными ощущениями – псевдоопухолевый и болевой. В данном случае больных периодически мучают боли в области правого подреберья и желудка, которые могут распространяться на область поясницы и грудины. Отличительной чертой этих форм панкреатита является отсутствие тошноты, рвоты и высокой температуры, как это обычно бывает при остром течении болезни.
Об особенностях воспаления поджелудочной железы у детей можно узнать из этой статьи.
Симптомы острого панкреатита и обострения хронического
Симптомы острого воспаления поджелудочной железы и обострения хронического панкреатита имеют выраженный характер. У человека появляются сильные опоясывающие болезненные ощущения в области правого подреберья, которые в прямом смысле слова «скручивают» его. Причем незначительное облегчение появляется только в определенном положении тела – сидя с наклоненным немного вперед туловищем.
Основными симптомами острого воспаления поджелудочной железы являются:
- болевой приступ;
- тошнота, часто приводящая к открытию рвоты, после которой не наступает облегчения;
- повышенный тонус передней брюшной стенки;
- побледнение кожных покровов;
- повышенное потоотделение;
- сильная слабость;
- высокая температура.
Когда воспаляется поджелудочная железа, в первую очередь появляется ощущение тяжести в эпигастральной области, которое возникают спустя несколько часов после последнего приема пищи. При этом присоединяются такие симптомы, как отвращение к еде, головные боли и головокружения, которые свидетельствуют о начале патологического процесса в поджелудочной железе.
Далее возникает болевой синдром, локализация которого напрямую зависит от того, какой участок поджелудочной был подвергнут воспалению. Если оно охватывает хвостовую часть органа, то боль отмечается в области левого подреберья и отдает в грудину и поясницу.
 При обострении хронического панкреатита и развитии острого боль, возникающая в области подреберья, всегда носит опоясывающий характер
При обострении хронического панкреатита и развитии острого боль, возникающая в области подреберья, всегда носит опоясывающий характер
При воспалении головки поджелудочной железы боли, как правило, отмечаются в области правого подреберья, а когда патологические процессы охватывают тело органа, они возникают в области эпигастрия.
Если человек своевременно не принял никаких мер при возникновении болевого приступа, то далее к общим проявлениям болезни присоединяется сильная рвота и диарея, которые могут стать причиной наступления обезвоживания.
Важно! Острый панкреатит и обострение хронического воспаления поджелудочной железы у взрослых и детей могут привести к летальному исходу. Поэтому при возникновении характерной для этих состояний клиники необходимо немедленно вызывать бригаду скорой помощи.
Лечение
Так как среди причин боли поджелудочной железы наибольшее значение играют воспалительные процессы, лечение должно начинаться как можно раньше. Связано это с тем, что панкреатические ферменты могут повредить не только экзокринную часть органа, которая отвечает за выработку пищеварительных соков, но и эндокринную, которая продуцирует инсулин. Поэтому длительное заболевание панкреатитом может стать причиной развития вторичного диабета, который вылечить невозможно.
 Правильное питание – необходимое условие для выздоровления при панкреатите
Правильное питание – необходимое условие для выздоровления при панкреатите
После уточнения причины появления симптомов врач назначает медикаментозную терапию. Кроме того, в лечении панкреатита важнейшую роль играет диета. В первые дни обострения противопоказано употреблять любую пищу. Это связано с необходимостью снизить нагрузку на больной орган. Вместо еды, пациентам показано пить много щелочной жидкости. Для уменьшения болевого синдрома больным прикладывают пузырь со льдом к животу, вводят обезболивающие средства.
Не рекомендуется принимать препараты самостоятельно без назначения доктора. Это связано с тем, что многие лекарства при панкреатите могут только усугубить ситуацию. Допускается для снижения выраженности боли выпить спазмолитик, например, Папаверин.
В некоторых случаях приходится прибегать к хирургическому лечению панкреатита. Прежде всего это касается тяжелых форм острого заболевания. Когда из-за действия панкреатических ферментов развивается панкреонекроз, консервативная терапия, основанная только на использовании лекарств, не будет эффективной.
Зная, от чего может болеть поджелудочная железа, можно вовремя предотвратить развитие осложнений и переход патологического процесса в хронический. Стоит помнить, что повреждение тканей органа ферментами часто оказывается необратимым. Поэтому профилактика и раннее начало лечения играют важнейшую роль в сохранении здоровья пищеварительной системы у пациентов с панкреатитом.