Как лечить аневризму (расширение) бедренной артерии и ее симптомы
Содержание:
- Лечение аневрических патологий в ногах
- Аневризмы сосудов нижних конечностей — что это такое?
- Этиология и патогенез заболевания
- Методы диагностики
- Прогноз
- Признаки болезни
- Лечение аневризмы подколенной артерии
- Диагностика аневризмы подколенной артерии
- Каковы последствия аневризмы подколенной артерии? Каковы симптомы?
- Диагностика и лечение заболевания
- Когда операция необходима и какие техники применяют?
- Симптомы аневризмы подколенной артерии
- Диагностирование и причины болезни
- Что такое аневризма подколенной артерии
- Провоцирующие факторы
- Причины и факторы риска развития аневризмы брюшной аорты
- Аневризма аорты брюшной полости
- Методы лечения
- Признаки болезни
- Коленный сустав
- Латеральный ствол
Лечение аневрических патологий в ногах
Для устранения аневризмы периферических артерий не существует консервативной терапии — устранить деформацию сосуда можно только с помощью операции. В зависимости от патологических изменений сосудистой стенки выбирается тактика хирургического вмешательства.
Протезирование
Основа этого метода — замена расширенного участка сосуда на синтетический протез или участок вены, взятый из другого участка тела пациента.
Протезирование — самый распространенный метод лечения аневризмы, проводится более чем в 50 % случаев заболевания.
Наложение лигатур
Выше и ниже места сосудистого расширения накладывается лигатура (перевязка), и артериальный кровоток перераспределяется по более мелким артериям, а участок сосуда между лигатурами удаляется.
Вмешательство проводится эндоскопическим методом и считается менее травматичным для пациента по сравнению с протезированием. Но перевязка сосудов возможна только на ранних этапах заболевания, если у пациента не возникли признаки ишемии или тромбоза.
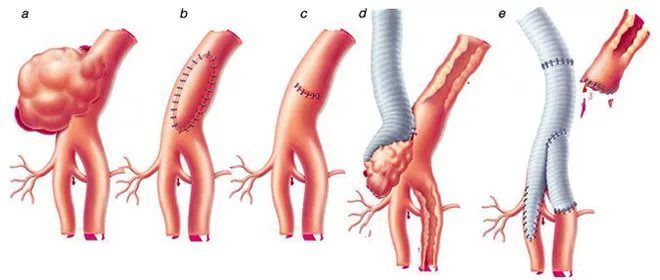
Стентирование
Обычно стенты используются для увеличения сосудистого просвета при тромбозах и атеросклеротических отложениях. При лечении аневризм периферических артерий стентирование применяется, только когда невозможно провести оперативное вмешательство.
Стент устанавливается в зоне аневрического расширения сосуда и служит заменителем сосудистой стенки на этом участке, создавая каркас для артерии. Стентирование считается наименее эффективным способом лечения и применяется только при невозможности устранить патологию с помощью операции.
Внимание! Чтобы оперативное лечение оказалось успешным, пациенту необходимо устранить все провоцирующие факторы. Если этого не сделать, то может произойти рецидив заболевания, при котором аневризма появится на другом участке артерии
Аневризмы сосудов нижних конечностей — что это такое?
Поражение артерий ног характерно для лиц трудового и пожилого возраста. Среди всех пациентов более 90% имеют возраст старше 50 лет. Врожденные локальные расширения сосудов нижних конечностей встречаются менее чем в 1,2 % случаев.
Предрасполагают к заболеванию внешние и внутренние факторы, среди которых выделяют:

- Облитерирующий эндартериит;
- Сифилис;
- Гипертоническую болезнь;
- Атеросклероз;
- Приобретенные пороки аорты и митрального клапана;
- Врожденную извилистость артерий;
- Патологические сообщения между крупными сосудами ног;
- Травмы;
- Микоз стоп.
Вследствие заболевания или врожденной аномалии развиваются истинные аневризмы, которые имеют в своем строении все слои нормальной сосудистой стенки. При перенесении травмы (перелома кости, ранения и т. д.) расширение представляет собой соединительнотканный мешочек, соединенный с сосудом посредством добавочного шунта. Такие аневризмы являются ложными. Более подробно об истинных и ложных аневризмах читайте здесь.
Клинические особенности:
- Аневризмы сосудов нижних конечностей реже, чем в аорте или сердце, подвергаются расслоению (о расслоении аневризмы аорты узнайте тут).
- Течение заболевания только в 2,1% случаев остается скрытым. У остальных пациентов преобладает яркая клиника.
- Наблюдается склонность к быстрому тромбообразованию.
- В 75% случаев патология сочетается с аневризмой в другом сосудистом бассейне.
- В 28% случаев наблюдается одновременное поражение брюшной аорты.
Группы риска:
Этиология и патогенез заболевания
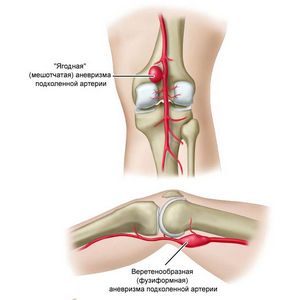
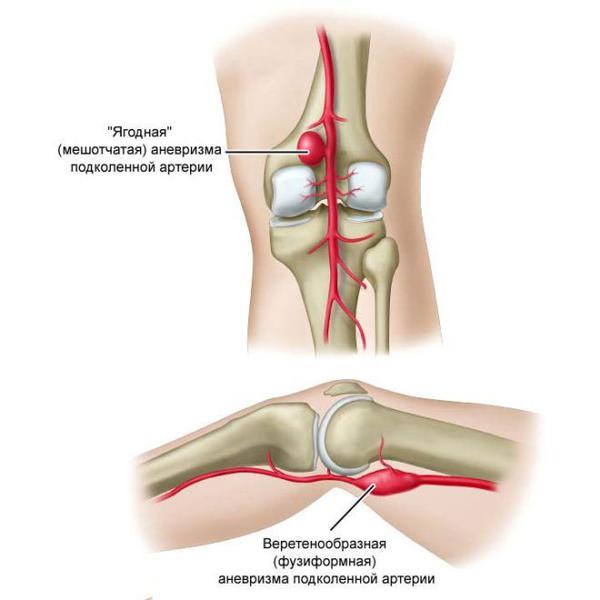
Аневризма — осложнение патологических деформаций подвздошной и брюшной артерий. Происходит расслоение стенки сосуда под коленом и его деформирование, выпячивание до 1,5 см. Нарушенная структура сосуда приводит к застою или замедлению кровотока в пораженном месте. Это в свою очередь приводит к осложнениям и тромбозу. Ткани в области патологии страдают от нехватки кислорода.
Специалисты выделяют две разновидности подколенной аневризмы:
- Истинная аневризма появляется как самостоятельное заболевание.
- Ложная аневризма – осложнение после пункции или хирургического вмешательства.
Методы диагностики
Внешними признаками заболевания является наличие плотного пульсирующего образования. При аускультации над ним можно услышать систолический шум, исчезающий при сдавлении вышележащего участка. Ниже локализации аневризмы отмечается пониженная пульсация артерий. Для подтверждения диагноза показано проведение ангиографии и УЗИ сосудов нижних конечностей с дуплексным сканированием. Эти методики помогают установить:
- истинные размеры;
- форму образования;
- состояние кровообращения выше и ниже аневризмы;
- наличие обходных путей.
Такие данные важны для планирования оперативного вмешательства.
Прогноз
Именно осложнения аневризмы являются основным поводом к максимально срочному вмешательству. В группе пациентов с аневризмой вероятность тромбоза и острой ишемии с потерей конечности составляет 20% в год. Незнание своей патологии и ложные надежды на авось приводят к развитию тяжёлых осложнений. Плановые операции успешны у 100% больных, и их эффективность сохраняется на многие годы.
После хирургического лечения подколенной аневризмы обычно наступает выздоровление. При операциях по поводу осложнений результат лечения зависит от срочности вмешательства. Если операция выполнена в первые 6 часов от начала заболевания, то ногу возможно сохранить у 80% пациентов, а после 24 часов выходом является только ампутация.
Признаки болезни
Основные симптомы болезни будут связаны с ишемическими процессами:
- острая боль, которая постепенно утихает в состоянии покоя;
- ощущение зябкости ноги;
- мышечная слабость (в тяжелых случаях возможны парезы — частичные параличи);
- побледнение кожи (сначала кожные покровы просто бледные, а со временем приобретают синюшный оттенок);
- снижение чувствительности.
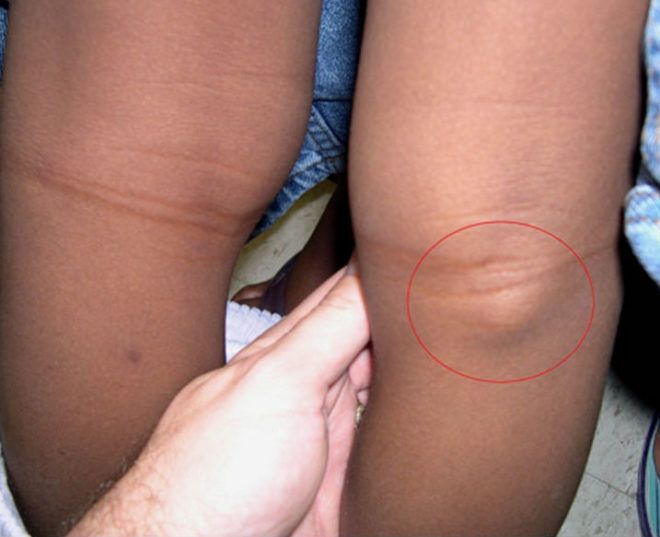
Но эта симптоматика возникает только при большом увеличении сосудистого просвета. На ранних этапах болезнь может протекать бессимптомно с единственным признаком — усиленной пульсацией в подколенной ямке. Человек всегда ощущает неприятное пульсирование под коленом и без труда может прощупать небольшое образование под кожей.
Эти проявления похожи на признаки аневризмы бедренной артерии. Различие только в месте локализации повышенной пульсации (при патологии бедренной артерии пульсация будет выявляться выше колена).
Лечение аневризмы подколенной артерии
Выжидательная тактика и постоянное наблюдение за пациентом допустимо при небольших размерах аневризмы (до 2 см) и отсутствии клинических проявлений. Эта точка зрения поддерживается не всеми хирургами, потому что и маленькие образования могут привести к острому тромбозу. Большинству пациентов рекомендуется удаление аневризмы как можно раньше. При обнаружении тромба операция проводится в экстренном порядке.
Хирургические варианты решения
Для лечения сосудистой патологии могут быть использованы два вида оперативных вмешательств:
- Резекция аневризматического мешка и замещение части сосуда синтетическим протезом или собственной веной. Чаще всего аневризму перевязывают и в обход прокладывают шунт.
- Эндохирургический метод с установкой внутриартериального эндопротеза при помощи специального катетера. Это изолирует стенку аневризмы от потока крови, что снижает риск разрыва и тромбоза.
Восстановление после
В первые сутки после удаления аневризмы открытым способом пациентам рекомендуется постельный режим. При эндоваскулярных операциях можно ходить сразу после их окончания, но не нагружать чрезмерно ногу. Для уменьшения отечности и снижения риска образования тромбов врач может назначить ношение компрессионного трикотажа.
В реабилитационном периоде нужно соблюдать следующие рекомендации:
- нормализовать вес тела;
- не употреблять жирные сорта мяса, субпродукты, навары;
- пить достаточное количество чистой воды (при отсутствии отеков);
- принимать медикаменты для нормализации свертывающей способности крови и уровня холестерина;
- контролировать артериальное давление и корректировать показатели при помощи гипотензивных препаратов;
- ежедневно заниматься ходьбой с постепенным увеличением дистанции;
- проводить обработку послеоперационной раны, при появлении признаков воспаления сразу обратиться к хирургу;
- в период ночного сна ногам придать приподнятое положение.
Для полного восстановления функций нижней конечности обычно нужно не менее месяца, хотя боль и нарушение кровообращения исчезают практически сразу. Для ускорения процесса заживления и препятствия образования тромбов необходима дозированная физическая активность. При этом как недостаток, так и избыток нагрузок ухудшают результаты операции.
Диагностика аневризмы подколенной артерии
Визуализация имеет решающее значение при проведении диагностики аневризмы подколенной артерии.
Инструментальная диагностика использует:
- стандартную ангиографию с контрастированием;
- двухмерную ультрасонографию или дуплексное сканирование артерий нижних конечностей;
Ультразвуковые методы очень эффективны при скрининге болезненных образований подколенного пространства. Эти методы легко дифференцируют подколенные кисты от тромбофлебита и, кроме того, позволяют проводить последовательную оценку без дискомфорта для пациента.
Периферический артериальный кровоток исследуется с помощью ультразвуковой допплерографии сосудов нижних конечностей.
Каковы последствия аневризмы подколенной артерии? Каковы симптомы?
Весьма распространены случаи, когда образуется тромб в просвете оболочки артериальной стенки в области аневризмы. Тромб может полностью заблокировать артерию. Опасность в этих случаях заключается в том, что приток крови к ноге может значительно снизиться, а это грозит развитием ишемической гангрены.
Большинство аневризм подколенной артерии не вызывают никаких симптомов. Наиболее частыми симптомами являются перемежающаяся хромота при ишемии, или снижение кровообращения (происходит постепенно на хронической основе), или острая боль в ноге, когда ишемия критическая.
В некоторых случаях, особенно если аневризма достаточно большая, может произойти разрыв и кровотечение с развитием большой гематомы на ноге, либо (из-за ее размеров, даже без разрыва) может быть пережата соседняя подколенная вена или нерв рядом, вызывая отек ноги или онемение, соответственно.
Диагностика и лечение заболевания
 Не следует пускать на самотек данное заболевание, при первых же симптомах лучше показаться врачу. Затем придется сделать ряд инструментальных исследований, включающих дуплексное ультразвуковое сканирование, артериографию. Данные методы позволяют увидеть место расположения аневризмы артерии и определить ее размеры.
Не следует пускать на самотек данное заболевание, при первых же симптомах лучше показаться врачу. Затем придется сделать ряд инструментальных исследований, включающих дуплексное ультразвуковое сканирование, артериографию. Данные методы позволяют увидеть место расположения аневризмы артерии и определить ее размеры.
При бессимптомном течении болезни и при незначительном увеличении просвета сосуда рекомендована выжидательная тактика, заключающаяся в периодическом наблюдении за состоянием артерии при помощи ультразвукового сканирования. При возможном развитии осложнений, в частности тромбоза или разрыва аневризмы, лечение исключительно оперативное.
Базовая методика лечения – хирургическая операция, с помощью которой предотвращаются потенциально опасные осложнения, в частности блокировка кровообращения в нижней конечности и образование тромбов. В медицине на вооружении есть несколько способов оперативного вмешательства:
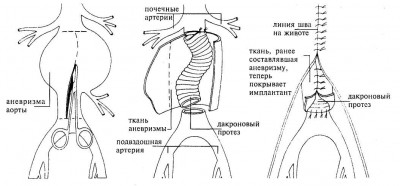
- Открытая операция заключается в рассечении мягких тканей с получением прямого доступа к закупоренной артерии. После чего проделывается шунтирование аневризмы, т.е. берется сосуд из другой части тела или искусственный имплантат и вшивают его, обходя аневризму.
- Эндоваскулярная (закрытая) операция – это малоинвазивная процедура с минимумом травмирующих манипуляций. Через маленький надрез в кожных покровах вводится катетер, далее устанавливается стент цилиндрической формы, выполненный из проволоки. Он служит для укрепления стенок сосуда, предотвращения их стеноза (срастания), образования тромбов и разрыва аневризмы. После подобной операции пациент быстро восстанавливается и не задерживается надолго в больнице.
Когда операция необходима и какие техники применяют?
Общее мнение состоит в том, что все подколенные аневризмы, вызывающие симптомы надо лечить, и что все аневризмы более 2 см. в диаметре, даже бессимптомные, также должны быть пролечены. Если острая ишемия возникает вторично в результате артериального тромбоза в отношении аневризмы, риск ампутации конечности значительно увеличивается.
Способы лечения зависят в основном от анатомо-морфологических особенностей аневризмы. В настоящее время применяются следующие методы:
- Открытая хирургия, которая может включать в себя бедренно-подколенное шунтирование (с использованием венозного трансплантата) в сочетании с лигированием аневризмы или частичная резекция аневризматического мешка. Данные процедуры предпочтительны в большинстве случаев.
- Зндоваскулярное лечение с введением покрытых стентов чрескожно, т.е. аналогично баллонной ангиопластике и стентированию.
- В некоторых случаях периоперационный или интраоперационный внутриартериальный тромболизис может быть эффективным в удалении дистальных артерий ног.
Сосудистый хирург — единственный квалифицированный врач, который предложит типы лечения и поможет выбрать оптимальный способ в вашей конкретной ситуации.
Симптомы аневризмы подколенной артерии
Первые признаки подколенной аневризмы, которая на начальной стадии почти к половины пациентов бывает бессимптомной, проявляются наличием прощупываемой пульсирующей массы в подколенной ямке.
Клинические проявления аневризм включают: разрывы (5,3%); тромбоз глубоких вен (5,3%); компрессия седалищного нерва (1,3%); ишемия ног (68,4%) и бессимптомные пульсирующие образования 15 (19,7%).
Согласно исследованию 2003 года маленькие аневризмы подколенной артерии были связаны с более высокой частотой тромбозов, клинических симптомов и дистальной окклюзии.
По мере прогрессирования патологического процесса отмечаются парестезия в ноге и боль под коленом, которые являются следствием сдавления малоберцового и большеберцового нерва. Также боль может возникать в кожных покровах медиальной стороны голени, лодыжки или ступни.
Из-за компрессии подколенной вены отекают мягкие ткани голени. А при прогрессирующем сужении просвета Arteria poplitea, связанном с образованием тромба, появляется такой симптом, как перемежающаяся хромота.
В случаях острого тромбоза аневризмы боль усиливается и становится более резкой, кожа на ноге бледнеет (из-за ишемии), пальцы на стопе холодеют и становятся синюшными (развивается их цианоз).
Диагностирование и причины болезни
Для диагностирования на первоначальном этапе проводится осмотр врачом. Характерным признакам является припухлость тканей в области паха.
Поэтому при выявлении такого признака обязательным является более подробное и глубокое обследование:
- с помощью ультразвука;
- с использованием послойной диагностики организма компьютерным томографом;
- с помощью рентгена кровеносных сосудов;
- ультразвуком и магнитным полем.
Дополнительно проводят стандартные анализы:
- мочи;
- крови;
- на биохимию.
Послужить факторами развития аневризмы бедренной артерии могут:
- различные травмы;
- попадание инфекции в организм;
- генетические факторы;
- закупорка сосудов холестериновыми бляшками.
Развитие атеросклероза способно спровоцировать аневризму бедренной артерии. Просвет в сосудах сужается, а сами они теряют эластичность, могут появляться различные дефекты под давлением. Если оно высокое, есть большая вероятность появления аневризмы. На бедренной артерии это может наблюдаться развитием множественных аневризм.
Повлиять на развитие этой патологии может сифилис либо туберкулез, различные травмы или операции.
И также этому могут способствовать определенные факторы:
- Употребление никотина длительный период.
- Повышенное артериальное давление.
- Употребление большого количества жира в пищу.
- Оперативные вмешательства.
Что такое аневризма подколенной артерии
Возникновение аневризматического расширения артерии всегда связано с нарушением строения сосудистой стенки, оно может быть ограниченным или распространенным, в виде линейного сегмента или полости, мешка. Аневризмы могут сформироваться внутри, около сосуда или между его стенками, при этом они всегда имеют сообщение с его просветом.
Среди всех подобных образований периферических артерий подколенная является самым типичным местом, почти 95% пациентов – мужчины после 60 лет. Преобладающей формой является веретеновидная, как правило, поражены обе артерии. Размер расширения бывает от 1 до 7 см, чаще всего он находится в пределах 2 — 3 см.
Как крупные, так и мелкие аневризмы могут представлять опасность для кровообращения при тромбозе или отрыве части кровяного сгустка с закупоркой мелких сосудов (эмболия). Разрыв встречается гораздо реже, практически нет смертельных случаев после начала кровотечения. Последствием надрыва стенки бывает хромота.
А здесь подробнее об аневризме бедренной артерии.
Провоцирующие факторы
Точной причины возникновения аневризмы периферической артерии в подколенной ямке не установлено. Предполагается, что пусковым механизмом для развития патологии служат следующие факторы:
- курение;
- атеросклероз сосудов;
- системные заболевания (васкулит);
- воспаления сосуда;
- травмы коленного сустава;
- гипертоническая болезнь;
- ожирение;
- неправильное питание, когда в рационе преобладает жирная и острая пища.

Эти факторы считаются устранимыми, и пациенту после операции предлагают правильно питаться, контролировать А/Д и отказаться от курения.
Но существуют и причины, которые невозможно устранить. К ним относятся:
- врожденные аномалии артериальной стенки (дисплазия соединительнотканного слоя);
- дисфункция сосудистой системы;
- наследственность;
- возраст (с возрастом тонус сосудов снижается, и те становятся менее эластичными).
Часто при аневризме бедренной артерии случается образование аневризмы в подколенной ямке. Такое осложнение патологии бедренной артерии считается наиболее неблагоприятным и часто заканчивается развитием некротических процессов в тканях ноги.
Игнорировать аневризму подколенной артерии опасно, ведь если своевременно не устранить патологию, это может привести к серьезным осложнениям, которые часто заканчиваются ампутацией конечности. Чем раньше будет сделано обращение за медицинской помощью, тем благоприятнее прогноз заболевания.
Причины и факторы риска развития аневризмы брюшной аорты
Причины развития аневризм брюшной аорты весьма разнообразны. Самой частой причиной развития аневризмы является атеросклероз. На долю атеросклеротических аневризм приходится 96% от общего числа всех аневризм. Помимо этого заболевание может быть как врожденными (фибромускулярная дисплазия, кистозный медионекроз Эрдгейма, синдром Марфана и др.), так и приобретенным (воспалительные и невоспалительные). Воспаление аорты возникает при внедрении различных микроорганизмов (сифилис, туберкулез, сальмонеллёз и пр.) или как результат аллергическо-воспалительного процесса (неспецифический аортоартериит). Невоспалительные аневризмы наиболее часто развиваются при атеросклеротическом поражении аорты. Реже являются результатом травмы её стенки.
Факторы риска развития аневризмы
- Артериальная гипертензия;
- Курение;
- Наличие аневризм у других членов семьи. Что свидетельствует о роли наследственного фактора в развитии этого заболевания;
- Пол: мужчины в возрасте старше 60 лет (у женщин аневризмы брюшного отдела аорты возникают реже).
Аневризма аорты брюшной полости
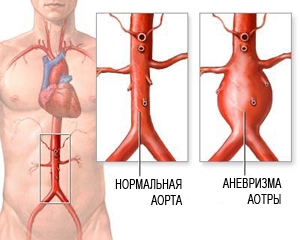 Аневризма брюшной аорты — это хроническое дегенеративное заболевание с угрожающими жизни осложнениями. Под аневризмой брюшной аорты понимают увеличение её диаметра более чем на 50% в сравнении с нормой или локальное выбухание её стенки. Под давлением крови, текущей через этот сосуд, расширение или выбухание аорты может прогрессировать. Диаметр нормальной аорты в брюшном отделе приблизительно равен 2 см. Однако в месте аневризмы аорта может быть расширена до 7 см. и более.
Аневризма брюшной аорты — это хроническое дегенеративное заболевание с угрожающими жизни осложнениями. Под аневризмой брюшной аорты понимают увеличение её диаметра более чем на 50% в сравнении с нормой или локальное выбухание её стенки. Под давлением крови, текущей через этот сосуд, расширение или выбухание аорты может прогрессировать. Диаметр нормальной аорты в брюшном отделе приблизительно равен 2 см. Однако в месте аневризмы аорта может быть расширена до 7 см. и более.
Чем опасна аневризма аорты
Аневризма аорты представляет большой риск для здоровья, так как она может разорваться. Разорванная аневризма может вызвать массивное внутреннее кровотечение, которое, в свою очередь, приводит к шоку или смертельному исходу.
Аневризма аорты брюшной полости может вызывать и другие серьезные проблемы для здоровья. В мешке аневризмы часто формируются сгустки крови (тромбы) или происходит отрыв частей аневризмы, которые с током крови продвигаются по ветвям аорты к внутренним органам и конечностям. Если один из кровеносных сосудов становится блокированным, это может вызывать выраженную боль и приводить к гибели органа или потери нижней конечности. К счастью, если диагностировать аневризму аорты на ранних стадиях, то лечение может быть своевременным, безопасным и эффективным.
Методы лечения
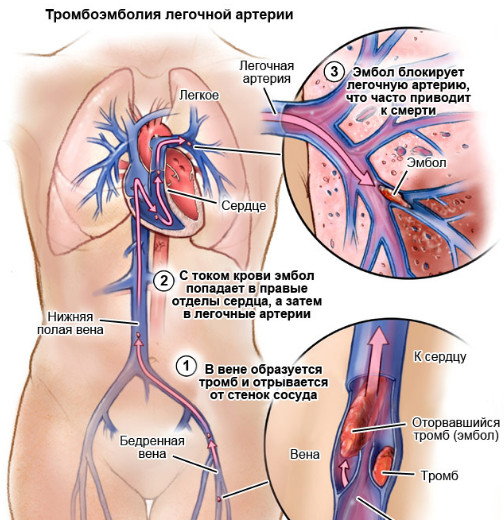
При тромбозе подколенной вены лечение проводится в хирургическом отделении стационара. Продолжительность лечения зависит от того, имеется ли риск возникновения тромбоэмболии легочной артерии (ТЭЛА):
- если тромб фиксирован и угрозы ТЭЛА нет, то назначается постельный режим в течение 3-5 дней;
- если нет возможности провести полное обследование или тромб подвижный, то назначают строгий постельный режим в течение 7-10 дней с возвышенным положением конечности.
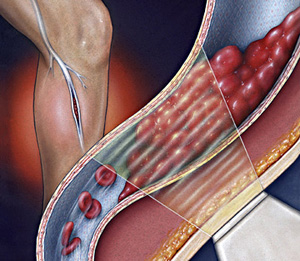
эндоваскулярная баллонная тромбоэкстракция
Чем раньше будет проведена тромбоэкстракция, тем больше шансов на полное восстановление поврежденной конечности. Проведение операции на 10-14 день неэффективно, поскольку тромб уже плотно спаян со стенкой сосуда и началось разрушение клапанов.
Широко применяется компрессионная терапия всей нижней конечности с помощью эластичных бинтов. Этот метод лечения улучшает отток венозной крови и предотвращает разрушение клапанов.
Медикаментозная терапия
Эффективность лечения можно повысить, если кожу на месте тромбоза смазывать флеботропными препаратами.
Дополнительно назначается медикаментозное лечение.
Оно включает в себя:
- Антикоагулянты угнетают процесс свертываемости крови, понижают содержание тромбина в крови и препятствуют образованию тромбов. К ним относятся: Гепарин, Варфарин.
- Обезболивающие препараты снимают болевой синдром (Диклофенак, Аэртал).
- Флеботоники способствуют оттоку крови от нижних конечностей. К ним относятся: Троксевазин, Троксерутин, Эсцин и другие.
- Ангиопротекторы (аскорбиновая кислота, Рутин, Троксевазин, Эскузан) расширяют кровеносные сосуды, улучшают микроциркуляцию, уменьшают отечность тканей.
- Тромболитические препараты направлены на лизис (растворение) тромба. Их назначают на ранней стадии болезни. Если тромбоз диагностирован с опозданием, прием этих препаратов может привести с фрагментации тромба и ТЭЛА.
- Антибактериальные препараты препятствуют росту и размножению бактерий.
Признаки болезни
В самом начале развития болезни довольно сложно определить и выявить аневризму бедренной артерии.
Это происходит из-за того, что:
- Нет характерных признаков, при прощупывании еще не чувствуется уплотнения на аорте.
- Боли пациент не ощущает.
Предположить образование аневризмы можно немного позже. При этом уже будет прощупываться образование, а при движении пациент начнет ощущать усиление боли. Потом боль станет очень сильной и ее будет сложно убрать с помощью лекарственных средств.
Характерные симптомы аневризмы бедренной артерии таковы:
- появление судорог в конечностях;
- довольно частые онемения ног;
- появляется ощущение, что ноги всегда холодные;
- цвет кожи на ступнях будет почти белый;
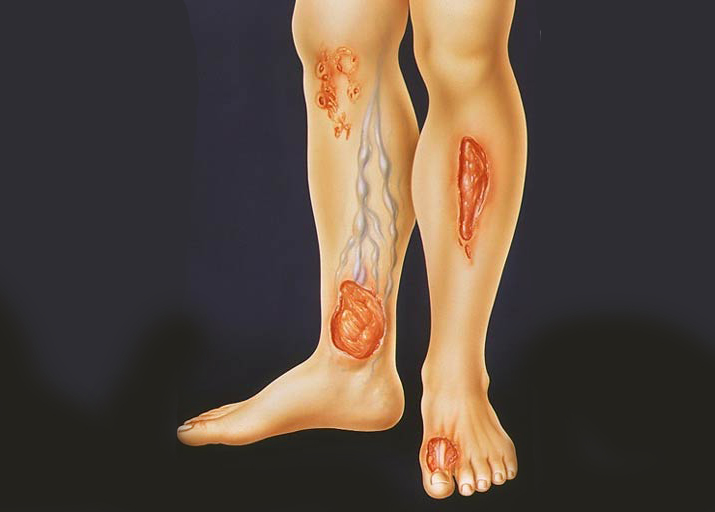
- образование язв на ногах.
По статистике, разрыв аневризмы в этом месте происходит нечасто. Но это не означает, что не нужно проходить курс лечения. Прогрессирование болезни может привести к некрозу тканей и в дальнейшем к развитию гангрены. Еще может проявиться осложнение в виде паралича ног. При этом могут появиться тромбы, которые перекроют движение крови по всему организму. А любые нарушения кровообращения приводят к ухудшению общего самочувствия человека.
Коленный сустав
Коленный сустав образован суставными поверхностями мыщелков бедренной и болыпеберцовой костей и суставной поверхностью надколенника. На суставных поверхностях большеберцовой кости имеются внутрисуставные хрящи — медиальный и латеральный мениски, соединенные поперечной связкой колена. К утолщенным наружным краям менисков фиксируется суставная капсула. Медиальный мениск имеет форму буквы С, латеральный – форму буквы О. Мениски являются амортизаторами и увеличивают конгруэнтность суставных поверхностей.
Крестообразные связки находятся внутри сустава, задняя их поверхность не имеет синовиального покрова. В связи с этим полость коленного сустава подразделяется на медиальный и латеральный отделы, которые впереди связок широко сообщаются между собой.
Внесуставные связки:
1. спереди – связка надколенника;
2. по бокам – малоберцовая и большеберцовая коллатеральные связки;
3. сзади – косая и дугообразная подколенные связ-ки.
Суставная капсула прикрепляется на передней поверхности бедра на 5 см выше суставного хряща, по бокам – ниже над- мыщелков. Эпифизарная линия бедренной кости находится в полости коленного сустава. Спереди капсула фиксируется по хрящевому краю надколенника, на болыпеберцовой кости – по краю суставного хряща (эпифизарная линия располагается ниже суставной капсулы).
Синовиальная оболочка образует 9 заворотов:
1. спереди вверху – верхние медиальный, латеральный и непарный срединный завороты;
2. спереди внизу – нижние медиальный и латеральный завороты;
3. сзади – два задних верхних (медиальный и латеральный) и два задних нижних (медиальный и латеральный).
Верхний передний заворот сообщается с синовиальной надколенной сумкой. Бурсит этой сумки может вызвать воспаление всего сустава (гонит).
Латеральный ствол
После этого удаляется к наружной области передней подвздошно-поясничной, задней портняжной и прямой мышцы. Приближается к большому вертелу кости бедра и распадается на:
- Восходящую ветвь. Движется в верхнюю часть, идет под тканью, окружающей фасцию бедра, и ягодичной мышцой.
- Нисходящую ветвь. Является достаточно мощной. Она начинается от наружной стенки главного ствола, пролегает под прямой бедренной мышцей, идет вниз между тканями ног, питая их. Затем доходит до коленной зоны, соединяется с ответвлениями артерии, расположенной под коленом. Проходя по мышцам, снабжает кровью четырехглавую бедренную мышцу, после чего разделяется на несколько ветвей, движущихся к кожному покрову конечности.
Поперечную ветвь. Она представлена в виде маленького ствола. Сосуд производит кровоснабжение проксимальной части прямой и латеральной мышечной ткани.