Бляшки в сонной артерии: лечение. Холестериновые бляшки: причины, симптомы
Содержание:
Операция
При прогрессивном атеросклерозе, когда лекарства, диеты и отвары не помогают, единственным вариантом спасения жизни человека остается операция. На основании полного обследования пациента врач принимает решение о необходимости и виде хирургического вмешательства.
В современной медицине для удаления холестериновых бляшек практикуют следующие виды сосудистой хирургии:
- шунтирование;
- стентирование;
- лазерная ангиопластика;
- эндарэтерктомия.
Лазерная ангиопластика является простой и безопасной операцией. Пациенту вводят катетер в месторасположение бляшки, и под воздействием высокой температуры удаляют образование. Операция эффективна в случае частичной закупорки сосудов. При более серьезных нарушениях кровеносной системы проводить ангиопластику не рекомендуется.
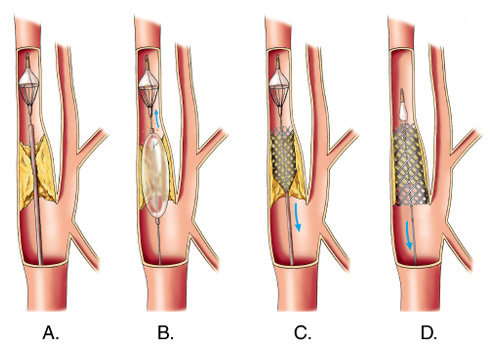
Еще один вид инвазивного вмешательства – стентирование. Операция также считается неопасной. В пораженный сосуд вводят стент (конструкция из тонкой проволоки, каркаса с ячейками и баллоном). Врач направляет стент в место сужения сосуда и раздувает баллон, тем самым расширяя просвет до нужного уровня. После завершения манипуляции каркас остается в сосуде, а баллон удаляется.
Эндарэтерктомия эффективна, когда у больного нужно удалить сразу несколько бляшек. Операцию делают под общим или местным наркозом. Хирург надрезает поврежденный сосуд и вводит шунт. Поврежденные стенки сосуда убирают с помощью специального инструмента. Если стенка истончается, ее реконструируют из здорового материала.
В экстренных случаях для лечения атеросклероза врачи применяют шунтирование. К этому методу медики обращаются при серьезном повреждении сосудов. До операции врач проводит тщательное обследование, выявляя пораженные места в сосудах. Суть операции состоит в том, что хирург пережимает «плохой» участок с двух сторон и в обход него к здоровому сосуду присоединяет шунт. По нему будет циркулировать кровь.
Как показывает практика, после операции организму потребуется на восстановление 2 недели и более. Операция не дает полного излечения от атеросклероза. С ее помощью избавляются от последствий болезни – бляшек в сосудах шейного отдела.
Чтобы избежать рецидива, больной должен отказаться от вредных привычек, соблюдать диету.
Как лечить атеросклероз сосудов: медикаментозное лечение атеросклероза
Бороться с атеросклерозом сосудов можно консервативным и оперативным способом. Консервативное лечение атеросклероза применяется при не выраженных и нестенозирующих формах атеросклероза. Оно включает в себя борьбу с факторами риска атеросклероза, а также прием лекарственных препаратов из числа статинов (Симвастатин, Аторвастатин, Розувастатин и др.) и антиагрегантов (ацетилсалициловая кислота, клопидогрель и др.), препятствующих дальнейшему росту атеросклеротических бляшек и образованию тромбов на их поверхности. Медикаментозные препараты назначаются на постоянный или длительный прием.
Распространённые области поражения
Стенозирующий атеросклероз – это мультифокальная патология, которая поражает сосудистое русло большинства жизненно важных органов. Развитие патологического процесса может охватывать несколько анатомических областей. Этим будет обусловлена клиническая картина болезни.
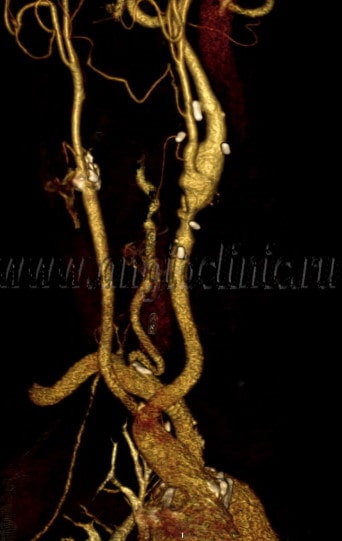
Сонные артерии
Стенозирующий атеросклероз сонных артерий встречается не так уж редко. При таком варианте патологии жировые бляшки откладываются на внутренней поверхности левой и правой ОСА, а также их ответвлений, которые располагаются изнутри и снаружи черепа. Наружные ветви каротидных артерий несут кровь к тканям лицевого черепа. Стеноз этого участка сосудистого русла будет проявляться онемением лица, нарушением всех видов чувствительности данной области.
Атеросклеротическое повреждение интракраниальных ветвей сонных артерий более опасно. В связи с тем, что они несут кровь к головному мозгу, возможно частичное ухудшение его перфузии. Это проявляется частыми приступами головной боли, периодическими обмороками, постоянным чувством головокружения. Патологическое повреждение каротидных артерий с обеих сторон зачастую приводит к нарушению кровоснабжения зрительных нервов, что может окончиться полной слепотой.
Сосуды нижних конечностей
Наиболее распространённой областью атеросклеротического поражения стенозирующего характера являются артерии ног. Заболевания носит диффузный характер и изначально никак себя не проявляет. Постепенно начинает появляться и нарастать нарушение чувствительности данной области, кожные покровы становятся холодными на ощупь. По мере прогрессирования патологического процесса больные отмечают болевые ощущения как при ходьбе, что вынуждает их хромать. На запущенных стадиях усиливается хромота, чувство онемения, болевые ощущения не проходят даже при полном покое.
Если вовремя не замедлить прогрессирование заболевания, оно приводит к тяжелым трофическим нарушениям. Мягкие ткани нижних конечностей перестают получать с кровью нужное количество кислорода и питательных веществ, вследствие чего начинается их отмирание. Конечным результатом атеросклеротического повреждения сосудов ног является развитие гангрены, которая может стать причиной гибели больного.
Коронарные артерии
Очень опасным является стенозирующий атеросклероз венечных сосудов, обеспечивающих питание сердечной мышцы. При развитии патологического процесса этой области значительно повышается вероятность острой ишемии, которая становится причиной инфаркта. Хроническая ишемия возникает вследствие неполной обтурации приносящих сердечных артерий. Результатом этого становятся частые приступы стенокардии – давящих болей за грудиной, которые появляются при физической нагрузке или же в состоянии полного покоя.
Во время приступа больные испытывают чувство страха, покрываются холодным потом, могут чётко указать локализацию боли. При полной закупорке одной из крупных венечных артерий развивается инфаркт сердечной мышцы, который часто приводит к летальному исходу. Стенозирующий атеросклероз венечных сосудов прогрессирует довольно быстро. Это связано с достаточно небольшим их диаметром.
Сосуды головного мозга
Не менее опасным вариантом патологии является стенозирующий атеросклероз магистральных артерий головы. Массивное атеросклеротическое повреждение питающих сосудов головного мозга зачастую приводит к ишемическому инсульту. У больных с такой локализацией заболевания часто возникают головные боли, отмечается снижение когнитивно-мнестической функция, возможны вестибулярные расстройства.В тяжелых случаях развивается афазия, пациенты теряют способность к управлению своими чувствами и эмоциями, утрачивают способность к самообслуживанию, не узнают окружающих.
Другие системы организма
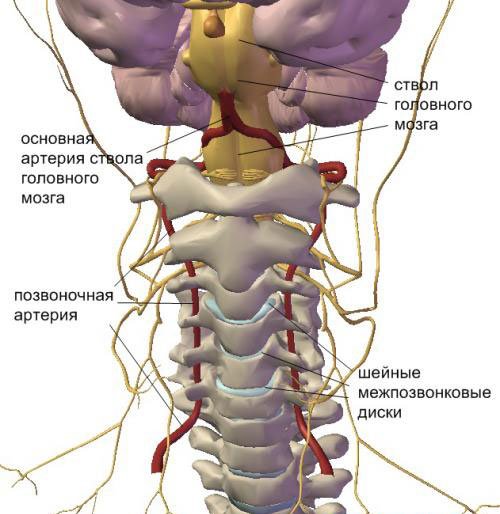
Иногда врачи диагностируют стенозирующий атеросклероз брахиоцефального ствола позвоночных артерий. Этот участок кровеносной системы несёт кровь к затылочной области головы и шейному отделу позвоночника. Сужение просвета данных сосудов проявляется головной болью в области затылка, ухудшением зрения. Тяжелое поражение приводит к нарушению кровоснабжения мозжечка, что проявляется нарушением координационной функции.
Сосудистые ветви, отходящие от брахиоцефального ствола, несут кровь к правой руке. Их поражение приводит к нарушению кровотока верхней конечности, что проявляется её онемением, похолоданием, атрофией мышечного слоя. Со временем нарушается трофика мягких тканей, что становится причиной их массивного отмирания.
Анатомическая справка
Под атеросклерозом принято понимать такие изменения в стенках сосудов, которые сопровождаются появлением на них жировых отложений. В зависимости от области поражения различают несколько видов этого заболевания. При этом по причине определенных физиологических особенностей некоторые сосуды в большей степени подвержены этим изменениям. Ярким примером являются брахиоцефальные артерии (БЦА). Чтобы понять механизм развития заболевания, необходимо немного углубиться в анатомию.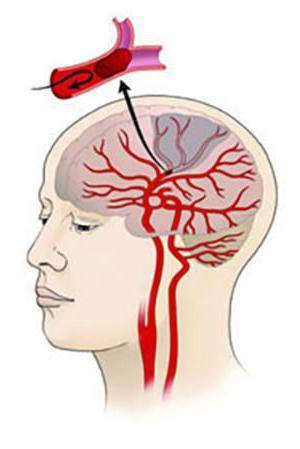
Брахиоцефальный ствол является крупным магистральным сосудом. Он представлен тремя внечерепными артериями: позвоночной, подключичной и сонной. Их переплетения образуют Виллизиев круг. Циркулирующая по нему кровь обеспечивает непрерывное питание головного мозга. Если на одном из участков данного кровотока образуется препятствие в виде атеросклеротической бляшки, возникает опасность для работы всего головного мозга. Иногда такие отложения, состоящие преимущественно из жира и соединительной ткани, приводят к развитию гипоксии и даже инсульта.
В современной медицине принято рассматривать 2 варианта этой патологии:
- Нестенозирующий атеросклероз БЦА. Жировые отложения располагаются продольно в артериальном русле. Они не закупоривают просвет сосуда полностью. Однако существенно сокращают скорость кровотока. Прогноз на выздоровление при этом недуге благоприятный.
- Стенозирующий склероз БЦА. В просвете сосуда образуются бляшки в форме бугорков. Они быстро увеличиваются в размерах. В итоге могут полностью перекрыть просвет сосуда. В этом случае говорят о развитии инсульта.
В сегодняшней статье мы более подробно остановимся на первом варианте патологического процесса.
Методы лечения
Лечение атеросклероза сонных артерий представляет собой сложную задачу. Способ терапии напрямую зависит от степени стеноза сосудов и клинической картины, а именно наличия дисциркуляторной энцефалопатии и перенесенных транзиторных ишемических атак и инсультов. При небольшом сужении ВСА и незначительной симптоматике, отсутствии острых состояний можно обойтись только лекарственной терапией:
- Статины (Аторвастатин, Розувастатин) – основной вид препаратов, замедляющих прогрессирование атеросклероза. Они снижают концентрацию холестерина в крови. Целевой уровень липопротеидов низкой плотности составляет меньше 1,8 ммоль/л.
- Ацетилсалициловая кислота предотвращает образование тромба на атеросклеротической бляшке. Если у пациента есть язвенная болезнь желудка или 12-перстной кишки, ему предпочтительно назначается Клопидогрель.
- Средства для снижения артериального давления. Пациенту необходимо поддерживать цифры АД на определенном уровне ( Советы специалиста: изменение образа жизни
Помимо медикаментозного и хирургического лечения, немаловажную роль играет коррекция образа жизни. Я всегда рекомендую своим пациентам отказаться от курения, регулярно заниматься физическими упражнениями, внести изменения в свой рацион питания (кушать больше овощей, фруктов и рыбы). Больным сахарным диабетом нужно периодически сдавать кровь на гликированный гемоглобин, соблюдать низкоуглеводную диету, посещать эндокринолога и принимать назначенные препараты для снижения сахара в крови.
Как проводится лечение?
После проведения всех обследований и постановки окончательного диагноза врач подбирает терапевтический курс. Первый этап заключается в корректировке жизненного образа. В него входит отказ от губительных привычек, диета и улучшение физического состояния. После этого подбираются лекарственные средства, которые улучшают сосудистой системы, а также помогают бляшкам рассосаться. Лечение народными средствами входит в комплексную терапию, однако выступает вспомогательным шагом.
Медикаментозная терапия
При стенозе сонных артерий первым этапом в устранении проблемы выступает лекарственный метод. Очистить сосудистую систему и предотвратить отрыв бляшки помогают такие виды:
| «Кардиомагнил» | ||
| Статины | Приводят в норму липидный уровень в крови и помогают растворить бляшки | «Аторвастатин» |
| «Кардиостатин» | ||
| Гипотензивные | Регулируют скачки артериального давления | «Верапамил» |
| «Фозикард» | ||
| «Рениприл» | ||
| Обезболивающие | Устраняют болевые ощущения | «Парацетамол» |
| «Ибупрофен» |
Когда нужна операция?
Убрать холестериновые бляшки при помощи консервативного лечения не всегда удается. В запущенных случаях закупорка сонной артерии может потребовать хирургического вмешательства. Для этого проводится каротодная эндартерэктомия, которая подразумевает нанесение небольшого надреза и устранение нароста. Операция проводится в легкодоступных местах. При осложнениях врачи назначают проведение ангиопластики и стентирование, когда артерия расширяется искусственно при помощи стента.
Помогает ли диета избавиться от атеросклероза?
Удаление бляшек в сонных артериях важно для нормализации здоровья человека. Лечить атеросклероз начинают с пересмотра жизненного образа
Первоочередно больного направляют в кабинет диетолога для коррекции питания. Часто включаются продукты с низким холестериновым содержанием. Рекомендуется употреблять овощи и фрукты, богатые на клетчатку, паровую рыбу. Диета и образ жизни составляет 80 процентов от всего лечебного процесса, поэтому пренебрегать этим этапом не рекомендуется.
Очистка сосудов народными средствами
Побороть бляшки в сосудах можно с помощью комплексного подхода. Нетрадиционная медицина выступает неотъемлемой частью любой терапии. Однако все рецепты сначала рекомендуется утвердить со своим врачом. Это поможет избежать нежелательных побочных действий. К принципам народной терапии относятся:
- Гирудотерапия. Благодаря пиявочной слюне можно повлиять на разжижение крови. А также это улучшает самочувствие, снимает неприятные клинические проявления, а эффект от такой процедуры держится длительный временной период.
- Сокотерапия. Бляшки в артериях шейного отдела помогает уменьшить свекольный сок. Его рекомендуется добавлять в любые напитки, так как он помогает растворению липидов.
- Мед. Принимается по 2 ч. л. в течение суток, так как он улучшает химический состав крови.
Причины и механизм развития болезни
Атеросклероз сонных артерий развивается вследствие множества причин. Перечислим их в порядке значимости:
- Дислипидемия. Представляет собой нарушение обмена липидов, а именно появление высокого уровеня общего холестерина, липопротеидов низкой плотности («плохой холестерин»), а также низкое содержание липопротеидов высокой плотности («хороший холестерин»). Иногда встречается наследственная гиперхолестеринемия.
- Высокое артериальное давление. Постоянно повышенное АД увеличивает риск осложнений любых болезней сердца и сосудов .
- Сахарный диабет. Уже давно известно, что длительная высокая концентрация глюкозы в крови в несколько раз ускоряет развитие атеросклероза.
- Ожирение. У людей с избыточным весом уровень холестерина и триглицеридов в крови намного выше, чем у тех, которые имеют нормальную массу тела. Определить свой индекс массы тела можно здесь.
- Малоподвижный образ жизни – недостаточная физическая активность закономерно ведет к ожирению.
- Курение – компоненты табачного дыма, в том числе и никотин, способствуют образованию в организме свободных радикалов (активных форм кислорода), запускающих перекисное окисление липидов. Такой холестерин откладывается в стенках сосудов.
- Неправильное питание. Избыток в рационе мяса и недостаток овощей, фруктов и рыбы ведут к метаболическому синдрому, который повышает риски фатальных сердечных состояний.
- Стресс приводит к повышению артериального давления и выбросу гормонов, увеличивающих содержание глюкозы в крови.
- Генетическая предрасположенность.
- Мужской пол. У мужчин раньше и быстрее развивается атеросклероз, потому что женские половые гормоны (эстрогены) способны замедлять процесс формирования бляшек.
Сам механизм образования атеросклеротической бляшки довольно сложен и до конца не выяснен.
На данный момент времени ученые выделяют три основные стадии атеросклероза:
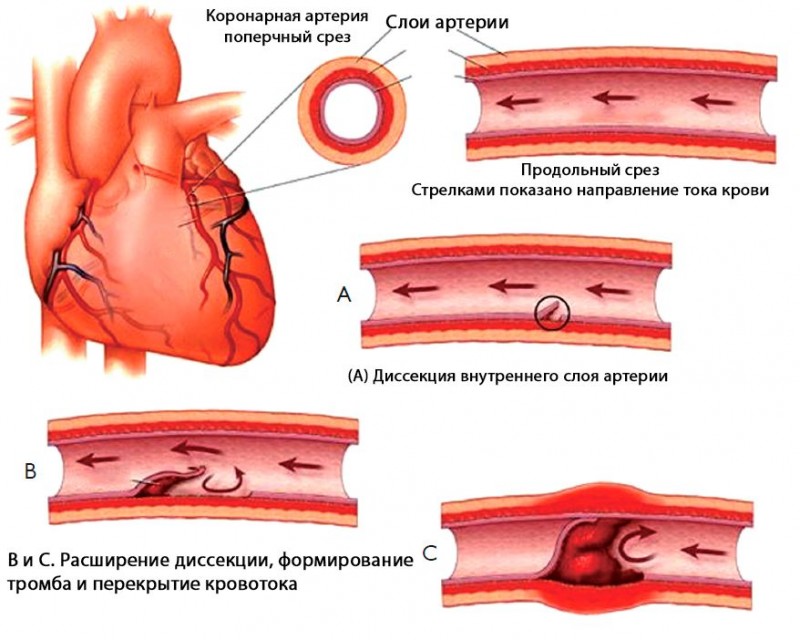
- Образование липидных пятен и полосок. Первым звеном является повреждение эндотелия (внутренней оболочки) артерии, что создает благоприятные условия для проникновения частиц холестерина. Сильнее всего этому способствует высокое АД. Макрофаги поглощают молекулы липопротеида, превращаясь в пенистые клетки.
- Появление фиброзной бляшки. Далее из-за повреждения эндотелия и скопления пенистых клеток выделяются факторы роста, что приводит к усиленному делению гладкомышечных клеток и выработке соединительнотканных волокон (коллагена и эластина). Формируется стабильная бляшка с толстой и плотной фиброзной покрышкой и мягким липидным ядром, сужающая просвет сосуда.
- Формирование осложненной бляшки. Прогрессирование процесса ведет к увеличению липидного ядра, постепенному истончению фиброзной капсулы, разрыву и пристеночному тромбообразованию, почти или полностью закупоривающим просвет артерии.
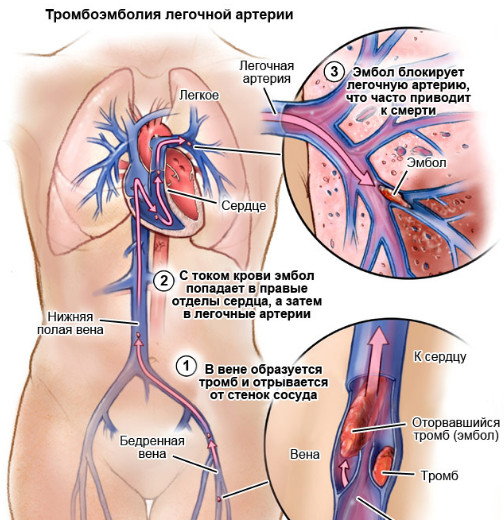
В случае внутренней сонной артерии пристеночный тромб отрывается и закупоривает более мелкие сосуды (среднюю, переднюю мозговую артерии), вызывая ишемический инсульт.
Профилактика
Процесс образования холестериновых бляшек длится очень долго, не давая о себе знать. Иногда атеросклероз диагностируют уже на поздних стадиях, когда лечение медикаментами и народными методами уже не помогает, а требуется удаление бляшек хирургическим путем. Но чтобы не допускать такого состояния, нужно знать об основных мерах профилактики этого заболевания.
Высокий уровень холестерина в крови – основная причина образования холестериновых бляшек. Для того чтобы снизить этот уровень, а также не давать ему подниматься, нужно придерживаться трех основных правил:

- соблюдать диету;
- принимать лекарственные средства;
- контролировать вес.
Холестерин поступает в организм вместе с пищей. Поэтому нужно ограничить прием жирного мяса и рыбы, а отдать предпочтение нежирным сортам. Молочные продукты следует выбирать с низким процентом жирности. Основа питания – свежие овощи, фрукты, способствующие выведению из организма излишков жира.
Если строгая диета не дает желаемых результатов, то в таких случаях прибегают к лекарственным средствам, которые снижают уровень холестерина в крови, этим самым предотвращают образование бляшек в сосудах. Чаще всего выписывают препараты из группы статинов. Их прием требует контроля липидного спектра. Также они неблагоприятно влияют на работу внутренних органов, особенно печень. Еще один недостаток – отмена препарата грозит обратным повышением уровня холестерина.
Для профилактики образования холестериновых бляшек человек должен следить за своим весом. Он не должен превышать нормальных величин. Для этого можно самостоятельно рассчитать индекс массы тела – вес/рост2. Полученная цифра не должна быть больше 30.
Основные способы укрепить сосуды: отказаться от вредных привычек (курение, употребление алкогольных напитков); уделить внимание физической активности; следить за артериальным давлением (при необходимости лечить гипертонию); контролировать свое эмоциональное состояние. https://www.youtube.com/embed/3I3JCIfOOeY
Лечение
Главная цель лечения атеросклероза сонных артерий – затормозить развитие патологии для предупреждения инсульта. Существует несколько методов терапии. При выборе врач учитывает степень сужения кровотока, состояние пациента, наличие симптомов микроинсультов.
Консервативная терапия
Атеросклероз сонной артерии можно лечить, не прибегая к хирургическому вмешательству при отсутствии симптоматики или сужении сосуда менее чем на 50%. Также медикаментозную терапию назначают людям, которые имеют противопоказания к операциям.
Схема лечения коротидного атеросклероза включает:
- антикоагулянты (аспирин, варфарин, гепарин). При наличи сужений риск тромбообразования растет из-за замедления тока крови, а также наличия повреждений. Антикоагулянты делают кровь более жидкой, предупреждая образование тромбов;
- препараты, понижающие уровень холестерина. Это могут быть статины, ингибиторы всасывания холестерина, секвестранты жирных кислот. Высокий уровень холестерина признан одним из основных факторов формирования атеросклеротических бляшек. Нормализация его уровня позволяет замедлить развитие атеросклероза;
- гипотензивные средства (для понижения давления). Второй из основных факторов риска развития атеросклероза.
При наличии сопутствующих заболеваний (сахарного диабета, патологий щитовидной железы) лечение основных заболеваний обязательно.
Операция на сонной артерии при атеросклерозе
Хирургическое лечение рекомендовано людям, переживших один или более микроинсультов, а также при значительном сужении коротидных сосудов. Цель хирургического вмешательства – уменьшить/удалить холестериновую бляшку, расширить просвет сосуда. Это даст возможность восстановить нормальный кровоток.
Возможные варианты операций:
- Каротидная эндартерэктомия – удаление атеросклеротической бляшки. Относится к открытым операциям. Кожа разрезается, артерия выводится в просвет разреза. Ниже, выше места сужения накладываются специальные ножницы-зажимы. Вторая сонная артерия обеспечивает питание мозга. Хирург делает продольный разрез, извлекает бляшку, зашивает сосуд. Зажимы снимаются, рана ушивается.
- Ангиопластика (стентирование) – наименее травматическая операция. Через крошечный разрез на бедренной артерии вводится катетер с баллоном на конце. Его продвигают вплоть до коротидной артерии. Хирург контролирует перемещение при помощи компьютера. Достигнув места сужения, баллон надувают. Сужение расширяется, бляшка становится более плоской. Для фиксации результата при помощи катетера доставляется сложенная пружинка – стент. Когда ее открывают, она формирует несжимаемый каркас, помогающий сохранить просвет сосуда.
- Шунтирование сосуда. Цель операции создать обходной путь для кровотока. Для этого выше, ниже места сужения вшивается искусственный или натуральный сосуд. Получается «объездная дорога», по которой кровь может без задержки двигаться в обход сужения. Шунтирование проводят при полной блокировке просвета артерии.
Современные методы диагностики атеросклероза сосудов
Народная медицина
На ранних этапах (до появления первых симптомов) для лечения атеросклероза артерий применяют различные настои, отвары, смеси. Вы можете испытать на себе их эффективность.
- На мелкой терке натереть лук, отжать сок. Количества лука должно быть достаточным для получения одного стакана сока. Смешать полученную жидкость со стаканом меда. Принимать по 1 ст.л. 3 раза/день за час до еды.
- 1 ст.л. высушенной смеси лофанта тибетского залить 250 мл воды, закипятить, томить 7-10 минут. Настоять 30-40 минут, процедить, добавить 1 ч. л. меда. Выпивать 2 ст. л. до еды 3 раза/день, месяц. Через 5-7 дней повторить.
- Смешать равные пропорции лофанта, боярышника, мелиссы – залить стаканом кипятка. Укутать, оставить на час. 1/3 теплого настоя принимать 3 раза/день за 30-40 минут до еды, месяц. Через неделю повторить 3-4 курса.
- пол стакана семени льна промыть, залить водой так, чтобы вода покрывала семена. Настаивать 30 минут. Слить воду, залить 300 мл кипятка, настаивать 2 ч, процедить. Принимать по 3 ст. л. утром, вечером 21 день. Хранить в холодильнике.
- 5 ст. л. любой хвои, 2 ст.л. измельченного шиповника залить 2 л воды, закипятить, томить на меленьком огне 3 минуты. Настаивать 3 часа (теплое место, идеально – термос). Процедить. Выпивать по пол стакана 3 раза/день.
Обязательно сообщите врачу обо всех травах, которые вы принимаете. Он должен учитывать это при назначении лекарств, что поможет избежать осложнений, вызванных их взаимодействием.