Все о причинах и способах лечения пеленочного дерматита у грудничка
Содержание:
- Причины развития патогенной среды
- Виды в зависимости от характера протекания
- Методы лечения
- Причины
- Что это такое
- Лечение пеленочного дерматита у детей
- Симптомы и признаки, дифференциальная диагностика
- Как и чем лечить ребенка
- Причины пелёночного дерматита
- Причины возникновения
- Профилактика пеленочного дерматита
- Заболевание и его определение
- Профилактика пеленочного дерматита
Причины развития патогенной среды
Данную патологию не стоит недооценивать, т. к. вовремя нераспознанный пелёночный дерматит может прогрессировать, переходить в более тяжёлые формы и приводить к серьёзным осложнениям не только со стороны кожного покрова, но и со стороны других систем органов.
Грибковый пеленочный дерматит — это реакция, которая может развиваться у малышей с самого рождения и до года. На протяжении этого времени ребёнка окружают различные агрессивные факторы, которые способствуют формированию данной патологии. К ним относятся: естественные физиологические выделения, такие как секреты активно формирующихся сальных и потовых желез, избыточная влажность, тесное и постоянное соприкосновение с различными элементами одежды, пелёнок или подгузников, меняющееся кислотно-основное состояние кожных покровов.
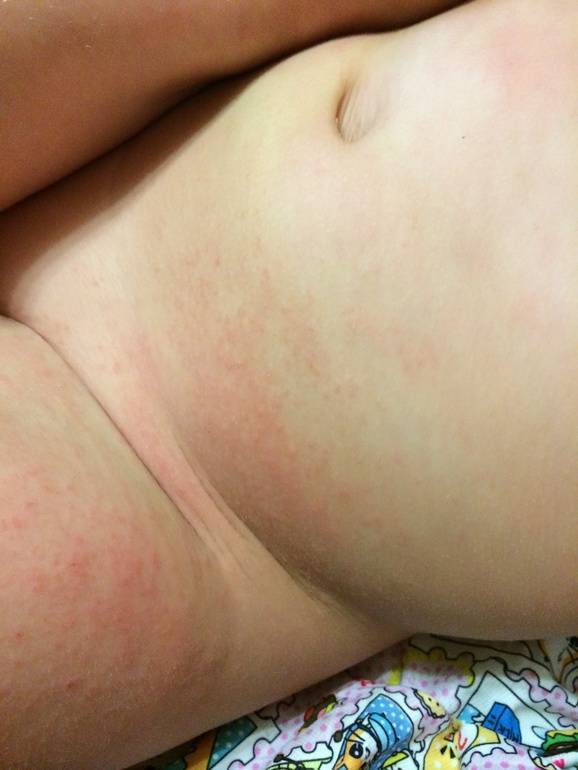
Следует отметить, что к указанному заболеванию более склонны дети в возрасте около 6 месяцев, чем новорождённые и годовалые дети. Младенцы менее активны, а у годовалых детей уже сформирован защитный кожный барьер. Проведённые исследования также доказали, что у детей, чьи родители склонны к различным аллергическим реакциям, вероятность развития патогенной среды из-за неверного уход и неблагоприятных условий содержания в несколько раз выше, чем у детей родителей с неотягощенным аллергическим анамнезом.
Стоит также принять во внимание характер питания ребёнка. https://www.youtube.com/embed/8C-NKX7RYaU. https://www.youtube.com/embed/8C-NKX7RYaU
Виды в зависимости от характера протекания
Характер протекания пеленочного дерматита и его симптомы могут иметь некоторые особенности, в зависимости от которых различают несколько видов заболевания. Проводя диагностику, медики определяют, какова разновидность дерматита в каждом конкретном случае. Это помогает подобрать для малыша правильное и эффективное лечение.
Потертость или травматический дерматит
Это наиболее простая форма пеленочного дерматита, развивающаяся в результате постоянного механического воздействия. У маленьких детей травматический дерматит локализуется в тех местах, где пеленка или подгузник натирает кожу, приводя к раздражению и воспалению. Потертость редко вызывает осложнения. Для ее лечения достаточно устранить натирающий памперс, подобрать средство гигиены по размеру.
| Потертость как причина |
Аллергический пеленочный дерматит
Местную аллергическую реакцию может вызвать материал подгузника, средство по уходу, применяемые лекарства. Этой формой дерматита чаще страдают дети с аллергической настроенностью организма (уже страдающие пищевой аллергией), находящиеся на искусственном питании. Аллергический дерматит локализуется в местах, контактирующих с раздражителем — ягодицы, анус, внутренняя сторона бедер. Проводя терапию, выявляют и устраняют аллерген, назначают антигистаминные средства, применяют гипоаллергенные средства по уходу.
| Аллергия |
Бактериальный дерматит.
Нежная кожа ребенка легко мацерируется (разбухает под воздействием влаги). В этом состоянии она подвержена проникновению болезнетворных микроорганизмов. Области, травмированные краями памперса, также являются входными воротами инфекции. Все это создает благоприятные условия для начала бактериального дерматита.
Это наиболее неприятная и опасная форма заболевания, характеризующаяся частыми осложнениями. Для нее характерны гнойничковые высыпания, сопровождающиеся зудом и болью. Возможны общие реакции организма в виде лимфаденита, высокой температуры, интоксикации.
| Причина — бактерии |
Важно! Бактериальная форма дерматита требует немедленного проведения антибиотикотерапии под контролем врача
Грибковый дерматит
Грибковый дерматит развивается по причине присоединения вторичной микотической инфекции, которой богата кишечная микрофлора. Эта опасность велика для детей-искусственников, а также, для детей, получающих прикорм. Несбалансированное питание приводит к недостатку в организме микроэлементов: цинка, рибофлавина, биотина. Это делает детский организм беззащитным перед грибковыми инфекциями.
Кандидозный дерматит – одна из разновидностей дерматомикоза. Он чаще регистрируется у детей прошедших курс лечения антибиотиками, у которых нарушен состав микрофлоры кожных покровов и кишечника. Грибок типа Candida в условиях теплой и влажной среды быстро размножается на коже под памперсом. Основные симптомы кандидозного дерматита – ярко-красные участки с белесыми пленками. Малыши постоянно ощущают на пораженных участках зуд и боль, усиливающиеся при мочеиспускании и дефекации.
| Причина — грибок |
Причина себорейного дерматита – повышенная жирность кожи. Грибок Malassezia furfu, живущий на здоровой коже, в условиях низкого иммунитета приобретает патологическую активность. Он нарушает работу сальных желез, отчего кожное сало приобретает едкие компоненты, раздражающие кожу. Основные симптомы себореи – множественные шелушения и корочки на пораженных местах (на ягодицах, в паху и в кожных складках). Могут поражаться и другие части тела – голова, шея, грудь, ушные раковины.
Импетиго
Импетиго – форма пеленочного дерматита, связанная с присутствием на коже золотистого стафилококка. Проявляется болезнь пузырьково-гнойничковыми высыпаниями. При пеленочном дерматите они сосредоточены в паховых складках, на внутренней стороне бедер. Начинается заболевание развитием эритемы — резкого покраснения пораженных участков. Со временем, она сменяется появлением везикул с гнойным содержимым. После их созревания образуются корки медово-желтого цвета. Отпадая, они открывают участки, лишенные пигментации.
| Импетиго |
Импетиго поражает поверхностные слои эпидермиса. Провоцируют болезнь микротравмы, влажная и теплая среда, низкий иммунитет, плохая гигиена.
Важно! При тяжелой степени импетиго ухудшается общее состояние пациента (повышается температура, развивается интоксикация). Для пеленочного дерматита характерно стрептококковое контагиозное импетиго
Методы лечения
Начинать лечить пеленочный дерматит у ребенка надо с неукоснительного соблюдения гигиены при уходе за детьми. Нужно часто менять подгузник, не допуская его вздувания и переполнения. После того как ребенок покакал, непременно нужно подмыть его теплой водой с мылом и поменять подгузник. Большую пользу оказывают воздушные ванны, так что надо периодически снимать с малыша памперс, позволяя чувствительной коже дышать.
 Большую пользу оказывают воздушные ванны.
Большую пользу оказывают воздушные ванны.
Если область поражения охватывает большую площадь, здесь уже не обойтись без посещения врача-педиатра. Специалист назначает медикаменты, руководствуясь при этом принципом «влажное сушим, сухое увлажняем». Так что при мокнущих сыпях и экземах, как правило, выписывают подсушивающие препараты от пеленочного дерматита и опрелостей у детей вроде мази «Деситин» либо препарата «Циндол». Сухие участки дермы лечат кремами, оказывающими противовоспалительное и увлажняющее действие, такими как «Драполен», «Бепантен» и детский «Пантенол».
Если доктор выяснит, что добавилась еще и грибковая инфекция и речь идет о таком заболевании, как кандидозный дерматит, он может порекомендовать «Клотримазол» либо нистатиновую мазь. Если возникло осложнение бактериального характера, помогут антибиотические мази. Быстрый эффект в таких случаях оказывает тетрациклиновая мазь и «Банеоцин».
Препараты от аллергии на памперсы в основном не прописывают. Если симптомы не проходят на протяжении 7 дней, невзирая на лечебные меры, педиатр может назначить гормональные препараты, скажем, «Адвантан». Можно прибегать и к методам народной медицины. Врачи разрешают подмывать кроху ромашковым отваром при влажной сыпи и смазывать сухие участки маслом облепихи.
Причины
Основная причина пеленочного дерматита – длительный контакт кожи с различными раздражителями из-за несоблюдения правил личной гигиены. Если рассматривать более подробно, то ситуаций, при которых может развиться эта патология, достаточно много.
Физические факторы:
- длительное пребывание малыша в мокрых пеленках;
- нечастая смена одноразовых подгузников;
- некачественные подгузники, которые не дают дышать коже, и в результате создается «парниковый эффект» – прекрасная среда для развития микроорганизмов;
- неправильно подобранный размер подгузников: слишком маленькие или слишком большие начинают тереть, тем самым травмируя кожу;
- нерегулярные водные процедуры;
- нечастая стирка детской одежды;
- грубая одежда из синтетических материалов, которые не пропускают воздух;
- высокая температура тела или жаркая погода создают перегрев организма, а это – предпосылки для возникновения дерматита.
Все физические факторы являются пусковым механизмом в заболевании. Далее вступают в силу химические и биологические раздражители.
Химические факторы:
- длительное раздражение кожи потом, мочой или калом, особенно при введении прикорма, когда меняется состав и характер стула;
- пищеварительные ферменты и желчные кислоты, содержащиеся в каловых массах;
- длительная диарея (понос);
- неправильное кормление малыша, недостаток в его рационе цинка или продуктов с биотином (витамин Н, отвечающий за здоровье волос, ногтей и кожи).
Биологические факторы:
- инфицирование микротравм болезнетворными бактериями (особенно стрептококками и стафилококками) или грибками;
- лечение антибиотиками, в результате которого подавляется вся полезная микрофлора кишечника и активизируются грибки;
- врожденные аллергические заболевания, например, атопический дерматит или энтеропатический акродерматит;
- аллергическая реакция на определенную марку подгузников или на средства ухода за малышом – мыло, крем, присыпку, одноразовые салфетки, порошок для стирки и т.д.;
- дисбактериоз.
Все три типа причин тесно связаны между собой. И все же педиатры выделяют детей, которые имеют предрасположенность к данному заболеванию. Это малыши со склонностью к аллергии, с нарушениями водно-солевого обмена, с очень чувствительной кожей и повышенным содержанием аммиака в моче.
Что это такое
Пеленочный дерматит — воспалительный процесс на коже, локализованный преимущество в самых пикантных местах — в промежности, в области крестца, в нежных бедренных и ягодичных складочках, в паховых складках кожи. Воспаление это достаточно сильно беспокоит и самого ребенка, и его родителей. Сыпь может быть незначительной и довольно обширной, иметь вид отдельных высыпаний или сливаться в одну большую экзему, она бывает как сухая, так и мокнущая.
Для борьбы с этим явлением, которому подвержены шесть из десяти российских младенцев, а при нарушении гигиенических правил ухода и все десять, человечество изобрело одноразовые подгузники, однако, это лишь незначительно снизило количество заболеваний кожи.
Лечение пеленочного дерматита у детей
При дерматите в первую очередь стоит просушить, проветрить пораженные участки. Если стадия — не запущенная, то начать обработки специальными мазями. При излишней сухости, шелушении необходимы смягчающие составы, при мокнущих язвочках – присыпками с подсушивающим эффектом.
Если пеленочный дерматит прогрессирует, то показаны медикаменты, средства народной медицины, крема и мази в случае образования ран и трещин на воспаленных участках для ускорения регенерации. При присоединении инфекции или грибка — препараты с противогрибковыми, антибактериальными свойствами.
Педиатры советуют чаще проводить воздушные ванны до 15 минут, ускоряющие процесс заживления пораженных участков, проветривающие кожу, оснащающие кислородом.
Медикаментозное лечение
При пеленочном дерматите важно провести комплексную терапию. Проводятся обработки зеленкой (2% раствор), детской присыпкой, порошком Банеоцин при мокнущих зонах поражения
Также лечащим врачом назначаются другие медикаменты:
- паста Лостерин (цинко-нафталановая), избавляющая от мокнущих ран изъявлений, оказывающая подсушивающий и успокаивающий эффект;
- Бепантен с заживляющими свойствами;
- мазь Деситин при мокнущем дерматите для успокоения, подсушивания воспаленной кожи;
- крем Д-пантенол, устраняющий пеленочную сыпь, снимающий воспаление;
- Клотримазол (крем) при грибковой инфекции;
- Судокрем от пеленочный сыпи, для профилактики опрелостей;
- мазь синофлановая, снимающая зуд и воспаление, для лечения аллергических реакций;
- цинковая мазь для заживления трещин, ран;
- Хлоргексидин с пролонгированным длительным действием, оказанием антисептических свойств.
Бактериальный пеленочный дерматит лечится Нистатином, Леворином. Если беспокоят мокнущие поверхности кожи, то хорошо помогает Банеоцин. Детям постарше с 1 года для дезинфекции кожи, в целях профилактики рекомендуется протирать кожу спиртовым раствором метиленового синего.
При проведении лечения в домашних условиях мамам не рекомендуется сочетать крема и присыпки для обработки пораженных участков кожи. Использовать йод и зелёнку, гормональные мази, которые можно использовать только по назначению специалиста.
Народные средства
Пеленочный дерматит на начальной стадии успешно лечится рецептами народной медицины. Но прежде чем ими воспользоваться, молодым мамам стоит посоветоваться с педиатром или дерматологом. Для достижения ускорения процесса выздоровления рекомендуется сочетать народные средства с лекарственными препаратами.
Лучшие составы домашнего приготовления:
- Овес (отвар). 25 г измельчить, залить крутым кипятком (1 стакан), настоять 0,5 часа, процедить. Добавлять в воду для купаний ребенка с длительностью 10-15 минут.
- Сельдерей и картофель (скорая помощь при пеленочном дерматите). Взять поровну, измельчить в мясорубке и блендере. Кашицу прикладывать к пораженным места, выдерживать 20 минут, остатки убирать важным ватным тампоном.
- Масло зверобойное — отличное средство для снятия воспаления. Траву зверобой (30 г) залить оливковым маслом (1 стакан), выдержать в тепле 14 дней, периодически взбалтывая. Протирать пораженные места дважды в день.
- Календула и ромашка. Готовить отвар из травок с добавлением в ванны для купания или подмываний малыша.
Перед применением средств народной медицины важно проверять их на аллергию, чтобы не усугубить ситуацию. Врачи рекомендуют сочетать народные средства с медикаментами (Бепантен, Судокрем, цинковая мазь) с регенерирующими, противовоспалительными свойствами
При кандидозном дерматите не пренебрегать правилами гигиенического ухода
Врачи рекомендуют сочетать народные средства с медикаментами (Бепантен, Судокрем, цинковая мазь) с регенерирующими, противовоспалительными свойствами. При кандидозном дерматите не пренебрегать правилами гигиенического ухода.
На период лечения дерматита стоит давать грудничку пить больше жидкости, чтобы кожа не пересыхала и чаще менять подгузники или стараться надевать исключительно на прогулку или в ночные часы.
Симптомы и признаки, дифференциальная диагностика
Особых трудностей в определении опрелостей у родителей обычно не возникает. Достаточно снять с ребенка одежду, пеленки и подгузник, и клиническая картина – налицо
И тут важно вовремя понять, с чем вы имеете дело – с импетиго или пеленочным дерматитом, с себорейной экземой или аллергическим кольцом
В первую очередь мама должна оценить характер высыпаний и сравнить их с инфекционными заболеваниями. Инфекционная сыпь почти всегда сопровождается высокой температурой. Если ребенка оставить без одежды на пару часов, опрелости начнут уменьшаться, блекнуть, светлеть, а инфекция будет распространяться дальше, на другие части тела. Во втором случае нужно вызвать врача на дом и определить, какое именно инфекционное заболевание поразило кроху и чем его лечить.
Наличие гноя и сухих корочек всегда говорит о присутствии в зоне воспалительного процесса бактериальной инфекции. Белесый налет – признак грибковой инфекции.
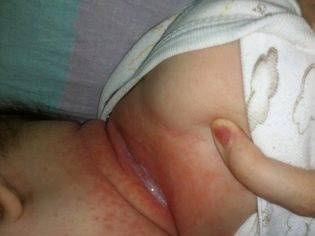

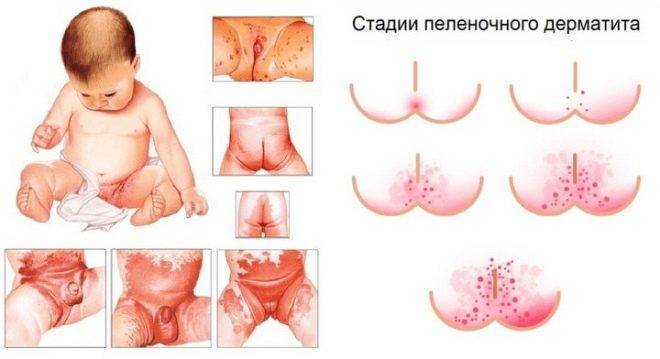
Далее следует определить степень опрелости. В современных педиатрии и дерматологии выделяют три степени.
-
Первая (она же легкая). Кожа незначительно воспалена, нет мокнущих участков, визуально на коже нет повреждений, трещин, ранок. Общее состояние ребенка не изменено – аппетит, сон в норме.
-
Вторая (средняя). Воспаленные участки имеют яркий красный окрас, есть участки эрозии, целостность эпидермиса нарушена, имеются маленькие трещины, могут присутствовать маленькие гнойнички. Ребенок ведет себя беспокойно.
-
Третья (тяжелая). Площадь поражения – большая, есть отечность воспаленных участков кожи, трещины и отслоение фрагментов эпидермиса, язвы, эрозии. Признаки бактериальной или грибковой инфекции могут и присутствовать, и отсутствовать. Вероятность инфицирования очень высока. Ребенок страдает от боли и жжения, места воспаления зудят. Самочувствие малютки нарушено, он плачет, плохо спит или не спит, отказывается от еды. Если поднимается температура – это верный признак инфицирования.
Как и чем лечить ребенка
При первых симптомах кожного высыпания у новорожденного родители должны обратиться к педиатру. Он осматривает сначала ребенка визуально. А затем может направить к дерматологу, иммунологу, аллергологу или гастроэнтерологу.
Другие способы диагностики доктор проводит только в случае, когда заболевание длится более трех суток. Из пораженного участка кожи специалист берет мазок, чтобы определить присутствующую микрофлору и понять, откуда дерматит возникает и не является ли это другим заболеванием, например контактный дерматит у детей.
Изучив симптомы пеленочного дерматита у детей, педиатр назначает эффективное лечение и контролирует результат.
Вылечить пеленочный дерматит у ребенка можно несколькими методами:
- с помощью целебных кремов и мазей;
- диетой;
- народными средствами;
- профилактикой.
Лечебные манипуляции все проходят в комплексе с соблюдением принципов гигиены и внимательным содержанием ребенка.
Медикаменты (мази и крема)
Воздействие постоянного трения подгузников с мокнущими участками провоцирует развитию пеленочного дерматита. Лучшей терапией являются медицинские мази. Это средства на основе оксида цинка со стягивающим эффектом, подсушивают и блокируют негативное влияние выделений у маленьких детей.
Лучшими из них считаются:
- Цинковая мазь;
- Деситин;
- Валискин;
- Циндол.
Противомикробные препараты защищают и увлажняют кожу. К такой группе медикаментов относятся:
- Драполен;
- Этоний;
- Бепантен.
Мази и крема активно воздействуют на процесс выздоровления и снимают воспаление.
Причиной пеленочного дерматита может быть грибковая инфекция Кандида. На развитие инфекции влияет слабая терморегуляция, несовершенство иммунитета, а также прием антибиотиков.
Лечение грибкового пеленочного дерматита проходит с помощью противогрибковых средств:
- детская присыпка с нистатином;
- Амфотерицин В;
- Клотримазол.
Чтобы провести медикаментозную терапию, следует провести ряд действий:
- После опорожнения уберите подгузник.
- Хорошо промойте кожу ребенка, не растирая ее.
- Устройте воздушные ванны на несколько минут.
- На пораженные области нанесите лечебный крем или мазь.
Гигиеническими средствами при купании должны быть только: теплая вода и гипоаллергенное мыло.
Народные методы
Альтернативная терапия предлагает быстро избавиться от пеленочного дерматита, если раз в день купаться в лечебных отварах. Такие процедуры действуют успокаивающе на кожу, уменьшают боль.

Можно приготовить травяные настои:
- из череды;
- сушеных цветов календулы;
- соцветий ромашки;
- зверобоя;
- чистотела.
Для этого возьмите на стакан кипяченой воды 2 большие ложки сухих трав. Заварите их в течение получаса. А затем добавляйте отвар в ванночку. Растения имеют антисептические и успокаивающие свойства.
Заболевание можно вылечить с помощью частых принятий воздушных ванн. Их рекомендуется выполнять все время при смене подгузника.
В том случае, когда дома нет под рукой подходящего крема или мази, может помочь рецепт из крахмала. Измельчите его с таблетками стрептоцида, взяв в равных порциях ингредиенты. Нанесите ее на ягодицы, паховые складки и другие пораженные участки тела. Самодельная присыпка поможет лучше подсушить эпидерму и убрать воспаление. Следует следить за раздражающими факторами и чаще менять пеленки. Как лечить контактный дерматит дома вы можете узнать перейдя по этой ссылке.
Питание и диета
При пеленочном дерматите родители должны пересмотреть особенности питания ребенка. Первым делом рекомендуется временно прекратить давать малышу прикорм в виде кисломолочной продукции, фруктов и кислых соков. Это понизит кислотность стула, которая вызывает раздражение кожи.
При такой болезни не следует пренебрегать диетой:
- исключить из употребления продукты, вызывающие аллергию;
- не давать йогурты, кефир;
- обеспечить организм необходимыми витаминами.
Важно не отказывать ребенку в кормлении грудным молоком. Именно оно формирует у малыша иммунную систему
Дерматоз у новорожденных может появиться после неправильного приема твердой пищи.
Причины пелёночного дерматита
Многие системы и органы у малыша ещё не сформированы до конца, кожный покров тоже не совершенен. Детская кожа не защищена специальной гидролипидной мантией, которая препятствует развитию бактерий и грибков.
К тому же она тонкая и очень чувствительная. Поэтому кожу детей очень легко повредить.
В связи с этим родители должны:
Тщательно подбирать подгузники по размеру, ведь малейшее натирание неизбежно приведёт к покраснению.
Важно и правильно надевать подгузник: аккуратно расправлять резиночки на бёдрах малыша и следить, чтобы они не врезались в ножки. Побробнее о том, как менять памперс новорожденному>>>
Необходимо правильно фиксировать липучки, чтобы подгузник хорошо сидел на ребёнке.. Пелёночный дерматит может возникнуть как у новорождённых, так и у 2-летних, и у 3-летних малышей
Особенно, если:
Пелёночный дерматит может возникнуть как у новорождённых, так и у 2-летних, и у 3-летних малышей. Особенно, если:
- они склонны к аллергии (читайте статью об аллергии у грудничка>>>);
- имеют лишний вес;
- проблемы с желудочно-кишечным трактом;
- или эндокринные нарушения.
Как только дети перестают носить подгузники, проблема исчезает.
Даже качественный подгузник через несколько часов использования начинает оказывать эффект компресса, что чревато перегреванием и излишним увлажнением детской кожи (перепады температур и влажности ей вредят). А моча или кал создают условия для развития воспалительного процесса.
Провоцировать развитие пелёночного дерматита могут также:
- Лосьоны;
- Присыпки;
- Детские кремы;
- Влажные салфетки.
Средства ухода способны закупоривать поры, в результате чего кожа перестает дышать и возникает раздражение.
Важно! Обратите внимание, что в силу анатомических особенностей наиболее подвержены опрелостям девочки. Чтобы предотвратить у них не только раздражение кожи, но и развитие восходящих инфекций мочеполовой системы, необходимо обеспечить малышкам тщательный гигиенический туалет половых органов и частую смену подгузников. Читайте важную статью о том, Как подмывать новорожденную девочку>>>
Читайте важную статью о том, Как подмывать новорожденную девочку>>>
Чтобы предотвратить у них не только раздражение кожи, но и развитие восходящих инфекций мочеполовой системы, необходимо обеспечить малышкам тщательный гигиенический туалет половых органов и частую смену подгузников. Читайте важную статью о том, Как подмывать новорожденную девочку>>>
В идеале стоит вообще отказаться от дневного использования подгузника, позволив коже восстановиться и дышать.
Чтобы научиться комфортной жизни с ребенком и понимать особенности его поведения и развития, смотрите интернет-курс Мой любимый малыш: воспитание и развитие ребенка до года>>>
Причины возникновения
Пеленочный дерматит у новорожденных обусловлен двумя основными причинами:
- физиологические особенности грудного ребенка (не способен контролировать выделение мочи и кала, кожа не имеет взрослой барьерной функции, острая реакция на любые раздражители);
- неадекватный уход со стороны родителей (редкая замена подгузника или пеленки, неправильное выполнение гигиенических процедур и подмывания и т. д.).
Если малыш лежит в мокрых пеленках, моча (особенно концентрированная) негативно влияет на кожные покровы. В тандеме с каловыми массами она оказывает еще большее отрицательное воздействие.
Протеаза, липаза, мочевая кислота и другие активные вещества раздражают кожу. Она становится более чувствительной к инфекционным агентам, ее проницаемость повышается, изменяется рН.
На этом фоне легко присоединяется вторичная грибковая или бактериальная инфекция. Чаще на пораженный эпидермис заселяются грибы рода кандида и стафилококки. Если происходит натирание кожи, дополняет картину контактный дерматит. Возможно развитие аллергической реакции и других патологических состояний.
Известный детский врач Комаровский Евгений Олегович рассказывает в своих передачах, что до изобретения памперсов пеленочный дерматит встречался в разы чаще, чем сейчас. Качественный подгузник впитывает влагу, препятствуя ее контакту с кожей младенца. Если кроха одновременно выделяет мочу и кал, благодаря адсорбирующему слою памперса они не соединяются друг с другом.
Почему же тогда при использовании одноразовых подгузников иногда возникает пеленочный дерматит. Ответ прост — из-за неправильной эксплуатации изделия. Если памперс долго не менять, скопившаяся в нем влага будет соприкасаться с попой и гениталиями грудничка. Воздух поступать не будет. Создастся парниковый эффект.
Если подгузник надет плохо и натирает кожу, то раздражение появится не только в местах соприкосновения с влажной поверхностью (естественные выпуклости), но и в зоне контакта с резинками и фиксирующими элементами (липучки, застежки). При присоединении инфекции или развитии аллергии зона поражения увеличится. Покраснение может возникнуть в паховой области, на бедрах, спине и животе.
Даже у самых заботливых родителей иногда грязный подгузник долго контактирует с кожными покровами крохи. Однако заболевание развивается не у всех детей. Считается, что следующие факторы влияют на риск появления памперсного дерматита:
- использование некачественных одноразовых гигиенических изделий;
- наследственная предрасположенность к дерматиту и аллергии;
- искусственное вскармливание;
- погрешности в рационе, при введении прикорма, недостаток витаминов;
- жаркая погода;
- перегрев малыша (неправильно подобранная одежда или отсутствие нормального микроклимата в детской комнате);
- постоянная диарея;
- диатез, врожденные аллергические заболевания;
- недостаточное употребление жидкости (воды), из-за чего моча становится очень концентрированной;
- травмы кожных покровов;
- прием некоторых лекарств, в частности антибиотиков;
- неправильная гигиена ребенка, с выбором средств, не предназначенных для детского возраста.
Пеленки, многоразовые подгузники или ползунки должны быть хорошо выстираны и проглажены. Если они не пропускают воздух, их следует заменить. Кожа малыша должна дышать.
Профилактика пеленочного дерматита
Лучшим лечением болезни называют ее предотвращение или профилактику.
Наиболее эффективная система профилактики пеленочного дерматита называется ABCDE, от первых букв английских слов:
Air – воздух. Регулярные воздушные ванны способствуют уменьшению времени контакта кожи ребенка с подгузником, трущими деталями, а также нормализации температуры кожных покровом.

Barrier – барьер. Педиатры всего мира советуют использование барьерных методов при каждой смене подгузника. Оксид цинка или вазелин, которые входят в состав кремов и паст, создают преграду для попадания влаги на кожу младенца при мочеиспускании или испражнении.
К тому же, подобные крема не препятствуют заживлению уже пораженных участков кожи и способствуют регрессу кожных высыпаний. Крема и пасты следует наносить достаточным слоем на поверхность тех участков, которые соприкасаются с подгузником или воздействие на них продуктов жизнедеятельности наиболее велико.
Cleansing – очищение. Очищение кожи младенца необходимо проводить после каждой смены подгузника или испражнения ребенка
Особое внимание необходимо уделять складкам паховой области и ягодичным складкам. Педиатры не рекомендуют использование мыла при каждом подмывании, так как оно сильно сушит кожу, вызывая микротрещины, а значит и травму эпидермиса
Теплой воды вполне достаточно для эффективного очищения кожных покровов. Для контроля можно воспользоваться влажными салфетками без содержания спирта и ароматизаторов. После водных процедур область подгузника необходимо тщательно промакнуть хорошо впитывающей тканью или специальными небольшими полотенцами для паховой области ребенка.
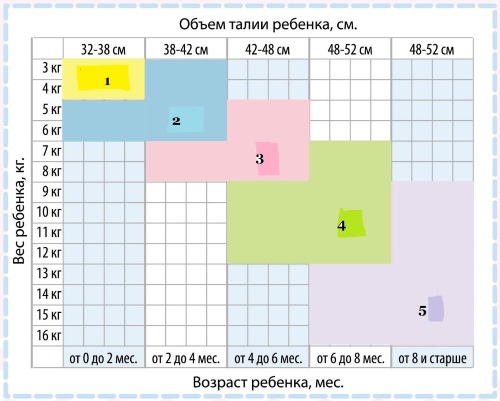
Подгузники следует подбирать в соответствии с возрастом и весом грудничка — это поможет избежать возникновения пеленочного дерматита
Diapering – замена подгузника. Своевременная замена подгузника один из важнейших пунктов в профилактике пеленочного дерматита. Ребенок не должен носить подгузник более 3 часов, даже если он кажется маме сухим, днем, а ночью должна быть хотябы одна его замена.
При дефекации младенца, следует тут же заменить подгузник. Ношение одноразовых подгузников не является профилактикой пеленочного дерматита, по крайней мере учеными эта теория еще не доказана, однако нельзя отвергать их высокие абсорбирующие свойства, благодаря которым время контакта кожи продуктами жизнедеятельности ребенка значительно уменьшается.
Education – обучение. Родители и ухаживающий персонал в больницах и других учреждениях должны быть проинформированы об особенностях ухода за кожей младенца в зоне подгузника.
Обеспечивать максимально быструю его смену и нанесение специальных барьерных кремов и паст. По возможности обеспечить максимально длительное пребывание ребенка без подгузника – прием воздушных ванн.
При отсутствии положительного эффекта во время терапевтического лечения или же если лечение имеет затяжной характер, рекомендуется прибегнуть к использованию медицинских препаратов, особенно при присоединении вторичной грибковой или бактериальной инфекции.
Заболевание и его определение
Пеленочный дерматит является воспалительной реакцией кожи малыша на механическое, физическое, химическое и микробное воздействие. Причем все эти факторы имеют свойство присоединяться друг к другу в определенном порядке. Пеленочный дерматит можно чаще всего наблюдать у детей на искусственном вскармливании и у девочек. Хотя, согласно статистике, дерматит имеет место быть у 60-62% новорожденных малышей.
Это заболевание может продолжаться с момента рождения и вплоть до 3 лет, до того момента, пока ребенок не научится контролировать свои походы в туалет. В основном пик развития дерматита приходится на период с 6 до 12 месяцев.

Отдельно стоит сказать о том, что большое значение в развитии дерматита имеет характер питания ребенка, а также особенностями его кожи. Именно поэтому можно разделить детей на тех, у кого пеленочный дерматит лечится легко и быстро, и тех, у кого он постоянно появляется вновь и вновь, и совсем не желает покидать своего «владельца».
Возникает пеленочный дерматит из-за высокого уровня влажности в местах, где к коже прилегают пеленки или подгузники. Усугубляет ситуацию и тот факт, что к данным местам ограничен доступ воздуха. В итоге нежная детская кожа становится подверженной опасности и ей достаточно любого раздражителя (моча или кал) для того, чтобы проявилась ответная реакция кожи, заключающаяся в воспалении. А если к подобному тандему присоединяется еще и трение тканей, то мы можем наблюдать развернутую клиническую картину заболевания с самыми ее яркими проявлениями. Со временем (от 6 до 36 месяцев) у ребенка начинается «взросление» кожи, и проблема отходит, благодаря защитным механизмам организма.
Профилактика пеленочного дерматита
Помимо своевременного лечения дерматита, необходимо знать, как предотвратить развитие воспалительного процесса.
Профилактические мероприятия:
- частая смена пеленок и подгузников – памперсы нужно менять каждые 3–4 часа независимо от времени суток;
- не использовать непромокаемые пеленки – кандидозный дерматит всегда развивается в условиях повышенной влажности;
- выбирать подгузники высокого качества, приобретать их в аптеках, специализированных точках продажи;
- после каждого опорожнения кишечника или мочевого пузыря малыша необходимо подмыть теплой водой с нейтральным мылом.
Чтобы избежать появления высыпаний на коже, ребенка нужно одевать по погоде, воздух в помещении должен иметь оптимальные показатели температуры и влажности.
Пеленочный дерматит – распространенное заболевание среди маленьких детей, но в силах родителей предотвратить его появление. Основные правила – соблюдать гигиенические правила, пользоваться качественными памперсами, часто делать воздушные ванны для малыша.
https://youtube.com/watch?v=tqujDLp1gHM