Лечение геморроя лазером
Содержание:
- Суть методики
- Возможные осложнения после проведения хирургического лечения
- Что происходит во время операции
- Чем привлекательно удаление геморроя лазером
- Этапы проведения операции
- Лазер в проктологической практике
- Особенности проведения процедуры удаления геморроя лазером
- Малоинвазивные операции по удалению геморроя
- А что говорят пациенты
- Механизм проведения операции
- После операции
- Подготовка к операции
- Восстановительный период
- Преимуществ методики
Суть методики
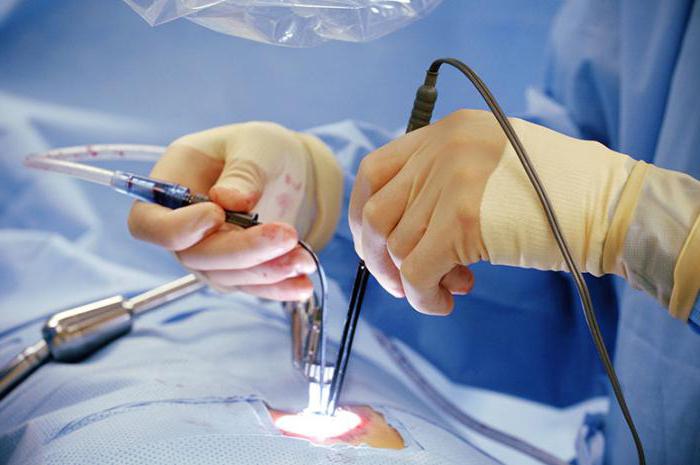
В ходе операции врачи задействуют специальный аппарат, который направляет на дерму тонкий луч инфракрасных волн
Его основная задача – прижигать, иссекать пораженные ткани, при этом важно сохранить кровоснабжение пораженных кровеносных сосудов области прямой кишки. Тепловой поток воздействует на пораженную зону, в результате чего производится коагуляция
Отдельные сосуды спаиваются, при этом системный кровоток сохраняется. Даже если удаление геморроя лазером проводится в стадии обострения, риск кровотечения минимальный.
Подготовка
Провести операцию пациенту можно в специализированной клинике Москвы, Санкт-Петербурга и не только
Чтобы лазерное лечение геморроя было максимально продуктивным, а результат долговечным, важно не только тщательно отнестись к выбору медицинского центра по проктологии и врача с хорошей репутацией, но и соблюдать все правила подготовки к предстоящему хирургическому вмешательству. Так, пациенту требуется соблюдать следующие врачебные предписания:
- Сдать общий анализ мочи, крови, обязательно выполнить ЭКГ. Другие лабораторные исследования проводить по медицинским показаниям.
- Контролировать питание, исключить из рациона продукты, обеспечивающие вздутие живота, а употреблять только растительную пищу.
- При хронических запорах и непосредственно перед самим удалением геморроя показано выполнить очистительную клизму.

Удаление геморроидальных узлов
После проведения подготовки и определения формы геморроя пациенту назначают операцию. Длительность такой процедуры варьируется в пределах 20-30 минут, риск послеоперационных осложнений минимальный. Удаление геморроидальных узлов проводится после выполнения местной анестезии. Это может быть введение лидокаина или новокаина, дополнительно можно выполнить укол непосредственно в воспаленный узел. Дальнейшая последовательность действий врача, которая ожидает клинического больного, представлена ниже:
- В прямую кишку пациенту вводится специальный аноскоп, что уместно при диагностике внутреннего геморроя.
- Врач обеспечивает отток крови с геморроидального узла, чтобы исключить риск послеоперационного кровотечения.
- Сам патогенный узел отсекается воздействием повышенных температур от лазера, риск осложнений минимальный.
- Пациент в этот же день может покинуть клинику, однако должен перед уходом в течение трех часов оставаться под врачебным наблюдением.
Реабилитация
В качестве альтернативы удаления «шишки» лазером врачи предлагают фотокоагуляцию – не менее эффективную на практике процедуру. Однако пациенту, в любом случае, требуется пройти реабилитацию, чтобы некогда поврежденные ткани продуктивно восстановились. Какова бы не была стоимость операции, реабилитационного периода все равно не избежать. Вот, что необходимо знать после удаления геморроидального узла лазером:
- Бывший геморрой еще некоторое время будет болеть, доставлять чувство внутреннего дискомфорта. Особенно обостряются такие неприятные ощущения при дефекации.
- Перед каждым опорожнением кишечника после удаления геморроя требуется принимать анальгетик. Характерные боли исчезают спустя пару недель после проведения операции.
- При реабилитации желательно придерживаться лечебной диеты, которая акцент делает на кисломолочной продукции, свежих овощах, фруктах.
- В питании от острых, жирных, соленых и жареных блюд рекомендуется вовсе отказаться, иначе не исключены повторные обострения.
- Соблюдать правила личной гигиены, регулярно омывать анус прохладной водой, можно использовать местные антисептики.
Осложнения
Последствия для организма после удаления геморроя отсутствуют, однако врачи все же не исключают риск возникновения потенциальных осложнений. Одной из причин является недобросовестная работа проктолога, низкий профессионализм. Еще одна распространенная проблема после проведения операции — психологический запор по причине боязни опорожняться. Другие осложнения со здоровьем представлены ниже:
- частичное тромбирование геморроя;
- задержка мочи и нагноение;
- рецидив основного заболевания.

Возможные осложнения после проведения хирургического лечения
Самым неприятным последствием оперативного лечения наружного геморроя является рецидив болезни. Согласитесь, появление новых узлов, и необходимость проведения повторной операции вряд ли кого-то обрадует. Но кроме этого, есть еще ряд осложнений/нежелательных последствий, которые сопровождают хирургическое лечения наружных геморроидальных узлов:
- Сильные боли. Обусловлены наличием в аноректальной области множества нервных волокон. Избавиться от боли можно только обезболивающими средствами (назначает лечащий врач).
- Психологический барьер. Происходит, если пациент во время операции, либо посещении туалета, испытал сильную боль. Он будет сдерживать позывы в туалет, что только усугубляет ситуацию. Справиться с подобным явлением можно с помощью назначения слабительных препаратов.
- Задержка мочи. Длится этот неприятный синдром не более суток после проведения операции по удалению наружных геморроидальных узлов. Если будет необходимость, то врач проведет катетеризацию мочевого пузыря.
- Открывшееся кровотечение. Причиной этому может стать либо неправильно прижженный сосуд, либо травма слизистой прямой кишки. Больному назначают гемостатическую губку, либо проводят сшивание сосуда.
Хирургическое лечение наружных геморроидальных узлов – необходимость, с которой часто сталкиваются и врачи, и пациенты. Бояться операций по поводу наружного геморроя не стоит – современная медицина проводит их быстро, практически безболезненно и с минимальным риском развития осложнений. Но вовремя удаленные наружные геморроидальные узлы позволят избежать тяжелых последствий прогрессирования этого заболевания.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
26,301 просмотров всего, 3 просмотров сегодня
Что происходит во время операции
Трансмукозное лечение
При терапии геморроя этим методом используются высокочастотные лучи. Длина лучей составляет от 0,9 до 1,4 мкм. Первое, что делают — воздействуют на проксимальный конец шишки. Во время процесса специалист точечным прикосновением прижигает лазерный коагулятор буквально на пару секунд к ножке, после чего необходимо каждый раз отступить на 2 мм. В этом участке происходит деструкция белка (видимая для глаза), основание геморроидальных узлов перестает снабжаться кровью, происходит выпаривание жидкости из клеток. В процессе вмешательства отсутствуют какие-либо серьезные повреждения или кровотечения. Это позволяет сразу же после операции отправить пациента домой без дополнительного лечения.
Субдермально-субмукозное прижигание
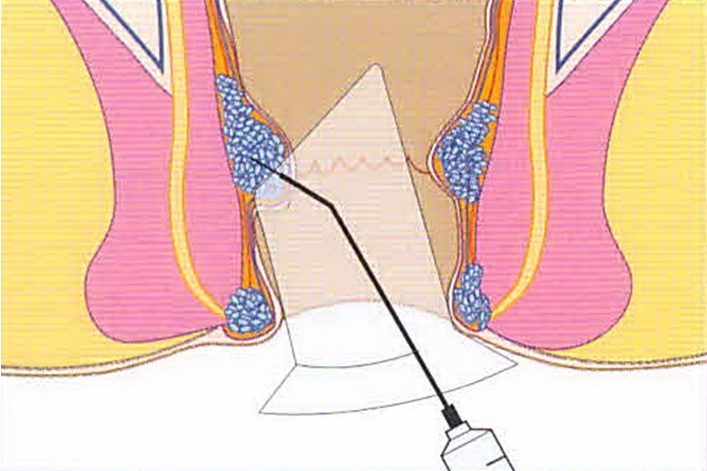
Основным действия предшествует введение в узел склерозанта.
Иногда прижигание геморроя у пациентов проводится с использованием представленного метода. Для этого до проведения основных действий врач прокалывает содержимое геморроидальных узлов аноскопом с подсвечиванием, после чего внутрь вводится коагулянт. Ножка сосудов предварительно перевязывается специальным зажимом. При воздействии тепла происходит вапоризация геморроидальных узлов. Впоследствии просвет запаивается, поэтому врачу остается только удалить лишние ткани у основания лазерным лучом.
Коагуляция с пенистым склерозантом
Удаление наружного геморроя лазером нередко сопровождается с дополнительным введением склеивающегося раствора. Для этого в специальные кавернозные пещеры поступает пенистое вещество. Перед этим сосуды, которые питают венозные скопления, необходимо прижечь, чтобы избежать кровотечения. Коротко описывая процесс — с одной стороны, геморрой уменьшается в размерах и склеивается, с другой — лазером иссекается основание, прекращается подпитка образования кровью. За время проведения одного сеанса удалить несколько шишек невозможно, поэтому процедуру делят на пару этапов. Каждый этап разрешается проводить спустя 2 недели после удаления геморроя. Операция не приносит боли и не травмирует слизистые оболочки.
Чем привлекательно удаление геморроя лазером
-
Лазерная коагуляция может проводиться амбулаторно или в «стационаре одного дня». Через час после операции можно идти домой.
- Не требуется общий наркоз.
- Лазерный луч воздействует очень четко только на область его воздействия, практически не затрагивая окружающие ткани, поэтому операционная травма минимальна, нет послеоперационного отека.
- Длительность манипуляции не более 20 минут.
- Может проводиться на любой стадии и любой локализации геморроя.
- Процедура не сопровождается кровотечением, так как лазер коагулирует сосуды.
- Нет швов и шрамов.
- Может проводиться тогда, когда другие методы противопоказаны.
- Позволяет лечить одновременно несколько заболеваний (геморрой+трещина, геморрой+полип, геморрой+свищ и т.д.).
- Боль после операции отсутствует или очень незначительна.
- Не требуется время для реабилитации.
- Не нарушается трудоспособность, за исключением тяжелого физического труда.
- Ограничения после операции минимальны.
Этапы проведения операции
Лечение геморроя лазером проводится под местной анестезией. Пациент располагается на гинекологическом кресле, широко разведя ноги в стороны. Вначале врач делает инъекции анестетика в область ануса – используются лидокаин или бензокаин. Затем, после того, как анестетик подействует, приступают к операции.
- Лазером делается надрез на коже;
- Извлекается наружный узел;
- Ткани прижигаются инфракрасными лучами по всей площади поражения.
Если требуется прижечь внутренний узел, врач вводит в задний проход аноскоп и через боковые прорези выполняет все необходимые операции. Узлы небольших размеров прижигаются на ножке. Поскольку клетки спаиваются мгновенно, процедура абсолютна бескровна. Такие последствия, как кровотечения и кровоточивость, исключены.
При запущенном типе болезни, или если есть осложнения геморроя, для усиления эффекта коагуляции этот метод комбинируется со склеротерапией геморроидальных узлов. Склеротерапия – это введение в сам узел химического состава, который вызовет отмирание тканей узла изнутри.
Стоимость такой комбинированной процедуры будет выше, чем изолированной коагуляции. Но те, кто ее делал, подтверждают, что рецидивы возникают значительно реже даже спустя несколько лет после операции. Отзывы рекомендуют именно такое лечение геморроя по одной весомой причине – период восстановления длится не более 1-2 дней.
Госпитализация не требуется, пациент может в тот же день вернуться домой и отдохнуть. А уже через сутки приступить к своей работе и выполнению домашних обязанностей.
Стоимость операции будет определяться в зависимости от уровня клиники, в которой ее проводят, региона и стадии заболевания.
Лазер в проктологической практике
Для удаления геморроидальных шишек применяется высокочастотный лазер. Луч сжигает узлы (как внутренние, так и внешние), отсекает их или же коагулирует с последующей вапоризацией содержимого.
Процедура достаточно легкая для проктолога, который имеет хороший опыт в этом деле. Длится весь сеанс не дольше получаса (обычно 10-15 минут). Точное время зависит от стадии заболевания, количества геморроидальных узлов, от анамнеза (не было ли каких-либо осложнений, нагноений, кровотечения). Также удаление геморроя лазером не приносит пациенту никаких хлопот: ему не нужно каким-либо специальным образом готовиться к операции (диета, клизма), поэтому она может быть сделана в тот же день, когда и поставлен точный диагноз (и чем раньше – тем лучше!)
Малоинвазивная (малотравматичная) операция проводится амбулаторно, в манипуляционном кабинете. Выглядит это следующим образом:
- Врач направляет луч в область, где находятся шишки.
- Тонкий лазер выжигает содержимое узлов (внутренних).
- Геморроидальные шишки значительно уменьшаются в размерах.
- Доктор может полностью отсечь узлы (если они внешние и некрупные).
- Операция заканчивается без кровотечений и осложнений, так как все рубцы прижигаются и не кровоточат.
Во время процедуры врач может сделать пациенту местный наркоз. Но только в том случае, если человек настаивает на этом. Как правило, у больного с нормальным болевым порогом нет неприятных ощущений. Часто можно услышать, что пациенты чувствуют тепло лазера, и только некоторые жалуются на жжение, покалывание.
После процедуры отсутствует реабилитационный период в классическом его виде
То есть человеку не нужно лежать пластом, не вставая, не требуется соблюдать какие-то сложные меры предосторожности – уже на следующий день можно возвращаться к привычной жизни
https://youtube.com/watch?v=y-2YAQkdoiI
Чтобы предотвратить появление повторений, которые случаются при неполном удалении шишек, нужно:
- Вести активный образ жизни, не сидеть сутками за рабочим столом
- Если есть возможность и надобность – поменять место работы на более благоприятное для здоровья
- Соблюдать диету – придерживаться системы здорового питания, которое содержит много клетчатки, овощей и фруктов
- Следить за чистотой заднего прохода – подмываться каждый день
- Раз в год посещать проктолога для осмотра, чтобы он смог заметить минимальные изменения (если таковые имеются)
Значительное преимущество этой методики – у нее нет противопоказаний. То есть, если у человека даже есть отягощающие обстоятельства (тромбоз, свищи, анальные трещины) – ему все равно можно проводить операцию с помощью лазера. И даже нужно!
Если говорить о недостатках, то лазерное удаление геморроя имеет их три:
- Высокая цена процедуры. Операция стоит дороже, чем обычное хирургическое вмешательство с помощью скальпеля.
- Возможность появления рецидивов болезни. Как правило, это случается через 3-5 лет (не всегда, риск имею только те, кому делали неполное удаление геморроидальных шишек).
- Лазером можно успешно вылечить болезнь 1-3 стадий. При запущенном заболевании эта методика неэффективна.
Особенности проведения процедуры удаления геморроя лазером
- Пациенту вводят местную анестезию. Для этого используют инъекции бензокаина или лидокаина.
- При выведении наружных образований с помощью лазерного луча выполняют надрезы на каждом из них, затем выжигают ткани образования слой за слоем. Процесс прижигания начинают от конца шишки, располагающегося ближе всего по отношению к телу. Прибор прижимают к ножке всего на несколько секунд. После прижигания размеры узелков сразу же уменьшаются. На обработанной области образуется белая пленка – результат свертывания белков.
- В процессе выжигания внутренних узлов используют прибор аноскоп с подсвечиванием, с помощью которого выполняется прокалывание узла. В образованное в результате прокола отверстие вводится коагулятор, который излучает энергию, таким образом выжигая ткани и «запаивая» кровеносные сосуды.
При множественном геморрое одной процедуры лазеротерапии оказывается недостаточно. В ходе каждой из них можно удалить максимум 2-3 воспаленные шишки. Повторный сеанс проводят через 2 недели.
https://youtube.com/watch?v=UjqnUEECIEU
Малоинвазивные операции по удалению геморроя
В наше время медицина постоянно развивается и совершенствуется. Геморроидальную болезнь теперь не обязательно лечить радикально – при помощи скальпеля.
В большинстве случаев используется лазерное излучение, которое фиксирует геморроидальный узел, нарушает его питание. Пациент не чувствует боли и не нуждается в госпитализации при проведении таких манипуляций и при этом наступает стойкая ремиссия.
Наиболее популярные малоинвазивные вмешательства при геморрое:
- Склеротерапия – это метод, заключающийся во введении склерозанта в полость геморроидального узла под контролем аноскопа, что приводит к замещению сосудов соединительнотканными элементами. В результате процедуры геморроидальный узел лишается питания и уменьшается в размерах. Используют метод склеротерапии на 1- 3 стадиях заболевания. При развитии кровотечения на 4 стадии геморроидальной болезни данный метод используют для остановки его, тем самым подготавливая пациента к последующей геморроидэктомии или перевязке узелков латексными кольцами.
- Фотокоагуляция с использованием инфракрасного спектра излучения на аппарате «Инфратон». Состоит аппарат из кварцевого световода и фотокоагулятора. От галогеновой лампы направляется поток света, который проходит через аноскоп и подводится к основанию геморроидального узелка. Далее происходит склероз сосудистых стенок узелка и его атрофия.
- Существует методика криодеструкции, которая проводится при помощи специального устройства под названием криозонд. Суть процедуры заключается в воздействии очень низких температур на геморроидальный узел, что вызывает его склероз (температура может достигать 200 градусов).
- Перевязка или лигирование узлов при помощи латексных колец. Методика заключается в набрасывании специального кольца из латекса на ножку геморроидального узла и ее перевязке, что провоцирует последующее отторжение ткани узелка.
- Процедура дезартеризации геморроидальных узлов с последующим лифтингом. Методика заключается в обнаружении при помощи ультразвукового датчика (для дуплексного сканирования) и аноскопа артерии, питающей геморроидальный узелок, ее прошивании. Далее осуществляется прошивание самого узла одной из лигатур нити обвивным швом.
Малоинвазивные вмешательства в лечении геморроя сейчас активно используются во всем мире. Среди преимуществ данных манипуляций являются быстрое и безболезненное выполнение, а также облегчение течения послеоперационного периода. Также данные малоинвазивные операции можно использовать в лечении родивших и беременных женщин.
Однако существуют и недостатки данных методов лечения. Основной «минус» такого оперативного лечения — это невозможность устранить причину развития геморроя (избыточное кровенаполнения геморроидальных узлов) или другими словами «нерадикальность» лечения.
А что говорят пациенты
Отзывы о удалении геморроя лазером только хорошие. Людям нравится быстрота процедуры. Единственным недостатком все считают высокую цену.
Операция вполне терпимая! С моей второй стадией врач сказал, за один раз всё сделает. Только отшибло аппетит, почти сутки после процедуры ничего не мог есть. Всё думал, что потянет в туалет и опять всё вылезет. Потом успокоился и даже удивился. Никаких болей в туалете не было, осложнений тоже. Уже несколько месяцев геморрой не проявляется никак.Виктор
Через год после рождения ребёнка я уже просто стеснялась мужа, потому что появился «хвост». Врач сказал – геморрой, третья стадия, предложил оперировать лазером. Ощущения так себе. Было неприятно слушать, как там всё время что-то лязгало. Да ещё горелым пахло. Неделю сидела на таблетках, потому что боли были заметные. Зато потом всё стало просто отлично, про геморрой не вспоминаю.Кристина
Наслышана о всяких операциях, швах и стационарах. Лазерную коагуляцию выбрала потому, что в больницу ложиться не могу. Не с кем оставлять ребёнка. Операцию делали без наркоза. Чувствовала временами, как будто шёл поток тепла, боли не было. Потом ощущала дискомфорт вокруг ануса, но дня через три всё прошло. Очень довольна, но всё-таки дорого.Светлана
Я очень доволен, избавился от этой заразы за один день. Что может быть лучше?Иван
На мази и свечи денег за год улетает больше, чем сделать операцию. Сделали быстро и без осложнений. Я рад, очень рад!Алексей
Лечение геморроя лазером становится всё более популярным. Этот малоинвазивный метод не отнимает много времени на подготовку, саму операцию и последующую реабилитацию. Позволяет эффективно, бескровно и практически безболезненно разрешить все связанные с болезнью проблемы.
МНЕНИЕ ЭКСПЕРТА: Лечение при помощи лазерной терапии становится все более популярным и доступным методом в России. Под воздействием тепловых процедур происходит удаление, заживление и восстановление любых тканей в организме. В проктологии использование коагуляции считается эффективным способом, так как его можно использовать в сочетании с любыми малоинвазивными методами лечения геморроя. Например, совместно с склеротерапией, фотокоагуляцией и лигированием.
Лазерная коагуляция проводится в амбулаторных условиях, не требующих госпитализации пациента. Процедура считается безболезненной и малотравматичной. Метод обладает противоотечным, спазмолитическим и антибактериальным действием.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Механизм проведения операции
Лазерное удаление патологии является новейшей технологией осуществления оперативного вмешательства. У него есть ряд преимуществ по сравнению с традиционной ликвидацией геморроя:
- Низкая инвазивность. Лечение геморроя лазером не требует обширного операционного поля. Таким образом, нет вероятности развития воспаления или других последствий на здоровых участках кишечника или соседних органах.
- Сокращение времени проведения операции. Процедура исключает применение длительного наркоза, а это благотворно влияет на состояние сердечной мышцы и головного мозга больного.
- Короткий восстановительный период. Он длится всего несколько дней. Не нужно оформлять больничный на несколько недель, как в других случаях. Лазерная коагуляция проводится таким образом, что организм восстанавливается полностью в течение двух – семи дней, все зависит от состояния здоровья.
- Осложнения после лечения лазером почти отсутствуют. В отзывах пациентов после такой операции говорится о том, что обострений не отмечается. Качество жизни и состояние здоровья улучшаются в значительной степени.
После операции
Послеоперационный период обычно протекает вполне благополучно, но значительные неудобства может принести необходимость дефекации и обеспечение безболезненности этого процесса. В первый день после вмешательства появление стула крайне нежелательно, так как может вызвать сильную боль и травмирование послеоперационной раны, а чтобы этого избежать показан полный отказ от еды при сохранении хорошего питьевого режима.
Со вторых суток постепенно вводится пища, не способствующая раздражению кишечника и образованию плотного стула: легкие супы, каши, кисломолочные продукты.
Обязательно обильное питье. В первые несколько дней многие больные испытывают сильную боль, для ликвидации которой назначаются анальгетики. С целью ускорения заживления прямой кишки проводят ванночки со слабым раствором марганцовки, отваром из цветков ромашки. Медикаментозное лечение состоит в использовании мазей и свечей с метилурацилом, улучшающим процессы регенерации.
Для профилактики возможной задержки мочи не тампонируют прямую кишку после вмешательства, а больному рекомендуют употреблять достаточное количество жидкости. Это осложнение особенно часто встречается среди мужчин и нередко требует введения мочевого катетера для опорожнения мочевого пузыря. Спазм сфинктера прямой кишки помогает снять крем с нитроглицерином.
Больной должен обязательно выполнять все необходимые гигиенические процедуры, о которых ему расскажет персонал клиники, не игнорировать перевязки и осмотры. Диета после операции должна содержать достаточное количество волокон, чтобы облегчить стул. Опорожнять кишечник нужно немедленно, как только возникнет такое желание, но не стоит задерживаться в уборной слишком долго, тужиться или напрягаться. При необходимости могут быть назначены слабительные препараты.
Как бы ни старались хирурги, все же не всегда удается избежать неблагоприятных последствий перенесенной операции. Среди них наиболее вероятны:
- Кровотечение, которое может быть связано с недостаточно полным ушиванием сосудов, соскальзыванием лигатур;
- Стеноз анального канала, возникающий в позднем послеоперационном периоде, для борьбы с ним используют специальные расширители или даже пластические операции;
- Инфекционно-воспалительные процессы, нагноение раны при несоблюдении правил асептики в процессе лечения;
- Рецидив, вероятность которого сохраняется при любом типе хирургического лечения.
Госпитализация для проведения радикального лечения занимает около 7-10 дней, по истечении которых снимают швы, осматривают прямую кишку и, если все хорошо, отпускают домой. Через одну и три недели после геморроидэктомии обязательно проводят пальцевое исследование кишки для исключения формирования сужения просвета органа и контроля за результатами лечения.
Восстановление после операции занимает около 2 недель, но реабилитация после удаления геморроидальных узлов не ограничивается временем нахождения в больнице.
Для закрепления положительного эффекта лечения и профилактики рецидива, риск которого сохраняется вне зависимости от стадии болезни и вида операции, больному придется постоянно следить за состоянием прямой кишки, придерживаясь некоторых правил:
- Не следует поднимать тяжести;
- Нужно исключить физическую нагрузку с напряжением брюшного пресса;
- По возможности избегать длительного положения сидя или стоя;
- Нормализовать режим питания;
- Обеспечить адекватную физическую активность.
Питание и движение– первое, с чем придется смириться даже тем пациентам, которые не могли себе отказать в чашке крепкого кофе или плитке шоколада. Из рациона нужно исключить острые блюда, изобилие пряностей, алкоголь, шоколад, маринады и копчености, кофе и газированные напитки. Любой из этих продуктов способен привести к обострению геморроя. Помимо продуктов-провокаторов заболевания, нужно убрать из употребления те, что способствуют запорам (мучное и сладости, в первую очередь).
Если по роду профессиональной деятельности не удается избежать длительного сидения, то по возможности следует делать небольшие перерывы, вставать и ходить. Ходьба пешком – прекрасное средство профилактики рецидива болезни.
Стоимость хирургического лечения геморроя зависит от метода и объема операции. Удаление одного узла стоит от 7000 рублей, достигая в отдельных клиниках 15-16 тысяч, лигирование – 6000, склеротерапия – 5000 рублей. Возможно и бесплатное лечение, но в этом случае пациент может столкнуться с необходимостью ожидания своей очереди. Больные, которым показано срочное лечение по поводу массивного кровотечения или тромбоза узлов, оно проводится бесплатно в хирургическом стационаре.
Подготовка к операции
Пациента тщательного готовят к предстоящему оперативному вмешательству.
Какие подготовительные мероприятия проводятся в клинике
- Подбор подходящего метода лечения. Врач определяется с методом хирургического вмешательства в зависимости от степени тяжести заболевания, локализации геморроидальных узлов, наличия осложнений. Для этого пациента осматривают, знакомятся с анамнезом, обговаривают жалобы.
- Проведение медицинского обследования. С целью выявления возможных противопоказаний и рисков проводятся лабораторные исследования (анализы крови и мочи), электрокардиография, флюорография, пальцевое обследование прямой кишки, аноскопия, колоноскопия, УЗИ органов брюшной полости.
- Подготовка к анестезии. Врач анестезиолог фиксирует информацию о постоянном приёме лекарств пациентом, наличии аллергических реакции на медицинские препараты, делает необходимые пробы. Принимает решение – под каким наркозом будет проходить операция. Информирует больного о подготовке за день до операции – питание и питьевой режим, клизма. Следует убрать из ротовой полости съёмные протезы, снять украшения.

Как готовится к операции пациент
Подготовку к операции больной начинает за пару недель до операции.
- Соблюдается диета. Чтобы не допустить осложнений после операции, больной нормализует работу кишечника и предотвращает образование запоров. Из рациона исключаются продукты, вызывающие вздутие кишечника, диарею, запор, раздражающие желудок и кишечник продукты.
- Заранее перед операцией проводятся мероприятия по устранению воспалений в области ануса. Отёки, воспаления или язвы минимизируются лекарственными средствами.
- Перед операцией посетите стоматолога. Вылечите больные и шатающиеся зубы, так как при общем наркозе они создадут проблемы.
- Вечером перед операцией обязательны гигиенические процедуры. Вечером примите душ и сделайте очистительную клизму – кишечник в день операции содержится в пустоте.
- Питание и питьевой режим. Последний приём пищи перед операцией проводится не менее, чем за 12 часов. Утром в день операции, в случае общего наркоза нельзя пить и воду.
Восстановительный период
Современные методы лечения позволяют эффективно справиться с геморроем, избежать возможных осложнений. Восстановительный период требует определенного времени.
Боль чувствуется в первые дни в момент дефекации. Допускается прием обезболивающих препаратов. Боль не указывает на наличие осложнений и заражения, неприятные ощущения наблюдаются в течение недели.
В период после операции нужно придерживаться определенной диеты во избежание запоров. Можно есть свежие фрукты, овощи, включать в рацион кисломолочную продукцию. Избежать осложнений также поможет тщательная гигиена. Если боль не пройдет через две недели, нужно проконсультироваться с хирургом.
Преимуществ методики
Важными достоинствами медики считают:
1. Полное отсутствие боли. Пациент максимум почувствует лёгкое и приятное тепло; 2. Кратковременность. Процедура занимает от 10 до 20 минут; 3. Комфортна для пациента; 4. Нет необходимости в госпитализации; 5. Не требует дополнительных анализов; 6. Короткий реабилитационный срок;7. Отсутствие шрамов и рубцов после процедуры.
Важным преимуществом можно назвать возможность одновременной ликвидации геморроя, анальных трещин и других воспалений.
Специфика процедуры
Суть процедуры заключается в том, что лазерный луч выжигает геморроидальные узлы, а место них образуются маленькие ранки, которые в скором времени заживают. Что касается лечения наружного геморроя, то процедура ещё проще. Используя лазер, врач аккуратно срезает узел. Параллельно происходит прижигание ранки, что исключает вероятность кровотечения. В момент операции врач может самостоятельно контролировать уровень мощности исходящего луча, а также глубину его проникновения. Такое регулирование гарантирует аккуратность и исключает возможность пагубного воздействия на здоровые ткани, которые окружают узел.
Показания к проведению
Лечение геморроидальных узлов с помощью лазера уместно:
• Если заболевание находится на первых стадиях и сопровождается появлением узлов не только внутри, но и снаружи; • Ярко выраженное воспаление в прямой кишке; • Присутствие анальных трещин;• Периодические кровотечения из анального отверстия.
Подготовка к технике
Поскольку врач проводит манипуляции в прямой кишке, она должна быть чистой. Следовательно, уместно делать очистную клизму либо выпить слабительные медикаменты. Если пациенту планируется удалить лишь наружные узлы, то чистку кишечника проводить необязательно. В качестве дополнительных рекомендаций можно назвать:
• Накануне процедуры потребуется ограничить количество употребляемой сдобы и мучных продуктов; • Напрочь отказаться от пищи, которая провоцирует метеоризм и запоры;• Кушать лёгкую молочную и растительную пищу.
На этом подготовительные рекомендации перед вмешательством заканчиваются. Во время одной операции врач может удалить не больше чем три геморроидальных узла. В том случае если есть крайняя необходимость в повторной процедуре, то её можно проводить не раньше чем через две недели.
Осложнения
Как правило, осложнения после лазерной терапии встречаются очень редко. Но, бывают проблемы, которые в большей степени связаны с ошибками, которые медики допускают в ходе операции. К осложнениям относят:
• Боли в животе; • Чувство слабости;• Кровотечения;
У представителей мужского пола после вмешательства возникают проблемы с задержкой мочи. Такая ситуация легко решается с помощью катетера. Если после процедуры, человек будет пренебрегать правилами ухода, то существует вероятность заражения послеоперационных ран с дальнейшим нагноением. Чтобы этого избежать нужно строго выполнят рекомендации лечащего врача и тщательно обрабатывать прооперированную часть тела. Избежать появления различных осложнений, поможет выбор хорошей клиники, которая хорошо себя зарекомендовала. По завершении операции, человек должен некоторое время провести под присмотром проктолога. В дальнейшем посещать проктолога в профилактических целях рекомендовано минимум раз в год.