Метамиелоциты
Содержание:
- Пониженный показатель
- Причины раннего выброса метамиелоцитов
- Что означают миелоциты в крови
- Миелоциты у детей и беременных женщин?
- Причины появления, и что означает повышение значения
- Лечение
- Симптомы
- Миелоциты в крови
- Лечение
- Повышенный показатель
- Причины попадания в кровь
- Оценка состояния костного мозга
- Процесс подготовки к сдаче анализа
- Причины появления
- Профилактика
Пониженный показатель
Угнетающее влияние на кроветворение могут оказывать цитостатики
Обнаружение снижения синтетической функции костного мозга также свидетельствует о заболеваниях системы кроветворения или является следствием противоопухолевой терапии.
При понижении мегакариоцитов предполагаются аутоиммунные нарушения гипопластического или апластического генеза. Часто такое явление диагностируется на фоне приема цитостатических лекарственных препаратов, радиотерапии.
Снижение данных роста эритроцитарного и лейкоцитарного ростков кроветворения указывает на эритремию, гемолиз, состояния после профузных кровотечений, острый эритромиелоз.
Анемия, вызванная недостатком В12, будет характеризоваться понижением индекса эритробластной дифференцировки. Снижение же количества эритробластов непосредственно характерно для аплазии костного мозга, апластической анемии, статуса после химиотерапевтического и радиологического лечения онкологических больных.
Снижение нейтрофильных миелоцитов, метамиелоцитов, сегментоядерных и палочкоядерных нейтрофилов наблюдается при иммунном агранулоцитозе, анемия апластического генеза, после лечения цитостатическими препаратами.
Причины раннего выброса метамиелоцитов
В основном незрелые формы нейтрофилов и палочкоядерные клетки указывают на повышенную регенерационную деятельность костного мозга. Чтобы провести оценку его статуса, необходимо выполнить исследование периферического биоматериала на присутствие юных белых телец, которые у здоровых людей не наблюдаются.
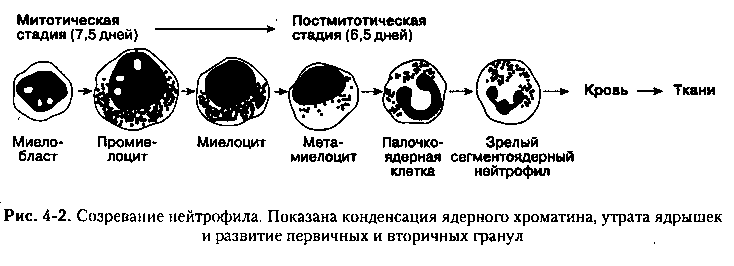
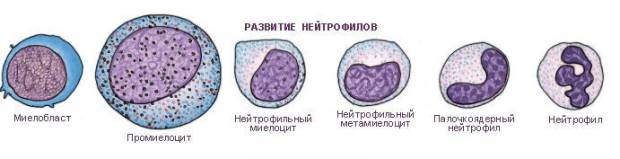
Метамиелоциты, как, впрочем, и миелоциты, отличаются от полноценных клеток несегментированным ядром, имеющим круглую либо напоминающую фасоль форму. Они выделяются своими большими размерами и крупнозернистой структурой. Предшественниками указанных элементов являются миелобласты и промиелоциты.
Поэтому если в диагностируемом биоматериале определяются незрелые гранулоциты с характерным несегментированным ядром, то это явный признак измененного белого ростка кроветворения. Попадание метамиелоцитов раньше срока в кровеносное русло может быть обусловлено такими факторами, как:
- инфекционный процесс (вирусное или бактериальное поражение, протекающее в тяжелой форме);
- проведение химиотерапии, облучение радиацией в ходе лечения онкопатологий;
- выраженная интоксикация различными веществами, продуктами жизнедеятельности вредоносных микроорганизмов или паразитов;
- некротическое поражение тканей (вследствие инфаркта, ожогов и т. д.);
- аутоиммунные заболевания;
- онкологические болезни кроветворной системы.
Как показывают многочисленные исследования, юные белые клетки могут обнаруживаться в крови и при менее значительных процессах воспалительного характера, а также при различной физиологической активности. К примеру, в диагностируемом биоматериале они нередко появляются при физическом или психоэмоциональном перенапряжении либо истощении организма.
Иногда даже употребление чрезмерного количества жирных продуктов или отравление пищей способно спровоцировать рост коэффициента данного вида клеток. Кроме того, в некоторых случаях концентрация незрелых лейкоцитов может увеличиваться вследствие приема медпрепаратов, угнетающе действующих на иммунную систему человека.
И если у обследуемого отмечается временный лейкоцитоз – рост количества лейкоцитов, который не сопровождается патологией, то периодическое появление незрелых форм в периферической крови принято считать допустимым, если коэффициент невысок. В остальных ситуациях подобные отклонения в составе крови свидетельствуют о присутствии серьезных нарушений функционирования кроветворной системы.
Существует разновидность лейкоза, имеющая название миелоз, то есть выраженное повышение миелоцитов и метамиелоцитов в кровотоке. При такой патологии в костном мозге образуется излишнее количество миелоидной ткани, и уровень незрелых форменных элементов может достигать 20–40 %.
При миелозах функцию кроветворения перенимают на себя селезенка, лимфатические узлы и печень, из-за чего они значительно увеличиваются в размерах. Следует отметить, что острая форма данного вида лейкоза протекает намного тяжелее, нежели хроническая.
Что означают миелоциты в крови
: 2 883
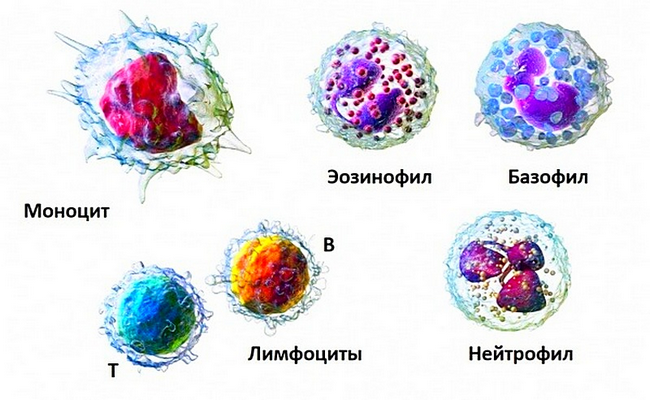
Миелоциты – недоразвитые лейкоциты крови, которые находятся в костном мозге, имеют зернистую форму, а их ядра – крупные и круглого вида. Миелоциты в крови имеют 3 вида: эозинофильные, базофильные и нейтрофильные.
Протоплазма последних розового оттенка, однако у менее развитых клеток она розовато-фиолетовая. У эозинофильных клеток наблюдается слабобазофильная протоплазма, а их окрас – розово-красный; у базофильных – оксифильная протоплазма и фиолетовый цвет.
Ниже мы с вами рассмотрим миелоциты в крови, что это значит и как с этим бороться.
Причины миелоцитов в крови является признаком развития патологического процесса в организме.
Во время заболевания в организме сначала в борьбу вступают дозревшие лейкоциты, однако, чем сложнее болезнь и чем дольше происходит «борьба», тем больше молодых клеток организму приходится использовать. В случае полного истощения запасов лейкоцитов, появляются миелоциты.
Виды
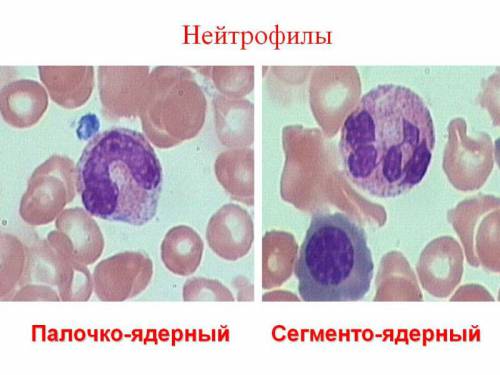
Дозревшие лейкоциты делятся на сегментоядерные нейтрофилы и палочкоядерные (их в крови ещё меньше). В процесс борьбы они вступают именно в таком порядке. Далее появляются палочкоядерные нейтрофилы, потом – метамиелоциты крови. И только в самом тяжелом положении появляются самые юные клетки – миелоциты.
Для клеток миелоцитов характерна отличительная структура. Они достаточно большие по своему строению, а в их ядрах содержится чередующийся хроматин светлого и темного оттенка, что визуально делает клетки складчатыми. В ядре также содержится небольшое количество протоплазмы, а само оно может иметь как овальную, так и почковидную форму.
Норма
Количество клеток определяется при помощи подсчета лейкоцитарной формулы. Появление миелоцитов свидетельствует о сдвиге лейкоцитарной формулы влево.
В норме миелоцитов в крови быть не должно.
Тем не менее, небольшой их процент все равно встречается в организме:
- Нейтрофильные клетки – до 10%;
- Эозинофильные – до 2%;
- Базофильные – меньше 1%.
У ребенка
Миелоциты в крови у ребенка и взрослого не отличаются по своим показателям. Для определения миелоцитов используется общий анализ крови. У детей миелоциты чаще всего свидетельствует об инфекционных заболеваниях.
https://www.youtube.com/watch?v=51n7O7Jpce8
Ангина может быть причиной наличия миелоцитов в крови
Проведение анализа
Анализ на миелоциты лучше проводить утром, кровь сдают натощак. Последний прием пищи должен быть не позднее, чем за 8 часов до забора. За несколько дней до сдачи необходимо максимально очистить свой рацион питания, убрав оттуда жирную, а также жареную и острую пищу. Употребление алкоголя или сладких напитков не рекомендуется. Курить запрещено за час до приема.
Запрещено сдавать анализ крови на миелоциты после проведения других типов исследований (например, рентген).
Превышение миелоцитов в крови может стать причиной ослабления иммунитета. Это может стать фактором для возникновения вирусных или инфекционных заболеваний, а также ухудшить самочувствие пациента в целом. Ослабление иммунитета – главный симптом наличие миелоцитов в крови.
При беременности
Миелоциты в крови при беременности могут являться как нормальным явлением, так и признаком наличия в организме патологий. В нормальном состоянии в периферической крови беременной женщины может находиться до 3% миелоцитов.
Если эти клетки выявлены во время анализа, рекомендуется обратиться к врачу для повторного анализа, а далее проводить анализ на миелоциты хотя бы раз в неделю.
На здоровье ребенка это не имеет никакого влияния. Миелотоциты при беременности могут значить даже обычную простуду или воспаление горла.
Миелоциты у детей и беременных женщин?
Почему-то многие считают, что появление миелоцитов и других, находящихся в стадии созревания, форм чуть ли не норма у женщин при беременности или у ребенка младшего возраста… Состав крови (морфологические характеристики) действительно зависят от пола и возраста, однако все это касается лишь красной крови (гемоглобин выше у мужчин, СОЭ выше у женщин), в лейкоцитарной формуле половые и возрастные отличия можно обнаружить в количественном плане (постепенно падает уровень лейкоцитов, но увеличивается содержание лимфоцитов).
Вариационное распределение показателей (эозинофилы, палочки, СОЭ, ретикулоциты) может проявлять некоторую ассиметрию и расширять границы нормальных значений. И все это касается, в первую очередь, детей и женщин, пребывающих в состоянии, вполне физиологическом – вынашивании ребенка. Однако о наличии миелоцитов в периферической крови этой категории людей в качестве нормы – речи просто быть не может: клетки в состоянии миелоцита не принадлежат к популяции нормальных показателей белой крови (периферической, разумеется).
Появление в крови любых незрелых форм гранулоцитов (миелоциты, миелобласты, промиелоциты юные) указывает на то, что костный мозг начал активную деятельность по производству новых клеток. Возможно, они нужны для борьбы с каким-то инфекционным агентом, незаметно проникшим в организм? Возможно. Кроме того, также возможно, что при беременности, нормально протекающей, это обусловлено усилением процессов кроветворения, ведь перестроившиеся под вынашивание плода системы жизнеобеспечения (в том числе, и система кроветворения) женщины начинают нести большую, чем раньше, нагрузку.
Присутствие миелоцитов у ребенка также может свидетельствовать о проникновении инфекции и активной борьбе «взрослых» клеток с ней. В любом случае – подобные вопросы должны найти ответы у врача.
2012-2020 sosudinfo.ru
Перейти в раздел:
Кровь и её заболевания, компоненты, анализы, биохимия
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
Причины появления, и что означает повышение значения
Если незрелые тельца обнаруживаются в кровотоке, это может свидетельствовать о развитии воспаления в человеческом организме.
У взрослых
Специалисты выделяют множество причин повышенных показателей.
К наиболее распространенным относятся:
- инфекционные процессы вирусного и бактериального характера;
- пиелонефрит в острой форме;
- воспаление червеобразного отростка;
- сильная интоксикация, к примеру, при отравлении алкогольными напитками, сплавами тяжелых металлов, химвеществами;
- некроз тканей, сформировавшийся при инфаркте или инсульте, а также гангрена и обширные ожоги;
- онкологические заболевания в период распада новообразований злокачественной формы;
- паратиф;
- грипп или корь;
- брюшной тиф;
- лейкоз;
- краснуха;
- анемия на фоне недостатка витамина В12;
- лучевая болезнь;
- облучение в течение длительного времени при химиотерапии или радиотерапии;
- злокачественные заболевания крови;
- апластическая форма малокровия.
Также повышенные миелоциты могут образовываться на фоне:
- острых кровотечений;
- комы;
- нарушения кислотно-щелочного баланса;
- шокового состояния;
- чрезмерных физических нагрузок.
Часто незрелые клетки появляются в результате длительного приема некоторых медикаментозных средств, а именно препаратов обезболивающей группы или иммунодепрессантов.
В детском возрасте
Причинами возникновения миелоцитов у детей являются:
- врожденные пороки сердца;
- ацидоз и ангина;
- сильное отравление лекарственными средствами или свинцов, в результате чего костный мозг начинает неправильно функционировать;
- воспаление легких;
- туберкулез;
- интоксикация токсическими веществами, которые выделяют болезнетворные микроорганизмы;
- патологии органов желудочно-кишечного тракта;
- обильная рвота;
- обезвоживание;
- злокачественные опухоли;
- распространение метастазов в костный мозг.
В таких ситуациях дополнительные исследования проводятся незамедлительно, что предохраняет иммунную систему ребенка от серьезных сбоев. Появление незрелых клеток в составе крови представляет серьезную угрозу для детского организма, так как на фоне воспаления могут начать развиваться более тяжелые состояния.
У беременных
Как уже упоминалось выше, миелоциты могут обнаруживаться в крови у беременных женщин. Это объясняется тем, что во время вынашивания ребенка лейкоциты производятся с повышенной скоростью, в результате чего попадают в кровяную жидкость. В данный период допустимая норма не должна превышать 3-х процентов.
Однако не нужно забывать, что даже незначительная концентрация незрелых телец может указывать на отклонения в организме будущей мамы, например, воспаление горла.
Лечение
Устранение причины приводит к нормализации картины крови
Так как миелоцитемия обусловлена развитием какого-либо заболевания, то лечения требует именно первопричина.
Только после уточнения причины патологического изменения состава крови, назначается лечение.
Причин для проникновения несозревших кровяных клеток, в частности, миелоцитов, немалое количество. Подавляющее большинство таких триггеров, к сожалению, опасные заболевания, которые могут быстро унести человеческую жизнь. При малейших трансформациях в составе крови необходимо срочное обращение к врачу, диагностика и назначение необходимых методов лечения.
Симптомы
-
Метамиелоциты, как явление, не имеют никаких симптомов. Они могут находиться в крови больного и никак не давать о себе узнать. Единственным признаком миелоцитов в крови станут симптомы заболевания, которым и вызвано их наличие.
Наиболее распространенные симптомы такие, как ярко выраженная слабость, возможное недомогание, человек быстро устает, выматывается и очень рано ложится спать. - Многие медицинские учреждения не включают анализ метамиелоцитов в обширный анализ крови, а соответственно в перечни всех показателей – этот будет отсутствовать.
- Если у вас возникли подозрения (симптомы) на одно из заболеваний, которые способны спровоцировать выброс метамиелоцитов в крови (возможные заболевания указаны выше), тогда стоит попросить врача, указать в направлении на сдачу анализа этот пункт.
Миелоциты в крови
- Причины появления
- Как лечить
- Заключение
Метамиелоциты и миелоциты – это незрелые формы гранулоцитов (лейкоцитов), которые сосредоточены в костном мозге. Имеют очень большое ядро круглой формы и зернистость в цитоплазме. У здорового человека в крови их быть не должно.
Миелоциты могут быть нейтрофильными, базофильными и эозинофильными. Они предшественники лейкоцитов и в дальнейшем переходят в зрелые сегментоядерные гранулоциты.
Их появление в крови говорит о патологическом процессе, протекающем в организме. Их уровень определяется при подсчете лейкограммы. Если в крови появились незрелые формы гранулоцитов, говорят о сдвиге лейкоцитарной формулы влево. Это происходит при различных заболеваниях, при которых наблюдается лейкоцитоз – увеличение абсолютного количества белых клеток.
При внедрении в организм вредных агентов сначала в борьбу вступают зрелые гранулоциты – сегментоядерные. Если они не справляются, им на помощь приходят палочкоядерные, которых в норме в крови содержится совсем мало. Чем тяжелее болезнь, тем напряженней приходится бороться и тем больше появляется молодых клеток.
Таким образом, появление миелоцитов указывает на то, что у организма резервов практически не осталось, если он призывает на помощь незрелые клетки.
Причины появления
Появление в крови юных форм гранулоцитов говорит о том, что организм усиленно производит новые клетки, которые ведут борьбу с вредными агентами.
Причины такого явления могут быть разными. Среди них:
Советуем почитать статью:Почему в крови повышены нейтрофилы?
- Бактериальные инфекции, как правило, острого характера, с присоединением гнойно-воспалительных процессов. Обычно появление миелоцитов в крови наблюдается при ангинах, остром пиелонефрите, ЛОР-инфекциях, скарлатине, воспалении легких, туберкулезе, сепсисе, холере и других.
- Тяжелые инфекции: тиф, бруцеллез, паратиф.
- Интоксикации токсинами болезнетворных бактерий при отсутствии заражения самими микроорганизмами.
- Некрозы, или отмирание клеток, связанные с такими заболеваниями, как обширные ожоги, гангрена, инсульт, инфаркт.
- Распад злокачественных опухолей, метастазы в костном мозге.
- Кровотечения острые.
- Лучевая и химиотерапия, радиационное облучение.
- Некоторые тяжелые вирусные инфекции: корь, краснуха, грипп.
- Прием некоторых видов медикаментов (обезболивающих, иммуносупрессоров).
- Отрицательное действие на костный мозг, производящий лейкоциты, оказывает отравление свинцом или алкоголем.
- Коматозные состояния.
- Ацидоз (нарушение кислотно-щелочного баланса).
- Болезни крови: анемии, лейкоз, дефицит фолиевой кислоты и витамина B12. Особенно высокий уровень характерен для миелоидной лейкемии.
- Присутствие миелоцитов в крови возможно в течение некоторого времени после недавно перенесенных инфекций.
- Шоковое состояние.
- Физическое перенапряжение.
В некоторых случаях человек не имеет никаких жалоб, при этом миелоциты у него присутствуют в крови. Это может свидетельствовать о том, что в организме протекают скрытые инфекции или воспалительные процессы.
Миелоциты обычно обнаруживаются в анализах при беременности. Это связано с усиленным образованием гранулоцитов и выходом в кровяное русло незрелых форм. В периферической крови в период беременности их может содержаться до 3%.
Миелоциты при беременности считаются нормальным явлением, в то же время они могут свидетельствовать и о патологических процессах. Это может быть реакция на воспаление, например, горла.
Как правило, присутствие незрелых форм гранулоцитов при беременности не влияет отрицательно на плаценту и состояние здоровья плода.
Появление миелоцитов в крови у ребенка чаще всего говорит об инфекционном заболевании. Так же, как и у взрослых, у здорового ребенка их быть не должно.
Как лечить
При обнаружении миелоцитов в крови врач должен провести обследование и выяснить причину такого состояния. После того, как будет поставлен диагноз, медики назначат соответствующее лечение.
Это может быть прием витаминов и лекарственных средств, коррекция питания. Если миелоциты появились в связи с приемом медикаментов, необходимо отменить препарат и заменить его другим.
После устранения причины появления миелоцитов они приходят в норму не сразу, а примерно спустя две недели.
Заключение
Миелоциты находятся в костном мозге, и их в крови у здоровых людей быть не должно. Если они были обнаружены во время анализа, то это связано, скорее всего, с заболеванием. Присутствие миелоцитов может говорить о снижении защитных сил организма, то есть человек становится уязвимым перед различными вирусными и бактериальными инфекциями.
Лечение
Подтвердив наличие миелоцитов в крови, лечащий врач изначально назначает особенную терапию, направленную на борьбу с патологией, которая стала толчком к появлению данных клеток. Особенности лечения заключаются в следующем:
- Причина в приёме медикаментов – проводится корректировка терапевтической программы, заключающаяся в отказе от данного медпрепарата и его замене.
- Причина в дисбалансе питательных веществ – осуществляется корректировка фона витаминов, относящихся к группе В, назначается специальная диета.
- Причина в инфекционном недуге – лечат больного с помощью антибиотиков.
- Причина в интоксикации тяжёлыми металлами – потребуется проведение дезинтоксикации, а также приём лекарств, которые помогут восстановить защитные функции иммунитета и тканевое питание.
Нередки случаи, когда больному для нормализации состояния следует лишь изменить свой рацион, включив в него продукты, которые содержат витамины В, А, С. Здесь потребуется и исключение жаренных, жирных, копчённых блюд, консервантов. Это автоматически провоцирует повышение иммунитета.
Обычно после эффективной борьбы с проблемой показали нормализуются уже через пару недель.
Помните, что миелоциты считаются важной составляющей костного мозга, но при их обнаружении в крови ослабляется иммунная система, из-за чего человек страдает от инфекционных, вирусных заболеваний. Лишь своевременное обращение за квалифицированной медицинской помощью позволит улучшить самочувствие и нормализовать все важные показатели организма
Будьте здоровы!
Повышенный показатель
Преобладание эритроцитов — признак миелоидного лейкоза
В зависимости от того, какие показатели миелограммы повышены, будет идти речь о каком-либо заболевании крови.
Если в костном мозге отмечается увеличение количества мегакариоцитов, это говорит о наличии метастазов в костях. В случае увеличения бластов на 20% и более речь идет об остром лейкозе. Повышенное соотношение эритроциты/лейкоциты свидетельствует о миелозе, хроническом миелолейкозе, миелозе сублейкемического характера. Индекс созревания нейтрофилов — маркер бластного криза, хронического миелолейкоза.
Рост эритробластов присущ острому эритромиелозу, анемиям. Повышение количества моноцитов наблюдается при хронических миелолейкозах, лейкозах, генерализованных инфекциях. Повышение концентрации плазматических клеток указывает на агранулоцитоз, миеломную болезнь, анемии апластического генеза.
Увеличение эозинофилов в миелограмме говорит о выраженных аллергических реакциях, онкологических заболеваниях различной локализации, лимфогранулематозе, острых лейкозах.
При каждом из обнаруженных изменений необходима дальнейшая диагностика с целью скорейшего начала противоопухолевой терапии и стабилизации состояния пациентов.
Повышение в пунктате костного мозга базофилов может свидетельствовать о миелолейкозе, эритремии, лейкозе базофильного характера. Лимфоцитоз определяется в случае хронических лимфолейкозов, апластической анемии.
Причины попадания в кровь
Когда в результате анализа врач обнаруживает промиелоциты, миелоциты или метамиелоциты в крови, причины почти всегда состоят в развитии серьёзных патологий и заболеваний. Среди них:
- инфлюэнца;
- B-12 дефицитная и апластическая анемия;
- сильное поражение органов химикатами или алкоголем;
- некроз (при гангрене, ожогах, инсульте и т.п.);
- онкология(например, промиелоцитарный лейкоз);
- лучевая болезнь (вследствие химиотерапии или длительного облучения);
- инфекции, возникшие на фоне вирусного или бактериального заражения.
Наряду с названными причинами, попадание незрелых форм гранулоцитов в кровь провоцируют:
- приём лекарственных препаратов (антидепрессантов или анальгетиков) слишком большими дозами;
- чрезмерные физические нагрузки;
- состояние шока;
- кома;
- нарушение pH-баланса;
- острые кровотечения.
У детей миелоциты в крови чаще всего появляются вследствие инфекций (например, ветрянки). При этом у малышей с ослабленным иммунитетом, а также у беременных женщин повышенный уровень миелоцитов не носит патологического характера.
Если женщина, вынашивающая ребенка, во время обследования обнаруживает, что у нее в крови есть миелоциты, то безопасная норма не превышает 3%. В этом случае нарушение не сказывается на развитии плода.
Оценка состояния костного мозга
Очевидно, что слово «норма» может применяться только по отношению к костному мозгу, ибо миелоциты в крови априори присутствовать не могут. И повышены они там только в силу определенных причин, а не просто так. Поэтому далее – о месте миелоцитов в костном мозге.
В настоящее время биопсия костного мозга и его исследование (цитологический анализ) является обязательной процедурой при подозрении на развитие гематологической патологии. Морфологические характеристики костного мозга после тестирования сопоставляют с показателями периферической крови.
https://www.youtube.com/watch?v=EenYDnE4HQU
Следует заметить, что при исследовании костного мозга (миелограмма) врачи обе генерации миелоцитов рассматривают вместе, не разделяя их на дочерние и материнские, поскольку подобное разделение не имеет абсолютно никакого значения ни для нормы, ни для патологии.
| Элементы костного мозга | Границы нормальных значений,% | Средние значения,% |
|---|---|---|
| Ретикулярные клетки (клетки ретикулярной стромы) | 0,1 – 1,6 | 0,9 |
| Бласты | 0,1 – 1,1 | 0,6 |
| Миелобласты | 0,2 – 1,7 | 1,0 |
| Нейтрофилы:— промиелоциты— миелоциты— метамиелоциты— палочкоядерные— сегментоядерные | 1,0 – 4,17,0 – 12,28,0 – 15,012,8 – 23,713,1 – 24,1 | 2,59,611,518,218,6 |
| Все нейтрофильные элементы | 52,7 – 68, 9 | 60,8 |
| Индекс созревания нейтрофилов | 0,5 – 0,9 | — |
| Эозинофилы (все генерации) | 0,5 – 5,8 | 3,2 |
| Базофилы | 0 – 0,5 | 0,2 |
| Лимфоциты | 4,3 – 13,7 | 9,0 |
| Моноциты | 0,7 – 3,1 | 1,9 |
| Плазматические клетки | 0,1 – 1,8 | 0,9 |
Что касается миелоцитов (эозинофильных, базофильных и нейтрофильных), то здесь ситуация несколько меняется, если к главному органу кроветворения нет претензий. Эозинофильный миелоцит, хотя ядром и похож на нейтрофильный, но отличается густой, заполняющей всю цитоплазму, зернистостью, базофильный миелоцит тоже легко распознается, он первым приобретает специфическую зернистость, которая негусто покрывает цитоплазму. При зарождении патологического процесса в костном мозге представители 3 генераций миелоцитов трудно различимы между собой и все напоминают нейтрофилы.
На стадии метамиелоцита, клетки уже «определились» в своей «профессии», поэтому специалисту, знающему их особенности и основные черты, нетрудно понять «кто есть кто». Между тем, описание ядра, цитоплазмы и других характеристик вряд ли заинтересует читателя, во всем этом трудно разобраться, тем более, если рядом нет микроскопа и клетку нельзя увидеть воочию.
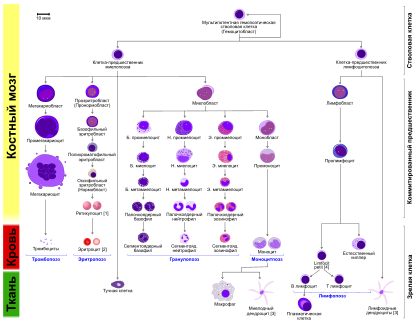
Пул зернистых лейкоцитов берет свое начало в костном мозге от полипотентных стволовых клеток. Продвигаясь в своем развитии от класса к классу через сравнительно небольшое количество унипотентных клеток-предшественниц, будущие лейкоциты доходят до морфологически различимых пролиферирующих форм – бластов (миелобласт), которым впоследствии предназначено стать полноценными «взрослыми» нейтрофилами, эозинофилами, базофилами (при условии, что кроветворение идет в нормальном режиме).
Миелоцит в костном мозге существует в виде двух генераций: клетки, которые размерами побольше – материнские, поменьше – дочерние. Считается, что материнские клетки утрачивают способность к пролиферации и дифференцировке, а вот дочерние обладают подобными возможностями и, пройдя стадию метамиелоцитов (юных) и палочкоядерных, на законных основаниях направляются в кровь, чтобы циркулировать по кровеносным сосудам и выполнять важные для организма задачи – обеспечивать первичную противоинфекционную защиту, фагоцитируя («поедая») попавшие извне микроорганизмы. То есть, прежде чем миелоцит превратится в полноценный «взрослый» нейтрофил, должна последовать еще одна стадия созревания – метамиелоцит.
Процесс подготовки к сдаче анализа
- Приводить диагностику в утреннее время на голодный желудок. Промежуток между приёмом еды и взятием крови должен составлять не меньше 8–12 часов.
- Накануне вечером необходимо неплотно поужинать.
- За несколько дней до исследования отказаться от употребления жирной, жареной пищи и алкоголя.
- Если накануне не удалось избежать застолья или посещения бани, диагностическое исследование нужно перенести на пару дней.
- За час до сбора крови следует не курить.
- Нельзя сдавать анализ после посещения рентгена и физиотерапевтических процедур.
При внедрении в организм патогенной флоры, первыми на защиту приходят зрелые сегментоядерные гранулоциты.
Чем сильнее болезнь, тем больше неосицитируються (накапливаются) молодые незрелые клетки. Сначала возрастает уровень палочкоядерных миелокариоцитов, при ухудшении состояния в крови появляются метамиелоциты (одна из стадий развития миелоцита).
Причины появления
Появление в крови юных форм гранулоцитов говорит о том, что организм усиленно производит новые клетки, которые ведут борьбу с вредными агентами.
Причины такого явления могут быть разными. Среди них:
Советуем почитать статью:Почему в крови повышены нейтрофилы?
- Бактериальные инфекции, как правило, острого характера, с присоединением гнойно-воспалительных процессов. Обычно появление миелоцитов в крови наблюдается при ангинах, остром пиелонефрите, ЛОР-инфекциях, скарлатине, воспалении легких, туберкулезе, сепсисе, холере и других.
- Тяжелые инфекции: тиф, бруцеллез, паратиф.
- Интоксикации токсинами болезнетворных бактерий при отсутствии заражения самими микроорганизмами.
- Некрозы, или отмирание клеток, связанные с такими заболеваниями, как обширные ожоги, гангрена, инсульт, инфаркт.
- Распад злокачественных опухолей, метастазы в костном мозге.
- Кровотечения острые.
- Лучевая и химиотерапия, радиационное облучение.
- Некоторые тяжелые вирусные инфекции: корь, краснуха, грипп.
- Прием некоторых видов медикаментов (обезболивающих, иммуносупрессоров).
- Отрицательное действие на костный мозг, производящий лейкоциты, оказывает отравление свинцом или алкоголем.
- Коматозные состояния.
- Ацидоз (нарушение кислотно-щелочного баланса).
- Болезни крови: анемии, лейкоз, дефицит фолиевой кислоты и витамина B12. Особенно высокий уровень характерен для миелоидной лейкемии.
- Присутствие миелоцитов в крови возможно в течение некоторого времени после недавно перенесенных инфекций.
- Шоковое состояние.
- Физическое перенапряжение.
В некоторых случаях человек не имеет никаких жалоб, при этом миелоциты у него присутствуют в крови. Это может свидетельствовать о том, что в организме протекают скрытые инфекции или воспалительные процессы.
Миелоциты обычно обнаруживаются в анализах при беременности. Это связано с усиленным образованием гранулоцитов и выходом в кровяное русло незрелых форм. В периферической крови в период беременности их может содержаться до 3%.
Миелоциты при беременности считаются нормальным явлением, в то же время они могут свидетельствовать и о патологических процессах. Это может быть реакция на воспаление, например, горла. В этом случае нужно обратиться к врачу и проследить за изменениями в анализе крови. Как правило, присутствие незрелых форм гранулоцитов при беременности не влияет отрицательно на плаценту и состояние здоровья плода.
Появление миелоцитов в крови у ребенка чаще всего говорит об инфекционном заболевании. Так же, как и у взрослых, у здорового ребенка их быть не должно.
Профилактика
Так как незрелые формы гранулоцитов появляются в крови из-за наличия у человека серьезной патологии, профилактика заключается в том, чтобы предотвратить появление провоцирующих факторов. Прохождение полного клинического обследования несколько раз в год позволит выявить заболевания на ранней стадии и не допустить развития серьёзных осложнений.
Важную роль играет здоровый образ жизни. Занятия спортом, соблюдение правильного режима сна, сбалансированное питание и полный отказ от вредных привычек помогут сохранить здоровье и избежать многих проблем. Если же избежать болезни не удалось, лечение проводят только после обращения к врачу, а прием медикаментов ведут строго в соответствии с его рекомендациями.
Сами по себе миелоциты в крови не представляют опасности, однако свидетельствуют о развитии в организме серьёзного заболевания. Поэтому, обнаружив у себя повышенный уровень незрелых лейкоцитов, целесообразно пройти комплексное клиническое обследование, чтобы выявить причину нарушения.