Микроинфаркт на ногах симптомы и последствия
Содержание:
- Ðз-за Ñего некоÑоÑÑе пеÑеноÑÑÑ Ð¸Ð½ÑаÑÐºÑ Ð½Ð° ногаÑ
- Эффективные методы диагностики
- Диагностика и лечение заболевания, профилактика микроинфаркта
- Главное – не пропустить
- Микроинфаркт, его причины и последствия у женщин
- Профилактика
- Диагностика
- Типичные признаки патологии у представителей сильного пола
- Чем лечат мелкоочаговый инфаркт?
- Последствия инфаркта, перенесенного на ногах
- Анатомические и функциональные изменения
- Более поздние проявления
- Cимптомы
- Действия больного после пережитого микроинфаркта
Ðз-за Ñего некоÑоÑÑе пеÑеноÑÑÑ Ð¸Ð½ÑаÑÐºÑ Ð½Ð° ногаÑ
ÐекоÑоÑÑе лÑди задÑмÑваÑÑÑÑ Ð½Ð°Ð´ вопÑоÑом: «Ðожно ли не замеÑиÑÑ Ð¿ÐµÑенеÑенного инÑаÑкÑа на ногаÑ?» ÐÑакÑиÑеÑки вÑе ÑпеÑиалиÑÑÑ Ð¾ÑвеÑÑÑ: «Ðа». ÐÑо вÑÑÑеÑаеÑÑÑ ÑаÑÑо, ÑÑо бÑÐ´ÐµÑ Ð¼Ð¸ÐºÑоинÑаÑкÑ. ÐÑи Ñаком заболевании, поÑажаеÑÑÑ Ð¼Ð°Ð»ÐµÐ½Ñкий ÑÑаÑÑок ÑеÑдеÑной Ñкани. ÐолевÑÑ Ð¾ÑÑÑений болÑной не иÑпÑÑÑваеÑ, Ñ Ð½ÐµÐ³Ð¾ бÑÐ´ÐµÑ ÑоÑноÑа, вÑÑокое или низкое давление, недомогание.
Ð ÑÑом ÑлÑÑае, Ñеловек даже не подозÑеваеÑ, ÑÑо Ñ Ð½ÐµÐ³Ð¾ инÑаÑÐºÑ Ð¸ поÑÑомÑ, вÑе ÑпиÑÑÐ²Ð°ÐµÑ Ð½Ð° ÑÑÑалоÑÑÑ Ð¾Ñ ÑмÑÑвенной или ÑизиÑеÑкой ÑабоÑÑ. Также он Ð¼Ð¾Ð¶ÐµÑ ÑпиÑаÑÑ Ñакое ÑоÑÑоÑние на загÑÑзненнÑÑ Ð°ÑмоÑÑеÑÑ, ÑÑо Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ð¾Ñ Ð¿ÐµÑенеÑенного ÑÑÑеÑÑового напÑÑжениÑ.
Эффективные методы диагностики
При обнаружении предвестников либо симптомов микроинфаркта необходимо незамедлительно обратиться к врачу-кардиологу. Во время острого приступа желательно вызвать скорую помощь. В больнице доктор проведет опрос, чтобы узнать о беспокоящих симптомах и наличии прочих патологий. По течению мелкоочагового инфаркта (продолжительности приступа, признакам) специалист сможет сделать определенные выводы насчет его вероятной причины развития и состояния сердечной мышцы в целом. Затем он осмотрит пациента и направит на обследование с целью уточнения диагноза:
- Электрокардиография (ЭКГ) позволяет увидеть изменения в электрической активности сердца, повреждение миокарда, наличие аритмии и нарушения в проводниковой системе.
- Эхокардиография (ЭхоКГ) назначается для оценки тока крови, толщины и состояния тканей, объема желудочков и предсердий.
- Анализ крови поможет выявить воспалительные процессы и определить уровень гормонов, оказывающих влияние на сердечную мышцу.
- Магнитно-резонансная томография визуализирует зону некроза, сужение коронарных сосудов и другие нарушения, свойственные микроинфаркту.
Дополнить диагностику можно суточным мониторингом ЭКГ и велоэргометрией. В первом случае врач оценит работу сердца в течение 24 часов, а во втором ее реакцию на физическую нагрузку.
Диагностика и лечение заболевания, профилактика микроинфаркта
Диагностировать микроинфаркт у женщин весьма непросто, поскольку он не имеет специфических симптомов.
Увидеть изменения в сердечной мышце можно только с помощью инструментальных методов исследования, среди которых стоит упомянуть:
Электрокардиограмму, которая позволяет выявить ишемические изменения в миокарде.
Ультразвуковое исследование сердца, при помощи которого можно определить точные размеры очага заболевания и его точное местоположение.
Необходимо также использовать общий и биохимический анализ крови, с помощью которого можно обнаружить маркеры микроинфаркта, но только после развития заболевания.
Сердечно-сосудистую недостаточность можно определить по посинению носогубного треугольника на ранней стадии заболевания.
Методику оказания доврачебной медицинской помощи должен знать каждый, поскольку микроинфаркт может застать человека где угодно:
- для начала больную нужно положить или усадить так, чтобы её тело имело под собой прочную опору;
- нужно обеспечить неподвижность и эмоциональное равновесие;
- следующим шагом идёт обеспечение доступа свежего воздуха к больной;
- если имеется аспирин или нитроглицерин, то необходимо дать одну таблетку до приезда врачей.
Зная эти пункты, вы можете спасти кому-то жизнь! Лечить это заболевание могут только специалисты.
После поступления больной в стационар с диагнозом микроинфаркт, лечение заключается в следующем:
- обеспечение постельного режима, который сильно облегчает нагрузку на сердечную мышцу;
- обеспечение эмоционального спокойствия;
- сразу после госпитализации необходимо введение анальгетиков, для удаления болевого синдрома, и коронаролитиков, которые расширят сосуды пациентки;
- в основном, лечение сопровождается медикаментозной терапией;
- в молодом возрасте возможно оперативное вмешательство, поскольку оно не будет нести такой опасности, как для людей старческого возраста.
Лечение микроинфаркта нужно проходить долго и комплексно, чтобы снизить риск возникновения рецидивов.
Профилактика заболевания не столь сложна. Нужно придерживаться правильного питания, исключить жирную и жареную пищу из рациона. Стоит избегать вредных привычек, поскольку курение повышает риск заболевания в несколько раз. Никогда не стоит очень сильно переживать, ведь стресс – одна из главных причин микроинфаркта. Придерживаясь этих простых правил, вы будете более защищены от заболевания.
Главное – не пропустить
Первые признаки так называемого микроинфаркта в иных случаях бывают действительно скудными. Люди, страдающие стенокардией и привыкшие к частым болям в сердце, могут не обратить внимания и воспринять проявления мелкоочагового инфаркта миокарда, как очередной приступ старой болезни. К тому же, следует иметь в виду, что иной раз подобное состояние может не давать никаких симптомов или протекать нетипично. В таких случаях пациенту и его близким действительно бывает трудно сразу заподозрить наличие микроинфаркта.
Между тем, наверное, стоит лишний раз напомнить, чего можно ожидать от данной патологии и как может проявить себя приступ, именуемый мини- или микроинфарктом:
- Боли различной интенсивности. Резкие «кинжальные» боли считается не только признаком крупноочагового инфаркта, но и симптомом микроинфаркта, однако они присутствуют не всегда. Типичные боли бывают нестерпимыми, жгучими, давящими, они могут пробираться из груди между лопаток к животу, отдавать в руку, шею, доходить до лица и задерживаться в нижней челюсти. При атипичном варианте мини-инфаркта миокарда выраженность болезненных ощущений не столь велика или может отсутствовать вовсе. Кроме этого, иногда возможно и вообще бессимптомное течение приступа, а пережитый инфаркт регистрируется на ЭКГ спустя какое-то время, тогда больному сообщают, что он перенес ИМ на ногах.
- Взятая срочно под язык таблетка нитроглицерина и не оказавшая должного воздействия, тоже является в некоторой степени симптомом микроинфаркта или инфаркта вообще.
- Холодный пот, прошибающий организм, слабость во всем теле, больному плохо, он понимает, что в организме произошло что-то серьезное.
- Повышение температуры (обычно не выше 38°С), которое указывает на то, что в миокарде появились зоны омертвения (некроза) свидетельствуют о более позднем периоде ИМ.
- Человека одолевает страх смерти, тревога, что весьма напоминает приступ панической атаки, однако это не ее случай. Здесь расстройство обусловлено объективными причинами, больному не кажется, что у него сердечный приступ, ему действительно очень больно, и организм подает сигнал о случившейся беде.
Первые признаки и их варианты, в принципе, могут не отличаться от таковых при более глубоких поражениях, однако в иных случаях для мелкоочагового инфаркта больше свойственны атипичные проявления по сравнению с крупноочаговым ИМ.
Микроинфаркт, его причины и последствия у женщин
Микроинфаркт или мини-инфаркт – это заболевание, суть которого состоит в некрозе небольших участков миокарда с дальнейшим замещением мышечной ткани соединительной, которая не может сокращаться, что очень негативно сказывается на здоровье сердечно-сосудистой системы и человека в целом.
Главной причиной заболевания выступает атеросклероз и, как результат, тромбоз коронарных сосудов сердца. Образование тромба возникает вследствие множественных кровоизлияний в бляшку атеросклеротической природы. Тромб обтурирует сосуд, тем самым препятствует нормальному кровообращению и способствует началу некроза мышечной ткани сердца.
Это состояние может возникать как результат нескольких заболеваний:
- Атеросклероз. Это болезнь, которая состоит в нарушении обмена белков и липидов в организме человека. Холестерин бляшками отлаживается на внутренней оболочке сосудов, тем самым закрывая просвет сосуда и провоцируя некроз миокарда.
- Сахарный диабет. Это заболевание состоит в нарушении обмена углеводов и жиров, также влияет на стенки сосудов и является одной из главных причин микроинфаркта у женщин разных возрастов.
- Гиперхолестеринемия. Подобно атеросклерозу, это заболевание заключается в нарушении обмена жиров. Холестерин также откладывается на стенках сосудов и сужает их просвет, тем самым берёт участие в сердечной недостаточности.
- Артериальная гипертензия. Повышенное давление способствует разрушению стенок сосудов, среди которых могут быть и коронарные артерии.
- Стресс. Здоровые сосуды могут подвергаться спазмам во время различных стрессовых ситуаций. Это повышает нужды миокарда в кислороде, но организм не может их удовлетворить.
Очень часто курение может выступать главной причиной микроинфаркта, поскольку оно способствует стойкому сужению сосудов, тем самым провоцируя ишемическое состояние сердечной мышцы.
Последствия микроинфаркта у женщин могут быть разнообразны. Самый благоприятный прогноз заключается в простом рубцевании на миокарде.
Но могут быть и более серьёзные последствия:
- разрыв мышечной ткани сердца;
- образование тромбоэмболических очагов;
- повторные случаи инфарктов;
- воспаление внутренней стенки сердца;
- летальный исход.
Профилактика
Микроинфаркт: излечение и профилактика рецидивов должны соблюдаться больным неукоснительно. Для этого следует давать умеренные физические нагрузки для сердечной мышцы.
Они же являются и солидным ресурсом для исцеления от различных патологических процессов.
Каждый человек ответственен за состояние своего здоровья
Особенно важно заниматься профилактикой сердечных болезней людям с избыточной массой тела, имеющим в анамнезе стойкую артериальную гипертензию, курильщикам
В качестве профилактики микроинфарктов и сердечно-сосудистых заболеваний можно предложить следующие меры:
- Срочно бросить курить.
- Уменьшить количество употребляемого алкоголя.
- Не принимать наркотики и психостимулирующие вещества.
- Контролировать калорийность пищи.
- Есть фрукты и овощи ежедневно.
- Обязательно ежедневно заниматься физкультурой. Наиболее предпочтительные виды нагрузки – плавание, бег, быстрая ходьба. Заниматься спортом лучше регулярно, но не до изнеможения. Излишне не нужно изнашивать сердечную мышцу. Но и гиподинамия недопустима. Физическая активность должна доставлять удовольствие – это могут быть подвижные игры, катание на коньках или лыжах. Особенно приятно заниматься спортом в хорошей компании с друзьями или с семьей. Это будет служить прекрасной мотивацией.
- Следить за массой тела. Если имеется ожирение, необходимо бороться с лишним весом. Нужно тратить больше калорий, чем потребляется. Обязательна низкокалорийная диета и спорт. В рацион включить нежирное куриное мясо, листовые овощи, цитрусовые. Следует полностью исключить мучное и сладкое.
- Контролировать давление. Если оно стабильно повышенное следует принимать препараты, снижающие его.
- Контролировать уровень холестерина и сахара в крови. При высоком уровне холестерина показан прием специальных препаратов – статинов, которые снижают уровень вредного холестерина и поддерживают уровень нормального.
Ноя 23, 2016
Женщинам нужно относиться к своему здоровью намного внимательнее. Существующая практика показала, что они наиболее подвержены данному заболеванию и умирают чаще от сердечных приступов.
После перенесенного микроинфаркта каждый пациент обязан задумываться о вторичной профилактике проблемы, о том, чтобы не допустить повторения приступа.
Для этого важно:
- Своевременно откорректировать питание, отказаться от чрезмерно калорийных, жирных, жаренных, острых соленых блюд. Отдать предпочтение рациону из свежих овощей и фруктов.
- Не отказываться от умеренной физической нагрузки, тем более что для реабилитации после данного недуга существует множество специализированных комплексов лечебной физкультуры.
- Четко соблюдать режим медикаментозной профилактики назначенной врачом.
Чрезвычайно важно повысить качество ночного сна и отдыха. К примеру, прекрасной профилактикой расстройств сна может считаться использование медицинской подушки «Здоров»
Данное средство позволяет успешно бороться с храпом, делать сон более комфортным и здоровым.
В заключение хочется отметить, что прогнозы выживаемости при рассматриваемой микро патологии несколько выше, нежели при обширных инфарктах. Тем не менее, около 35% перенесших микроинфаркт в течение первого года сталкиваются с рецидивом патологии. Около 5% таких больных погибают.
Именно поэтому медики настаивают, на острой необходимости соблюдения всех мер вторичной профилактики и не необходимости регулярных профилактических осмотров у кардиолога!
https://youtube.com/watch?v=cLlY6NwOaik
Диагностика
При обнаружении предвестников либо симптомов микроинфаркта необходимо незамедлительно обратиться к врачу-кардиологу. Во время острого приступа желательно вызвать скорую помощь. В больнице доктор проведет опрос, чтобы узнать о беспокоящих симптомах и наличии прочих патологий. По течению мелкоочагового инфаркта (продолжительности приступа, признакам) специалист сможет сделать определенные выводы насчет его вероятной причины развития и состояния сердечной мышцы в целом. Затем он осмотрит пациента и направит на обследование с целью уточнения диагноза:
- Электрокардиография (ЭКГ) позволяет увидеть изменения в электрической активности сердца, повреждение миокарда, наличие аритмии и нарушения в проводниковой системе.
- Эхокардиография (ЭхоКГ) назначается для оценки тока крови, толщины и состояния тканей, объема желудочков и предсердий.
- Анализ крови поможет выявить воспалительные процессы и определить уровень гормонов, оказывающих влияние на сердечную мышцу.
- Магнитно-резонансная томография визуализирует зону некроза, сужение коронарных сосудов и другие нарушения, свойственные микроинфаркту.
При подозрении на скрытый инфаркт проводят полное обследование органов сердечно-сосудистой системы. Чтобы вовремя и точно обнаружить нарушения, необходимо:
- Собрать анамнез пациента. Важную роль в развитии патологии играет наличие среди близких родственников людей, которые перенесли приступ инфаркта.
- Провести общее исследование крови. Если повысился уровень лейкоцитов, это свидетельствует о развитии воспалительного процесса.
- Обнаружить изменения артериального давления, пульса, температуры.
- Определить в крови маркеры некроза сердечной мышцы. О приступе говорит наличие тропонина, миоглобина.
- Оценить данные электрокардиограммы. При инфаркте наблюдается патологический зубец Q, зубец Т отрицательный.
Это базовые исследования, которые проводят всегда при подозрении на инфаркт миокарда
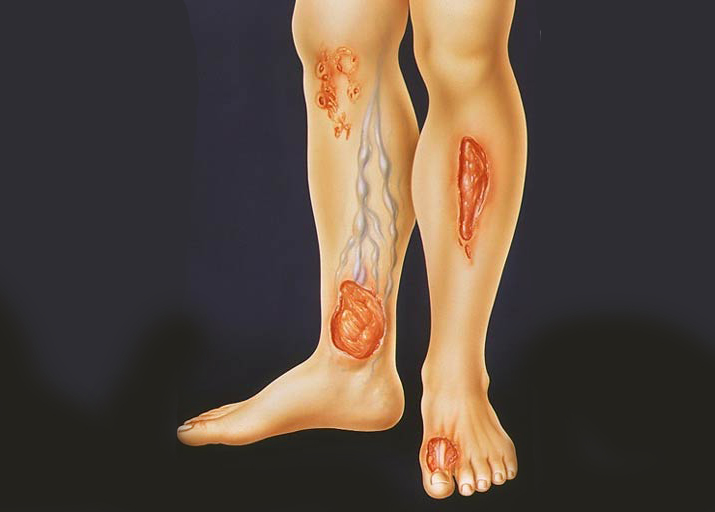
Также важно учитывать состояние вен ног. Если они выпуклые, значит, в организме нарушено кровообращение
При сахарном диабете, гипертонии, атеросклерозе необходимо особое внимание уделять состоянию пациента
Первичная диагностика инфаркта состоит из нескольких этапов: осмотра и анализа жалоб пациента, снятия кардиограммы и лабораторных проб (биохимия крови, маркеры некроза сердечной мышцы). Даже в случае неявной симптоматики некроз хорошо виден на ЭКГ. К характерным для него отклонениям от нормальной кривой относятся:
- патологический пик Q и сниженный вследствие некроза части тканей пик R;
- отклонение положения интервала ST от изолинии (в зависимости от локализации зоны повреждения);
- патологически изменённый пик T вследствие регистрации зоны ишемии.
По прошествии стадии рубцевания признаки становятся менее явными, однако пик Q в сочетании со сниженной функциональностью желудочков фиксируется в течение всей жизни.
Изменения состава крови наиболее сильно заметны в течение двух недель после перенесённого инфаркта. Тесты на концентрацию тропонина позволяют точно диагностировать некроз сердечной ткани.
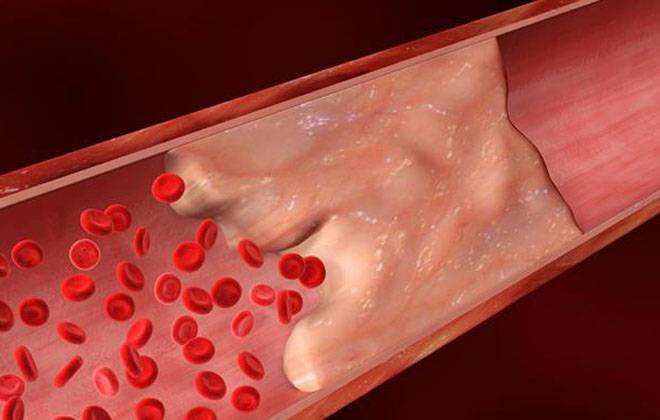
Лечение инфаркта, перенесённого на ногах, зависит от стадии процесса. В острой стадии пациенту назначаются все препараты, которые необходимы при некрозе и ишемии (включая антикоагулянты). На подостром этапе рекомендуется полный покой: это позволит снять избыточную нагрузку с клеток, не получающих достаточного питания, и уменьшить область ишемии. После образования рубца лечение патологии направлено в основном на профилактику рецидивов заболевания.
Более лёгкое протекание скрытого инфаркта у женщин объясняется ещё и тем, что они в среднем более склонны неукоснительно выполнять предписания врача, чем мужчины.
Для профилактики нарушения или его рецидива рекомендуется соблюдать водную норму (не менее 1,5 л воды в сутки), употреблять продукты, содержащие кальций, калий и магний, а также омега-кислоты, снизить потребление насыщенных жиров (жирное мясо, сливки и др.). Рекомендуется также отказ от вредных привычек и избегание стресса.
Специалист проводит ряд исследований, направленных на диагностику состояния органов сердечно-сосудитсой системы. Как правило, показаны следующие исследования:
- электрокардиограмма;
- эхокардиограмма;
- биохимический анализ крови
- суточный мониторинг с помощью электрокардиограммы.
Больной продолжает вести активную физическую и эмоциональную жизнедеятельность, усугубляя свое состояние. Бессимптомный неконтролируемый процесс заболевания в геометрической прогрессии повышает риски летального исхода, который может наступить мгновенно.
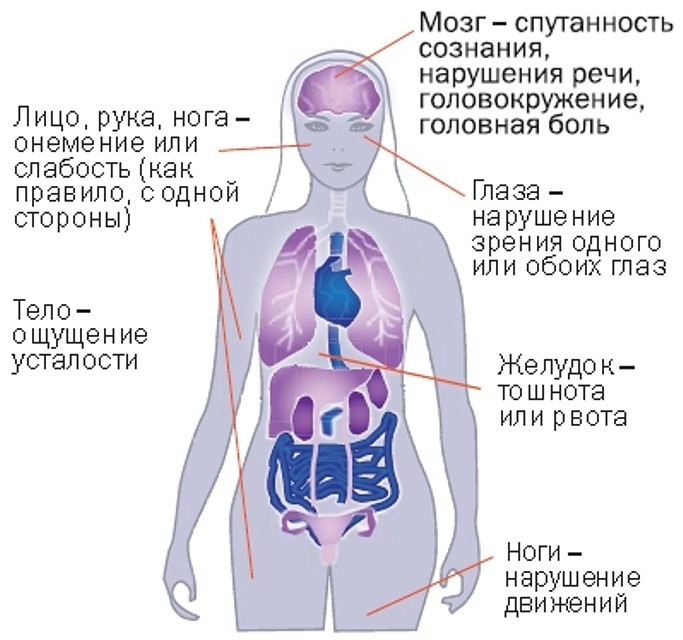
Типичные признаки патологии у представителей сильного пола
Как уже говорилось, у мужчин гораздо проще выявить микроинфаркт – признаки проявляются в достаточной мере, чтобы человек ощутил необходимость обращения к медикам. Приступ начинается с внезапной острой боли в грудной клетке, которая иррадирует в левую руку либо в область живота, при этом многие отмечают, что возникает чувство чего-то постороннего в груди.
Сопутствующими симптомами микроинфаркта миокарда могут быть:
- цианоз (синюшность) носогубного треугольника;
- невозможность прощупать пульс на венах рук;
- беспричинная паника и страх;
- повышение температуры до 38 градусов;
- холодный пот;
- охлаждение конечностей.
Симптомы и последствия микроинфаркта имеют определенную взаимосвязь, причем при скрытой форме вероятность осложнений значительно выше, ведь больной может просто вовремя не получить врачебную помощь. Если мужчина ощущает хроническую усталость, быстро утомляется и чувствует головную боль – это повод побывать в больнице и обратиться к доктору!
Чем лечат мелкоочаговый инфаркт?
Лечение микроинфаркта по целям соответствует общему комплексу мер для снятия зоны ишемии, восстановления проходимости венечных сосудов
Ведь для пациента остается важной опасность распространения очага поражения
При выявлении острого периода:
- необходима госпитализация;
- постельный режим расширяется постепенно, возможно, врач с первых дней разрешит дойти до туалета и обратно;
- питание согласно диетическому столу №10, желательно вначале преимущественно полужидкими блюдами;
- фибринолитическая терапия не проводится, назначаются антикоагулянты в обычном порядке — сначала гепарин, затем переход на лекарства непрямого действия (Варфарин);
- для расширения венечных артерий используются коронаролитики (Курантил внутривенно);
- одновременно проводится профилактика аритмий с помощью капельного введения калийсодержащих средств (Панангин, раствор хлористого калия).
После выписки в домашних условиях рекомендуется соблюдать основные принципы режима и питания. Они включают:
- обязательную физическую нагрузку, которую определит врач (подходит тренировочная ходьба по лестнице, прогулки на воздухе, необходимо делать гимнастику по утрам);
- следует научиться контролировать способность сердца выполнять нагрузку не только по самочувствию, но и по частоте пульса;
- исключение нервных перегрузок на работе и в семье;
- обеспечение достаточного сна;
- прекращение курения и отказ от алкогольных напитков;
- ограничение блюд из жирных продуктов (мясо, сметана), острых соусов;
- приготовление овощных салатов, блюд в тушеном и вареном виде, ежедневное употребление фруктов.
Последствия инфаркта, перенесенного на ногах
Последствия инфаркта, перенесенного на ногах, могут представлять опасность для жизни пациента. Ишемическое поражение тканей сердца создает условия для формирования тромбов. Сгустки крови могут перемещаться с кровотоком, становясь причиной тромбоэмболии легочной артерии, поражения почек, мозга и других органов.
Кроме того, инфаркт, перенесенный на ногах, последствием может иметь летальный исход в течение нескольких дней. Смертельный исход нередко наблюдается в случае, если на фоне поражения сердца ишемическим процессом происходит разрыв тканей. Нередко на фоне разрыва тканей миокарда развивается кардиогенный шок. Это состояние сопровождается резким падением артериального давления, одышкой и другими симптомами.
Частым последствием инфаркта выступают нарушения сердечного ритма разной степени тяжести. Кроме того, возможно появление отека легких, который сопровождается нарастающей дыхательной недостаточностью и может стать причиной летального исхода.
Инфаркт миокарда, перенесенный на ногах, может создать условия для развития кардиосклероза, который сопровождается замещением здоровых участков сердца фиброзной тканью. Это приводит к прогрессирующей сердечной недостаточности.
При болезни, перенесенной на ногах, клиническая картина является несколько стертой. Не все люди, пережившие сердечный приступ, обращаются за своевременной медицинской помощью, вследствие чего повышается риск развития осложнений. В особо тяжелых случаях на месте образования некроза формируется выпячивание – аневризма сердца, которая заполняется тромбами и может неожиданно лопнуть.
При бессимптомном варианте инфаркта возможны такие осложнения:
- сердечно-сосудистая недостаточность (приводит к нарушению кровообращения и отеку легких);
- выраженные аритмии (нарушение ЧСС, ритма, проводимости);
- повышение свертываемости крови с образование и тромбов;
- кардиогенный шок (характеризуется внезапным падением АД, выраженной одышкой, посинением кожных покровов);
- разрыв стенки левого желудочка с тампонадой сердца.
Степень сложности и опасности последствий от перенесенного атипичного инфаркта возрастают с течением времени. Так в первые часы в организме происходят изменения в работе сердечно-сосудистой системы, провоцирующие снижение артериального давления минимум на 20 единиц. Это способствует резкому ухудшению состояния с появлением головной боли, тошноты, спазмов сосудов.
| Ранние последствия микроинфаркта: |
|
| Поздние последствия микроинфаркта: |
|
Самыми характерными последствиями микроинфаркта является усиление симптоматики уже имеющихся заболеваний сердечно-сосудистой системы. Это сердечная недостаточность, перикардит, аритмия.
У женщин и мужчин последствия инфаркта, перенесенного «на ногах» могут отличаться по виду и степени выраженности.
Если человек не обратился к врачу своевременно, риск повторного инфаркта возрастает в несколько раз, только единичные случаи комбинированного некроза не дают последствие и обнаруживаются случайно при плановом медосмотре.
Анатомические и функциональные изменения
В отличие от полноценного инфаркта микропоражение обнаруживается в виде мелкоочаговых некрозов в субэндокардиальном слое. Они не достигают по глубине до эндокарда и эпикарда.
Ограниченность участков омертвения связывают с достаточной сетью коллатеральных (вспомогательных) артерий сердца, заменяющих затромбированные разветвления венечных сосудов.
В фазу восстановления на месте некроза появляется рубцовая ткань. При первом микроинфаркте функции миокарда способны полностью нормализоваться за счет «помощи» соседних мышечных участков. Но повторные рубцы постепенно снижают силу сокращений.
Более поздние проявления
Какие признаки появляются на более поздних этапах развития микроинфаркта – особенности:
- По мере прогрессирования микроинфарктного состояния, симптоматика усиливается. Все вышеописанные признаки проявляются острее – боль становится нестерпимой, сдавливающей, жгучей, резкой, колющей или острой. В принципе, это проявления обширного инфаркта, но с меньшей интенсивностью.
Особенность – мужской пол переносит приступ гораздо тяжелее женского. Болевой синдром локализуется с левой стороны, затем иррадиирует на предплечье, челюсть, зубы, лопатку и шею. Если больной пытается поднять верхнюю левую конечность, то испытывает боль и дискомфорт.
Но так происходит не всегда, так как микроинфаркт может быть бессимптомным, особенно, если у мужчины присутствует сахарный диабет, или он находится в пожилом возрасте. В этом случае заболевание могут выявить совершено случайно и даже через несколько лет.
При микроинфаркте сердечные препараты (Нитроглицерин) не помогают, что является прямым признаком патологии. Причем человек может выпить не только одну таблетку, но и 2-3. Продолжительность болевого синдрома – 15-30 минут и более. Иногда больной во время приступа старается прилечь, надеясь, что боль стихнет, но при мини-инфаркте это невозможно, так как она сопровождает мужчину даже в состоянии покоя. Во время приступа может измениться цвет кожи в области носогубного треугольника – он становится синюшным, отмечается цианоз (посинение губ). Это происходит из-за кислородного голодания в кровяной жидкости
Именно поэтому при оказании первой помощи важно открыть все окна для поступления свежего кислородного воздуха. Из-за частых и сильных головокружений больной утрачивает сознание
Это приводит к глубокому обмороку.

- Нарушение психоэмоционального фона – появляется страх, паника, тревожность (беспричинно). Это происходит по 2-ум причинам: человек может осознавать, что это сердечный приступ, и испугаться смерти или не понимать этого. Во втором случае организм самостоятельно сигнализирует головному мозгу о приближающейся опасности.
- Скачки артериального давления. Причем у некоторых людей АД повышается, а у других – снижается.
- Нехватка воздуха (из-за кислородного голодания) приводит к частому и быстрому дыханию.
- Аритмический пульс всегда сопровождает мелкоочаговый инфаркт. Он характеризуется учащенным сердцебиением.
Вид аритмии зависит от разных нюансов. Это может быть экстрасистолия (нормальная частота сокращений миокарда чередуется с внеочередной). Также тахикардия (пульсация сердца превышает 90-100 ударов в минуту), фибрилляция в предсердиях (сокращение сердечной мышцы происходит быстро и хаотично).
Основная причина приступов аритмии – нарушенная проводимость нервных импульсов в миокардных мышцах.
- При некоторых формах болезни нарушается двигательная активность и речь.
Cимптомы
Инфаркт на ногах принято называть «атипичной» формой заболевания. Характерные признаки болезни (резкие боли в груди, одышка, липкий пот, повышение давления) практически не проявляются. Кардиологи выделяют несколько видов инфаркта на ногах. Для каждой формы характерны свои симптомы:
- Коллаптоидный вид инфаркта характеризуется резким понижением артериального давления, вследствие чего больной ощущает головокружение, потемнение в глазах. Возможна потеря сознания.
- Церебральная форма болезни проявляется тошнотой, нарушениями речи. Больной теряет ориентацию в пространстве, ощущает слабость в конечностях, возникает парез.
- Аритмический вид инфаркта характеризуется учащением пульса, всеми признаками аритмии, ощущением замирания сердца.
- Астматическая форма протекает без особых болевых синдромов. Больной ощущает удушье, не может полностью вдохнуть воздух грудью. Возможна отдышка и сердечный кашель.
- Абноминальный вид болезни характеризуется рвотой, неприятными ощущениями в области желудочно-кишечного тракта. Больной чувствует тошноту, метеоризм, вздутие живота.
- Стертая форма встречается чаще всего. Характерные симптомы отсутствуют. Больной ощущает повышенную слабость, легкие покалывания в сердце. Наблюдается чрезмерное потоотделение.

Действия больного после пережитого микроинфаркта
После подтверждения кардиологом перенесенного на ногах микроинфаркта, составляется схема терапии. Она представляет собой комплекс лечебных мероприятий:
- Применение методов восстановления питания миокарда путем улучшения проводимости сосудов. Специалисты могут назначить тромболитическую терапию. Оперативное вмешательство (стентирование) применяется в запущенных случаях, требующих срочных действий.
- Составление медикаментозной схемы терапии. Она направлена на нормализацию давления и сердечного ритма, устранение боли, предотвращение образования тромбов и восстановление электролитного баланса. Для этих целей назначаются антикоагулянты, антиаритмические, седативные и гипотензивные средства, а также таблетки с обезболивающим эффектом.
Больному придется постоянно контролировать кровяное давление и пульс. Перед дополнением основной схемы лечения нетрадиционными методиками необходимо проконсультироваться с лечащим врачом во избежание осложнений.
Меры первой помощи
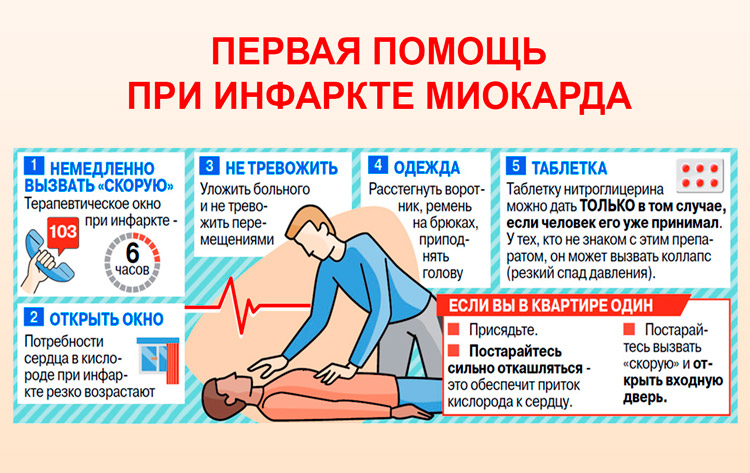 При возникновении симптомов микроинфаркта следует воспользоваться общепринятыми мерами первой помощи:
При возникновении симптомов микроинфаркта следует воспользоваться общепринятыми мерами первой помощи:
- вызвать скорую;
- лечь, сняв с себя одежду, стягивающую шею и грудь;
- принять легкое седативное средство и таблетку «Нитроглицерина».
Помещение должно быть хорошо проветриваемым.
Приехавшей бригаде врачей необходимо рассказать о беспокоящих симптомах и проведенных манипуляциях. В тяжелых случаях больного госпитализируют. Первое время придется находиться в реанимационном отделении. После стабилизации состояния переводят в обычную палату. Перед выпиской врач даст рекомендации для ускорения периода реабилитации и предотвращения новых приступов.