Гиперхолестеринемия: симптомы и причины, типы нарушения, методы лечения и последствия
Содержание:
- Лечение семейной гиперхолестеринемии
- Профилактика гиперхолестеринемии
- Диета при гиперхолестеринемии
- патофизиология
- Классификация
- Гиперхолестеринемия симптомы
- Что представляет собой гиперхолестеринемия
- Патогенез
- Диагностика
- Методы диагностики
- Какие симптомы вызывает генетический холестерин?
- Причины
- Основные причины развития
- Какое назначается лечение?
- Примерное меню одного дня
- Какие могут быть причины у гиперхолестеринемии?
- Общие сведения
- Диагностика и возможные осложнения
- Изменения в липидном обмене
Лечение семейной гиперхолестеринемии
Разработка мощных препаратов статинов «второго поколения» изменила лечение семейной гиперхолестеринемии. До появления этих мощных лекарств для лечения этого расстройства требовалось применение нескольких лекарств, в том числе менее сильнодействующих препаратов статинов «первого поколения».
Несмотря на то, что такой подход с несколькими лекарственными средствами действительно снижает риск сердечно-сосудистых заболеваний у пациентов, лечение может быть трудно переносимым и, безусловно, трудно поддающимся лечению.
С разработкой более мощных статинов второго поколения — Аторвастатина, Розувастатина (Крестор) или Симвастатина — подход к лечению семейной гиперхолестеринемии изменился. В настоящее время лечение начинают с высокой дозы одного препарата статина второго поколения. Эти препараты обычно вызывают значительное снижение уровня холестерина ЛПНП, а также могут приводить к фактическому сокращению атеросклеротических бляшек.
Если уровни холестерина не снижаются в достаточной степени при приеме высоких дозах статинов, следует добавить второй препарат. Некоторые эксперты рекомендуют использовать Эзетимиб в качестве препарата второй линии, в то время как другие рекомендуют использовать мощные ингибиторы PCSK9.
Поскольку снижение уровня холестерина ЛПНП так важно для людей с СГХС, если одного статина оказывается недостаточно, следует направить больных к специалисту по липидам. Лечение гомозиготной формы СГХС
Лечение гомозиготной формы СГХС.
У людей, родившихся с гомозиготной (тяжелой) формой семейной гиперхолестеринемии, сердечно-сосудистый риск настолько высок, что рекомендуется проведение очень агрессивной терапии под руководством специалиста по липидам сразу после постановки диагноза заболевания. В связи с резким и экстремальным повышением уровня липопротеинов низкой плотности у этих пациентов, в настоящее время рекомендуется начать терапию как с высоких доз статинов, так и с ингибитором PCSK9.
Однако даже при таком агрессивном медикаментозном лечении уровень холестерина остается высоким. В этих случаях может потребоваться лечение аферезом для снижения уровня холестерина.
Профилактика гиперхолестеринемии
Каждый человек знает, что легче свой организм поддерживать на «здоровом» уровне, чем затем прикладывать массу усилий, чтобы избавиться от заболевания и вернуть былое здоровье. Профилактика гиперхолестеринемии не отличается излишней сложностью, но придерживаясь приведенных рекомендаций, можно существенно защитить свой организм от нарушений, неизменно наступающих на фоне высокого уровня холестерина.
- Необходимо следить за своим весом.
- Избегать высококалорийной пищи.
- Вывести из своего рациона сдобу, жирные, копченые и перченые продукты питания.
- Увеличить объемы фруктов и овощей, богатых витаминами, минералами и клетчаткой.
- Убрать вредные привычки: алкоголь, никотин.
- Занятия спортом с индивидуально подобранными нагрузками.
- Избегать стрессов и больших эмоциональных нагрузок.
- Необходим периодический контроль количества холестериновых бляшек в крови.
- Контроль артериального давления.
- Обязательное полное лечение диагностированных заболеваний, которые способны спровоцировать высокий уровень холестерина.
- При появлении первых патологических признаков, обратиться за консультацией к специалисту и, при необходимости, пройти медикаментозное лечение.
Гиперхолестеринемия — этим термином медики обозначают не заболевание, а симптом, способный привести к достаточно серьезным нарушениям в организме больного. Поэтому игнорировать даже незначительное нарушение его уровня в крови не следует. На ранних сроках развития данную патологию можно легко держать в норме откорректированным режимом питания и рекомендованной диетой. Если же этот этап терапии был проигнорирован, то человек рискует в дальнейшем заполучить более сложные и порой необратимые заболевания, например, атеросклероз, инфаркт, инсульт и другие. Спасти свое здоровье своевременным обращением к врачу в состоянии только сам человек. Поэтому будьте более внимательны к своему организму и не отмахивайтесь от его сигналов о помощи. Ведь съеденный кусок жирного мяса не стоит испорченного качества всей оставшейся жизни!
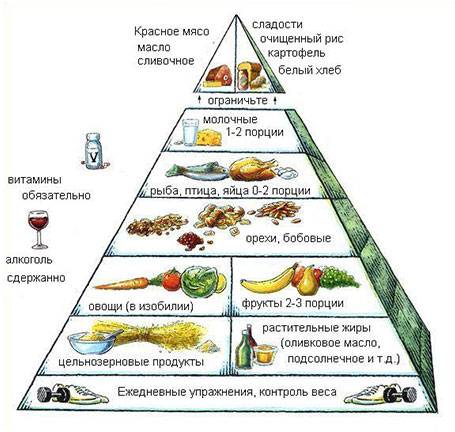
Диета при гиперхолестеринемии
Назначение диеты при гиперхолестеринемии является важным терапевтическим мероприятием, для выведения из организма плохого холестерина и оказания антисклеротического действия.
Запрещенные продукты
В первую очередь ограничивают потребление насыщенных жиров, которые попадают в организм с продуктами животного происхождения. Составляйте рацион из полиненасыщенных жиров растительного происхождения. Из меню убирают следующие продукты:
- Свинина, жирное мясо, курица с кожей.
- Обработанное мясо – сосиски, копчености, бекон, салями.
- Избегайте субпродуктов – печень, почки, мозги.
- Яйца – можно употреблять не более 4 желтков за неделю из-за большого содержания холестерина. Белки разрешены без ограничений, в них холестерин отсутствует.
- Алкоголь – запрещен даже при умеренных значениях гиперхолестеринемии. В сутки можно употребить не более 20 мл алкоголя или при наличии болезней сердечно-сосудистой системы перестать пить вообще.
- Молочные продукты – исключите жирный сыр, сливки, сливочное масло и творог.
- Мучные изделия – уберите всю сдобу, так как для таких изделий замешивают тесто с использованием продуктов, в составе которых есть холестерин.
- Кофе – сваренный кофе повышает уровень холестерина, так как при кипячении происходит экстракция жиров из кофейных зерен.
Разрешенные продукты
В рацион больного включаются следующие продукты:
- Мясо – готовить нужно постное филе и вырезку без жировой прослойки. Разрешена для употребления тощая говядина, баранина.
- Зеленый чай, так как он может оказывать антисклеротическое действие, не влияя при этом на массу тела.
- Рыба – подходят даже жирные сорта, но проконсультируйтесь насчет употребления рыбьего жира.
- Молочные продукты – только обезжиренное молоко.
- Овощи и фрукты – полезна клетчатка, ведь она благотворно влияет на желудочно-кишечный тракт, выводит холестерин и дополняет организм микроэлементами.
- Орехи снижают уровень холестерина, но влияют на вес.
- Отруби и мука грубого помола помогает заменить муку высшего сорта. Больному нельзя есть ничего сдобного и сладкого, так как это увеличивает количество плохого холестерина.
- Крупы и каши из них разрешены для употребления, готовить нужно на обезжиренном молоке.
Примерное меню на день
В меню на день включают блюда, которые были сварены, потушены или приготовлены на пару. Составить меню помогает список разрешенных продуктов, которые можно сгруппировать в дробные приемы пищи. Примерное меню на день при гиперхолестеринемии выглядит следующим образом:
- после подъёма выпейте стакан свежевыжатого морковного сока или чай без молока, сухофрукты и орехи;
- завтрак – каша из зерновых, говяжья котлета на пару, зеленый чай с медом;
- ланч – салат из свежих овощей, который заправлен оливковым маслом, стакан томатного или морковного сока;
- обед – суп на овощном бульоне, запеченная куриная котлета, овощи на гриле, цельнозерновой хлеб, стакан свежевыжатого апельсинового сока или чай;
- полдник – йогурт и сок;
- ужин – рыба на гриле, тушеные или вареные овощи, вареный картофель, несладкий чай.
патофизиология
Холестерина ЛПНП обычно циркулирует в организме в течение 2,5 дней, а затем и аполипопротеина часть холестерина LDL связывается с рецептором LDL на клетки печени , вызывая ее поглощение и пищеварение . Этот процесс приводит к удалению ЛПНП из сосудистой системы. Синтез холестерина в печени подавляется в редуктазы пути HMG-CoA .
В FH, функция рецептора ЛНП снижается или отсутствует, и ЛНП циркулирует по средней продолжительности 4,5 дней, в результате чего значительно повышенный уровень ЛПНП – холестерина в крови с нормальными уровнями других липопротеидов. В мутации АроВ , снижение связывания частиц ЛПНП с рецептором вызывает повышенный уровень холестерина ЛПНП. Не известно , как мутация вызывает дисфункцию рецептора ЛНП в мутациях PCSK9 и ARH .
Хотя атеросклероз происходит в определенной степени у всех людей, люди с FH могут развиваться ускоренным атеросклерозом из – за избыточный уровень LDL. Степень атеросклероза примерно зависит от количества ЛПНП – рецепторов до сих пор выраженных и функциональности этих рецепторов. Во многих гетерозиготных формах FH, функция рецептора лишь слегка нарушена, и уровни LDL будут оставаться относительно низкими. В более серьезных гомозиготных формах, рецептор не экспрессируются на всех.
Некоторые исследования FH когорты предполагают , что дополнительные факторы риска , как правило , в игре , когда человек развивается атеросклероз. В дополнение к классическим факторам риска , таких как курение, высокое кровяное давление и диабет, генетические исследования показали , что общая ненормальность в протромбинового гена (G20210A) повышает риск развития сердечно – сосудистых событий у людей с FH.
Классификация
С учетом этиологии происхождения болезни различают такие ее формы:
 Злоупотребление животными жирами часто приводит к алиментарной форме патологии.
Злоупотребление животными жирами часто приводит к алиментарной форме патологии.
- Первичная гиперхолестеринемия. Этот тип патологии переходит по наследству. Основная причина — генетический фактор, при котором видоизмененные гены-доминанты переносят аутосомы от родителей. Семейная форма недуга, в свою очередь, подразделяется на гетерозиготную и гомозиготную. Гомозиготная семейная гиперхолестеринемия встречается крайне редко (1 случай на миллион населения), в основном диагностируется смешанная гетерозиготная.
- Вторичная. Прогрессированию этого вида нарушения способствует негативное влияние патологических внешних факторов и некоторых заболеваний, осложнением которых является высокий уровень холестерина.
- Алиментарная. Развивается у больного с наклонностью к гиперхолестеринемии, вследствие повышенного содержания в рационе жиров животного происхождения.
Гиперхолестеринемия симптомы
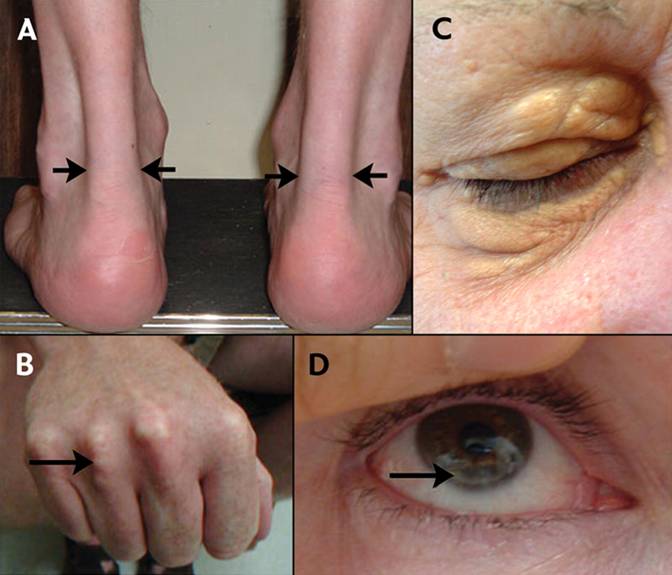
Основными показателями гиперхолестеринемии является появление в организме холестериновых «депозитов» — отложений холестерина в тканях.
В области сухожилий, особенно ахиллового, мышц-разгибателей пальцев руки и ног, появляются бугристые образовани — ксантомы. Они представляют собой скопления холестериновых отложений на сухожилиях.
На веках, ближе к носовому углу появляются желтые и оранжевые пятна. Это ксантелазмы, они также являются холестериновыми депозитами.
Еще одним крайне интересным проявлением гиперхолестеринемии является появление по периферии роговицы глаза серой полоски.
Чаще всего гиперхолестеринемия проявляется благодаря ее вторичным симптомам. То есть благодаря развитию поражений сосудов и как следствие этого развития атеросклероза, поражения сердечной мышцы, инсульта.
Самые яркие проявления гиперхолестеринемии появляются во время развития атеросклероза. Огромный спектр проявлений, особенностью которых является поражение различных сосудов: от сосудов головного мозга до мелких сосудов конечностей.
В зависимости от поражения, различной будет и симптоматика гиперхолестеринемии.
Но нужно сказать, что клинические признаки являются следствием запущенных стадий гиперхолестеринемии. До того как уровень холестерина в крови станет критическим, ярко выраженные симптомы могут отсутствовать.
Диагностическим критерием гиперхолестеринемии является исследование специального липидного профиля крови. В нем будут определяться уровни отдельных липидов: липопротеидов низкой и высокой плотности, триглицеридов и уровня холестерина в крови. Именно при наличии повышения этих четырех показателей ставится диагноз гиперхолестеринемия.
Что представляет собой гиперхолестеринемия
Гиперхолестеринемия — это повышенный уровень липидов в крови, который возникает вследствие избыточного его попадания в кровь и невозможности организма справиться с таким количеством жира.
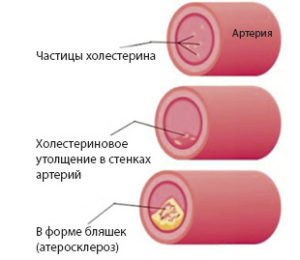
При повышении холестерина происходит уплотнение стенок сосудов и артерий, они значительно сужаются, нарушая кровообращение, что приводит к крайне опасному состоянию.
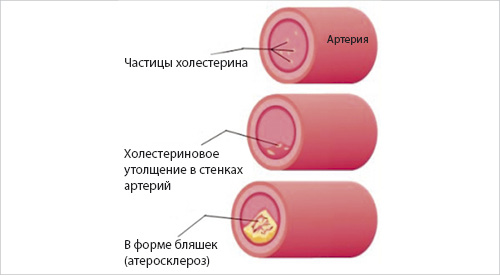
Гиперхолестеринемия приводит к такому опасному осложнению, как атеросклероз
В группу риска входят пациенты:
- с нарушениями работы почек;
- с избыточным весом;
- злоупотребляющие жирной и калорийной пищей;
- регулярно испытывающие стрессовые состояния;
- больные сахарным диабетом.
Патогенез
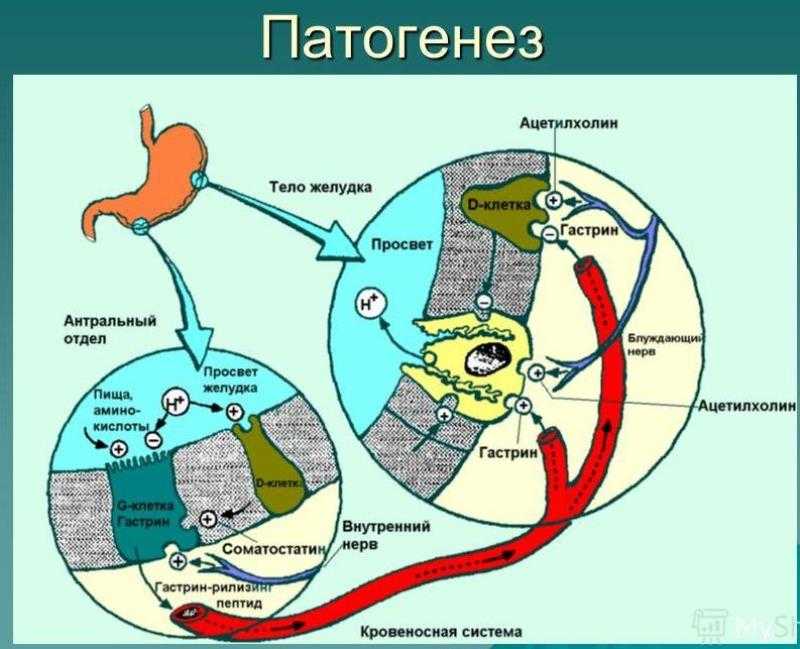
Нарушенная работа липопротеидов сказывается на уровне холестерина в организме
Патогенез или биохимия гиперхолестеринемии возникает в результате нарушения синтеза липидов в организме.
С приемом пищи в организм попадают различные жировые структуры которые имеют различную классификацию: свободный холестерин и сложные эфиры, и жиры и другие.
После попадания перечисленных ингредиентов организм пытается расщепить данные структуры на составляющие. Каждый из типов жиров перерабатывается исключительно особым ферментом в организме.
После многоэтапный переработки жиров, поступивших в организм, конечный продукт через систему лимфотока попадает в периферические кровяные сосуды.
В организме человека жиры, полученные через питательные вещества, не могут самостоятельно передвигаться по организму человека. Для этого в организме предусмотрены липопротеиды, которые являются транспортной системы для вновь прибывших жиров.
При наличии гиперхолестеринемии именно липопротеиды являются основным источником проблемы. Нарушенная работа липопротеидов сказывается на уровне холестерина в организме.
Нарушенная работа липопротеидов заставляет низко плотные и очень низко плотные липопротеиды приставать к эритроцитам крови и распространяться по всему организму.
Для холестерина транспортные системы является именно липопротеиды низкой плотности. Поэтому при нарушении функций липопротеидов низкой плотности появляется обильное количество холестерина в сосудистой системе организма.
Временем, липопротеиды высокой плотности способны устранять чрезмерное количество низкоплотных липопротеидов. Тем самым, получается, устранить холестериновые бляшки которые оседают на стенках сосудов.
Всего вышеперечисленного можно сделать вывод, что возникновение гиперхолестеринемии обусловлено неправильным функционированием и липопротеидов низкой плотности. Или одновременным отсутствием необходимого количества липопротеидов высокой плотности.
Диагностика
Предварительный и достаточно достоверный диагноз врач может поставить после выявления показателей обоих типов холестерина в крови пациента. Но с целью определения типа гиперхолестеринемии необходимы более точные методы диагностики:
- Уточнение анамнеза в процессе беседы с пациентом.
- Выявление перенесенных заболеваний и наличие наследственной предрасположенности, исключение/подтверждение генетических корней заболевания.
- Измерение АД.
- Общие анализы крови и мочи с целью исключения воспалительных процессов.
- Биохимическое исследование крови на мочевую кислоту, сахар и креатинин.
- Иммунологическое обследование.
Основным методом диагностики остается липидограмма, которая дает возможность выявить уровень липопротеинов.
Эти значения необходимы для определения коэффициента атерогенности – соотношения между “плохим” и “хорошим” холестерином. Показатели выше 3 единиц указывают на высокий риск развития заболевания.
Методы диагностики
В первую очередь проводится осмотр больного, слушаются жалобы на самочувствие, а также устанавливают анамнезы заболевания и жизни. С помощью осмотра могут быть обнаружены какие-нибудь из симптомов гиперхолестеринемии.
Далее могут использоваться следующие методы диагностики:
- Анализ крови и мочи – с его помощью определяют наличие воспалительного процесса.
- Липидограмма – помогает диагностировать гипехолестеринемию. Выделяет проатерогенные липиды, триглицириды, а также липопротеиды (хороший – ЛПВП и плохой ЛПНП – холестерин) Определяется соотношение проатерогенных и антиатерогенных липидов – при значении 3 риск развития атеросклероза велик.
- Генетический анализ среди близких родственников больного для определения наличия генов, которые отвечают за развитие наследственной формы гиперхолестеринемии.
- Каскадный скрининг – метод, помогающий определить уровень липидов у всех ближайших родственников при наличии семейной гиперхолестеринемии.
- Иммунологический анализ крови – определяет количество антител к цитомегаловирусу и хламидиям, а также уровень С-реактивного протеина (белка, показатель которого повышается при появлении в организме воспалительного процесса).
Какие симптомы вызывает генетический холестерин?
Когда мы имеем высокий уровень жиров в крови, в случае генетического холестерина не происходит никаких симптомов, если накопление бляшек в артериях не настолько высоко и болезнь, которая вызывает сигналы, большую часть времени опаздывает.
Однако, когда есть сосудистая болезнь в результате высокого уровня холестерина в крови, возможно, что есть некоторые симптомы, такие как:
- Головная боль
- Боль в груди
- Онемение и отек в руках и ногах
- Помутнение зрения
- Потеря баланса
- Головокружение каждый раз, когда мы двигаемся
С другой стороны, когда уже слишком поздно, может возникнуть сердечный приступ из-за сужения артерий.
Причины
В основном расстройство провоцируется следующими факторами:
- Сахарный диабет. Хроническое заболевание. Для него типично снижение выработки инсулина или чувствительности к таковому. Отсюда нарушения обмена веществ. Ключевой способ коррекции — диета. Также контроль уровня сахара, а сама гиперхолестеринемия лечится симптоматически.
- Недостаточная выработка гормонов щитовидной железы. Гипотиреоз.
- Применение некоторых лекарственных средств. О возможности роста уровня холестерина нужно узнавать в аннотации к конкретному препарату.
- Патологии со стороны печени. От гепатита до цирроза.
- Неправильное питание. Выступает ключевым фактором риска. Но в качестве основного момента не рассматривается, поскольку здоровый организм вполне способен скорректировать изменений самостоятельно.
- Отягощенная наследственность. Как уже было выяснено, существуют генетически обусловленные формы патологического процесса.
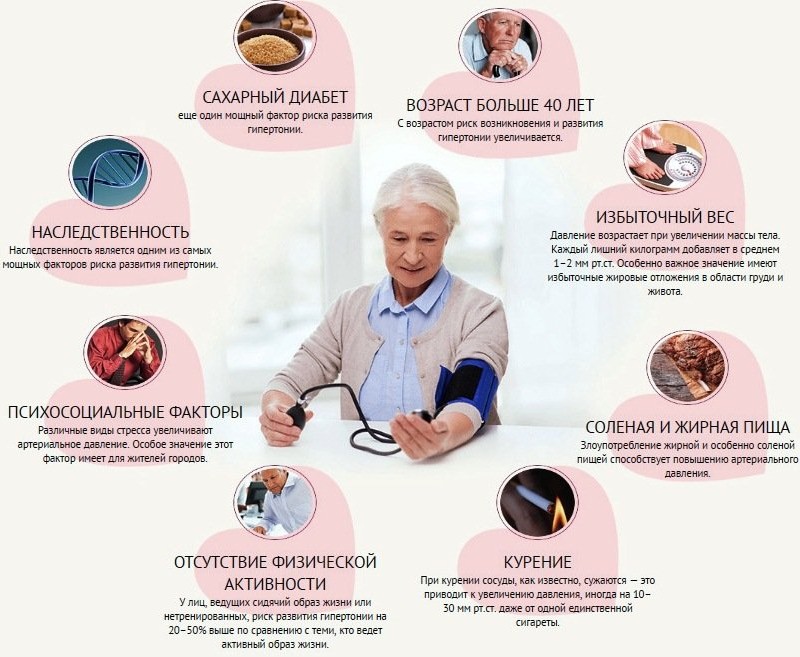
- Среди факторов риска можно назвать такие моменты, как избыточная масса тела, неправильное питание высоким содержанием животного жира, артериальная гипертензия, недостаток физической активности.
Причины могут рассматриваться и в комплексе. Нередко природа проблемы складывается из целой группы факторов.
Основные причины развития
Гипер- и гипохолестеринемия чаще всего развиваются вследствие генетических мутаций, которые происходят в организме человека вследствие негативного влияния внутренних и внешних факторов. Семейная гиперхолестеринемия связана с унаследованием патологических генов, у которых аутосомно-доминантный тип наследования, что приводит к кодировке рецепторов липопротеинов с низкой плотностью.
Но иногда повышенный холестерин не наследуется, а является следствием негативного влияния внешних факторов. Спровоцировать развитие приобретенного заболевания может любая экзогенная причина:
 Хронический стресс нередко вызывает приобретенную форму патологии.
Хронический стресс нередко вызывает приобретенную форму патологии.
- злоупотребление вредными привычками;
- неправильное питание, включающее чрезмерное употребление жиров животного происхождения;
- малоактивный, сидячий образ жизни;
- ожирение;
- хронические стрессы, психоэмоциональные перегрузки.
Высокий уровень холестерина также может быть следствием неконтролируемого применения некоторых групп медикаментозных средств. Этот фактор нередко становится причиной возникновения такого нарушения, как гипертриглицеридемия, при которой уровень триглицеридов натощак превышает норму. Фактор риска, который становится пусковым механизмом развития болезни, может быть любой:
- возраст старше 45 лет;
- принадлежность к мужскому полу;
- сердечно-сосудистые патологии в анамнезе;
- артериальная гипертензия;
- сахарный диабет.
Какое назначается лечение?
Эффективные препараты

Омега-3 кислоты в виде препаратов являются обязательной частью терапии больного. Если пациенту ставится диагноз «чистая гиперхолестеринемия», для снижения уровня холестерина назначается комплексная медикаментозная терапия. Во время лечения необходимо строго соблюдать методические рекомендации врача, что поможет предупредить тяжелые последствия. Применяются лекарства таких групп:
- фибраты;
- секвестранты желчных кислот;
- статины;
- моноклональные антитела ингибиторы PCSK9;
- омега-3 кислоты.
Экзогенная и эндогенная холестеринемия часто сопровождается повышением артериального давления. Для нормализации показателей назначаются противогипертензивные таблетки. Когда уровень холестерина придет в норму, подкожные узлы рассосутся. Если этого не происходит, патология лечится такими методами:
- криодеструкция;
- лазерное удаление;
- электрокоагуляция;
- хирургическое иссечение.
Какой должна быть диета?

Мясные консервы должны быть исключены из рациона больного. Немаловажную роль в улучшении состояния и нормализации уровня холестерина играет правильное питание. Нельзя употреблять жирное мясо, копчености, сладости, мясные и рыбные консервы, субпродукты, твердые сыры, сливочное масло, сало, черный кофе. Несмотря на ограничения, меню больного должно быть сбалансированным, а этом означает, что человек не будет голодать.
Диета при гиперхолестеринемии должна включать такую пищу:
- постное мясо — птица, телятина, говядина, баранина;
- морская рыба, морепродукты;
- свежие фрукты, овощи, ягоды, зелень;
- кисломолочные продукты;
- цельнозерновой хлеб;
- крупы.
Терапия народными средствами
Лечить гиперхолестеринемию, используя нетрадиционные средства, можно только после консультации у врача. Приверженцы народных методик утверждают, что фитотерапия положительно сказывается на состоянии пациентов, подверженных заболеваниям липидного обмена. Для нормализации уровня холестерина рекомендуется воспользоваться таким рецептом:

Домашнее лекарство готовится на основе измельченного чеснока.
- Очистить от кожуры и измельчить 350 г чеснока.
- Залить все стаканом спирта и оставить настаиваться в темном месте на 24 часа.
- Готовое средство процедить, принимать по 20 кап. 3 раза на день.
Примерное меню одного дня
Диета при гиперхолестеринемии разнообразна и проста. Особых затруднений составление меню вызвать не должно. Не может больной обходиться без мяса, пусть ест с удовольствием. Главное, чтобы оно не было жирным и жареным.
Однодневный прием пищи для него может, к примеру, содержать:
- Завтрак: овсянка с изюмом, зеленый чай;
- Второй завтрак: грейпфрут;
- Обед: суп из овощей, отварной рис с куском нежирной отварной телятины, яблочный сок;
- Полдник: отвар плодов шиповника, свежие фрукты;
- Ужин: запеканка из творога, травяной чай;
- На ночь можно выпить стакан кефира. Суммарное количество хлеба в сутки не должно превышать 120 г.
Какие могут быть причины у гиперхолестеринемии?
На уровень холестерина могут влиять генетические факторы и факторы внешней среды. Если унаследованные уровни холестерина очень высокие, это заболевание носит название «семейная (наследственная) гиперхолестеринемия». На уровни холестерина также влияет регион проживания – у жителей североевропейских стран они выше, чем у жителей южной Европы, и значительно выше, чем у азиатов. Также хорошо известно, что на его показатели в крови очень сильно влияет рацион питания. Повышенный холестерин также можно обнаружить при следующих заболеваниях:
- При замедленном метаболизме при болезнях щитовидной железы.
- При заболеваниях почек.
- При плохо контролируемом сахарном диабете.
- При злоупотреблении алкоголем.
- При избыточном весе или ожирении (скорее всего, это самая распространенная причина гиперхолестеринемии).
Общие сведения
Жировой компонент в крови необходим для строения клеток и полноценного функционирования всех органов и систем человеческого организма. С этой задачей справляется так называемый хороший холестерин. Что касается “плохого”, то и его присутствие в организме также необходимо в допустимых границах.
Показателем баланса между ними является общий холестерин, значение которого не должно выходить за границы 3-5 ммоль/л. Превышение этих значений, равно как и их понижение, свидетельствует о развитии патологических процессов.
Результатом нарушения холестеринового обмена чаще всего становится отложение излишков жирового компонента в биологических тканях, негативным образом отражающееся на состоянии сосудов и других органов.
Из этого следует вывод, что гиперхолестеринемия – опасный синдром, не только указывающий на патофизиологические нарушения, но и приводящий к эндокринологическим и психологическим проблемам. Не последнюю роль в подобных нарушениях играет игнорирование правильного подхода к питанию.
Диагностика и возможные осложнения
Для постановки правильного диагноза важна своевременная диагностика заболевания. При первичном обращении пациента с подозрением на семейную гиперхолестеринемию, врач должен максимально подробно собрать анамнез жизни и болезни, детализировать все жалобы, подробно выяснить наследственный анамнез. После беседы следует визуальный осмотр, который позволит специалисту выявить видимые проявления болезни.
Далее следует сдача липидограммы. Это специальный анализ крови, который позволяет сделать количественную и качественную оценку сывороточных липидов. Детям, родители которых страдают нарушениями жирового метаболизма, необходимо проводить забор крови для оценки липидного профиля сразу после рождения.
Чтобы подтвердить или опровергнуть наследственную форму гиперхолестеринемии, необходимо проведение ряда генетических анализов. Для этого необходимо исследовать фрагмент ДНК, отвечающий за звенья жирового метаболизма. На анализ берут венозную кровь.
С целью оценки состояния сердца и питающих его сосудов, применяют метод эхокардиоскопии с допплерометрией. Это даёт возможность подтвердить либо исключить наличие органической или функциональной патологии органа, оценить его насосную функцию. В некоторых случаях применяется ангиография, методы компьютерной или магнитно-резонансной томографии.
Возникновение осложнений семейной гиперхолестеринемии зависит от того, сосуды каких органов претерпели наибольшие патологические изменения. К самым коварным последствиям данного недуга врачи относят инфаркты миокарда, ишемический или геморрагический инсульты, хроническую почечную и сердечную недостаточность, ишемическое поражение нижних конечностей (гангрену), формирование приобретённых пороков клапанного аппарата сердца.
Изменения в липидном обмене
Гиперхолестеринемия — это сбой в жировом липидном обмене в организме. В человеческий организм поступает с продуктами питание много видов жиров, а также клетки печени самостоятельно синтезируют молекулы холестерина.
Процесс липидного обмена заключается в том, что все виды жира, попадая в человеческий организм, проходят много этапов по расщеплению, обработки и сортировке. После этого они обрабатываются специальными ферментами, чтобы раствориться в крови.
Молекулы свободного типа холестерина не имеют способности раствориться в крови.
Молекулы легкого жира попадают в состав молекулы эритроцита и образуют хиломикроны, которые имеют свойства транспортного перевозчика.
Хиломикроны в скоростном потоке крови разносят холестерин по магистральным артериям системы кровотока, и снабжают питательными элементами клетки всех тканей органов.
Для того чтобы транспортная молекула попала внутрь клеток органов, необходима ей непосредственная помощь высокомолекулярных липопротеидов, в составе которых находится не менее 50,0% белка, а остальные 50,0% — это липиды высокой плотности и часть триглицеридов.
Липопротеины низкой плотности провоцируют развитие болезни гиперхолестеринемии.