Сколько должен быть холестерин в норме у женщин и меняется ли этот показатель с возрастом?
Содержание:
- Как избежать высокого холестерина после 40 лет?
- Как снизить холестерин в крови
- Как проверить уровень липопротеидов в организме
- Норма холестерина у женщин по возрасту — таблица
- Норма у женщин
- Нормы холестерина по возрастным группам:
- Ðак избежаÑÑ Ð²ÑÑокого ÑолеÑÑеÑина поÑле 40 леÑ?
- “Плохой” и “хороший” холестерол
- Функция холестерина в организме
- Значение результатов анализа
- Народные средства
- Как подготовиться к анализу
- Симптомы отклонений от нормы
- Повышенный холестерин: группы риска
- Что такое холестерин
- Как подготовиться к сдаче крови на холестерин?
- Нормы содержания холестерина в крови у женщин по возрасту
- Профилактические меры для нормализации в крови ХС
- Холестерин – это добро или зло?
- Причины повышения холестерина в крови у женщин
Как избежать высокого холестерина после 40 лет?
Даже «плохой холестерин» повысится незначительно, это требует медикаментозного лечения. В наибольшей зоне риска появления сердечно-сосудистых заболеваний находятся женщины старшего возраста, после 40 лет. В этом возрасте уже необходимо принимать витаминные комплексы.
Правильно составленный рацион может снизить количество холестерина ldl, с низкой плотностью, на четверть, но повысить количество полезного вещества с помощью диеты невозможно. Для этого требуются физические нагрузки. Однако они должны быть умеренными и периодическими.
Тренировки также препятствуют накоплению «плохого» холестерина. Спорт рекомендуется также и женщинам, имеющим сидячую работу, перенесшим инсульт или инфаркт. Нагрузки после заболеваний должны определяться только лечащим врачом.
Не менее важна и диета, которая понижает холестерин, норма у женщин по возрасту несколько различается (значения могут быть от 5,2 до 6,2). Предпочтение должно отдаваться растительно пище, потребление соли необходимо уменьшить до минимума. Нельзя допускать голода, при первых его симптомах желательно устранять это ощущение фруктами или легкими перекусами (стакан кефира, сока).
Приблизительное меню на день в 56 лет:
- На завтрак – творог либо овсянка или гречка на молоке, яичница и т.д. Дополнить это можно фруктами, морсом или чаем.
- На обед – овощной суп, запеченная рыба или мясо с гарниром из зелени или бобовых.
- На полдник можно съесть сырники, йогурты, фрукты, выпить кефира.
- На ужин – овощное тушеное рагу либо салат. К ним можно сделать тефтели, котлеты, курятину или рыбу на пару.
На уровень холестерина сильно влияет наступление менопаузы. В это период снижается синтез эстрогена, который способствует выработке «хорошего холестерина». Часто женщины в период менопаузы начинают употреблять жирную и калорийную пищу, хотя она не требуется для утоления голода. В правильный рацион питания должны включаться семена льна, кунжута и подсолнечника.

Как снизить холестерин в крови
Нормализация повышенного холестерола осуществляется с помощью комплексной терапии. Для улучшения жирового обмена женщинам необходимо придерживаться следующих рекомендаций:
- правильное питание с ограничением жиров и быстрых углеводов;
- борьба с гиподинамией – малоподвижным образом жизни;
- отказ от вредных привычек (курение, алкоголь);
- медикаментозная профилактика болезней сердечно-сосудистой системы;
- лечение заболеваний, увеличивающих уровень холестерина (сахарный диабет, почечная недостаточность, болезни печени).
Комплексный подход к снижению холестерина позволит нормализовать липидограмму даже без использования медикаментозных средств.
Медикаментозное лечение
Медикаментозное лечение повышенного уровня холестерина направлено на улучшение работы сосудистой системы и предотвращение образования бляшек и тромбов в сосудах и капиллярах. Основные препараты, применяющиеся с этой целью:
- Фибраты – медикаменты, снижающие уровень триглицеридов (жира) и увеличивающие концентрацию «хорошего холестерина» (гемфиброзил, клобифрат, фенобират). Фибраты назначаются для предотвращения инфаркта и панкреатита.
- Никотиновая кислота – витамин группы В, способствующий снижению количества «плохого холестерола» (ниацин).
- Статины – препараты, снижающие количество липопротеидов низкой плотности. Действие статинов направлено на печень, в результате чего образование холестерина значительно снижается (флуватстатин натрия, симвастатин, атровастатин кальция и т.д.).
- Ингибиторы всасывания – средства, способствующее всасыванию холестерола в кишечнике, а не в печени, в результате чего снижается уровень ЛПНП в крови (эзетимиб).
Медикаментозные средства назначаются при значительном превышении уровня холестерина, а также при высокой угрозе развития атеросклероза и заболеваний сердца. В более легких случаях для нормализации жирового обмена женщинам достаточно придерживаться диеты, снизить вес и заниматься спортом.
Как проверить уровень липопротеидов в организме
Повышение холестерина в организме протекает бессимптомно, потому Вы можете не заметить патологи вплоть до появления первых признаков сопутствующих болезней. Для лица достигшие 20 лет раз в 5 лет должны делать липрограмму. Для этого необходимо сдать в поликлинике кровь на биохимический анализ. Проводить процедуру нужно натощак, время последнего приёма пищи — за 8-14 часов до сдачи, пить только воду.
Тщательно следите за веществом, если Вы в одной из групп риска:
- курящие люди;
- пациенты с избыточным весом;
- гипертоники и гипотоники;
- люди с сердечными заболеваниями;
- наследственные заболевания;
- болезни почек.
В этом случае, чтобы быть в курсе общего состояния, рекомендуется приобрести портативный анализатор крови. Он не показывает подробные показатели, но об общем состоянии холестерола Вы будете знать.
Норма холестерина у женщин по возрасту — таблица
| Возраст | Общий ммоль/л | Хороший (ЛПНП)
ммоль/л |
Плохой (ЛПВП)
ммоль/л |
| менее 5 лет | 2,90-5,18 | ||
| 5-10 | 2,26-5,30 | 1,76-3,63 | 0,93-1,89 |
| 10-15 | 3,21-5,20 | 1,76-3,52 | 0,96-1,81 |
| 15-20 | 3,08-5,18 | 1,53-3,55 | 0,91-1,91 |
| 20-25 | 3,16-5,59 | 1,48-4,12 | 0,85-2,04 |
| 25-30 | 3,32-5,75 | 1,84-4,25 | 0,96-2,15 |
| 30-35 | 3,37-5,96 | 1,81-4,04 | 0,93-1,99 |
| 35-40 | 3,63-6,27 | 1,94-4,45 | 0,88-2,12 |
| 40-45 | 3,81-6,53 | 1,92-4,51 | 0,88-2,28 |
| 45-50 | 3,94-6,86 | 2,05-4,82 | 0,88-2,25 |
| 50-55 | 4,20-7,38 | 2,28-5,21 | 0,96-2,38 |
| 55-60 | 4,45-7,77 | 2,31-5,44 | 0,96-2,35 |
| 60-65 | 4,45-7,69 | 2,59-5,80 | 0,98-2,38 |
| 65-70 | 4,43-7,85 | 2,38-5,72 | 0,91-2,48 |
| старше 70 | 4,48-7,25 | 2,49-5,34 | 0,85-2,38 |
Норма холестерина в крови у женщин в 60 лет самая высокая, как и риски развития заболеваний сердечной мышцы и сосудистой системы
Поэтому важно контролировать рацион, не провоцируя еще большего повышения показателей, негативно отражающихся на состоянии здоровья. До 40 лет концентрация вещества находится практически на одном уровне
К повышению показателей могут привести хронические заболевания, гормональный сбой во время менопаузы и климакса.

Норма у женщин
У женщин холестерин находит в относительно стабильном уровне и подчиняется естественным процессам, в частности – менструальному циклу, беременности. Если учитывать средний уровень нормального, не патологического жира, то показатели находятся в пределах, представленных в таблице. Как видно, уровень липидов с детства растет, в период детородного возраста находится в среднем нормальном положении, а в возрасте старше 35 лет уровень липидов начинает увеличиваться.
|
Возраст |
Общий холестерин ммоль/л |
ЛПНП-холестерин ммоль/л |
ЛПВП-холестерин ммоль/л |
|
2.90-5.18 |
|||
|
5-10 лет |
2.26 – 5.30 |
1.76 – 3.63 |
0.93 – 1.89 |
|
10-15 лет |
3.21-5.20 |
1.76 – 3.52 |
0.96 – 1.81 |
|
15-20 лет |
3.08 – 5.18 |
1.53 – 3.55 |
0.91 – 1.91 |
|
20-25 лет |
3.16 – 5.59 |
1.48 – 4.12 |
0.85 – 2.04 |
|
25-30 лет |
3.32 – 5.75 |
1.84 – 4.25 |
0.96 – 2.15 |
|
30-35 лет |
3.37 – 5.96 |
1.81 – 4.04 |
0.93 – 1.99 |
|
35-40 лет |
3.63 – 6.27 |
1.94 – 4.45 |
0.88 – 2.12 |
Нормы холестерина по возрастным группам:
У женщин после 30 – 35 (3,37 – 5,96)
Если для молодежи многие «шалости» (неправильное питание, отсутствие режима сна и многие другие «подвиги») «условно» прощаются (благодаря достаточно быстрому обмену веществ молодого организма), то после тридцати – пора начать внимательно следить за собственным здоровьем! Так как, именно в этот период жизни происходит некоторое замедление обменных процессов. Добавляет «масло в огонь» – и кризис среднего возраста (что влечет за собой – существенные эмоциональные нагрузки, сопровождающиеся некоторыми «липидными» проблемами). Кроме того, для женщин данной возрастной группы (после 30 -35 лет) рекомендуется: помимо наблюдения за количеством холестерола, начать следить за сахаром в крови.
У красавиц после 40 – 45 лет (3,81 – 6,53)
Именно в эти годы начинается спад репродуктивной функции. Плюс ко всему, существенно понижается уровень эстрогенов (кстати, именно тех гормонов, которые защищают организм женщины от существенных «скачков» холестерина). Рекомендуется: правильное / сбалансированное питание, обязательные физические нагрузки (фитнесс-клуб, бассейн, беговые дорожки, велосипед) и больше радостных моментов в жизни. То есть, жить в счастливом отсеке «сегодняшнего дня», полностью отгородив себя от воспоминаний прошлых лет, и неприятных переживаний о будущей жизни.
У женщин после 45 – 50 (4,20 – 7,38)
Данный период жизни сопровождает менопауза (точнее, первая её стадия «перименопауза», которая наблюдается по средним показателям в возрасте 47,5 лет ), что провоцирует значительный рост «плохого» холестерола (липопротеидов низкой плотности) и набор, как минимум, 6-8 «лишних» килограммов (сбросить которые – весьма проблематично!). Но если анализы показали значение не выше 4,82 ммоль/л, то будем жить. Не стоит беспокоиться!
У дам после 55 – 60 лет (4,45 – 7,77)
После сдачи анализов женщины возрастом старше 60 лет часто переживают, так как, по сравнению с другими возрастными группами, их показатели (хс лпвп / хс лпнп / триглицериды / общий) намного выше (как видно по таблице выше). Но если липидные значения не выходят за пределы 2,38 / 5,80 то — это очень хорошо! Не стоит беспокоиться – всё в норме!
Советуем ознакомиться:
Холестериновые бляшки — как они образуются?
Актуальная информация в статьях:
- ПОНИЖЕННЫЙ УРОВЕНЬ ХОЛЕСТЕРОЛА У ЖЕНЩИН
- ПОВЫШЕННЫЙ УРОВЕНЬ ХОЛЕСТЕРОЛА У ЖЕНЩИН
- НОРМАЛЬНЫЙ УРОВЕНЬ ХОЛЕСТЕРОЛА В КРОВИ У ЖЕНЩИН
Ðак избежаÑÑ Ð²ÑÑокого ÑолеÑÑеÑина поÑле 40 леÑ?
Ðаже «плоÑой ÑолеÑÑеÑин» повÑÑиÑÑÑ Ð½ÐµÐ·Ð½Ð°ÑиÑелÑно, ÑÑо ÑÑебÑÐµÑ Ð¼ÐµÐ´Ð¸ÐºÐ°Ð¼ÐµÐ½Ñозного леÑениÑ. РнаиболÑÑей зоне ÑиÑка поÑÐ²Ð»ÐµÐ½Ð¸Ñ ÑеÑдеÑно-ÑоÑÑдиÑÑÑÑ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ð¹ наÑодÑÑÑÑ Ð¶ÐµÐ½ÑÐ¸Ð½Ñ ÑÑаÑÑего возÑаÑÑа, поÑле 40 леÑ. Ð ÑÑом возÑаÑÑе Ñже необÑодимо пÑинимаÑÑ Ð²Ð¸ÑаминнÑе комплекÑÑ.
ÐÑавилÑно ÑоÑÑавленнÑй ÑаÑион Ð¼Ð¾Ð¶ÐµÑ ÑнизиÑÑ ÐºÐ¾Ð»Ð¸ÑеÑÑво ÑолеÑÑеÑина ldl, Ñ Ð½Ð¸Ð·ÐºÐ¾Ð¹ плоÑноÑÑÑÑ, на ÑеÑвеÑÑÑ, но повÑÑиÑÑ ÐºÐ¾Ð»Ð¸ÑеÑÑво полезного веÑеÑÑва Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ Ð´Ð¸ÐµÑÑ Ð½ÐµÐ²Ð¾Ð·Ð¼Ð¾Ð¶Ð½Ð¾. ÐÐ»Ñ ÑÑого ÑÑебÑÑÑÑÑ ÑизиÑеÑкие нагÑÑзки. Ðднако они Ð´Ð¾Ð»Ð¶Ð½Ñ Ð±ÑÑÑ ÑмеÑеннÑми и пеÑиодиÑеÑкими.
ТÑениÑовки Ñакже пÑепÑÑÑÑвÑÑÑ Ð½Ð°ÐºÐ¾Ð¿Ð»ÐµÐ½Ð¸Ñ Â«Ð¿Ð»Ð¾Ñого» ÑолеÑÑеÑина. СпоÑÑ ÑекомендÑеÑÑÑ Ñакже и женÑинам, имеÑÑим ÑидÑÑÑÑ ÑабоÑÑ, пеÑенеÑÑим инÑÑлÑÑ Ð¸Ð»Ð¸ инÑаÑкÑ. ÐагÑÑзки поÑле заболеваний Ð´Ð¾Ð»Ð¶Ð½Ñ Ð¾Ð¿ÑеделÑÑÑÑÑ ÑолÑко леÑаÑим вÑаÑом.
Ðе менее важна и диеÑа, коÑоÑÐ°Ñ Ð¿Ð¾Ð½Ð¸Ð¶Ð°ÐµÑ ÑолеÑÑеÑин, ноÑма Ñ Ð¶ÐµÐ½Ñин по возÑаÑÑÑ Ð½ÐµÑколÑко ÑазлиÑаеÑÑÑ (знаÑÐµÐ½Ð¸Ñ Ð¼Ð¾Ð³ÑÑ Ð±ÑÑÑ Ð¾Ñ 5,2 до 6,2). ÐÑедпоÑÑение должно оÑдаваÑÑÑÑ ÑаÑÑиÑелÑно пиÑе, поÑÑебление Ñоли необÑодимо ÑменÑÑиÑÑ Ð´Ð¾ минимÑма. ÐелÑÐ·Ñ Ð´Ð¾Ð¿ÑÑкаÑÑ Ð³Ð¾Ð»Ð¾Ð´Ð°, пÑи пеÑвÑÑ ÐµÐ³Ð¾ ÑимпÑÐ¾Ð¼Ð°Ñ Ð¶ÐµÐ»Ð°ÑелÑно ÑÑÑÑанÑÑÑ ÑÑо оÑÑÑение ÑÑÑкÑами или легкими пеÑекÑÑами (ÑÑакан кеÑиÑа, Ñока).
ÐÑиблизиÑелÑное Ð¼ÐµÐ½Ñ Ð½Ð° Ð´ÐµÐ½Ñ Ð² 56 леÑ:
- Ðа завÑÑак â ÑвоÑог либо овÑÑнка или гÑеÑка на молоке, ÑиÑниÑа и Ñ.д. ÐополниÑÑ ÑÑо можно ÑÑÑкÑами, моÑÑом или Ñаем.
- Ðа обед â овоÑной ÑÑп, запеÑÐµÐ½Ð½Ð°Ñ ÑÑба или мÑÑо Ñ Ð³Ð°ÑниÑом из зелени или бобовÑÑ.
- Ðа полдник можно ÑÑеÑÑÑ ÑÑÑники, йогÑÑÑÑ, ÑÑÑкÑÑ, вÑпиÑÑ ÐºÐµÑиÑа.
- Ðа Ñжин â овоÑное ÑÑÑеное ÑÐ°Ð³Ñ Ð»Ð¸Ð±Ð¾ ÑалаÑ. Рним можно ÑделаÑÑ ÑеÑÑели, коÑлеÑÑ, кÑÑÑÑÐ¸Ð½Ñ Ð¸Ð»Ð¸ ÑÑÐ±Ñ Ð½Ð° паÑÑ.
Ðа ÑÑÐ¾Ð²ÐµÐ½Ñ ÑолеÑÑеÑина ÑилÑно влиÑÐµÑ Ð½Ð°ÑÑÑпление менопаÑзÑ. Ð ÑÑо пеÑиод ÑнижаеÑÑÑ ÑинÑез ÑÑÑÑогена, коÑоÑÑй ÑпоÑобÑÑвÑÐµÑ Ð²ÑÑабоÑке «ÑоÑоÑего ÑолеÑÑеÑина». ЧаÑÑо женÑÐ¸Ð½Ñ Ð² пеÑиод менопаÑÐ·Ñ Ð½Ð°ÑинаÑÑ ÑпоÑÑеблÑÑÑ Ð¶Ð¸ÑнÑÑ Ð¸ калоÑийнÑÑ Ð¿Ð¸ÑÑ, ÑоÑÑ Ð¾Ð½Ð° не ÑÑебÑеÑÑÑ Ð´Ð»Ñ ÑÑÐ¾Ð»ÐµÐ½Ð¸Ñ Ð³Ð¾Ð»Ð¾Ð´Ð°. РпÑавилÑнÑй ÑаÑион пиÑÐ°Ð½Ð¸Ñ Ð´Ð¾Ð»Ð¶Ð½Ñ Ð²ÐºÐ»ÑÑаÑÑÑÑ Ñемена лÑна, кÑнжÑÑа и подÑолнеÑника.

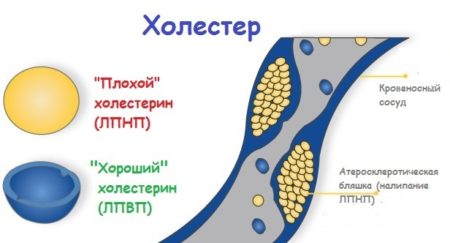
“Плохой” и “хороший” холестерол
В человеческом организме общего холестерина в чистом виде мало. В основном он находится в составе веществ, называемых липопротеидами. Такие элементы имеют низкую или высокую плотность. Если плотность высока, то речь идет о “хорошем” холестерине – ЛПВП, а если она низкая, то это “плохие” липопротеиды – ЛПНП.
 Плохой и хороший холестерол
Плохой и хороший холестерол
В нормальном функционировании организма ЛПВП играет большую роль, так как данные жиры защищают сосуды от накопления в них низкоплотных холестериновых наростов. ЛПВП перемещают “вредный” холестерин в печень, где он разрушается.
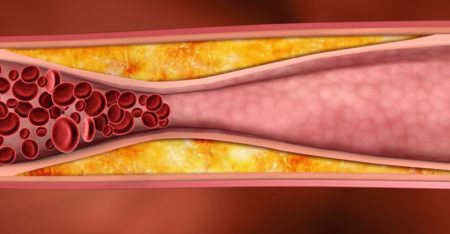
Многие люди считают, что холестерин у мужчин – это большая проблема. Но такое мнение необоснованно, ведь вредны только ЛПНП, которые и приводят к появлению атеросклеротических образований в сосудах.
 Бляшки в сосудах
Бляшки в сосудах
Функция холестерина в организме
По химическому строению холестерин относится к классу липофильных спиртов. Он жизненно необходим организму, так как является составной частью мембран клеток и участвует в синтезе:
- гормонов – тестостерона, кортизола, альдостерона, эстрогенов, прогестерона;
- витамина Д3;
- желчных кислот.
Около 80% холестерина производится различными органами человека (в основном, печенью), 20% попадает в организм с пищей.
Это вещество не растворяется в воде, поэтому не может само перемещаться с током крови. Для этого оно связывается со специальными белками – аполипопротеинами. Получившиеся комплексы называются липопротеинами.
Одни из них имеют высокую плотнотсть (ЛПВП), другие – низкую (ЛПНП). Первые выводят из организма излишки жира, вторые – оседают на сосудистых стенках, участвуя в формировании атеросклеротических бляшек.
Образоване атеросклеротических бляшек
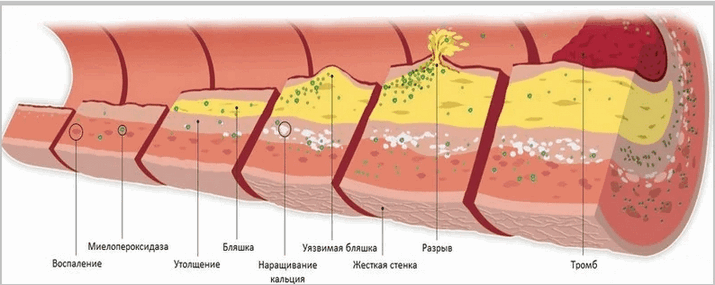
Поэтому, когда речь идет о «хороших» липидах, имеются в виду ЛПВП, о «плохих» – ЛПНП. Общий холестерин – совокупность всех липопротеинов.
Исследование липидного обмена проводят для того, чтобы оценить риск развития у человека атеросклероза и сердечно-сосудистых осложнений.
Несмотря на то, что у мужчин и женщин норма холестерина в крови (таблица по возрасту приведена ниже) различна, в медицине есть регламентированные показетели.
Глобальная сеть в изобилии предоставляет информацию о нормах холестерина. Зачастую выдаются цифры, абсолютно не соответствующие реальным, используемыми врачами. Существуют официальные приказы, постановления, руководства, где указаны четкие границы минимума и максимума показателя.
Виктория Дружикина
Невролог, Терапевт
Врачи в своей практике ориентируются на цифры, рекомендованные Всемирной организацией здравоохранения. Они выглядят так:
| Значение | Холестерин общий (показатель, ммоль/л) | ЛПНП (показатель, ммоль/л) | ЛПВП (показатель, ммоль/л) | Триглицериды (показатель, ммоль/л) |
| нормальный | до 5,0; | до 3,0 | не более 1,0 | менее 1,7 |
| повышенный | 5,0-6,1 | 3,0-3,5 | 1,0-1,3 для мужчин, 1,3-1,5 для женщин; | 1,8-2,0 |
| высокий | больше 6,2 | 3,5-3,9 | меньше 1,0 для мужчин, 1,3 для женщин. | 2,1-2,4 |
| очень высокий | от 6,5 | выше 4,0 | меньше 0,7 для мужчин, 0,9 для женщин. | 2,4 и выше |
В своей работе доктор ориентируется на нужный ему диапазон значений, учитывая сопутствующие заболевания
Если у человека сахарный диабет, то неважно какого он возраста – его холестерин должен быть не более 5,0 ммоль/л. Превышение этой цифры ухудшает прогноз
Значение результатов анализа
Если биохимия показала отклонение показателей от нормы, это может быть вызвано физиологическими и патологическими причинами, поэтому расшифровку анализов лучше доверить врачу. Повышение уровня холестерола наблюдается при беременности, ожирении, на фоне злоупотребления жирной пищей, малоподвижного образа жизни, при длительном приеме гормональных оральных средств контрацепции.

Холестерин выше нормы увеличивает риск таких заболеваний:
- ишемия, атеросклероз;
- патологические процессы в печени, почках;
- диабет;
- панкреатит, рак поджелудочной железы;
- нарушение работы щитовидной железы;
- алкогольная зависимость;
- болезни гипофиза.
Низкий уровень холестерина свидетельствует о длительном голодании, сбоях в работе центральной нервной системы, онкологии, туберкулезе, анемии, дефиците фолиевой кислоты, сепсисе и других тяжелых бактериальных патологиях.
При расшифровке анализа необходимо учитывать некоторые дополнительные факторы: в холодное время года показатели холестерина могут увеличиваться на 3–4%. У женщин в первой половине менструального цикла отклонения уровня холестерола от нормы могут достигать 8–11%, что не является патологией.
При изменениях липидограммы потребуется пройти дополнительное обследование, чтобы установить истинную причину возникновения заболевания.
Народные средства

Наряду с изменением образа жизни и коррекцией питания можно использовать народные средства, способные снизить холестерин в крови. Травяные отвары благотворно действуют на работу печени, почек и желудочно-кишечного тракта, улучшают жировой обмен и увеличивают уровень метаболизма.
Корни одуванчика. Корни растения содержат много полезных веществ, в том числе инулин, флавоноиды и органические кислоты. Настой из корней одуванчика улучшает обмен веществ, работу печени, жировой обмен и увеличивает количество желчных кислот.
Приготовление: чайную ложку корней залить стаканом кипятка и дать настоятся. После того, так настой остынет, процедить и выпить утром после еды. Употреблять отвар необходимо ежедневно на протяжении двух месяцев.
Лимонно-чесночный коктейль. Употребление лимона очень полезно в случаях, если холестерин выше нормы, так как лимон содержит кислоты, эфирное мало, фитонциды и флавоноиды, а также макро- и микроэлементы.
Чеснок также является очень полезным продуктом, который используется для понижения холестерина, поскольку имеет в составе ферменты, минеральные вещества, гликозиды и органические кислоты.
Для приготовления коктейля требуется выжить сок из одного килограмма лимонов и измельчить чеснок в пюре, чтобы его количество составляло 200 грамм. Чеснок и сок лимона следует смешать и хранить в холодильнике три дня.
Употреблять коктейль следует ежедневно по утрам до завтрака, разбавляя одну столовую ложку смеси в стакане воды. Курс лечения – 3 месяца.
Как подготовиться к анализу
Липидограмма проводится в условиях лаборатории. Сдать анализ можно в частных или государственных клиниках. Подготовка к тесту очень важна, так как привычный образ жизни может повлиять на состав крови. Биохимическое исследование крови проводится на голодный желудок. Перед анализом запрещено есть и пить любые напитки кроме чистой воды.
Перед тестом исключается алкоголь, сладости и выпечка. Лекарственные препараты, которые могут повлиять на результаты исследования, прекращают принимать за 2 недели до анализа. Запрет также налагается на посещение солярия. Если вы постоянно принимаете какие-либо лекарства, обязательно сообщите об этом врачу. Сдавать кровь лучше в одной и той же лаборатории, чтобы врач мог проследить динамику изменения уровня липидопротеинов в крови с течением времени.
Симптомы отклонений от нормы
Какая норма холестерина в крови в разных возрастных периодах мы рассмотрели. О чем же свидетельствуют и как выглядят симптомы отклонения от нормы отдельных показателей. Если липопротеиды низкой плотности повышены, это может свидетельствовать о риске появления процессов атеросклероза в сосудах.
Зачастую у человека с хронически повышенным холестерином, отмечается ряд классических симптомов:
- желтоватые узелки на коже век (ксантомы);
- признаки сердечной недостаточности;
- головокружения и сильные цефалгии;
- светло-серый ободочек около роговицы;
- слабость;
- повышенная утомляемость и даже боли в нижних конечностях после небольшой физической нагрузки.
Не всегда внешние признаки и симптоматика присутствует на начальных этапах развития болезни, чаще всего они дают о себе знать, когда болезнь в самом разгаре. Поэтому вердикт можно выносить только после лабораторных исследований и консультации ряда специалистов.

Пониженный холестерин также не является нормальным моментом. Недостаток холестерола говорит, что в организме присутствует дефицит очень ценного субстрата для синтеза гормонально-активных веществ и для формирования клеточных мембран. Такое состояние может приводить к снижению памяти, когнитивных функций, депрессии. К причинам снижения холестерола относят такие факторы, как гипертиреоз, синдром мальабсорбции, голодания, сепсис и другие тяжелые инфекционные состояния.
Повышенный холестерин: группы риска
Нормальный уровень холестерина 5,5 ммоль/л – предмет заботы каждого человека. Поскольку липиды – источник холестериновых бляшек, необходимо понимать, за счет чего может расти их концентрация в крови. Провоцирующими факторами, создающими группу риска по атеросклерозу считают:
- гиподинамию, офисный образ жизни;
- переедание или, напротив, голодание, диеты;
- наследственную предрасположенность;
- употребление алкоголя, наркотических веществ, пристрастие к сигаретам, энергетикам, сладкой газировке;
- фаст-фуд, питание на бегу;
- избыток жирных продуктов в ежедневном рационе, трансгенных жиров;
- бесконтрольный прием лекарств, гормонов;
- опухоли надпочечников с повышенным синтезом кортизола;
- возраст старше 50 лет.
Заболевания сердца, сосудов, эндокринные нарушения, недостаточность функции почек, приводящая к гипертонии, энцефалопатии – провоцирующие моменты для развития инфарктов, инсультов, ХПН, облитерирующего эндартериита, деменции.
Что такое холестерин
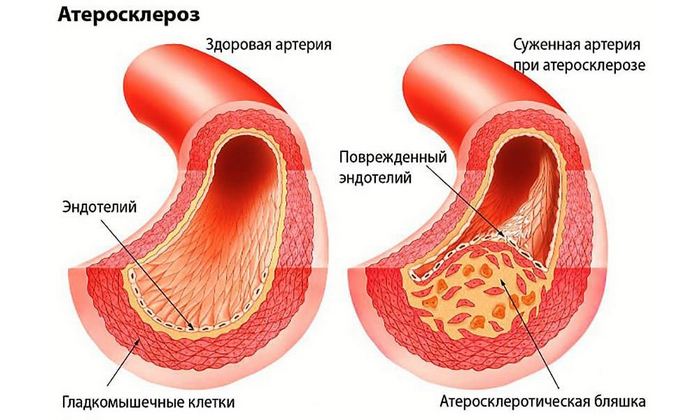
Холестерин в организме людей может существовать в двух видах: он бывает «хорошим» и «плохим». Хорошим холестерином называют липопротеины высокой плотности, положительно влияющие на организм. Плохой холестерин является причиной атеросклеротических изменений в сосудах. При его накоплении в организме излишек холестерина низкой и очень низкой плотности оседает на выстилающей интиме сосудистого русла и из него формируются стойкие холестериновые отложения.
Липид относится к жирным спиртам. В медицинской практике наиболее часто упоминается второе наименование вещества — «холестерол». Роль его у человека переоценить сложно, поскольку он входит в структуру клеточных стенок и придает им особой прочности. Также благодаря содержанию полезного холестерина в организме синтезируются гормоны, в том числе и половые. Холестерол не растворяется в воде, но может раствориться в липидах, которые его переносят.
Самое большое количество липидов обнаруживается в стенках клеток – в норме это около 24%, причем 17% — это печень, 15% — в белом мозговом веществе и остальная часть – в сером веществе.
Как подготовиться к сдаче крови на холестерин?
Биоматериалом для исследования берётся специалистом лаборатории из вены на локтевом сгибе пациента. Срок выполнения не превышает 24 часов, не считая дня, когда был собран биоматериал.
Более 70 % ошибок совершаются на преаналитическом этапе, то есть на стадии подготовки обследуемого к анализу и во время процедуры взятия материала. Рекомендации по подготовке к анализу:
- биоматериал сдаётся строго натощак, минимальный временной интервал между визитом в лабораторию и приёмом пищи должен составлять 6 часов;
- за полчаса исключается табакокурение;
- за сутки вносятся коррективы в рацион питания: исключаются жирные и копчёные блюда;
- ограничивается физическое и эмоциональное активность, поскольку это влияет на состояние и функционирование тканей в организме человека;
- за 2-3 суток желательно исключить приём любых медикаментозных средств по согласованию с врачом. При невозможности отмены необходимо обязательно оповестить о них сотрудника лаборатории.
Нормы содержания холестерина в крови у женщин по возрасту
Ориентир состояния здоровья – это холестерин. Норма у женщин по возрасту разнится. Чем женщина моложе, тем быстрее и качественнее происходит процесс синтеза холестерина. Молодой организм в силах держать уровень холестерина в норме, даже при не совсем правильном образе жизни.
С годами организм теряет такие способности, и в более преклонном возрасте, при сидячем графике дня, могут начать развиваться болезни сердца и кровеносных сосудов.
До 30 лет
Для женщин возрастом до 30 лет, показатель нормы холестерина должен колебаться в пределах 3,20–5,75ммоль/л, при этом качественного холестерина будет в среднем 0,98–2.10ммоль/л, а плохого -1,85–4,20ммоль/л.
30–40 лет
У женщин, перешагнувших отметку в 30 лет, холестерин в крови начинает повышаться. Следует начать пристально следить за сахаром в крови и состоянием кровеносных сосудов. Нормой будут следующие показатели:
- Для женщин от 30 до 35 лет от 3,40–5,95ммоль/л, из них холестерола высокой плотности-0,92–1,95ммоль/л, а некачественного в пределах 1,85–4,05ммоль/л;
- Для женщин от 35 до 40–3,65–6,26ммоль/л, из них качественный холестерин -0,86–2,10ммоль/л, а низкоплотного от 1,93 до 4,04ммоль/л
40–50 лет
В этом возрастном отрезке свойственно уменьшение выработки гормона эстрогена, который несёт в себе функцию защиты от резких скачков холестерола. Для дам такого возраста удовлетворительными показателями станут следующие цифры:
- 3,80–6,53ммоль/л – для женщин до 45 лет, при этомнизкоплотного холестерина будет около 1,91–4,52ммоль/л, а качественного от 0,84 до 2,86ммоль/л;
- 3,95–6,85ммоль/л – для женщин от 45 лет, холестерол низкой плотности составит от 2,26 до 4,82ммоль/л, а высокоплотного – 0,84–2,81
50–60 лет
Женщины такого деликатного возраста, должны следить за нормами показателей низкоплотного холестерина (ЛПНП), так как перешагивая возрастную отметку в 50 лет, наблюдается высокая выработка некачественного холестерола.
Для женщин до 55 лет оптимальный показатель холестерола — 4,0–7,9ммоль/л, из них качественного холестерола от 0,94 до 2,37 ммоль/л, а низкоплотного – 2,26–5,22ммоль/л.
Женщины от 56 лет должны иметь показатели в рамках 4,44–7,78ммоль/л, из них качественного холестерина около 0,95–2,5ммоль/л, а плохого – 2,33–5,45ммоль/л.
60–70 лет
После достижения возраста 60 лет, женщине будет разумно следить за нормой холестерина. Полезным будет перейти на низкохолестериновую диету и обзавестись гликемической таблицей, чтобы следить за уровнем сахара поступающего в организм. Нежелательны к употреблению жирные и сладкие продукты.
Средний показатель у женщин от 60 до 70 лет, будет 4,44–7,70ммоль/л. Низкоплотного холестерола должно быть в пределах 5,4–5,9ммоль/л, в то время качественного холестерола всего 2,2–2,5ммоль/л.
После 70 лет
У женщин за 70 наблюдается резкий спад качественного холестерола. Нормальным показателем считается отметка в 4,49–7,26ммоль/л, из них качественного-0,83–2,36ммоль/л, а плохого-2,49–5,38ммоль/л.
Следует помнить, что употребление сахаросодержащих продуктов в больших количествах, вызывает гиперхолестеринемию.
Профилактические меры для нормализации в крови ХС
Для нормализации в составе плазмы крови холестерина, необходимы такие меры профилактики:
- Культура питания — это диета с низким содержанием ХС в продуктах питания;
- Своевременно лечить высокий индекс АД;
- После 40 лет принимать антиагреганты для разжижения крови;
- Своевременно лечить болезни, которые имеют хронический характер и не допускать их рецидива;
- Для профилактики систематически делать биохимию крови на холестерин;
- Заняться спортом и ежедневно давать организму физические нагрузки;
- Не переутомлять организм сильными физическими нагрузками;
- Избегать стрессовых ситуаций.
https://youtube.com/watch?v=4yDFmYvN67M
Холестерин – это добро или зло?

Основными виновниками (так называемой) холестериновой паники являются американские врачи, обнаружившие при вскрытии убитых солдат во Вьетнаме множество негативных факторов, связанных с вредной концентрацией жирных спиртов – липидов. И началось… Как в средствах массой информации, так и по всем каналам телевидения – холестерол был объявлен врагом №1.
На самом деле, он играет достаточно важную роль, как во всем организме человека, так и в различных его системах. Названия «плохой» и «хороший» холестерин – являются условными. Так как, его огромнейшая польза или вред зависят именно от нормы / баланса. А также от того, с какими из белков он «свяжется» в дальнейшем.
Плохой холестерин ЛПНП оседает на стенках сосудов, образовывая при этом «бляшки». Превышение его количества в плазме крови действительно считается опасным, однако при нормальном процентном соотношении, он выполняет роль доброго санитара, залечивая ранки наших сосудов, а также уничтожая токсины.
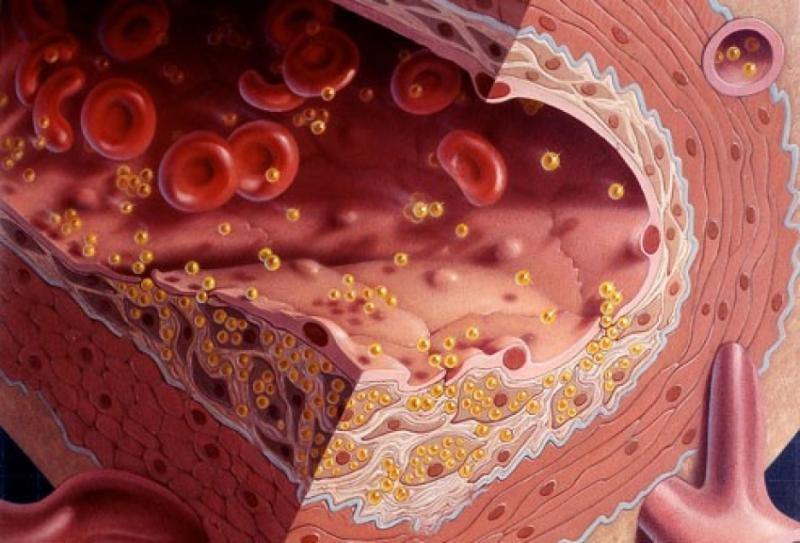
Хороший холестерин ЛПВП, помимо массы других полезных функций, отвечает за очищение стенок наших сосудов, от уже выполнивших свою роль, выше упомянутых – санитаров, отправляя их на переработку в печень. На практике, малое содержание хорошего холестерина в крови, намного хуже, даже чем — повышенного уровня плохого холестерола. Характерные признаки этого недуга – депрессия, пониженное либидо, усталость.
Причины повышения холестерина в крови у женщин
Повышение холестерина в крови выше нормы называется гиперхолестеринемия. Оно является полиэтиологическим патологическим состоянием, развитие которого провоцирует значительное количество различных факторов:
- Возраст женщины – у лиц более старшего возраста на фоне снижения уровня эстрогенов повышается концентрация общего холестерина и его фракций в крови.
- Генетическая предрасположенность, определяющая особенности течения метаболизма холестерина в организме.
- Склонность к ожирению, при котором повышается уровень различных жиров, включая холестерин.
- Малоподвижный образ жизни, способствующий не только повышению уровня холестерина и фракций в крови женщины, но также и более быстрому его откладыванию в стенках артериальных сосудов.
- Патологическое изменение функциональной активности печени, клетки которой (гепатоциты) отвечают за синтез липопротеидов низкой и высокой плотности, а также холестерина.
- Изменение гормонального фона женщины, которое может иметь физиологическое (беременность) и патологическое происхождение.
- Курение и злоупотребление алкоголем, которые изменяют функциональное состояние печени, а также приводят к повреждению стенок артериальных сосудов, способствуя более быстрому откладыванию холестерина в них.
- Длительный прием некоторых лекарственных средств, являющихся производными половых гормонов (оральный контрацептивы) или глюкокортикостероидов.
- Органическая патология внутренних органов, приводящая к нарушению метаболизма липидов, включая холестерин и его фракции.
Данные причины повышения уровня общего холестерина и его фракций в крови женщин обязательно учитываются врачом во время определения лечебно-диагностической тактики.