Гиперлипопротеинемия
Содержание:
- Гиперхолестеринемия
- Предрасполагающие факторы
- Лечение и предупреждение гиперлипидемии
- Диагностика
- Лечение Гиперлипопротеинемия III типа:
- Лечение гиперлипопротеинемии
- СИМПТОМЫ ГИПЕРЛИПИДЕМИИ
- Лечение атерогенной дислипидемии
- Диагностика
- Классификация
- К каким докторам следует обращаться если у Вас Гиперлипопротеинемия III типа:
- Что такое дислипидемия?
- Лечение гиперлипидемии
Гиперхолестеринемия
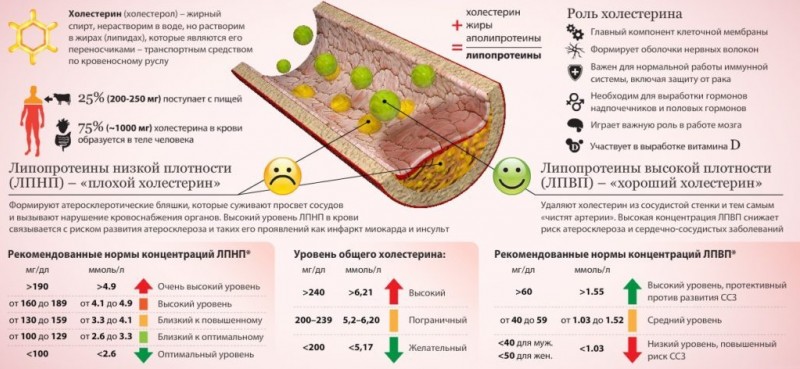
Поскольку в ЛПНП содержится 65—75% всего холестерина плазмы, повышение концентрации общего холестерина при нормальной концентрации триглицеридов в крови, взятой натощак, почти всегда отражает повышение содержания холестерина ЛПНП. Изредка повышение уровня общего холестерина вызвано значительным увеличением содержания холестерина ЛПВП. Причиной первичной гиперхолестеринемии может быть моно- или полигенное нарушение.
Семейная гиперхолестеринемия (гиперлипопротеидемия типа II)
Семейная гиперхолестеринемия — заболевание с кодоминантным наследованием, вызванное мутациями гена рецептора ЛПНП. Таких мутаций известно уже более 200. Распространенность гетерозиготной формы — 1:500. При семейной гиперхолестеринемии уровень как общего холестерина, так и холестерина ЛПНП повышен на протяжении всей жизни. Без лечения концентрация общего холестерина в плазме у взрослых составляет 7—13 ммоль/л (275—500 мг%), концентрация триглицеридов чаще всего в норме, а концентрация холестерина ЛПВП в норме или снижена.
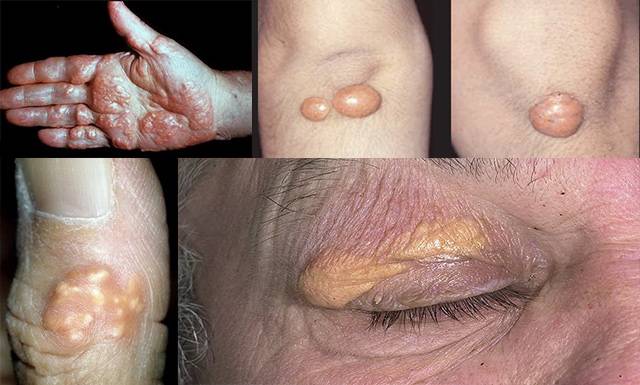
Из-за снижения количества рецепторов ЛПНП затруднено удаление апопротеина В ЛПНП. Одновременно печень секретирует больше ЛПОНП и ЛППП, поэтому больше ЛППП вместо связывания с рецепторами печени превращается в ЛПНП. У 75% взрослых людей с семейной гиперхолестеринемией внутри- и внеклеточные отложения холестерина проявляются сухожильными ксантомами, чаще на ахилловом сухожилии и сухожилиях разгибателей пальцев. При гетерозиготной форме заболевания встречаются бугорчатые ксантомы (более мягкие, безболезненные узлы на локтях и ягодицах) , а также слегка выпуклые отложения холестерина на веках — ксантелазмы. У мужчин к 40 годам (или раньше) развивается ИБС.
При редкой гомозиготной форме семейной гиперхолестеринемии (распространенность 1:1000 000) концентрация холестерина в плазме может превышать 13 ммоль/л (500 мг%), что сопровождается появлением больших ксантелазм, а также сухожильных и плоских ксантом. У таких больных часто уже в детстве развивается тяжелая ИБС.
Семейный дефект апопротеина В100
Это аутосомно-доминантное заболевание фенотипически сходно с семейной гиперхолестеринемией и вызвано заменой аминокислотного остатка в 3500-м положении апопротеина В100. В результате снижается сродство ЛПНП к рецептору ЛПНП и нарушается катаболизм ЛПНП. По распространенности и симптоматике гетерозиготной и гомозиготной форм этот дефект аналогичен врожденному дефекту рецептора ЛПНП.
Полигенная гиперхолестеринемия
Обычно умеренная гиперхолестеринемия с концентрацией холестерина в плазме 6,5—9 ммоль/л (240—350 мг%) имеет полигенное происхождение. Считается, что в основе патогенеза этой гиперхолестеринемии лежат избыточное образование и замедленное удаление ЛПНП в результате сочетания множества наследственных и средовых факторов.
Важную роль играют гены, контролирующие метаболизм холестерина и желчных кислот. Тяжесть заболевания зависит от количества насыщенных жирных кислот и холестерина в пище, возраста и физической активности. Уровни триглицеридов и холестерина ЛПВП обычно в норме. Сухожильные ксантомы отсутствуют.
Предрасполагающие факторы
- Сахарный диабет 1 типа;
- Сахарный диабет 2 типа;
- Гипертиреоидизм;
- Синдром Кушинга;
- Почечная недостаточность и нефротический синдром;
- Холецистит и желчнокаменная болезнь;
- Диспротеинемия (нарушение баланса белковых фракций).
Лекарственные препараты:
- Анаболические стероиды;
- Ретиноиды;
- Оральные контрацептивы и эстрогены;
- Кортикостероиды;
- Тиазидные диуретики;
- Ингибиторы протеаз;
- Бета-блокаторы.
Питание:
- Потребление жира в количестве более 40% от суточной калорийности;
- Потребление насыщенных жиров в количестве более 10% от суточной калорийности;
- Потребление холестерина в количестве более 300 мг в сутки.
Лечение и предупреждение гиперлипидемии
Как лечить гиперлипидемию? Алгоритм помощи при развитии патологии зависит от ее типа. На ранних стадиях чаще всего достаточно скорректировать питание и образ жизни, при прогрессировании патологии необходима терапия посредством медикаментов.
Терапия начальной степени патологии
При составлении диеты необходимо обратить внимание на следующее:
- снижение жиров в суточном рационе (процент от дневной нормы врач подбирает индивидуально);
- увеличение потребления клетчатки;
- упор на полезные жиры (орехи, семена, растительные масла, авокадо, рыба);
- если нет противопоказаний, то в рацион включаются соевые продукты, которые помогают снизить уровень ЛПНП (липопротеины низкой плотности);
- бобовые содержат пектин, помогающий вывести холестерин из организма;
- сократить потребление кофе;
- красный рис содержит природный статин – монаколин.
При коррекции образа жизни следует обратить внимание на такие моменты:
- Нормализация режима сна. В идеале отход ко сну должен совершаться до 23.00, комната должна быть хорошо проветрена и затемнена, так как свет мешает выработке гормона мелатонина.
- Спорт на регулярной основе. Лучше после консультации врача, который подберет необходимый минимум.
- Отказ от активного и пассивного курения, которое вызывает спазм сосудов и разрушает ее стенки.
- Контроль веса. ИМТ не более 25, но резкое снижение веса нежелательно, поэтому консультация специалистов будет не лишней.
- Контроль артериального давления.
- Качественный отдых и расслабление.
Гиперлипидемия быстро «откликается» на изменение образа жизни человека. Лучшей профилактикой нарушения жирового обмена будет спорт, сбалансированное питание, ежегодный контроль показателей крови и соблюдение режима сна и бодрствования.
Медикаментозные методы
Если немедикаментозные методы не дают ожидаемого результата, то применяются такие препараты:
- Статины. Это группа препаратов, которые избирательно снижают холестерин, затрагивая лишь ЛПВП. Положительные изменения видны уже через два месяца. Разжижая кровь, этот препарат, также уменьшает риск образования тромбов. Форма выпуска – таблетки для перорального применения.
Противопоказаниями к назначению являются аллергическая реакция на компоненты, нарушения в работе печени или почек, беременность, период лактации. Статины не совместимы с приемом антибиотиков, оральных контрацептивов, иммунных средств и препаратов, разжижающих кровь. Наиболее применяемые лекарства этой группы – Аторвастатин, Розувастатин, Симвастатин, Ловастатин и др.
- Фибраты. Фибраты это производные компоненты фиброевой кислоты. В лечении они могут использоваться как самостоятельно, так и в комплексе с другими препаратами. Существует три разновидности медикаментов данной группы:
- клофибраты. Эффективны в лечении, но стимулируют образование камней в желчном пузыре и почках. Также среди побочных действий – возможность развития миозита (воспаление мышц скелета). Многие страны отказались от использования клофибратов из-за их побочных действий;
- безафибрат. Эффективный препарат с меньшим количеством побочных эффектов. Также полностью выводится из организма за достаточно короткий срок;
- фенофибрат. Самый современный препарат среди фибратов. Кроме липидов, снижает и уровень мочевой кислоты. Данные препараты приводят в норму не только показатели крови, но и вес, улучшают общее состояние пациента. Однако следует знать, что они способны влиять на настроение, вызывать мигрени, диарею. Применяют фибраты только после назначения и под контролем врача. Самые популярные средства: Липанор, Гевилон, Нормолит, Атромид, Трайкор, Безалип и др.
- Ниацин (витамин В3). Ниацин (общее название никотиновой кислоты) используется в комплексе с другими препаратами. Часто назначается тем, кто не может принимать статины по состоянию здоровья. Понижая уровень холестерина, ниацин может повысить уровень сахара, что следует учитывать и контролировать людям с сахарным диабетом.
Несмотря на то, что это витамин, превышение суточной нормы чревато повреждениями печени, поэтому прием осуществляется только под руководством лечащего врача. Чтобы получить витамин из пищи, следует включить в рацион такие продукты, как орехи, семена, мясо птицы, яйца, рыба, творог, сыр, тунец, печень, цельнозерновой хлеб.
Липиды выполняют разные функции и участвуют практически во всех процессах в организме, но их избыток способен спровоцировать развитие серьезных патологий, в частности, заболеваний сердца и сосудов.
Первое место среди причин нарушения занимает неправильное питание.
Диагностика
Проведение диагностики в данном случае предполагает различные исследования, в числе которых:
- Анализ жалоб пациента.
- Сбор анамнеза жизни, в рамках чего лечащий врач выясняет, чем болел пациент, кто он по профессии, имеются ли у него инфекционные заболевания. К примеру, в анамнезе могут иметься указания на атеросклероз сосудов, на инфаркт миокарда. К тому же, могут быть получены сведения о семейной дислипидемии.
- Проведение физикального осмотра. При этом могут отмечаться ксантелазмы наряду с липоидной дугой роговицы. Дислипидемия, как правило, не сопровождается изменениями при перкуссии и аускультации сердца. А давление, скорее всего, может быть повышено.
- Проведение анализа крови и мочи. Эти исследования проводят для выявления воспалительных процессов и сопутствующих заболеваний. В чем еще состоит диагностика дислипидемии?
- Выполнение биохимического анализа крови. При этом определяют уровень сахара и белка крови. Также изучаются креатинин и мочевая кислота. Такие исследования важны для выявления сопутствующих поражений органов.
- Выполнение липидограммы. Этот анализ является основной методикой диагностики патологии. В рамках его проведения изучаются в первую очередь триглицериды. Их высокий уровень отмечается у пациентов с диабетом. Также оценивается такой параметр, как липопротеиды. Помимо этого исследуется коэффициент атерогенности. В том случае, если коэффициент атерогенности превышает показатель «3», то это говорит о высоком риске атеросклероза.
- Выполнение иммунологического анализа крови. В рамках этого исследования специалисты определяют содержание антител к цитомегаловирусу и хламидиям, а также исследуется уровень реактивного протеина, являющегося белком, значение которого в крови повышается на фоне любого воспаления.
- Выполнение генетического анализа в целях выявления генов, которые отвечают за развитие наследственной дислипидемии у родственников пациентов.
Далее перейдем к вопросу терапии данной патологии, а также выясним, какие имеют немедикаментозные пути лечения.

Каковы рекомендации при дислипидемии?
Лечение Гиперлипопротеинемия III типа:
Лечение сводится к патогенетической коррекции метаболических и клинических синдромов.
Для больных с первичными и вторичными гиперлипопротеинемиями и нормальной массой тела рекомендуется 4-кратный прием пищи, при ожирении 5-6-кратный, т. к. редкие приемы пищи способствуют нарастанию массы тела, снижению толерантности к глюкозе, возникновению гиперхолестеринемии и гипертриглицеридемии. Основная калорийность рациона должна приходиться на первую половину дня. например, при 5-разовом питании 1-й завтрак должен составлять 25% суточный калорийности, 2-й завтрак, обед, полдник и ужин соответственно 15, 35, 10 и 15%. Проводится также общеукрепляющая терапия, при ожирении необходима достаточная физическая нагрузка.
При I типе гиперлипопротеинемии гепарин и другие средства гиполипидемического действия не оказывают эффекта. В педиатрической практике предпочтительнее применять препараты более мягкого действия: холестирамин, клофибрат и др. В ряде случаев для более легкой адаптации больного к диете на короткий срок назначают анорексигенные средства.
Эффективные методы лечения алипопротеинемий и гиполипопротеинемий не разработаны.
Лечение гиперлипопротеинемии
Диагностика возможна только благодаря специализированным лабораторным исследованиям. Для того, чтобы диагноз был точным, необходимо повторить обследование в течение двух недель. Если результаты обоих исследований близки, то в этом случае возможно диагностировать заболевание. В случае заболевания необходимо повторное исследование и контроль изменений.
Лечение длится долго, но приносит хорошие результаты. Рекомендуется повышенная физическая активность – любое движение, прогулка, гимнастика – крайне желательны
Кроме того, очень важно применение препаратов, снижающих концентрацию липидов, диета с низким содержанием жира – бедной углеводами, но с увеличенным количеством клетчатки. Богатые источники клетчатки – это овощи и фрукты
Значительное его количество присутствует в зерновых культурах, таких как крупы, отруби, хлеб из муки крупного помола и ржаной.
В фармакологии для лечения применяются препараты, содержащие фибраты, статины, ионообменные смолы, никотиновую кислоту и растительные препараты. Причем лекарства вводятся тогда, когда диета и другие методы не приносят ожидаемых результатов.
СИМПТОМЫ ГИПЕРЛИПИДЕМИИ
Сама гиперлипидемия не вызывает симптомов. Когда уровни холестерина в крови чрезвычайно высоки, он может накапливаться в сухожилиях или под кожей под глазами. Очень высокие уровни триглицеридов могут привести к формированию узлов на локтях или коленях, или появлению многочисленных, желтоватых, размером с прыщ бугорков на коже.
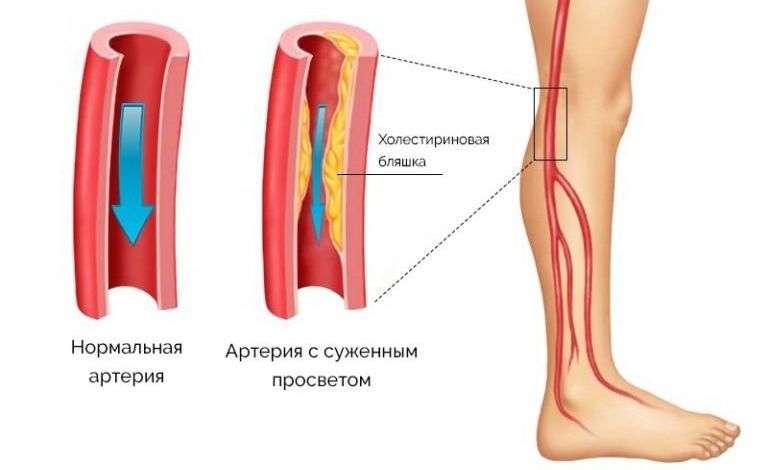
уровней холестерина важны для людей, относящихся к категориям высокого риска. Высокое содержание холестерина особенно опасно, когда содержание «хорошего» холестерина низко. Оставленное без лечения высокое содержание холестерина в крови может в конечном счете привести к инфаркту из-за ишемической болезни сердца или инсульту из-за сужения артерий, поставляющих кровь к мозгу.
Гипертриглицеридемия характеризуется высоким содержанием в крови триглицеридов, которые являются главным источником энергии, запасенной организмом. Подобно холестерину, триглицериды поступают из пищи, а также вырабатываются в печени. Так же как и холестерин, триглицеридам необходимы липопротеины для их транспортировки с кровью. Большинство триглицеридов в крови переносятся липопротеинами низкой плотности; поступающие с пищей триглицериды переносятся из кишечника другими липопротеинами, называемыми хиломикрона-ми. Повышенное содержание триглицеридов в крови может вызвать атеросклероз, в результате изменения размера, плотности и состава липопротеинов низкой плотности. Кроме того, очень высокое содержание триглицеридов в крови может привести к воспалению поджелудочной железы (панкреатиту).
Гиперлипидемии включает снижение уровней липидов путем ведения правильного образа жизни и, если необходимо, прием лекарств, чтобы снизить риск ишемической болезни сердца и инсульта.
Лечение атерогенной дислипидемии
Для понижения количества липидов, которые могут ускорить процесс образования холестериновых бляшек в сосудах, необходимо в первую очередь использовать диетическое питание, медикаментозные гиполипидемические препараты, пролечить фоновые заболевания.
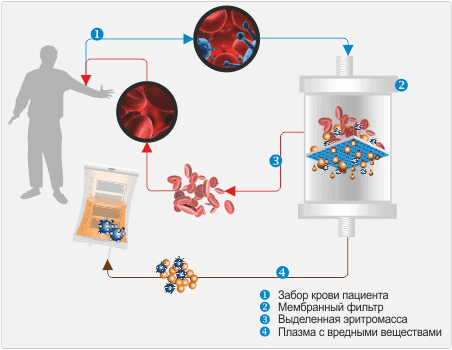
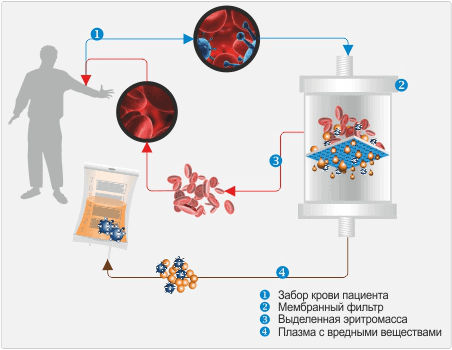
Если подобный комплекс не дал ощутимых результатов, то может быть использована экстракорпоральная очистка крови.
Медикаментозная терапия
 Проводится только после получения данных липидограммы. Могут быть назначены следующие группы препаратов:
Проводится только после получения данных липидограммы. Могут быть назначены следующие группы препаратов:
- Производные никотиновой кислоты (Ниацин) или саму кислоту используют для понижения холестерина и триглицеридов, повышения ЛПВП.
- Статины (Вазилип, Липримар, Ловастатин, Розарт, Ливазо) – эффективно снижают холестерин и триглицериды крови.
- Ингибиторы кишечного всасывания (Инеджи, Эзетрол) применяют при наследственных гиперхолестеринемиях.
- Секвестранты желчных кислот – связывают жиры и выводят их из организма (Холестипол, Холестирамин), не проникают в кровь, поэтому показаны беременным, кормящим при наследственном повышении холестерина.
- Фибраты (Липантил, Трайкор) снижают триглицериды и тормозят синтез собственного холестерина в печени.
- Омега 3 жирные кислоты (Омакор) рекомендуют для профилактики или в сочетании с препаратами из других групп.
Диета и образ жизни
 Рацион для понижения холестерина в крови строят на следующих принципах:
Рацион для понижения холестерина в крови строят на следующих принципах:
- Строгое ограничение (чаще всего нужно полное исключение) жирного мяса, субпродуктов, сливочного масла, жирного творога, сливок.
- Не рекомендуются консервы, копчения, жирные колбасы и полуфабрикаты, а также соусы, кондитерские изделия с жирным кремом, творожные сырки и десерты.
- Способами кулинарной обработки может быть отваривание или запекание. Нельзя обжаривать, особенно во фритюре.
- В меню должны преобладать овощные блюда, особенно полезны салаты из свежих овощей с растительным маслом и зеленью.
- Источником белков могут быть нежирная птица и рыба, яичный белок.
- Полезны каши из цельного зерна, бобовые, отруби, свежие ягоды и фрукты, кисломолочные нежирные напитки, сухофрукты.


Для предотвращения сосудистых нарушений необходимо исключить курение полностью, употребление алкоголя ограничить до минимума. Предельный уровень спиртных напитков составляет 30 г (в пересчете на этил) максимум 2 — 3 раза в неделю для мужчин, для женщин доза в два раза меньше.
Ежедневно необходимо не менее получаса отводить для ходьбы или занятий лечебной гимнастикой, плаванием или бегом. При высоких стрессовых нагрузках пользу приносит йога и медитации, дыхательная гимнастика.
Экстракорпоральные методы и генной инженерии
Методы очистки крови вне сосудистого русла при помощи различных фильтров используются для терапии в сложных случаях дислипидемии, когда после полугода диеты и медикаментозной терапии не удалось получить устойчивого понижения холестерина в крови, а также пациентам с противопоказаниями к приему гиполипидемических препаратов.
Экстракорпоральная терапия проводится такими методами:
- фильтрация плазмы крови,
- иммуносорбция липопротеиновых комплексов,
- гемоферез.
Диагностика

Гиперлипидемия не вызывает каких-либо физических признаков или симптомов заболевания, поэтому врачи должны полагаться на анализы крови, чтобы определить ее наличие. Наиболее распространенный способ диагностики высокого уровня холестерина — липидный профиль.
Липидный профиль.
Простой анализ крови, называемый липидным профилем (липидограмма), может быть использован для проверки уровня холестерина в крови. В тесте используется анализ крови, взятый после голодания в течение примерно 12 часов.
Уровни крови, которые могут привести к диагностике:
- составляет более 200 мг/дл (миллиграммов на децилитр).
- Липопротеины низкой плотности (ЛПНП) составляет более 100 мг/дл.
- Липопротеины высокой плотности (ЛПВП) составляет менее 40 мг/дл.
- Триглицериды более 150 мг/дл.
Если анализ крови возвращается к норме, врач может периодически проводить тесты — каждые 4-6 лет или около того — чтобы следить за любыми изменениями, сигнализирующими о повышении уровня холестерина.
Хотя общий уровень холестерина более 200 мг/дл обычно указывает на гиперлипидемию, врач может принять во внимание другие факторы (например, возраст и историю болезни), прежде чем ставить диагноз на основании результатов. Затем врач будет использовать результаты, чтобы установить цели уровня холестерина, а также сформулировать план лечения
Классификация
Классификация липидных нарушений, основанная на изменении профиля липопротеинов плазмы при их электрофоретическом разделении или ультрацентрифугировании, была разработана Дональдом Фредриксоном в 1965. Классификация Фредриксона принята Всемирной организацией здравоохранения в качестве международной стандартной номенклатуры гиперлипидемий. Однако, она не учитывает уровень ЛПВП, который является важным фактором, снижающим риск атеросклероза, а также роль генов, вызывающих липидные нарушения. Данная система остаётся самой распространённой классификацией.
| Гиперлипопротеинемия | OMIM | Синонимы | Этиология | Выявляемое нарушение | Лечение |
|---|---|---|---|---|---|
| Тип I |
Первичная гиперлипопротеинемия , Наследственная гиперхиломикронемия |
Пониженная липопротеинлипаза (ЛПЛ) или нарушение активатора ЛПЛ — апоС2 | Повышенные хиломикроны | Диета | |
| Тип IIa | 143890 |
Полигенная гиперхолестеринемия , Наследственная гиперхолестеринемия |
Недостаточность ЛПНП-рецептора | Повышенные ЛПНП | Статины, Никотиновая кислота |
| Тип IIb | 144250 |
Комбинированная гиперлипидемия |
Снижение ЛПНП-рецептора и повышенный апоВ | Повышенные ЛПНП, ЛПОНП и триглицериды | Статины, Никотиновая кислота, Гемфиброзил |
| Тип III | 107741 |
Наследственная дис-бета-липопротеинемия |
Дефект апоЕ (гомозиготы апоЕ 2/2) | Повышенные ЛППП | Преимущественно: Гемфиброзил |
| Тип IV | 144600 |
Эндогенная гиперлипемия |
Усиленное образование ЛПОНП и их замедленный распад | Повышенные ЛПОНП | Преимущественно: Никотиновая кислота |
| Тип V | 144650 |
Наследственная гипертриглицеридемия |
Усиленное образование ЛПОНП и пониженная липопротеинлипаза | Повышенные ЛПОНП и хиломикроны | Никотиновая кислота, Гемфиброзил |
Гиперлипопротеинемия I типа
Редкий тип гиперлипидемии, который развивается при недостаточности ЛПЛ или дефекте в белке-активаторе ЛПЛ — апоС2. Проявляется в повышенном уровне хиломикрон, классе липопротеинов, переносящих липиды от кишечника в печень. Частота встречаемости в общей популяции — 0,1 %.
Гиперлипопротеинемия II типа
Наиболее частая гиперлипидемия. Характеризуется повышением холестерина ЛПНП. Подразделяется на типы IIa и IIb в зависимости от отсутствия или наличия высоких триглицеридов.
Тип IIa
Эта гиперлипидемия может быть спорадической (в результате неправильного питания), полигенной или наследственной. Наследственная гиперлипопротеинемия IIа типа развивается в результате мутации гена ЛПНП-рецептора (0.2 % популяции) или гена апоВ (0.2 % популяции). Семейная или наследственная форма проявляется ксантомами и ранним развитием сердечно-сосудистых заболеваний.
Тип IIb
Этот подтип гиперлипидемии сопровождается повышенной концентрацией триглицеридов в крови в составе ЛПОНП. Высокий уровень ЛПОНП возникает из-за усиленного образования главного компонента ЛПОНП — триглицеридов, а также ацетил-кофермента А и апоВ-100. Более редкой причиной этого нарушения может быть замедленный клиренс (удаление) ЛПНП. Частота встречаемости этого типа в популяции — 10 %. К этому подтипу относятся также наследственная комбинированная гиперлипопротеинемия и вторичная комбинированная гиперлипопротеинемия (как правило при метаболическом синдроме).
Лечение этой гиперлипидемии включает изменение питания как основной компонент терапии. Многим больным требуется назначение статинов для снижения риска сердечно-сосудистых заболеваний. В случае сильного подъёма триглицеридов часто назначаются фибраты. Комбинированное назначение статинов и фибратов высокоэффективно, но имеет побочные эффекты, такие как риск миопатии, и должно быть под постоянным контролем врача. Используются также другие лекарственные препараты (никотиновая кислота и др.) и растительные жиры (ω 3 -жирные кислоты).
Гиперлипопротеинемия III типа
Эта форма гиперлипидемии проявляется увеличением хиломикрон и ЛППП, поэтому называется ещё дис-бета-липопротеинения. Наиболее частая причина — гомозиготность по одной из изоформ апоЕ — E2/E2, которая характеризуется нарушением связывания с ЛПНП-рецептором. Встречаемость в общей популяции — 0,02 %.
Гиперлипопротеинемия IV типа
Этот подтип гиперлипидемии характерен повышенной концентрацией триглицеридов, поэтому также называется гипертриглицеридемией. Частота встречаемости в общей популяции — 1 %.
Этот тип гиперлипидемии во многом похож на I тип, но проявляется не только высокими хиломикронами, но и ЛПОНП.
К каким докторам следует обращаться если у Вас Гиперлипопротеинемия III типа:
Терапевт
Кардиолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гиперлипопротеинемия III типа, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Что такое дислипидемия?
Дислипидемия (гиперлипидемия) — это высокий уровень липидов (холестерина, триглицеридов или обоих) или низкий уровень холестерина липопротеинов высокой плотности (ЛПВП).
Липопротеины — частицы белков и других веществ. Они содержат жиры, такие как холестерин и триглицериды, которые не могут свободно циркулировать в крови.
Существуют различные типы липопротеинов, в том числе:
- хиломикрон;
- липопротеины очень низкой плотности (ЛПОНП);
- липопротеины низкой плотности (ЛПНП);
- липопротеины высокой плотности (ЛПВП).
Уровни липопротеинов и, следовательно, липидов, в частности холестерина липопротеинов низкой плотности (ЛПНП), немного возрастают с возрастом людей. Уровни обычно немного выше у мужчин, чем у женщин, но уровни у женщин повышаются после менопаузы. Увеличение уровня липопротеинов, происходящее с возрастом, может привести к дислипидемии.
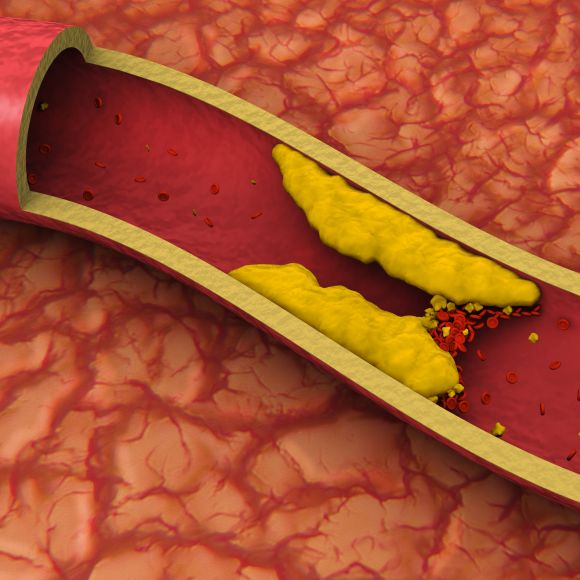
С повышением уровня общего холестерина увеличивается риск развития атеросклероза, даже если уровень недостаточно высок, чтобы вызвать дислипидемию.
Атеросклероз может поражать артерии, снабжающие кровью сердце (вызывая заболевание коронарной артерии), артерии, снабжающие кровью мозг (вызывая инсульт), и артерии, снабжающие остальную часть тела (вызывая заболевание периферических артерий). Следовательно, высокий уровень общего холестерина также увеличивает риск сердечного приступа или инсульта.
Низкий уровень общего холестерина обычно считается лучше, чем высокий. Однако, очень низкий уровень холестерина (гиполипидемия) также может быть вредным для здоровья.
Хотя между нормальными и аномальными уровнями холестерина нет естественного ограничения, для взрослых желателен общий уровень холестерина менее 200 миллиграммов на децилитр крови (мг/дл). И многим людям полезно поддерживать уровень липидов еще ниже. В некоторых частях мира (например, в Китае и Японии), где средний уровень холестерина составляет 150 мг/дл, ишемическая болезнь сердца встречается реже, чем в таких странах, как Россия, США. Риск сердечного приступа более чем удваивается, когда уровень общего холестерина приближается к 300 мг/дл.
Уровень общего холестерина является лишь общим руководством к риску атеросклероза. Уровни компонентов общего холестерина, особенно холестерина ЛПНП и ЛПВП, являются более важными. Высокий уровень холестерина ЛПНП (плохого) увеличивает риск. Высокий уровень холестерина ЛПВП (хорошего) обычно не считается расстройством, поскольку снижает риск атеросклероза. Однако низкий уровень холестерина ЛПВП (определяемый как менее 40 мг/дл) связан с повышенным риском сердечно-сосудистых заболеваний. Эксперты считают желательным уровень ЛПНП холестерина менее 100 мг/дл.
Повышает ли риск сердечного приступа или инсульта повышение триглицеридов, неясно. Уровни триглицеридов выше 150 мг/дл считаются ненормальными, но высокие уровни, по-видимому, не увеличивают риск у всех людей. Для людей с высоким уровнем триглицеридов риск сердечного приступа или инсульта повышается, если у них также низкий уровень хорошего холестерина, сахарный диабет, хроническая болезнь почек или много близких родственников, у которых был атеросклероз (семейная история).
Высокий уровень ЛПВП — хорошего холестерина, может быть полезным и не считается расстройством. Слишком низкий уровень ЛПВП повышает риск атеросклероза.
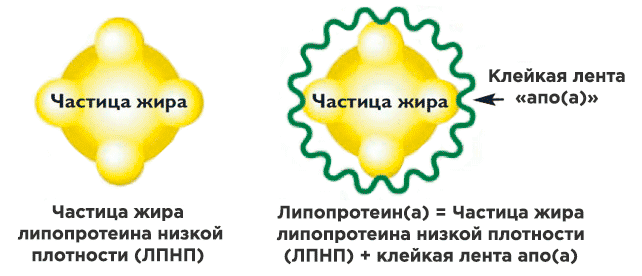
Липопротеины представляет собой комбинацию ЛПНП с добавленным к нему дополнительным белком. Уровни выше примерно 30 мг/дл (или 75 нмоль/л) связаны с повышенным риском развития атеросклероза. Высокие уровни часто наследуются. Липопротеин не зависит от питания или большинства гиполипидемических препаратов. Обычно его нужно измерять только один раз.
Лечение гиперлипидемии

Некоторые люди могут снизить уровень холестерина путем внесения некоторых изменений в образ жизни, например, улучшив питание и больше занимаясь физической активностью. Другим может понадобиться лекарственные средства. То, что врач порекомендует, будет во многом зависеть от результатов лабораторного анализа, истории болезни и любых других факторов риска, которые могут повлиять на сердечно-сосудистое здоровье.
Изменения в образе жизни.
Многие люди могут самостоятельно снизить уровень холестерина, внеся некоторые изменения в образ жизни:
Диета: поскольку считается, что некоторое количество холестерина поступает из пищи, медицинские работники рекомендуют людям с гиперлипемией сократить употребление определенных продуктов животного происхождения, тропических растительных масел (таких как пальмовое масло), сыра и других продуктов с высоким содержанием насыщенных или транс-жиров. Вы должны придерживаться продуктов с низким содержанием жиров и ненасыщенных жиров, таких как фрукты, овощи, нежирные белки (например, рыба) и орехи
Однако большая часть холестерина в крови вырабатывается печенью, а не пищей, поэтому важно внести и другие изменения в свой образ жизни.
Активность: Физическая активность может помочь снизить уровень холестерина в крови. Кардиологии рекомендует выполнять по крайней мере 40 минут аэробных упражнений средней или высокой интенсивности 3-4 раза в неделю, и некоторые исследования показывают, что упражнения всего лишь по 10 минут за раз могут помочь снизить уровень общего холестерина
Это может включать ходьбу во время обеденного перерыва, катание на велосипеде или участие в групповых упражнениях — все, что заставляет двигаться.
Потеря веса: Избыточный вес или ожирение могут способствовать повышению уровня холестерина в крови. Переход к здоровому индексу массы тела (ИМТ) может улучшить состояние тела для более эффективного выделения и переработки липопротеинов и предотвращения их накопления в кровотоке. К счастью, лучший способ похудеть — здоровое питание и частые физические упражнения, которые также помогут снизить уровень холестерина.
Отказ от курения. Отказ от курения не обязательно снизит риск гиперлипидемии, но может снизить риски других серьезных проблем со здоровьем, например, инфаркта или инсульта.
уровня холестерина.

Если не получается снизить уровень холестерина в результате изменения образа жизни, врач может назначить препараты. Эти препараты часто должны приниматься в течение длительного времени и использоваться только по указанию врача. Наиболее распространенные лекарства, используемые для лечения гиперлипидемии:
- Статины: Препараты из группы статинов являются наиболее важными препаратами, используемыми для снижения холестерина ЛПНП и снижения сердечно-сосудистого риска. Эти препараты снижают уровень ЛПНП, уменьшая количество холестерина, выделяемого печенью. Кроме того, они имеют другие важные свойства, которые снижают риск сердечно-сосудистых заболеваний, независимо от их способности снижать уровень холестерина. Фактически, статины являются единственным классом препаратов, которые продемонстрировали в клинических исследованиях эффективность, снижая сердечно-сосудистый риск.
- Секвестранты желчных кислот: Препараты удаляют желчные кислоты из организма. Когда печень пытается восполнить недостаток желчи, она потребляет часть холестерина из крови.
- Ниацин (никотиновая кислота): Некоторые рецептурные формы этого витамина B повышают уровень ЛПВП, а также снижают уровень ЛПНП и триглицеридов. Однако недавние исследования показывают, что ниацин не может существенно снизить сердечный риск в сочетании со статинами, и, кроме того, фармацевтический ниацин может вызывать серьезные побочные эффекты. Большинство врачей больше не назначают его людям, которые принимают статины.
- Фибраты. Эти препараты в основном снижают количество триглицеридов в крови.
- Ингибиторы PCSK9: Препарат для инъекций, этот тип лекарств является относительно новым вариантом, доступным для лечения людей с семейной гиперхолестеринемией, которая вызывает высокий уровень ЛПНП.
В целом, эти препараты обычно назначают только лицам, которые уже имели или имеют повышенный риск сердечного приступа или инсульта, очень высокие уровни ЛПНП (190+ мг/дл) или определенные факторы риска, такие как диабет в комбинации с уровнем ЛПНП выше 70 мг/дл.