Неприятная особенность организма
Содержание:
- Подготовка и проведение процедуры
- Подготовительные процедуры
- Признаки
- Показания и ограничения
- Расшифровка результатов
- Когда показано проведение ЭФИ?
- Подготовка и методика проведения
- Суть патологии
- Неспецифический аортоартериит молодых женщин или болезнь Такаясу
- Чпэфи — суть процедуры, показания и противопоказания к проведению
- Провоцирующие факторы и прогнозы
- Врожденные аномалии аорты
- №6 [Педиатрическая фармакология, 2015]
- Суть явления
- Специфика метода ЭФИ и его разновидности
Подготовка и проведение процедуры
Как проводится обследование сердца через пищевод, и как лучше всего подготовить себя к этой процедуре?
Какие меры стоит предпринять?
- Отменить антиаритмические препараты.
- Прекратить применение лекарств из группы нитратов.
- Не принимать пищу в день проведения обследования до процедуры.
- Избегать в этот день кофе, алкоголя, курения и чая.
Антиаритмические препараты действуют разный промежуток времени. Для большинства таких лекарственных средств достаточно 5-7 дней перерыва в приеме, чтобы в организме не осталось и следа от них. Если принимался «Кордарон», его использование прекращают минимум за 3 недели до предполагаемого обследования сердца.
 Разные препараты прекращают принимать за разное количество времени до процедуры
Разные препараты прекращают принимать за разное количество времени до процедуры
Нитраты отменяют на 2-3 дня. Однако это правило касается лишь системного применения медикаментов. Если препарат нужен для экстренного купирования боли или спазма коронарных сосудов, как при стенокардии, применение средства допускается.
Что брать с собой
На обследование потребуется взять с собой:
- простыню;
- чистое полотенце;
- амбулаторную карту;
- результаты предыдущих обследований.
ЧПЭФИ начинается с осмотра лечащего врача. Проводится проверка с целью убедиться в отсутствии противопоказаний к проведению процедуры. Длительность такого обследования – не более 30 минут, результаты врач-диагност выдает сразу.
 Врачи имеют в своем арсенале современное оборудование для качественной диагностики
Врачи имеют в своем арсенале современное оборудование для качественной диагностики
Подготовительные процедуры
Радиочастотная катетерная абляция (РЧА) – это операция малоинвазивного типа по устранению очагов эктопических (замещающих) сигналов. Во многих словарях она имеет 2 варианта звучания, а именно – «аблация» и «абляция». Связано данное явление с трудностями в переводе слова с латинского языка. В оригинале процедура зовется «ablatio», поэтому обе версии считаются верными.
Об эффективности процедуры можно судить по статистическим данным. Почти 80-90% пациентов полностью выздоравливают. Развитие рецидивов зависит от образа жизни человека, возраста и наличия прочих патологических процессов.
Подготовка к проведению абляции сердца при мерцательной аритмии заключается в прохождении полной диагностики и получении консультации у кардиохирурга. Далее идет плановая госпитализация. Полный список необходимых обследований:
- Сдача крови необходима для изучения протромбинового времени, индекса и международного нормализованного отношения (МНО). Данные показатели помогут оценить путь свертываемости крови и систему гемостаза в целом. По ее составу также определяется наличие вируса иммунодефицита человека (ВИЧ), гепатита, сифилиса и прочих инфекций.
- Ультразвуковое исследование (УЗИ) сердца проводится для выявления структурных изменений и изучения гемодинамики (тока крови).
- Электрокардиография (ЭКГ) назначается для оценки электрической активности миокарда. Если течение аритмии непостоянное, то требуется провести суточный мониторинг. На протяжении дня аппарат будет фиксировать все отклонения в сердцебиении.
- Чрезпищеводное электрофизиологическое исследование (ЧПЭФИ) помогает точно локализовать очаг ложных импульсов благодаря столь близкому к сердцу расположению прибора. Иногда оно назначается при отсутствии изменений на электрокардиограмме, но при наличии симптоматики аритмии.
- Коронарная ангиография применяется для изучения сосудов сердца. Проводится процедура при ишемической болезни и в целях получения общей картины перед операцией.
После прохождения всех необходимых обследований, пациенту назначают дату операции. Госпитализация происходит за 3-4 дня до условленного срока. Чтобы абляция при мерцательной аритмии была успешной, необходимо придерживаться следующих правил:
- отказаться от приема медикаментов за 24 часа до операции;
- за день до РЧА легко поужинать вечером и ничего не есть утром;
- стараться избегать стрессовых ситуаций и позитивно настроиться.
Что это такое? Это методика определения внутрисердечной проводимости путем вызова тахикардии и выявления ее параметров (для несведущих — тахикардия — нарушения сердечного ритма, характеризующееся учащенным сердцебиением) для назначения последующего лечения.
Как проходит процедура? Пациент ложится на спину, к телу присоединяются электроды (как при ЭКГ, которую делали большинство из нас). Затем через нос в пищевод вводят небольшой провод-электрод (диаметр 2-3 миллиметра). Электрод проводят до уровня сердца и дают несколько электрических разрядов разной частоты. Параллельно записывается ЭКГ. Если тахикардия не появляется, то пациенту вводят атропин и повторяют исследование.
Мой опыт: исследование я проходила два года назад, однако впечатления остались. Как современный человек, когда мне назначили ЭФИ, я тут же полезла в интернет узнавать, что это такое. Прочитав примерно то, что я описала выше, только более сложным языком, я решила, что наверное это не переживу =) Казалось, что будет невозможно дышать (как же, ведь электрод вставляют через нос!
Когда я зашла в кабинет врача, увидела 3 практикантов, и поняла, что они будут наблюдать за процедурой. Легла я на кушетку, и сразу в слезы. Признаюсь, одолела паника. Благо врач попался понимающий и смог меня успокоить. И началась процедура.
Скажу одно — это НЕ больно! Гораздо легче переносится, чем ЭГДС, несмотря на то, что процедура длилась околоминут. Основная проблема — проглотить электрод и преодолеть дискомфорт в носу, однако это длится буквально несколько секунд. Провод действительно небольшой, и после того, как он оказался в пищеводе, вы его не чувствуете.
ЭФИ — хорошая методика для выявления проблем с сердцем и с его ритмом. Поэтому если вам когда-нибудь назначат эту процедуру — не бойтесь, не все так страшно, как описано в Интернете =)
Признаки
К главным признакам ЭМД относят отсутствие или резкое понижение количества сокращений миокарда. Чтобы выявить патологию, ориентируются на следующие признаки, обнаруживаемые в процессе диагностирования:
- пульс с артериальным давлением простыми клиническими способами определить невозможно;
- человек пребывает в бессознательном состоянии;
- у некоторых пациентов наблюдается остановка дыхания;
- проявляется резкий цианоз в верхней части тела и набухают шейные вены;
- присутствуют тяжелые ангинозные боли, если ЭМД спровоцирована разрывом миокарда или тампонадой сердца. Вместе с этим в области спины больного могут проявиться гипостатические пятна.
Показания и ограничения
Чреспищеводная электрокардиостимуляция играет очень важную роль в диагностике заболеваний сердечно-сосудистой системы, в частности она применяется практически при всех формах аритмий. Наиболее распространенные показания к проведению процедуры:
- Сердечные приступы неопределенной этиологии.
- Нарушение функционирования синусового узла и, как следствие, брадикардия.
- Пароксизмальный наджелудочковый ритм в виде учащения сердцебиения.
- Синдром слабости синусового узла.
- Мерцательная аритмия.
- Ишемическая болезнь сердца.
- Контроль эффективности применения медикаментозной антиаритмической терапии.
- Выявление лекарственных средств, использование которых повлекло за собой развитие нарушения ритма.
- Определение начальных показаний к установке кардиостимулятора при отсутствии эффекта от применения медикаментов, а также для проведения криодеструкции аномально расположенных правосторонних путей.

Показания к ЧПЭС
Дополнительными показаниями для проведения исследования являются: дифференциальная диагностика между атриовентрикулярными блокадами и дополнительными путями проведения, прогностическая оценка больных с синдромом Вольфа-Паркинсона-Уайта, подбор медикаментозной терапии при злокачественных тахиаритмиях.
Как и любой другой метод исследования, ЧПЭС имеет ряд состояний, при которых его применение может быть опасным. К ним относятся:
- Острый инфаркт миокарда.
- Острый коронарный синдром.
- Первичная и неуточненная стенокардия.
- Аневризма сосудов сердца.
- Терминальное состояние пациента.
- Длительный лихорадочный период.
- Тяжелые пороки развития сердца.
- Почечная недостаточность последней стадии.
- Острая и хроническая сердечная недостаточность.
Также к вышеописанным показаниям относятся доброкачественные и злокачественные опухоли, дивертикулы, свищи, спайки, выпоты, варикозное расширение вен пищевода.
Расшифровка результатов
Расшифровка электрограммы происходит сразу же после исследования. Нормой считается отсутствие любых нарушений ритма сердечной деятельности.
Особое внимательно стоит измерять расположение сегмента ST, поскольку малейшее его изменение является признаком или угрозой развития коронарного синдрома, ведущего к смерти. При наличии аритмии определяется ее вид, очаг, с которого исходит возбуждение, синхронность работы всех отделов сердца.
Уязвимость предсердий оценивается на основании наличия или отсутствия индуцируемых аритмий, частоты стимуляции. Если аритмия при таком виде стимуляции не проявляется, то уязвимость предсердий оценивается как нормальная. Появление сливных желудочковых возбуждений или возбуждений с узкими комплексами QRS, при синусовом ритме, предполагает наличие тахикардии, исходящей из желудочков.

Оценка функции синусового узла
Полученные результаты внимательно анализируются не только врачом функциональной диагностики, но и кардиологом. Они играют важную роль в определении тактики лечения такого пациента и прогноза для его жизни и трудоспособности.
Описанные в статье электрофизиологические методы исследования успешно вошли в повседневную практику медицинской науки. Они позволяют улучшить качество диагностики всевозможных нарушений ритма сердца и осуществить целенаправленное назначение эффективной антиаритмической терапии, а также выявить больных, которым необходимо кардиохирургическое лечение.
https://youtube.com/watch?v=GtvgkZ2gYgM
Когда показано проведение ЭФИ?
Любое из видов ЭФИ проводится при наличии у пациента определенных жалоб, которые врачу не удается связать с выявленными по ЭКГ нарушениями или которые возникают у пациента при удовлетворительных результатах обследования, либо при подозрении на определенные заболевания.
Так инвазивное ЭФИ сердца проводится при возникновении симптомов следующего характера:
- Приступообразные перебои в работе сердца, особенно кратковременные, но вызывающие значительный субъективный дискомфорт,
- Перебои в сердце, сопровождающиеся выраженным общим плохим самочувствием, а также одышкой и хрипами в грудной клетке в покое, голубым окрашиванием носогубного треугольника или кожи других участков тела (цианоз), сильной бледностью кожи, очень высоким или низким артериальным давлением, интенсивными болями за грудиной или в грудной клетке слева,
- Потеря сознания и предобморочные состояния, при исключении патологии центральной нервной системы или других заболеваний (в случае кардиологических причин потеря сознания называется приступом или эквивалентом Морганьи-Адамса-Стокса, приступом МЭС),
- Эпизоды остановки сердца (асистолии), приводящие к клинической смерти с успешной реанимацией пациента.
Из заболеваний, требующих выполнения инвазивного ЭФИ сердца для уточнения диагноза, можно отметить такие, как:
- Пароксизмальные виды аритмий – мерцание-трепетание предсердий, наджелудочковая тахиаритмия, частая желудочковая экстрасистолия с переходом в желудочковую тахикардию,
- Синдром слабости синусового узла (СССУ), сопровождающийся чередованием тахи- и брадикардии (синдром тахи-бради), а также брадикардией с вышеупомянутыми приступами МЭС,
- Фибрилляция желудочков с переходом в асистолию,
- Ишемическая болезнь сердца.
Кроме этого, эндоЭФИ проводится в рамках интраоперационного обследования при выполнении внутрисосудистой операции РЧА (радиочастотной аблации), при которой внутрисердечным зондом разрушаются патологические пути следования импульса, являющиеся причиной того или иного типа аритмии.
Подготовка и методика проведения
Направление на исследование выдается в стационарных и амбулаторно-поликлинических лечебных учреждениях кардиологами, аритмологами, кардиохирургами. Перед проведением ЧПЭС в обязательном порядке должна быть выполнена стандартная электрокардиограмма, суточное холтеровское мониторирование, ЭХО-кардиограмма. В отдельных случаях могут понадобиться результаты электроэнцефалограммы, магнитно-резонансной или компьютерной томографий структур головного мозга.

Методика проведения
Процедура требует подготовки пациента с вечера: отказ от кофе и вредных привычек (курения, употребления спиртных напитков). Также стоит отменить все медикаментозные средства, которые прямым или опосредованным путем влияют на сердце и сосуды (перед этим обязательно проконсультироваться с врачом, поскольку возможна замена на другой препарат).
Алгоритм выполнения
Как же проводится ЧПЭФИ сердца? Его проводят в отделении функциональной диагностики, где существует специальный кабинет для этого метода исследования. Обследование выполняется утром на голодный желудок. Перед процедурой медсестра измеряет уровень артериального давления и записывает ЭКГ. Только после этого врач может приступить к выполнению манипуляции.
Следует отметить, что само исследование проходит под контролем как минимум двух специалистов, прошедших специальное обучение.
Через носовую или ротовую полость в пищевод пациента вводится специальный зонд на глубину 45-50 см, к его окончанию прикреплена насадка с электродом, который способен передавать небольшие импульсы, сила которых – 15-25 мА. Они представляют собой потоки тока, направленные на ткани сердца. Введение электрода через нос должно быть свободным и безболезненным для больного
Запрещено проводить анестезию носовой или ротовой полостей, поскольку важно знать об ощущениях больного во время процедуры
Благодаря попаданию импульсов на поверхность сердечной мышцы выполняется стимуляция работы сердца. В начале исследования целесообразно использовать волны минимальной частоты, незначительно превышающие пороговый уровень. Это дает возможность отдифференцировать стимуляцию предсердий от стимуляции желудочков. После стимуляции проводится запись электрограммы, на которой могут появляться искомые аритмии. Затем инструментарий извлекается, и полученные результаты интерпретируются компьютером. Заключение и протокол исследования выдаются пациенту.

Проведение процедуры
Длительность процедуры составляет в среднем от 20 минут до часа. При этом пациент ничего не ощущает, кроме жжения в грудной клетке. Тахикардия, вызванная исследованием, как правило, проходит самостоятельно или с помощью медикаментов. У большинства людей проведение чреспищеводного исследования не сопряжено с какими-либо трудностями. Важнейшими особенностями данного метода являются низкая травматичность и минимальный риск осложнений. Поэтому количество его применения не ограничено.
Возможные осложнения
Хоть процедура достаточно проста в выполнении, возможны ситуации, когда возникают осложнения во время или после ее проведения. Они встречаются не часто, но врачи должны быть обязательно осведомлены о них. Могут возникнуть следующие ситуации:
- фибрилляция желудочков;
- инфаркт миокарда;
- внезапная коронарная смерть;
- введение инструмента в трахею вместо пищевода – связано с поспешными действиями специалиста во время проведения исследования;
- застревание электрода в полости носа – приводит к травматизации слизистой оболочки и потере электрода. Происходит, как правило, в момент извлечения по окончанию обследования;
Поэтому каждый специалист, выполняющий процедуру, должен уметь оказать неотложную помощь, а также провести комплекс реанимационных мероприятий.
Суть патологии
Сердце человека состоит из двух функциональных половин: верхней – это предсердия, и нижней – это желудочки.
В норме автоматическое возникновение импульсов, которые вызывают сокращение сердечной мышцы, происходит в самой верхней точке сердца – синусовом узле. Эти импульсы настолько сильные и частые, что поочередно проходят через все отделы сверху вниз, подавляя любые другие нервные возбуждения. Происходит синхронное сокращение (расслабление) предсердий, а затем желудочков. Пока первые напряжены, вторые расслаблены и наоборот.
При наджелудочковой экстрасистолии сердечная деятельность построена таким образом, что возбуждающие импульсы возникают не только лишь в синусовом узле: их генераторами становятся дополнительные (аномальные) очаги, расположенные в верхней половине сердца.
Возникновение внеочередного импульса заставляет сердце выполнить дополнительное сокращение, не дает сердечной мышце отдохнуть и наполниться кровью в тот момент, когда она должна быть расслабленна.
Если наджелудочковая экстрасистолия возникает часто (более 5–6 раз в минуту), то она:
- перераспределяет кровоток;
- нарушает кровообращение во всем организме, провоцирует сердечную недостаточность;
- перенапрягает и истощает миокард.
Только экстрасистолы, возникающие в синусовом узле до 5–6 раз в минуту – это вариант нормы. Если их частота такая же, но источником является дополнительный очаг в наджелудочковой зоне сердца – это патология. И хотя более 95% больных с одиночными желудочковыми экстрасистолами не имеют никаких симптомов, вероятность дальнейшего ухудшения течения крайне велика (60–70%).
Неспецифический аортоартериит молодых женщин или болезнь Такаясу
Эту болезнь с неизвестной этиологией еще называют синдромом дуги аорты или болезнью отсутствия пульса, однако ученые до сих пор так и не пришли к единому мнению, откуда же она берется. Предполагается, что стартовым механизмом в развитии болезни Такаясу служат различные аутоиммунные нарушения, однако то, что она имеет острую и хроническую формы, доказано достоверно. Заболевание имеет три разновидности (стенозирующая, аневризматическая, деформирующая) и характеризуется поражением всех слоев стенок аорты. Наиболее патологическим изменениям подвержены ветви дуги аорты, брюшная аорта и почечные артерии поражаются реже.
Острая фаза синдрома дуги аорты характеризуется:
- Слабостью, быстрой утомляемостью;
- Субфебрильной температурой;
- Тахикардией;
- Артралгией.
Эти симптомы часто вводят в заблуждение врачей, которые приписывают больному полиартрит, воспаление легких, плеврит, миокардит и перикардит. Настоящий диагноз действительно в начале болезни поставить трудно, это становится возможным лишь при появлении симптомов поражения какого-нибудь артериального бассейна. Однако от дебюта заболевания до вовлечения в процесс сосудов может пройти и 10 лет. Хроническому течению болезни Такаясу, как правило, сопутствуют артериальная гипертензия и хроническая сосудистая мозговая недостаточность, от степени которых будет зависеть продолжительность жизни больного. Обычно треть больных не доживает и до 35 лет, где 80% заболевших – женщины.
Диагностика болезни отсутствия пульса опирается на результаты ультразвуковой допплерографии, дуплексного сканирования и, конечно, ангиографии, которая и ставит заключительную точку в диагностическом поиске. Об активности воспалительного процесса судят по общему анализу крови, количественному уровню С-реактивного белка и другим иммунологическим пробам.
В острой стадии болезни для лечения применяют нестероидные противовоспалительные средства, иногда гормоны, антиагреганты и антикоагулянты. При затихании острых проявлений болезни неплохие результаты получают после оперативного вмешательства, которое позволяет восстановить кровоток в очагах ишемии в пораженных органах (головной мозг, почки, кишечник).
Чпэфи — суть процедуры, показания и противопоказания к проведению
Когда развиваются проблемы с сердцем, они требуют неотложного внимательного врачебного контроля. Человек, обратившись к кардиологу, не всегда сразу получает полную информацию о своем заболевании, сначала выполняется электрокардиография.
В некоторых случаях могут потребоваться дополнительные исследования.
Когда назначается ЧПЭФИ? В чем заключается суть этого обследования? Насколько оно достоверно? Понимание процедуры помогает человеку сохранять спокойствие и проявлять доверие к лечащему врачу.
Суть процедуры
ЧПЭФИ – это чреспищеводное электрофизиологическое исследование сердца. Его применяют с целью определить, в каком состоянии находится проводящая система сердца. Процедуру назначают в тех случаях, когда электрокардиограмма не дала полной информации.
Проведение чреспищеводного ЭФИ сердца эффективно для определения типа аритмии и подбора подходящего лечения. Это современный неинвазивный (чаще всего) метод достоверной диагностики.
Виды ЭФИ
ЭФИ сердца может быть инвазивным и неинвазивным. Чаще всего применяется именно неинвазивный метод, так как после него не нужно восстанавливаться, пациенты лучше его переносят, и сам процесс менее затратный.
Если чреспищеводное исследование проводится инвазивным путем, то через бедренную вену в кардиальную полость вводится специальный электрод. Затем прибор отслеживает, как сердечная мышца проводит электрические импульсы.
В то же время наибольший лечебный эффект достигается при применении инвазивного способа. Дело в том, что во время процедуры стимулируются все отделы сердца. При неинвазивном этот эффект достигается исключительно в отношении левого желудочка. В то же время при серьезных патологиях негативные последствия практически исключены при неинвазивном ЧП ЭФИ исследовании.
Подготовка и проведение процедуры
Как проводится обследование сердца через пищевод, и как лучше всего подготовить себя к этой процедуре?
Важно! От правильной подготовки к мероприятию зависит достоверность полученной информации. Поэтому важно не пренебрегать этими простыми рекомендациями
Какие меры стоит предпринять?
- Отменить антиаритмические препараты.
- Прекратить применение лекарств из группы нитратов.
- Не принимать пищу в день проведения обследования до процедуры.
- Избегать в этот день кофе, алкоголя, курения и чая.
Антиаритмические препараты действуют разный промежуток времени. Для большинства таких лекарственных средств достаточно 5-7 дней перерыва в приеме, чтобы в организме не осталось и следа от них. Если принимался «Кордарон», его использование прекращают минимум за 3 недели до предполагаемого обследования сердца.
Нитраты отменяют на 2-3 дня. Однако это правило касается лишь системного применения медикаментов. Если препарат нужен для экстренного купирования боли или спазма коронарных сосудов, как при стенокардии, применение средства допускается.
Что брать с собой
На обследование потребуется взять с собой:
- простыню,
- чистое полотенце,
- амбулаторную карту,
- результаты предыдущих обследований.
ЧПЭФИ начинается с осмотра лечащего врача. Проводится проверка с целью убедиться в отсутствии противопоказаний к проведению процедуры. Длительность такого обследования – не более 30 минут, результаты врач-диагност выдает сразу.
Показания к проведению процедуры
Процедуру назначают при таких диагнозах:
- брадикардия, вызванная слабостью синусового узла,
- тахикардия,
- наджелудочковая тахиаритмия.
Внимание! Проведение процедуры показано перед установкой кардиостимулятора и для мониторинга эффективности медикаментозной терапии при лечении аритмических заболеваний
Противопоказания к процедуре
Есть ряд диагнозов, при которых проведение чреспищеводного исследования сердца запрещено:
- инфаркт миокарда,
- стенокардия,
- острый коронарный синдром,
- аневризмы,
- пороки сердца,
- сердечная недостаточность,
- геморрагический инсульт,
- лихорадка.
Помимо вышеописанных противопоказаний, проводить такую диагностику не представляется возможным при опухолях и стриктурах в области пищевода.
Диагностика сердечных заболеваний помогает определить патологию на ранней стадии и подобрать эффективное лечение. Только врач может расшифровывать результаты обследования и назначать дополнительные процедуры.
Загрузка…
Провоцирующие факторы и прогнозы
Вызванное различными причинами нарушение работы синоатриального узла приводит к формированию ИВР. На функционирование синусового узла влияют такие заболевания и остро возникшие состояния:
- миокардит – воспалительный процесс, который затрагивает сердечную мышцу;
- ишемия сердца, приводящая к кислородному голоданию здоровых волокон миокарда;
- вегетативные дисфункции и нарушение регуляции;
- кардиосклероз – диффузный или сформировавшийся вследствие инфаркта;
- дисбаланс гормонов в организме;
- нарушенное функционирование надпочечников или щитовидной железы;
- острый коронарный синдром в виде инфаркта миокарда;
- тампонада сердца – накопление жидкости в перикарде и сдавление полостей сердца;
- существенная кровопотеря, особенно при продолжающемся кровотечении.
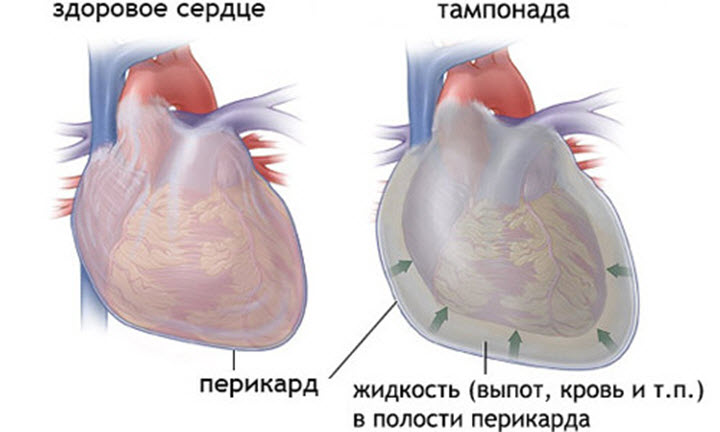
Тампонада сердца
Лечащий врач может определить прогноз, учитывая заболевание, которое привело к желудочковому ритму, симптомы и общее состояние больного. Прогноз будет благоприятным, если ИВР является единственной патологией и не приводит к иным нарушениям деятельности сердца. Поздняя диагностика и лечение, не компенсирующее тяжесть состояния, значительно уменьшают шансы на хороший исход заболевания.
Врожденные аномалии аорты
Аорта самая большая и самая главная артерия у человека. Она также как и сердце, может иметь врожденные пороки или приобрести патологию в процессе жизни, которые существенно повлияют на ее деятельность, поэтому работа ее станет отнюдь не безупречной. К аномалиям строения аорты относятся:
Коарктация аорты
Коарктация аортыоткрытый протоксеть коллатералей
А вот коарктация аорты с закрытым протоком даже не всегда прослушивается при аускультации, поэтому бывает не диагностируемой. Молодые люди мужского пола с такой аномалией и в армию иной раз попадают. Однако клинические проявления заболевание все же имеет:
- Головная и сердечная боль, возникающая после повышения артериального давления;
- Тяжесть в нижних конечностях и быстрая утомляемость их при малейшей нагрузке;
- Мышечная гипотрофия ног и гипертрофия верхней части туловища;
- Повышение артериального давления и усиление пульса на руках;
- Гипотония и ослабление пульса на нижних конечностях.
Часто такой порок первым замечает врач-рентгенолог, кардиолог же коарктацию определяет по:
- Выраженной пульсации шеи и надключичных пространств;
- Пульсации в яремной ямке и атлетизму в плечевом поясе;
- Пульсации под паховой связкой (бедренная артерия);
- Невозможности измерения артериального давления на нижней конечности;
- Результатам ультразвукового исследования.
Больным с коарктацией аорты показано оперативное лечение и чем быстрее, тем лучше. Самым оптимальным периодом для такой операции является детский возраст, который обеспечивает восстановление кровотока и полную реабилитацию.
Извитость аорты
Врожденная извитость дуги аорты (баклинг, кинкинг) является довольно редкой врожденной аномалией. Отличительные черты порока:
- Патологическое строение стенки аорты;
- Перегибы и извитость дуги аорты.
Заподозрить патологию можно с помощью дуплексного сканирования, а подтвердить диагноз поможет ангиографическое исследование.
Частой аномалией строения стенки аорты (выпячивание) является аневризма, однако врожденной она бывает редко, а формируется, в основном, под воздействием других заболеваний.
№6 [Педиатрическая фармакология, 2015]
В журнале «Педиатрическая фармакология» можно ознакомиться с клиническими рекомендациями, основанными на принципах доказательной медицины, и особенностями применения лекарственных и вакцинных средств у детей. Получить исчерпывающую информацию о воздействии лекарственных средств на плод, о проводимых в нашей стране фармако-экономических исследованиях, а также о наиболее нерешенной проблеме детской фармакологии – проведении клинических исследований, их правовых и этических аспектах. Кроме того, авторам, членам редакционного совета, ведущим рубрики, читателям предоставляется возможность принять участие в научной дискуссии на страницах журнала по опубликованным материалам, а также предложить свою тему для обсуждения, представив результаты собственного исследования, не согласующиеся с общепринятыми данными.
Журнал предназначен практикующим педиатрам, детским врачам, специализирующимся в различных областях педиатрии, а также организаторам здравоохранения, руководителям учреждений здравоохранения всех уровней – специалистам, которые принимают реальные решения, определяющие спектр лекарственных средств и объем их закупок.
Чреспищеводное электрофизиологическое исследование (ЧПЭФИ) ЧПЭФИ и вагусные приемы выполняли в кабинете Перед выполнением ЧПЭФИ антиаритмические препараты отменяли не менее чем за 5 периодов полувыведения, ЧПЭФИ проводили утром натощак, не менее чем через 3 ч после приема пищи. ЧПЭФИ, в первую очередь, выполнялось в диагностических целях, для верификации СВТ у детей с жалобами В 17 лет выполнено диагностическое ЧПЭФИ.
Предпросмотр: Педиатрическая фармакология №6 2015.pdf (0,1 Мб)
Суть явления
Передача нервных импульсов в сердце каждого здорового человека осуществляется через проводящую систему. Главным генератором этих импульсов выступает ушко правого предсердия, где расположен синусовый узел. Далее путь лежит через волокна Пуркинье и пучок Гиса, по которым нервный импульс поступает в волокна желудочков.
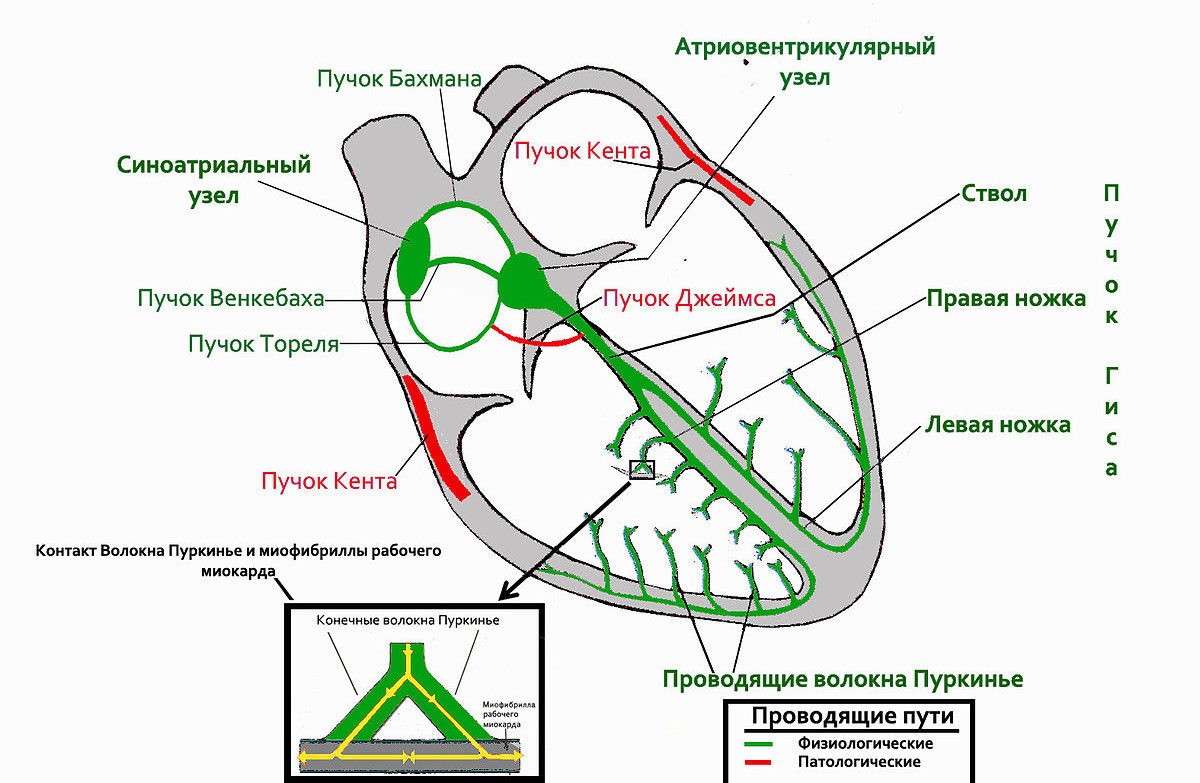
Проводящая система сердца
Несмотря на то, что такое распространение импульсов обеспечивает удовлетворительную работу сердца, встречаются состояния, при которых это становится затруднительным. Различные патологические процессы в организме приводят к тому, что синусовый узел не справляется с инициацией возбуждения. Тогда процесс запуска импульсов в сердце значительно изменяется.
Работу сердца как главной мышцы человеческого организма необходимо сохранить, и для этого возникают ритмы, компенсирующие ослабленный очаг. Эти ритмы носят название эктопических. Медицинский термин «эктопия» в переводе с греческого означает «смещение, изменение места привычного пребывания».

ПЭР
Чтобы определить, откуда идут нервные импульсы и какая область миокарда в данный момент запускает сердечный ритм, необходимо провести запись ЭКГ. По соотношению зубцов R к желудочковым комплексам QRS определяют, как возбуждение движется по предсердиям.
Ниже представлены электрокардиографические критерии разных вариаций сердечного ритма:
- Синусовый. При нем во II стандартном отведении до каждого QRS появляются характерные зубцы H над изолинией; все зубцы P присутствуют в каждом отведении, они постоянные и не отличаются формой. Все последующие варианты являются несинусовыми и, соответственно, представляют собой отклонение от нормы.
- Предсердный. Идет от нижележащих участков предсердий и характеризуется зубцами Р, расположенными под изолинией и идущими перед всем желудочковым комплексом; за каждым Р следует неизменный комплекс QRS.
- Атриовентрикулярный. На ЭКГ не появляются привычные зубцы P, они могут присоединяться к неизмененным QRS либо находиться под изолинией, идти следом за нормальными комплексами QRS.
- Идиовентрикулярный ритм. Это экстрасистолический ритм из желудочков. Характерно для него медленное (реже 40 ударов за минуту) сокращение желудочков; на электрокардиограмме регистрируется уширение QRS (более 0,16 с) и деформирование комплексов; зубцы P идут вне зависимости от комплексов QRS.
Специфика метода ЭФИ и его разновидности
Суть метода состоит в стимуляции сердечной деятельности с целью выявления патологического ритма, который при обычном однократном электрокардиологическом исследовании и суточном мониторировании не был обнаружен. С помощью аппарата в организм подаются электрические импульсы, которые ведут к физиологической тахикардии. При полученной таким образом работе сердца достаточно легко обнаружить источник нарушение.
Существует два метода ЭФИ:
- неинвазивный – чреспищеводное ЭФИ;
- инвазивный – эндокардиальное и эпикардиальное ЭФИ.

Инвазивный метод
Рассмотрим конкретнее, что же это такое:
-
Чреспищеводная электростимуляция (ЧПЭС) подразумевает введение специального электрода в просвет пищевода. Стимуляция сердечной деятельности достигается благодаря непосредственной близости передней стенки пищевода к левому предсердию. Это позволяет регистрировать деполяризацию предсердий, иногда неразличимую в обычных отведениях. Данный метод отличается низкой травматичностью и невысокой себестоимостью. Однако диагностические возможности его уступают инвазивным методам.
-
Проведение эндокардиального инвазивного ЭФИ включает в себя введение электрода через бедренную и полую вены непосредственно в полость желудочка или предсердия. Эпикардиальная стимуляция может выполняться только через наружную стенку сердца во время полостной операции.
Таким образом достигается учащение ритма. Данные методы требуют наличия в клинике современной аппаратуры, достаточного финансового обеспечения и являются рискованными ввиду частого развития осложнений. Однако эти диагностические мероприятия дают возможность врачу стимулировать не только левое предсердие, а и желудочки, контролируя таким образом желудочковые аритмии.