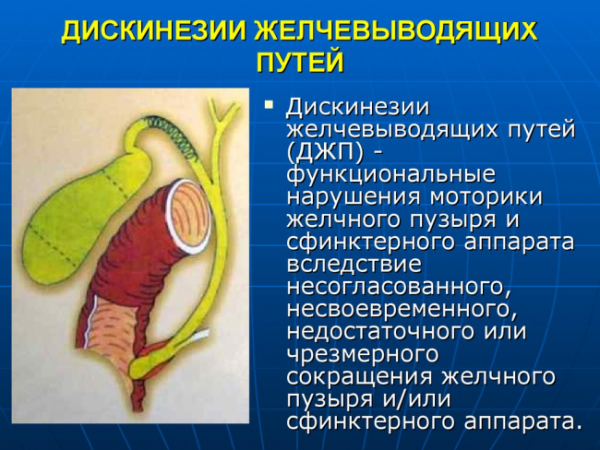
Гипомоторная дискинезия желчного пузыря
Содержание:
- Первая помощь при приступе в домашних условиях
- Диагностика патологии
- Симптомы и типы дискинезии желчного пузыря
- Что такое дискинезия и её виды
- Диагностика, диета и медикаментозное лечение
- Образ жизни и профилактика
- Как работает билиарная система?
- Симптомы дисфункции желчного пузыря
- Дисфункция – что это такое?
- Лечение
- О дисфункции билиарного тракта у детей
- Причины и факторы риска
- Механизм образования желчи
- Этиология и патогенез
- Что провоцирует болезнь, группа риска
- Причины и симптоматика заболевания
- Причины возникновения
- Лечебные мероприятия
- Классификация
- 1 Нарушение моторной функции желчного пузыря
- Образ жизни и профилактика
- Профилактика ДСО
- Как лечить дискинезию
- Фитотерапия и народные методы
- Причины развития
- Как возникает гипокинезия?
- Типы дискинезии желчевыводящих путей
Первая помощь при приступе в домашних условиях
Правила оказания первой помощи пациенту при приступе на фоне имеющегося холецистита или панкреатита будут отличаться. При воспалении желчного пузыря, то есть дисфункции сфинктера Одди по билиарному типу надо принять лежачее положение, выпить спазмолитик и приложить на очаг болезненности холодный компресс. Если поражение протекает по панкреатическому типу. Применяются те же приемы, но больной может принимать положение тела, в котором ему удобно.

Следует помнить, что обратиться к врачу и пройти обследование следует обязательно, в противном случае избежать необратимых последствий не получится. В первые 2-3 дня после приступа надо соблюдать голодный режим, после допустимо введение в рацион щадящих блюд в ограниченных количествах.
Диагностика патологии
Посетить врача гастроэнтеролога требуется при появлении расстройств пищеварения, тяжести в правом боку, тошноте. Цель: выявить причину патологии, определить вид терапии.
Методы, позволяющие диагностировать заболевание:
- сбор анамнеза (учитывается наследственность);
- осмотр пациента визуально и способом пальпации;
- клинические анализы (кровь, моча, кал) и биохимический анализ крови;
- инструментальные исследования (УЗИ, дуоденальное зондирование).
При визуальном осмотре у пациента наблюдается слабовыраженная желтизна кожи. Пальпация области эпигастрия вызывает умеренную или острую боль в зависимости от тяжести заболевания.
Клинический анализ крови покажет воспалительный процесс в организме. В моче появляются пигменты желчи. В кале исследование выявит наличие непереваренных жиров. Биохимический анализ подтвердит холестаз (повышен билирубин, щелочная фосфатаза).
Ультразвуковое исследование даст оценку размеров, функциональности билиарной системы. Процедуру делают 2 раза:
- натощак;
- после стимуляции желчеотделения (легкий завтрак).
В первом случае изучают величину, форму, положение пузыря. Во втором – оценивают степень опорожнения ЖП (коэффициент нормы 50%). Если объем органа сокращается менее чем наполовину, пациенту ставится диагноз гипотония. При зондировании проводится анализ моторики холецистиса, желчевыводящих путей, оценивается работа сфинктера Одди.
Симптомы и типы дискинезии желчного пузыря
В зависимости от тонуса стенок желчного пузыря и его протоков выделяют три формы дискинезии: гипертоническую (гипермоторную), гипотоническую (гипомотроную) и смешанную. Каждая форма имеет свои характерные симптомы.
Симптомы гипермоторной дискинезии желчного пузыря
- Боль острая, коликообразная, возникающая резко в правом подреберье. Провоцирующие факторы: стресс (наиболее часто), реже после погрешностей в питании (например, жирной пищи) или физической нагрузки. Приступ длиться около 20-30 минут. Боль нередко отдает в правое плечо и руку, а иногда иррадиирует в область сердца, имитируя приступ стенокардии.
- Пониженный аппетит развивается вследствие неравномерного поступления желчи в просвет тонкого кишечника (слишком большом или малом количестве) между приемами пищи.
- Понижение массы тела развивается при длительном течении заболевания из-за нарушения процесса переваривания и недостаточного всасывания белков, жиров, углеводов, витаминов и минеральных веществ.
- Тошнота и/или рвота возникает во время приступа (наиболее часто).
- Жидкий стул появляется либо во время приступа, либо вскоре после еды в периоде обострения.
- Симптомы нарушения в работе вегетативной нервной системы. Вне приступа — раздражительность, быстрая утомляемость, повышение артериального давления, ноющие боли в области сердца и другие. Во время приступа — учащенное сердцебиение, потливость, головная боль, выраженная общая слабость, повышенное артериальное давление.
Признаки смешанной формы
Симптомы, наблюдаемые при обеих формах дискинезии:
- Налет на языке может быть белым или с желтоватым оттенком (если имеется заброс желчи из 12 ПК в желудок, а из него — в ротовую полость). Больные могут предъявлять жалобы на жжение языка и притупление вкусовых ощущений.
- Желтушность кожных покровов и видимых слизистых оболочек (склеры). При этом, как правило, моча окрашивается в темный цвет, а кал становится бесцветным.
Что такое дискинезия и её виды
Дискинезия желчного пузыря – это болезнь (как правило, неинфекционного характера), при которой происходит нарушение моторной (по-другому – эвакуационной) функции этого внутреннего органа. Это мешает нормальному заполнению пузыря желчью, а также нарушает его сократительную функцию.
Женщины гораздо чаще заболевают этой болезнью, и связано это со спецификой их гормонального фона и общего строения женского организма. Зачастую дискинезия желчного пузыря развивается в период беременности.
Если говорить о доле дискинезии в общем числе заболеваний желчевыводящей системы, то она составляет около 12-ти процентов. Эта патология является функциональным нарушением, и морфологических изменений этого внутреннего органа не вызывает.
Кроме того, специалисты выделяют следующие виды этой патологии:
- гипотоническая;
- гипертоническая;
- гипокинетическая;
- гиперкинетическая дискинезия.
Гипотония – это понижение уровня сократимости желчного пузыря. Для этого вида данной патологии характерны затрудненное желчевыведение и сложности с накоплением желчи.
Для гипертонии наоборот, характерно резкое повышение мышечного тонуса. Такое усиление сократимости также нарушает нормальное желчевыделение, поскольку возникающий спазмы мышц стенок этого органа приводят к хаотичной работе сфинктеров.
Диагностика, диета и медикаментозное лечение
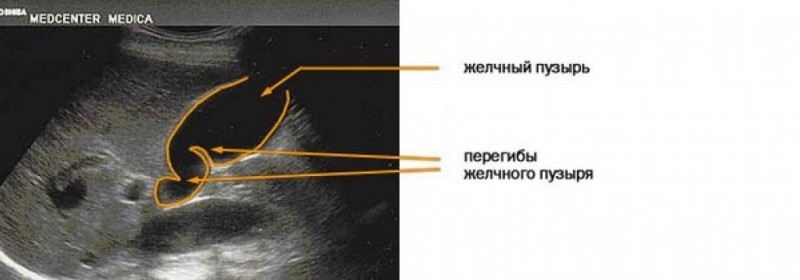
Наиболее щадящим методом диагностики (это важно при обследовании детей) является ультразвуковое исследование. При дисфункции по гипомоторному типу врач видит опущение желчного пузыря, увеличившегося в размерах
На гипермоторное расстройство укажет уменьшение размера органа, напряжение его стенки и постоянные сокращения.
Однако только результаты УЗИ не становятся показателем для постановки диагноза. Ведь в некоторых случаях эти же симптомы могут быть вызваны не функциональным нарушением, а единичной реакцией организма (особенно у детей). Поэтому необходимо провести дополнительно исследование кала вместе с мочой.
В сложных случаях понадобятся дуоденальное зондирование и холицистография, которые позволяют оценить моторную функцию желчевыводящей системы. Подтвердить диагноз помогут биохимические методы исследования, показывающие уровень холестерина, желчных кислот и билирубина.
Лечение дисфункции, в свою очередь, подразумевает щадящее питание. Оно аналогично диетстолу №5 и предполагает исключение из меню жирной пищи и острых блюд, копченостей, спиртного, лимонадов, томатного сока и кетчупов, едких приправ, в том числе чеснока и лука. Принимать пищу нужно в шесть приемов за день небольшими порциями. Большая часть рациона должна быть вегетарианской.
При гипермоторной дискинезии нельзя включать в меню продукты, вызывающие сокращение пузыря. Это баранина, свинина, насыщенные мясные, рыбные, грибные супы. Гипомоторное расстройство предполагает включение в рацион блюда с желчегонным действием: растительное масло, нежирные молочные продукты, капусту, свеклу, морковку, яблоки, яйца всмятку.
Лечение кишечных расстройств медикаментозными средствами назначается лишь в сложных случаях.
В период обострения при резких болях пищу лучше не принимать вовсе. Потом 10 дней кушать лишь измельченные, протертые блюда, запеченные фрукты и овощи. Соки и морсы нужно разбавлять водой. Исключите концентрированные соки, особенно овощные, а фруктовые и ягодные наполовину или на треть разбавляйте кипяченой водой.
Лечение фармацевтическими препаратами зависит от типа дискинезии. При гипокинетической дисфункции усилия медиков направлены на вывод желчи и уменьшение застойных явлений, а при гиперкинетической – на снижение сокращений.
К ним относятся «Холензим», «Дехолин», «Холецин», «Хологон», «Аллохол», «Лиобил», «Никодин» и «Цикловалон». Полезны комбинированные фитопрепараты
«Зифлан», «Холагогум». «Холафлукс», «Холосас», «Гепабене», «Курепар», «Хофитол», «Фламин», «Фуметере», «Танацехол».
Рекомендуются ферментные средства для улучшения пищеварения, например, «Фестал», «Мезим-форте».
Если человек страдает от дискинезий обоих видов одновременно, помогут «Мотилиум», «Церукал», «Но-шпа». При сопутствующем воспалении медики могут посоветовать применять антидепрессанты («Амизол», «Эливел», «Коаксил», «Саротен» и подобные), а также «Кетанов», «Амбене», «Мовалес», «Анорипин».
Образ жизни и профилактика
Пациенту стоит отказаться от всех вредных привычек, бросить курить и пить алкоголь
Надо уделить внимание укреплению иммунитета, отдать предпочтение правильному питанию и контролировать свой рацион
Больной должен заниматься спортом ежедневно, делать простые гимнастические упражнения, потому что малоподвижный образ жизни приводит к нарушению процессов кровообращения. Необходимо нормализовать состояние нервной системы. Пациент должен понимать, что диету придется соблюдать на протяжении всей жизни. Пищу надо есть медленно, сформировать полезные привычки. Питание должно быть дробным, порции — небольшими.
Как работает билиарная система?
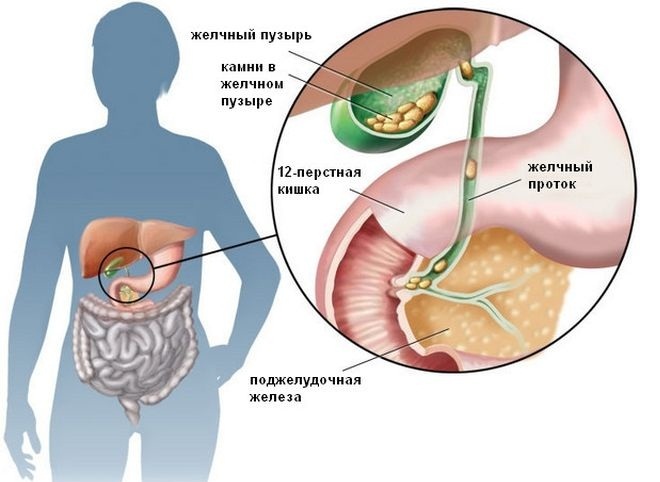
Желчный пузырь – орган, полый внутри и с гладкими мышечными тканями снаружи. В его строении есть сфинктеры, благодаря которым осуществляется выброс желчи. Синтез этого вещества осуществляется печенью и переходит по желчным протокам в накопитель, пузырь. При употреблении еды человеком происходит выброс накопленной желчи в двенадцатиперстную кишку, последовательное сокращение и открытие сфинктеров, протоков. Все протоки переходят в главный проток, холедох. У него есть специфический сфинктер Одди, отвечающий за процесс выброса желчного секрета в тонкий кишечник.
Желчь организму необходима для расщепления поступаемых жиров. Капля жира при обработке желчью расщепляется на тысячи мелких образований, что называется эмульгацией. Желчный секрет называется также эмульгатором системы жизнедеятельности, веществом поверхностно-активного типа.
Симптомы дисфункции желчного пузыря
Клиническая картина патологии разных типов имеет значительные отличия. Гипертоническая форма в стадии обострения выражается приступом схваткообразных болей, которые провоцируются резким сокращением стенок желчного пузыря и спазмом сфинктеров.
Из правого подреберья боль отдает в подлопаточную область и плечо справа. Спровоцировать желчную колику может стрессовая ситуация, обильный прием пищи, интенсивная физическая нагрузка. Одновременно с болью возникают проявления диспепсии (тошнота, рвота), а также расстройство стула (запор или понос).
Ремиссионный период сопровождают следующие симптомы дискинезии желчевыводящих путей:
- кратковременные болевые ощущения в области пупка, печени, желудка;
- частый пульс, пониженное давление;
- раздражительность, бессонница;
- головная боль, обильное потоотделение.
При нажатии в области правого верхнего квадранта появляется сильная боль с максимальной интенсивностью в проекции желчного пузыря.
Проявления билиарной дискинезии с дисфункцией по атоническому типу характеризуются хронической ноющей болью в правом подреберье, которая сопровождается ощущением тяжести и дискомфорта.
При сильных стрессах или погрешностях в диете, появляется:
- горький привкус во рту;
- отрыжка, тошнота;
- метеоризм, снижение аппетита;
- расстройство стула;
- не сильная болезненность при нажатии на область желчного пузыря.
У взрослых с дискинезией желчевыводящих путей отмечается резкая смена настроения. Они становятся раздражительны, плаксивы, быстро утомляются.
При затяжном течении дискинезии застой желчи становится привычным явлением. В результате нарушается баланс между компонентами секрета, появляются идеальные условия для камнеобразования. Наличие конкрементов отражается на здоровье пациента следующими признаками:
- желтый цвет кожи и глазных яблок;
- осветление кала, потемнение мочи;
- зуд кожных покровов.
Постепенно к общей симптоматике присоединяются проявления желчнокаменной болезни, стремительное развитие которой грозит удалением желчного пузыря.
Дисфункция – что это такое?
Дисфункция (дискинезия) желчного пузыря – это функциональное заболевание билиарной системы человека. Она характеризуется изменениями моторики желчного пузыря – либо орган сокращается слишком слабо, либо наоборот, слишком интенсивно, а мышечные ворота не могут и не успевают раскрыться на соответствующую ширину. Также болезнь является следствием десинхронизации работы мышечных ворот (сфинктеров) с мышечной оболочкой самого желчного пузыря.
Вышеописанные нарушения приводят к застою желчи, её недостаточному выделению в двенадцатиперстную кишку, развивается холестаз. Пища не проходит полную ферментную обработку (желчь участвует в усвоении сложных жиров, разлагая их на более простые составляющие), организм не получает всех необходимых ему питательных веществ.
Дискинезию желчного пузыря классифицируют по характеру нарушений:
- Дискинезия по гипомоторному типу – если тонус желчного пузыря понижен.
- Дискинезия по гипермоторному типу – если тонус желчного пузыря повышен.
Лечение
Главная задача врачей – это остановить развитие заболевания, и стабилизировать состояние больного. Чаще всего для этого применяют постельный режим, эмоциональный комфорт и покой. Максимально стараются убрать любые психоэмоциональные раздражители, особенно если это касается дисфункции желчевыводящей системы у детей.
Кроме медикаментозного лечения, такого больного садят на специальную диету, которая позволит желчи не застаиваться и вовремя опорожнять все возможные протоки. Для этого режим питания дробят на 5-6 приемов пищи, которые предусматривают небольшие порции. Самый последний прием еды должен происходить непосредственно перед сном, чтобы желчь разгонялась даже в ночное время суток. В качестве основных продуктов выступают мясные, рыбные, грибные блюда, с большим количеством природных жиров. Допустимы также яйца и бульоны, особенно если речь идет о лечении детей.
Медикаментозно убрать дисфункцию помогают холеспазмолитические препараты, которые могут приниматься как внутримышечно, так и в виде таблеток и капсул. Чаще всего врачи назначают атропин сульфат, бесалол, метацин, эуфиллин, платифиллин. Препараты могут иметь совершенно разные дозировки и применятся как до еды, так и после нее. Если речь идет о лечении детей, то здесь препараты и их дозировка могут существенно отличаться от взрослого режима. При сильных болевых симптомах, врач может выписать обезболивающие препараты, в частности, ношпу, папаверин, никошпан, папазол.
Лечение дисфункции может проходить и более щадящими методами, а именно лекарственными препаратами и средствами, которые состоят из растительной среды и трав. Такой подход к часто используется и в народной медицине, особенно когда речь идет о дисфункции у детей. Для этого подбирают зверобой, валериана, арнику, мяту, шалфей, мелису, календулу, ромашку, чабрец, спорыш, розу, подорожник, чистотел, лен, одуванчики, хмель, укроп, крапиву и многие другие доступные природные компоненты. Довольно часто травы используют для заваривания вместе со стеблями и корешками, это позволяет усилить эффект их лекарственных действий.
При дисфункции покой и лежачий режим нужно соблюдать только первое время. Дальше врачи рекомендуют постепенно вводить активные и двигательные движения, ходьбу, прогулки на свежем воздухе. Для возобновления правильной работы желчевыделительной системы, необходимо ввести в свой рацион определенное количество природных жиров натурального происхождения. Лучше всего если это будет домашняя сметана, масло или сливки.
Положительный эффект дают сытные наваристые бульоны или уха. При этом не стоит ограничиваться только мясными продуктами, рыба или грибы отлично подойдут для приготовления первых блюд для такого больного. Если дисфункция имеет острую форму, то несколько недель во время лечения рекомендуют употреблять чайную ложку растительного масла перед едой. Если больного одновременно с этим мучают запоры, нужно включить в рацион определенное количество свежих овощей: кабачки, зелень, морковь, перец. Положительный эффект могут дать и отруби, которые готовят путем настаивания в горячей кипяченой воде.
В среднем процесс восстановления может составить 24 дня у взрослых и 14 у детей. При этом нужно четко следовать всем рекомендациям врачей, соблюдать определенную диету, принимать лекарственные желчегонные препараты, пить настои из натуральных трав. При проблемах с кишечником и дисбактериозом, дополнительно могут назначаться такие препараты, как гепабене и хилакфорте.
Лечение дисфункции желчного пузыря может также включать определенные физиотерапевтические методы и процедуры. Для этого задействуют всё возможное, чтобы избавить больного от спазмов, воспалений, улучшить его кровоток, восстановить все процессы в организме. Это может быть СВЧ-терапия, диадинамические токи, прогревания парафином, электрофорез, гальванический воротник. Часто больному назначают специальные хвойные ванны, циркулярный или струйный душ. Принимать такие водные средства нужно как минимум по 30-40 минут, пройдя полный курс, состоящий из 10-15 процедур.
О дисфункции билиарного тракта у детей
Первичная дисфункция билиарного тракта у детей, чаще всего, возникает вследствие врожденных аномалий желчного пузыря (его стенок, протоков, сфинктерного аппарата). У детей первичную дисфункцию билиарного тракта может вызвать:
- Атрезия и гипоплазия желчного пузыря;
- Киста желчного пузыря;
- Сегментарное расширение желчных протоков;
- Врожденные пороки желчного пузыря (удвоение, дивертикулы, фиксированные перегибы, агенезия, перетяжки, гиперплазия);
- Пороки сфинктерного аппарата (вследствие врожденного фиброза).
Вторичные дисфункции билиарного тракта у детей возникают в результате:
- Патологий гастродуоденальной области;
- Хронических холециститов и холангитов;
- Заболеваний поджелудочной железы;
- Опухолей желчевыводящих путей или поджелудочной железы;
- Психоэмоциональных расстройств.
Как показывают данные медицинской статистики, в 97% случаев дисфункция билиарного тракта образуется у тех детей, которые имеют гастродуоденальные патологии.
Основные симптомы дисфункции билиарного тракта у детей:
- Коликообразные боли в правом подреберье, в области правой лопатки;
- Боль усиливается при глубоком вдохе;
- Боль усиливается при физической нагрузке, при неправильном питании, во время стрессовых ситуаций;
- Ребенок становится раздражительным;
- Появляется повышенная потливость;
- Быстрая утомляемость;
- Появляются головные боли и тахикардия;
- Появляется тошнота, вздутие живота, горечь во рту, запоры.
Причины и факторы риска
Дисфункция желчного пузыря возникает на фоне:
- нарушения в графике приема пищи, нерегулярное питание;
- потребление жирной пищи в избыточном количестве;
- злоупотребление вредными продуктами (чипсами и сухариками, газированными напитками и жевательной резинкой;
- заражение организма паразитами;
- проблемы с пищеварением, гастрит и язвенная болезнь желудка, двенадцатиперстной кишки;
- острые интоксикации организма;
- поражения кишечника разного характера;
- долго принимаются некоторые медикаментозные препараты.
У взрослых
Основные причины следующие дискинезии:
- генетическая предрасположенность больного к развитию заболевания билиарного тракта;
- употребление пищи с высоким содержанием холестерина;
- воспаления, протекающие в желчевыводящих путях;
- наличие избыточной массы тела;
- использование пероральных контрацептивов женщинами;
- синдром нарушенного всасывания питательных веществ;
- период беременности, особенно поздние сроки;
- хроническое течение холецистита.
Женщинам в период вынашивания плода надо проходить регулярное обследование органов ЖКТ. Обязательно сдавать кровь для своевременного обнаружения изменений. Это касается не только группы риска.
Дискинезия у детей
Причины дискинезии у детей другие. К их перечню относят:
- нарушение регуляции сокращения и расслабления желчного пузыря и его сфинктеров;
- заброс желчи в кишечник;
- перенесенные перинатальные осложнения (гипоксия, асфиксия, родовая травма);
- аномальное строение желчного пузыря и протоков;
- нарушенный отток желчи;
- перенесенные инфекционные заболевания в детском возрасте;
- хронические процессы инфекционного характера;
- поражение гельминтами (лямблиоз, аскаридоз).
У детей в возрасте старше 1 года повышается вероятность развития дискинезии на фоне вегетососудистой дистонии, периодических неврозов, серьезных психоэмоциональных нагрузок и гиподинамии.
Механизм образования желчи
Выделение желчи из ЖП регулируют следующие нейрогуморальные факторы:
- Висцеральная нервная система (ВНС) регулирует функциональность многих органов. Когда блуждающий нерв активируется, происходит сокращение ЖП и расслабление сфинктера Одди. Когда нарушается функциональность ВНС, этот процесс нарушается.
- Гормоны кишечника вырабатываются пищеварительными органами во время еды. Холецистокинин провоцирует сокращение ЖП и расслабление сфинктера Одди.
- Нейропептиды – это разновидность молекул протеина, которые образуются в ЦНС и периферической нервной системе и обладают свойствами гормонов. Они предотвращают сокращение ЖП.
Эти факторы взаимодействуют между собой и провоцируют сокращение мышц ЖП во время еды, повышение в нём давления. Как следствие, происходит расслабление сфинктера Люткенса, и печёночный секрет поступает в проток пузыря. Потом она поступает в общий желчный канал, а затем через сфинктер Одди в ДПК. При возникновении болезни этот механизм нарушается.
Под воздействием желчи пепсин в ДПК теряет свои свойства. Кроме того, печёночный секрет провоцирует расщепление и всасывание жиров, улучшает моторику тощей кишки, повышает аппетит, активирует выработку слизи и гормонов кишечника.
Этиология и патогенез
Ритмическая активность желчного пузыря и его сфинктеров, состояние протоков регулируются вегетативной нервной системой. Преобладание тонуса блуждающего нерва способствует возбуждению моторики (гиперкинезия) желчного пузыря и гипотонии (недостаточности) сфинктерного аппарата. Преобладание тонуса симпатической нервной системы угнетает моторику пузыря (гипокинезия) и вызывает спазм сфинктеров. По сути, одним из основных патогенетических механизмов формирования дискинезии является вегетоневроз, приводящий к дискоординации сокращений желчного пузыря и сфинктерного аппарата.
Вторым механизмом формирования дискинезии считается гормональный. В регуляции желчеотделения большую роль играют гормоны, преимущественно интестинальные: гастрин, холецисткинин, секретин. Гормоны гипофиза усиливают сократительную деятельность желчного пузыря и расслабляют сфинктер Одди; в противоположность им глюкагон, кальциотонин, антихолецистокинин тормозят моторику желчного пузыря. В физиологических условиях процессы торможения и возбуждения саморегулируются. Неблагоприятные факторы, влияя на вегетативную нервную систему и гормональную регуляцию, приводят к нарушениям моторики, которые легко возникают на фоне отягощенной наследственности.
Дискинетические изменения желчного пузыря проходят этапы развития от гипер- до гипокинезии с развитием застоя желчи – холестаза. В начале заболевания превалируют гиперкинетические формы дискинезии желчного пузыря, а при длительном течении из-за дисбаланса адаптивных возможностей двигательная и секреторная функции желчного пузыря снижаются и преобладают гипокинетические дискинезии. Моторные дисфункции нарушают печеночно-кишечную циркуляцию желчи и ее компонентов, изменяя физико-химические и бактериостатические свойства желчи.
Факторами, способствующими развитию дискинезий, являются нарушения режима питания, переедание, насильственное кормление, злоупотребление жирной или острой пищей, гиподинамия, инфекционные заболевания (шигеллез, сальмонеллез, вирусный гепатит), аллергический диатез, отягощенная наследственность. Значительную роль играют особенности центральной и вегетативной нервной системы, неблагоприятный психологический климат в коллективе или семье (стресс, нервные перегрузки).
Дисфункции билиарного тракта в зависимости от вызвавшей их причины делят на первичные и вторичные. В основе первичных дискинезий лежат функциональные изменения билиарного тракта вследствие нарушений нейрогуморальных механизмов регуляции моторики желчного пузыря на фоне невроза (вегетоневроза) или дисгормоноза. Первичные дисфункции желчного пузыря и сфинктера Одди, протекающие самостоятельно, встречаются относительно редко – в 10-15% случаев.
Вторичные дискинезии возникают рефлекторно по типу висцеро-висцеральных рефлексов и сопутствуют многим заболеваниям пищеварительного тракта, а также системным заболеваниям – диабету, миотонии, гормональным расстройствам. В возникновении дискинезий определенную роль играет содружественность сфинктерных нарушений, проявляющихся не только нарушениями моторики желчного пузыря и сфинктерного аппарата, но и гастроэзофагеальным и дуоденогастральным рефлюксами.
Что провоцирует болезнь, группа риска
Становится понятно, что развитие дисфункции сфинктера Одди тесно связано с мышечной дискинезией и стенозом. Часто патология протекает сочетанно с органическими и функциональными расстройствами. Прогрессирует независимо от возраста больного, диагностируется у детей, но основное число пациентов – взрослые люди, в возрасте старше 50 лет. К перечню органических причин относят воспалительные процессы, рубцовые и фиброзные изменения в ДПК.
Основные функциональные причины дисфункции сфинктера Одди:
- болезни печени и билиарного тракта;
- сахарный диабет с декомпенсацией;
- гастрит и другие болезни органов пищеварения;
- панкреатит, повышенный тонус кишечника;
- продолжительный прием гормональных препаратов и комбинированных пероральных контрацептивов женщиной;
- прием средств снижающих тонус гладкой мускулатуры;
- болезни надпочечников, их недостаточность;
- аутоиммунные заболевания;
- серьезные нарушения в работе поджелудочной железы.
В группу риска развития дисфункции попадают люди в возрасте старше 30 лет, перенесшие удаление желчного пузыря с сохранением желчных протоков. Вероятность возрастает, если пациент постоянно контактирует со стрессами, неправильно питается, нарушает диету.
Причины и симптоматика заболевания
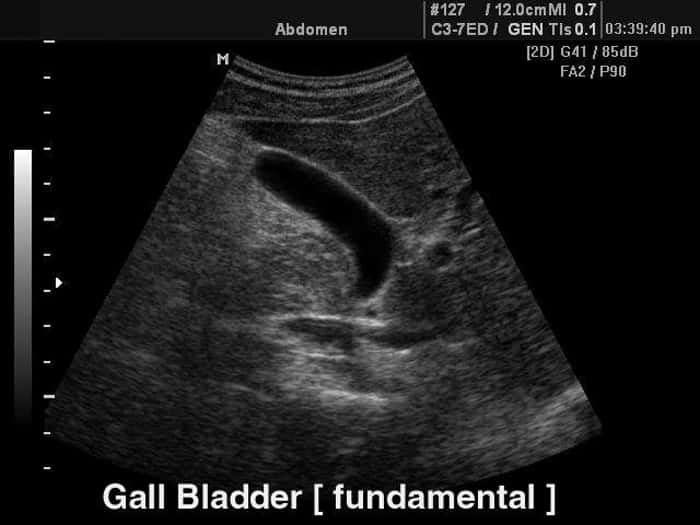
К нарушению функционирования этого органа могут привести:
-
- гормональные сбои, особенно у женщин в период беременности, климакса или перед менструацией;
- излишнее увлечение диетами;
- чрезмерная любовь к жирному, острому, соленому, копченому;
- ожирение;
- стрессы, эмоциональные срывы;
- заболевания нервной системы;
- состояние после хирургического вмешательства;
- гиподинамия;
- инфекционные заболевания, в частности гепатиты и глистные инвазии;
- хронические недуги органов брюшной полости, включая наличие конкрементов в почках и желчекаменную болезнь, сахарный диабет.
Они локализуются под ребрами и возникают периодически, продолжаясь от 20 минут и больше. Боль обычно терпима и возникает из-за того, что затруднен выход желчи из пузыря. Чаще всего неприятные ощущения возникают после приема пищи или ночью.
Другие признаки дискинезии:
- горький привкус;
- подташнивание и даже рвота;
- ощущение раздутости брюшной полости;
- расстройства кишечника.
Дисфункция желчного пузыря подразделяется на два вида: гиперкинетическая (повышен тонус сфинктеров) и обратная ему гипокинетическая. По аналогии их называют нарушениями по гипермоторному или гипомоторному, гипертоническому или гипотоническому типу.
Симптомы, различающиеся у этих разновидностей недуга (дополнительно к общим):
| Дискинезия по гипотоническому типу | Дискинезия по гипертоническому типу |
| Почти постоянная боль ноющего характера в правой части брюшины; отрыжка, подташнивание, поносы, перемежающиеся с запорами; неприятное ощущение тяжести, особенно после плотного обеда. | Периодические болезненные ощущения в правом подреберье, отдающие в левую лопатку, запоры, тахикардия, сердечные спазмы, гипергидроз, нервозность, раздражительность. |
Симптомы заболевания аналогичны у детей и взрослых. Если они сопровождаются ознобом либо повышением температуры, возможно гнойное воспаление, следует немедленно вызвать врача.
У детей нарушение работы пузыря и желчевыводящих путей в основном происходит из-за вегето-сосудистой дистонии, неврозов, врожденных патологий, интоксикации организма. Чаще от недуга страдают подростки. У детей также может возникнуть смешанная форма дискинезии.
Причины возникновения
ДЖВП бывает первичным и вторичным. Стоит отметить, что патология редко возникает в виде отдельного заболевания. Первичный процесс могут вызвать следующие причины: нервное перенапряжение (при этом структурные изменения в органе не наблюдаются), нарушение режима питания: переедание, голодание, быстрые перекусы, злоупотребление жирным, жареным, малоподвижный образ жизни, мышечная слабость, недостаточность массы тела, аллергия, бронхиальная астма и другое.
Вторичный процесс возникает на фоне уже имеющихся заболеваний:
- заболевания пищеварительного тракта: гастрит, дуоденит, колит, язвенная болезнь;
- хронические заболевания брюшной полости и органов малого таза: аднексит, пиелонефрит, киста яичника;
- нарушение печени, желчного пузыря и желчевыводящих путей;
- бактериальные воспаления ЖКТ;
- лямблиоз;
- врожденные аномалии желчного пузыря;
- эндокринные нарушения.
Причиной дискинезии может стать нервное перенапряжение.
Лечебные мероприятия
Выполнение врачебных рекомендаций позволит ускорить процесс выздоровления. Больным необходимо соблюдать щадящую диету, пить достаточное количество жидкости в день и принимать назначенные медикаменты.
Всех больных с дисфункцией желчного пузыря условно делят на 3 группы:
- Пациентам не проводится медикаментозное и хирургическое лечение, показана диетотерапия.
- Пациентам дополнительно требуется лекарственная терапия.
- Пациенты нуждаются в операции – холецистэктомии и соблюдении диеты после неё.
Лечение сладж синдрома начинают с диетотерапии. Больным назначают диету № 5, запрещающую жирные продукты, копчености, кислые овощи и фрукты, алкоголь, острые и жареные блюда. Пищу следует варить, тушить или готовить в пароварке. Необходимо пить как можно больше жидкости — не менее 2 литров в день. Это может быть чистая негазированная вода, ягодные морсы, ромашковый или любой другой травяной чай, отвар шиповника.
В ежедневный рацион больных должны быть включены белковые продукты и блюда, богатые клетчаткой и стимулирующие работу системы пищеварения. Принимать пищу необходимо дробно – небольшими порциями, 5-6 раз в сутки. Ежедневный рацион должен быть сбалансирован по количеству основных нутриентов с ограничением холестерина.
Видео: о диете при обнаружении осадка в желчном пузыре у ребенка
Медикаментозное лечение:
- Гепатопротекторы, оказывающие желчегонное, холелитолитическое, гиполипидемическое, гипохолестеринемическое и иммуномодулирующее действие – «Урсосан», «Урсофальк», «Урсодез».
- Спазмолитики, обладающие миотропным и нейротропным действием – «Но-шпа», «Дюспаталин», «Папаверин».
- Анальгетики, оказывающие обезболивающее действие – «Спазган», «Кеторол», «Анальгин».
- НПВС, обладающие обезболивающим, жаропонижающим и противовоспалительным эффектами – «Нимесулид», «Ибупрофен».
- Желчегонные препараты с холекинетическим и холеретическим действием – «Холензим», «Аллохол», «Холосас».
- Противорвотные средства применяются при различных состояниях, сопровождающихся тошнотой и рвотой – «Церукал», «Мотилиум».
- Для борьбы с обезвоживанием — коллоидные и кристаллоидные растворы: «Цитроглюкосолан», «Реополиглюкин», «Ацесоль».
- Несолевые слабительные оказывает сильное желчегонное действие – «Бисакодил», «Фитолакс».
- При наличии воспаления – антибактериальные средства широкого спектра действия, чаще из группы фторхинолонов, аминогликозидов, цефалоспоринов, макролидов.
Когда больному не помогает компенсирующая терапия, назначается удаление желчного пузыря – достаточно частое хирургическое вмешательство. Существует два метода холецистэктомии: лапаротомический – путем проведения полостной операции и лапароскопический – через прокол в брюшине. Этот способ оперативного вмешательства применяется в последнее время намного чаще, что связано с его минимальным травматизмом, быстрой реабилитацией, отсутствием осложнений.
результат игнорирования сладж синдрома – развитие желчекаменной болезни и других осложнений, требующих оперативного лечения (удаления желчного пузыря)
Средства народной медицины, активно применяемые для лечения синдрома:
- Настой или отвар песчаного бессмертника оказывает мощное желчегонное и противовоспалительное действие.
- Морковный сок или отвар из морковных семян помогает справиться с симптомами болезни.
- Свежие ягоды брусники и отвар из сушеных ягод обладают холелитическим действием.
- Травы, улучшающие состав желчи и разжижающие ее: арника, девясил, аир, крапива, одуванчик, расторопша, пижма, чистотел, полынь, тысячелистник.
- Мятный и ромашковый чай оказывает спазмолитическое и тонизирующее действие на мускулатуру пузыря и желчевыводящих протоков.
- Инжир расщепляет избыточный холестерин и активизирует гладкую мускулатуру желчного пузыря.
- Настой кукурузных рыльцев и березовых листьев оказывает желчегонное действие.
Средства народной медицины являются вспомогательными и могут лишь дополнить базовое лечение синдрома. Применять их можно только после консультации с лечащим врачом.
Классификация
Расстройства билиарного тракта классифицируют по нескольким критериям. Формы разделяют в зависимости от места поражения, причины, нарушения моторной функции и нервной регуляции тонуса. Типы дискинезии ЖВП отражены в таблице 1.
Таблица 1. Классификация дискинезии ЖВП
| Параметры | Варианты |
| По этиологическому фактору |
|
| По локализации |
|
| По нарушению функции | Гипертонически-гиперкинетическая (гипертоническая):
Гипотонически-гипокинетическая (гипотоническая):
Диссоциированная |
| По течению |
|
| Стадии |
|
В клинической практике чаще пользуются упрощенными критериями, основанными на характеристике моторной функции.
1 Нарушение моторной функции желчного пузыря
Желчный пузырь — это небольшой полостной орган, расположенный рядом с печенью. Он имеет овальную мешковидную форму. Объем данного органа до 70 см³. Длина желчного пузыря у взрослых может достигать 14 см. Основное предназначение данного органа — накопление желчи. Это биологическая жидкость, которая участвует в процессе переваривания питательных веществ.
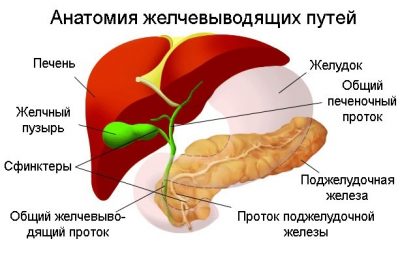
Образование ее происходит в печени. По общему желчному протоку она поступает в желчный пузырь, из которого периодически выделяется в просвет ДПК. Происходит это через некоторое время после приема пищи. Дискинезией желчного пузыря называется заболевание преимущественно неинфекционной природы, при котором нарушается моторная (эвакуационная) функция органа. При этом нарушается процесс заполнения пузыря желчью или его сократительная функция.
Женщины болеют этим заболеванием в 10 раз чаще в связи с особенностями гормонального фона и строения организма. Очень часто эта патология развивается во время беременности. На долю дискинезии в общем количестве заболеваний желчных путей приходится до 12%. Это функциональное нарушение. При дискинезии морфологические изменения органа отсутствуют.
Выделяют первичную и вторичную форму нарушения моторной функции. Различают также гипотонический, гипертонический, гипокинетический и гиперкинетический вид дискинезии желчного пузыря. Гипотония характеризуется снижением сократимости органа. Это проявляется затруднением выведения желчи и ее накоплением. При гипертонии мышечный тонус резко повышается. Это также приводит к нарушению отделения желчи, так как на фоне спазма мышц органа сфинктеры работают хаотично.
Образ жизни и профилактика
Пациенту стоит отказаться от всех вредных привычек, бросить курить и пить алкоголь
Надо уделить внимание укреплению иммунитета, отдать предпочтение правильному питанию и контролировать свой рацион
Больной должен заниматься спортом ежедневно, делать простые гимнастические упражнения, потому что малоподвижный образ жизни приводит к нарушению процессов кровообращения. Необходимо нормализовать состояние нервной системы. Пациент должен понимать, что диету придется соблюдать на протяжении всей жизни. Пищу надо есть медленно, сформировать полезные привычки. Питание должно быть дробным, порции — небольшими.
Профилактика ДСО
Четко определить перечень норм и правил, позволяющих предупредить развитие патологии невозможно. Надо придерживаться основных рекомендаций, направленных на оздоровление желудочно-кишечного тракта:
- полноценно питаться, в меню должны присутствовать фрукты, овощи, крупы;
- отказаться от употребления любого алкоголя и курения;
- питаться дробно, часто но небольшими порциями;
- есть пищу комфортной температуры;
- соблюдать режим и избегать стрессов;
- пить больше чистой воды;
- полностью исключить из меню фаст-фуд.
Надо учитывать, что наилучший прогноз на выздоровление получают пациенты, у которых проблема была обнаружена на раннем этапе. Часто в этом случае проблема не проявляется симптоматически и выявить ее можно в ходе планового осмотра. Отказываться от их прохождений – не следует.
При полноценном контроле и своевременном обращении больного к врачу, дисфункция сфинктера Одди быстро устраняется. Лечение занимает 1-2 недели, а потом пациент возвращается к нормальной жизни. Главное не игнорировать рекомендации доктора. В запущенных случаях ДСО провоцирует развитие разных болезней желудочно-кишечного тракта и сложно поддается лечению.
Как лечить дискинезию
Лечение дискинезии желчевыводящих путей у детей не является простым. Это заболевание является лишь следствием, поэтому лечить нужно первопричину.
Правильное питание
Так как при дискинезии желчевыводящих путей жалобы появляются после еды, необходимо пересмотреть питание ребенка. Основой диеты является стол №5, рекомендуемый при всех заболеваниях печени и желчевыводящих путей.
Ребенку запрещается есть жирную и богатую углеводами пищу. Разрешается постное мясо, обезжиренные молочные и кисломолочные продукты, любые фрукты и овощи. Питание должно быть дробным, 5-6 раз в день. Не рекомендуются интервалы более 4 часов между приемами пищи, чтобы не провоцировать застой желчи.
Физическая нагрузка
Гипотоническая дискинезия требует повышенной физической нагрузки. В корне неверно давать таким детям полное освобождение от уроков физкультуры. Гиподинамия только ухудшит состояние ребенка. Дети просто должны быть активными и играть со сверстниками на свежем воздухе.
Упражнения на укрепление мышц брюшного пресса улучшат отток желчи. Не рекомендуется долго лежать на правом боку, так как это приводит к застою в желчном пузыре. Самым лучшим видом спорта для таких детей является плавание.
Медикаментозная терапия
Для гипокинетического и гиперкинетического типа дискинезии желчевыводящих путей у детей лечение будет отличаться. В первом случае нужно стимулировать желчевыведение, во втором — снять спазм.
- Холеретики — препараты, усиливающие выведение желчи. Они делаются на основе куркумы или компонентов желчи животных. Самыми известными препаратами данной группы являются Аллохол и Холензим.
- Спазмолитики, например, Но-Шпа или Бускопан, снимут спазм сфинктера Одди и откроют дорогу желчи.
Альтернативные способы лечения
Широко применяется лечение народными способами при ДЖВП. Можно заваривать желчегонные сборы трав. Их существует три вида:
- №1 используется при воспалительных заболеваниях печени и желчевыводящих путей;
- №2 подходит для гипокинетического типа дискинезии;
- №3 обладает спазмолитическим эффектом.
Применяя их в составе комплексной терапии, можно хорошо скорректировать работу желчного пузыря. Стоить помнить о возникновении аллергических реакций у детей на растительные препараты.
Хирургическое лечение
При неэффективности консервативной терапии и сохранении выраженного болевого синдрома показано удаление желчного пузыря, холецистэктомия. Операция оправдана также в том случае, если из-за застоя желчи начали формироваться конкременты.
Фитотерапия и народные методы
Проконсультировавшись с врачом, можно применить и народные средства, прежде всего фитотерапию.
Какие растения подойдут для разных типов расстройств:
| Гипомоторное | Гипермоторное |
| Кукурузные рыльца, бессмертник, крапива, ягоды шиповника, женьшень, элеутерококк, листья брусники, горец птичий, календула, пастушья сумка, семена тмина и кориандра, зверобой, душица.
Варианты фиточаев: Рецепт №1. Столовую ложку высушенных шиповниковых ягод превратить в порошок, залить кипящей водой (250 мл) в кастрюльке и кипятить еще пару минут. Чай настаивается три часа, фильтруется. Пить по полчашки с медом перед принятием пищи. Рецепт №2. На столовую ложку брусничных листьев потребуется четверть литра горячей воды. Заварить листочки и через полчаса отфильтровать. Пить по две столовых ложки четыре раза в день. Рецепт №3. Нужно взять в равных долях цветки ромашки, календулы и двойную порцию бессмертника. Состав (столовую ложку) запарить в половине литра кипятка. Отфильтрованный настой пить за полчаса до еды по полчашки. |
Ромашка, мята, укропные семена, корни солодки. Полезны седативные фитосборы с корнем валерианы, пассифлорой, ягодами боярышника, мелиссой, пустырником.
Варианты фиточаев: Рецепт №1. Листочки мяты (1 ст. ложка) заваривать полчаса в чашке кипятка, отфильтровать. По глоточку пить чай в продолжение дня. Рецепт №2. На одну ст. ложку укропных семян понадобится 250 мл кипятка. На медленном огне отвар кипятится четверть часа, затем процеживается. Принимать нужно теплым по полстакана четырежды в день. Рецепт №3 (успокоительный). В одинаковых долях смешать пустырник, тысячелистник, шалфей, мяту, зверобой и дубовую кору. Две столовые ложки состава заваривать в 250 мл кипятка полчаса. Отфильтровать и выпить после трапезы по полчашки. |
Домашние средства при заболевании:
Салаты со свежей брюквой или блюда с отварной. Также очень хороша тыква. Ее тоже можно употреблять в свежем, вареном, печеном виде.
-
- Эти овощи снимают воспаления и обладают желчегонными свойствами. Можно каждый день выпивать по стакану тыквенного сока. Лучше это делать вечером, ведь он обладает седативным, успокаивающим действием. А еще можно сделать тыквенный мед. Из небольшой спелой тыковки вынуть семечки и залить внутрь жидкий мед. На две недели отправить овощ в теплое место. Потом перелить содержимое в стеклянный сосуд и лакомиться ложечкой-другой трижды в день.
- Соки цитрусовых. Лимонный нужно выпивать по две столовых ложки каждые пару часов. Грейпфрутовый можно употреблять по четверти чашки за полчаса до еды.
- Морковно-молочный коктейль. Полстакана свежего сока морковки в равных долях смешивают с теплым молоком. Коктейль выпивают при дискинезиях маленькими глотками как завтрак. Людям, у которых большие физические нагрузки, можно немного перекусить через час после приема смеси.
- Овощные смузи. Особенно полезны огуречный, морковный, свекольный и сельдерейный. Можно смешивать, добавлять немного петрушки. Пить за полчаса до еды.
- Растительное масло. Оливковое и кукурузное масла стимулируют выделение желчи, что полезно при гипокинетических расстройствах. Пить нужно столовую ложку масла в смеси с лимонным соком и сахаром.
- Пророщенная пшеница. Росточки измельчают в блендере, добавляют немного растительного масла и едят пару ложек натощак.
- Холодная овсяная каша. Полезно съедать несколько ложек за полчаса до основного приема пищи.
- Настой из дынных семян. Размолоть семена в порошок, залить горячим молоком в равных долях. Настаивать 90 минут. Отфильтровать и пить по полчашки до завтрака.
Очень важно не игнорировать возможные симптомы дискинезии, а незамедлительно обратиться за помощью к врачу. Ведь продолжительная дисфункция приводит к холангиту, холециститу, заболеваниям желудочно-кишечного тракта, желчнокаменной болезни.. Детей с такими расстройствами обязательно должен наблюдать педиатр, невролог и гастроэнтеролог
В целях профилактики людям, предрасположенным к дискинезии, показано ежегодное УЗИ, оздоровительный санаторно-курортный отдых. Важно также следить за питанием и эмоциональным состоянием
Детей с такими расстройствами обязательно должен наблюдать педиатр, невролог и гастроэнтеролог. В целях профилактики людям, предрасположенным к дискинезии, показано ежегодное УЗИ, оздоровительный санаторно-курортный отдых
Важно также следить за питанием и эмоциональным состоянием
https://youtube.com/watch?v=4tvX8JlWSRg
Причины развития
В зависимости от факторов, которые привели к дискинезии желчного пузыря и желчевыводящих путей болезнь делится на первичную и вторичную.
Самими распространёнными источниками развития первого типа недуга выступают:
- удвоение или же сужение этого органа или пузырных протоков;
- формирование рубцов и перетяжек;
- неправильная двигательная активность гладкомышечных клеток;
- дисфункция ВНС, которая может развиваться из-за острых или хронических стрессов;
- повышение или понижение выработки холецистокинина;
- врождённая несостоятельность мышц желчного пузыря и желчевыводящих протоков;
- нерациональное питание, в частности переедание, нерегулярные приёмы пищи или чрезмерное пристрастие к жирным блюдам. Именно по этой причине не последнее место в лечении занимает щадящее питание при дискинезии;
- наличие у человека какой-либо стадии ожирения или же, наоборот, недостаток массы тела;
- малоподвижный образ жизни.
Вторичная ДЖВП развивается на фоне уже протекающих в человеческом организме заболеваний, что затрудняет установление правильного диагноза, поскольку симптоматика основного недуга преобладает над признаками неправильной работы желчного пузыря.
Таким образом, патологические источники болезни представлены:
- различными аллергическими расстройствами, например, бронхиальной астмой, пищевой аллергией или хроническим течением крапивницы;
- гастроэнтерологическими недугами, в частности язвенным поражением ДПК или желудка, гастритом и дуоденитом, колитом и энтеритом, а также атрофией слизистой оболочки ЖКТ;
- протеканием хронического воспаления в органах брюшной и тазовой полости – сюда стоит отнести пиелонефрит и аднексит, солярит и кистообразные опухоли яичника;
- иными билиарными патологиями – гепатитом и холангитом, холециститом и ЖКБ, циррозом печени и целиакией;
- патологическим влиянием болезнетворных бактерий, глистов и паразитов;
- заболеваниями эндокринной системы;
- бесконтрольным приёмом некоторых лекарственных препаратов, а именно контрацептивов и простагландинов.
Помимо этого, гастроэнтерологами выдвинута теория о том, что на развитие такой болезни может повлиять неправильная работа клеток печени, отчего они изначально вырабатывают желчь с изменённым составом.
Как возникает гипокинезия?
Процессы расщепления пищи и её движение по пищеварительному тракту могут быть нарушены из-за множества факторов. Желчный пузырь отвечает за регуляцию выброса желчи, её накопление и согласованность работы сфинктера с поступлением продуктов в желудочно-кишечный тракт. Любые нарушения сбивают естественный процесс работы органа и пассаж желчи. Чаще всего это стрессы, перегрузки эмоционального и психического плана у пациента. Начинаются проблемы не только в органах ЖКТ, но и других системах организма.
Гипокинезия желчного пузыря может развиться при отсутствии графика приема еды, неправильного питания, потребления большого объема вредной еды с холестерином и жирами. В некоторых случаях пациента кормят в обход кишечного тракта, при этом ЖКТ не справляется с поступлением пищи и не может усвоить полезные вещества. Отсутствие у человека нормальных показателей двигательной активности может вызывать не только гиподинамию, но и патологии инфекционного типа в печени и пищеварительном тракте.
Ряд патологий может вызвать гипокинезию, которая будет следствием или вторичным процессом. Расстройство желчного пузыря гипотонического типа возникает у пациентов старше 40 лет. Протоки и сам орган сокращаются в недостаточной мере, что вызывает растяжение поверхности дна и застойные процессы. Возникает боль и запоры. Симптомы игнорировать не стоит, поскольку они для врача являются показателем места локализации причины заболевания.

Типы дискинезии желчевыводящих путей
Выделяют основные показатели работы желчных путей – тонус мышц и сфинктеров и кинезию (отток желчи по ходам). Исходя из этих двух показателей, есть несколько вариантов ДЖВП:
- гипотонический (со снижением тонуса сфинктеров)
- гипертонический (с повышением тонуса),
- гипокинетический (с замедлением и вялостью оттока желчи)
- гиперкинетический (с активаций оттока, резким выбросом порций).
В практике врачи используют двойную классификацию, для пациентов же достаточно знания о гипотоническом и гипертоническом типе, кроме того, выделяется еще и смешанный тип. Проявления различных видов заболевания существенно различаются.