Узи желчного пузыря
Содержание:
Врожденные патологии
Желчный пузырь может быть расположенным не в том месте, где обычно его ищут специалисты. Такие врожденные патологии довольно редки, но встречаются. На этапе внутриутробного развития происходит некий сбой, в итоге у плода возникает аномалия структуры билиарной системы. В клинической медицине это явление называется дистопией, нарушением нормального положения. В таком случае желчный пузырь может находиться за печенью или в её паренхиме, не под правой долей, а под левой. Также его можно иногда найти в зоне брюшной полости и даже среди органов малого таза.
Одной из форм аномалий врожденного типа считается аплазия или гипоплазия желчного пузыря. При этом орган может отсутствовать вовсе или быть сильно недоразвитым. При аномальном строении бывает сморщенность желчного пузыря, когда он напоминает скомканную бумажку. В таком виде его сложно обнаружить на УЗИ даже опытному специалисту. Как правило, такая патология всегда сопровождается повышенным камнеобразованием. По конкрементам внутри скомканного билиарного органа можно определить, что это желчный пузырь.
Печень и желчный пузырь
Ваша печень и желчный пузырь длительное время могут страдать молча, и вы даже не задумываетесь об их здоровье, пока не появится боль или проблемы пищеварения. Желчный пузырь по меркам всего организма очень маленький, он имеет форму груши и расположен в правом верхнем углу живота, под печенью. По сути – это хранилище пищеварительной жидкости – желчи. Когда вы едите жирную пищу, ваша печень вырабатывает желчь – густую вязкую желто-зеленую жидкость, которая помогает организму расщеплять жиры, усваивать жирорастворимые витамины и некоторые минералы, а также синтезировать и выводить холестерин (как холестерин поражает нервную систему – читайте здесь).
Желчь синтезируется в печеночных клетках, по протокам стекает и накапливается в желчном пузыре, а затем высвобождается в тонкую кишку через общий желчный проток – холедох (это трубка, которая несет желчь в кишку). Желчь омыляет жиры, разбивая их на мельчайшие капли, которые поглощаются стенкой кишечника и используются организмом для различных целей. Без желчи пищевой жир усваивается крайне плохо, остается в просвете кишечника и формирует «жирный» стул. Хотя у желчного пузыря в нашем теле есть строго определенная функция – накапливать и хранить желчь между приемами пищи, мы можем жить без него, если желчный пузырь поражен и его необходимо удалить. Однако, после его удаления возникают закономерные неприятные ощущения и требуется соблюдение диеты.
Симптомы проблем с желчным пузырем
- Боль тупого и неопределенного характера по центру живота;
- Вздутие кишечника и дискомфорт;
- Лихорадка и озноб;
- Тошнота после еды;
- Рвота, возникающая после еды;
- Пожелтение кожи или глаз.
Тошнота и рвота – это самые общие симптомы всех возможных проблем желчного пузыря. Однако только хронические заболевания желчного пузыря провоцируют проблемы с пищеварением, такие как кислотный рефлюкс и газообразование.
Озноб или необъяснимая лихорадка могут сигнализировать о наличии инфекции, острого воспаления стенок пузыря. Если у вас есть признаки инфекции, вам нужно лечение, прежде чем ваше состояние ухудшится и станет опасным для жизни. Инфекция может распространяться на другие части тела.
Еще одна проблема – хроническая диарея. Наличие четырех или более опорожнений кишечника в день в течение как минимум трех месяцев – это признак хронического заболевания желчного пузыря.
Желтоватая кожа и белки глаз или желтуха могут быть признаком блокировки камнем общего желчного протока, канала, который ведет от желчного пузыря к тонкой кишке. Более светлый стул и темная моча это возможные признаки камня в желчном протоке. Желчь не попадает в кишечник и почки и не окрашивает фекалии и стул – отсюда и изменения.
Частота и интенсивность ваших симптомов могут подсказать, когда обратиться к врачу. Если у вас возникли постоянные или усиливающиеся боли в правой верхней части живота, а также тошнота, лихорадка или рвота, обратитесь в ближайшую поликлинику или вызовите скорую. Это может быть приступ острого холецистита или желчной колики на фоне желчнокаменной болезни. Врачи в приемном отделении проведут обследование, чтобы определить, есть ли у вас воспаление желчного пузыря или это другая проблема со здоровьем. Если после приема жирной пищи у вас периодически появляются боли в правом верхнем квадранте, а затем они проходят, обратитесь к врачу-гастроэнтерологу. Это может быть хронический холецистит (с камнями или без них) или дискинезия пузыря. Самой большой ошибкой в этом случае будет затягивание с визитом к врачу: многие думают, что все пройдет само и получают серьезные осложнения
Стоит помнить еще и о том, что описанные симптомы также могут указывать на другие проблемы со здоровьем, поэтому важно пройти полное обследование, чтобы выяснить причину болезни.
У кого чаще возникают проблемы с желчным пузырем?
Женский пол.Лишний вес.Наличие генетической предрасположенности к проблемам желчного пузыря.Возраст старше 40 лет.
ÐÑобенноÑÑи подгоÑовки к УÐРжелÑного пÑзÑÑÑ Ñ Ð´ÐµÑей
- новоÑожденнÑе и деÑи до года пÑопÑÑкаÑÑ Ð¾Ð´Ð½Ð¾ коÑмление, пиÑÑ Ð½Ðµ ÑекомендÑеÑÑÑ Ð² ÑеÑение ÑаÑа;
- деÑи до 3 Ð»ÐµÑ Ð´Ð¾Ð»Ð¶Ð½Ñ Ð¾ÑказаÑÑÑÑ Ð¾Ñ Ð¿Ñиема пиÑи за 4 ÑаÑа до диагноÑÑики, Ð¾Ñ Ð¿Ñиема Ð²Ð¾Ð´Ñ Ð¸ дÑÑÐ³Ð¸Ñ Ð¶Ð¸Ð´ÐºÐ¾ÑÑей â за 1 ÑаÑ;
- деÑей Ð¾Ñ 3 до 14 Ð»ÐµÑ Ð¼Ð¾Ð¶Ð½Ð¾ покоÑмиÑÑ Ð·Ð° 6â8 ÑаÑов до пÑоÑедÑÑÑ, ÑÑÑÐ¾Ð³Ð¸Ñ Ð¾Ð³ÑаниÑений пиÑÑевого Ñежима Ñакже Ð½ÐµÑ â можно пÑинимаÑÑ Ð²Ð¾Ð´Ñ Ð±ÐµÐ· газа за 60 минÑÑ Ð´Ð¾ УÐÐ.
ÐаÑиенÑам Ñ ÑаÑаÑнÑм диабеÑом нелÑÐ·Ñ Ð¾ÑказÑваÑÑÑÑ Ð¾Ñ Ð¿Ð¸Ñи на длиÑелÑное вÑемÑ. ÐбÑзаÑелÑно ÑообÑиÑе о Ñвоем заболевании вÑаÑÑ Ð´Ð¾ наÑала подгоÑовки и Ñамой пÑоÑедÑÑÑ. СпеÑиалиÑÑ Ð´Ð°ÑÑ Ð¿Ð¾Ð´ÑобнÑе ÑекомендаÑии и ÑаÑÑкажеÑ, как подгоÑовиÑÑÑÑ Ðº УÐРжелÑного пÑзÑÑÑ Ð¿Ñи ÐаÑем заболевании. ÐÑли ÐÑ Ð¿ÑинимаеÑе какие-либо пÑепаÑаÑÑ Ð² ÑеÑение длиÑелÑного ÑÑока, пÑедÑпÑедиÑе об ÑÑом вÑаÑа. ÐеÑед пÑоÑедÑÑой нелÑÐ·Ñ ÐºÑÑиÑÑ, ÑоÑаÑÑ Ð»ÐµÐ´ÐµÐ½ÑÑ, жеваÑÑ Ð¶Ð²Ð°ÑкÑ. ÐÑо огÑаниÑение дейÑÑвÑÐµÑ 2â3 ÑаÑа до иÑÑледованиÑ.
УЗИ нефункционального пузыря
Функции жёлчного пузыря – накопление жёлчи и ее выделение при необходимости в систему пищеварения. Жидкость регулярно вырабатывается в дольках печени и по протоку поступает в пузырь, который является резервуаром для её хранения.
Отключённый жёлчный пузырь (ОЖП) – это нефункционирующий орган. Деформированный пузырь заполнен конкрементами (мелкими камешками), стенки его утолщены, состоят из рубцов. Орган не накапливает жёлчь и не может её выделять в кишечник. К заболеванию приводит холелитиаз, дискинезия жёлчных путей, хронический холецистит. Способствует заболеванию редкий приём пищи, когда жидкость застаивается, сгущается, из неё образуются камни, закупоривающие протоки.
Отключённый жёлчный пузырь в начальной стадии проявляется признаками холецистита:
- боли в правом подреберье;
- изжога;
- метеоризм;
- повышение температуры;
- сухость и горечь во рту по утрам;
- желтушное окрашивание кожи и слизистых;
- диспепсические расстройства – понос или запор.
На стенках изменённого резервуара откладывается известь. Они становятся плотными, а сам орган называется «фарфоровым»
Важно! Отключённый пузырь приводит к накоплению гноя. Прорывая стенку органа, он выходит в брюшную полость, вызывает перитонит
Основное исследование при подозрении на ОЖП – ультразвуковое. УЗИ выявляет 3 состояния:
- Отключённый жёлчный пузырь, который не работает. Резервуар не отвечает сокращением на завтрак. В нём нет жёлчи, но могут обнаруживаться камешки. Сканирование не обнаруживает полость органа.
- Пузырь временно не функционирует. Хотя он содержит жёлчь, стенки не сокращаются после завтрака. Жидкость не выходит в 12-перстную кишку. В этом случае УЗИ определяет полость маленького размера с утолщёнными стенками. Форма пузыря деформирована. Такое состояние вызывает острый холецистит, желчнокаменная болезнь или дискинезия по гипотоническому типу.
- Полностью сохранённые сократительные свойства. В таком случае нет отклонений от нормальных параметров.
Если УЗИ обнаруживает закупорку камнем протока, проблему решают с помощью катетера. В других случаях требуется оперативное вмешательство.
Методика проведения
Для того чтобы получить полное представление о состоянии желчного пузыря, лучше делать УЗИ всех органов брюшной полости. После диагностики следует обратиться к врачу-гастроэнтерологу, чтобы специалист расшифровал все результаты и объяснил, в каком состоянии находится орган.
УЗИ желчного пузыря бывает двух видов – простое и с определением функции.
Простое УЗИ делают при помощи наружного датчика через переднюю брюшную стенку.
Пациент раздевается по пояс и ложится на кушетку. Врач перед началом процедуры наносит на область исследования специальный гель для устранения помех в виде воздушной прослойки. Иногда больного могут попросить сделать глубокий вдох или задержать дыхание. Это нужно для получения более точного результата, когда желчный пузырь оказывается скрытым петлями кишечника.
УЗИ желчного пузыря с определением функции имеет и другие названия – ультразвуковая диагностика с желчегонным завтраком, динамическая эхохолесцинтиграфия, УЗИ с функциональной пробой или нагрузкой.
Данный вид исследования позволяет определить сократительные способности желчного пузыря в реальном времени.
Процедура состоит из двух этапов. Сначала проводится простое УЗИ. После пациенту необходимо съесть несколько продуктов на выбор:
- 250 мл жирных сливок, творога или сметаны двадцатипятипроцентной жирностью;
- несколько кусков горького шоколада и банана;
- 2 сырых или вареных куриных желтка;
- хлеб со сливочным маслом;
- раствор сорбита.
Если во время проведения процедуры пациент жалуется на боль, доктору необходимо зафиксировать ее интенсивность, характер и область распространения.
УЗИ желчного пузыря может проводиться с использованием нескольких способов:
- Простой. Для проведения процедуры применяют наружный ультразвуковой датчик для трансабдоминального получения информации через переднюю стенку живота. В это время пациент лежит на спине, специалист может попросить его глубоко вдохнуть и задержать дыхание. Некоторые пациенты для улучшения обзора укладываются на левый бок, а для установления наличия в желчном пузыре песка или камней, им рекомендуется проделать несколько наклонов.
- Исследование с определением функции. При помощи этого способа специалист может определить возможности сократительной способности пузыря в реальном времени. Исследование проходит в два этапа, сначала состояние желчного пузыря оценивают натощак, после чего проводят оценку его функций с употреблением желчегонного завтрака. Употребив калорийные жирные продукты, пациент трижды проходит исследование с соблюдением интервалов в 5, 10 и 15 минут, причем показания снимают в двух положениях пациента: лежа на спине и на левом боку. Полученные результаты незамедлительно расшифровываются врачом, и пациент покидает кабинет.
Продолжительность простого исследования занимает не более 20 минут, а диагностика с определением функций продолжается в течение часа. Повторить проведение диагностики для подтверждения полученного результата можно спустя две недели, а в качестве профилактики такое исследование повторяют ежегодно.
Оптимальным вариантом будет УЗИ всех органов пищеварительной системы. Поэтому желательно проходить ультразвуковую диагностику в специализированном профильном (гастроэнтерологическом) центре и наблюдаться у одного специалиста.
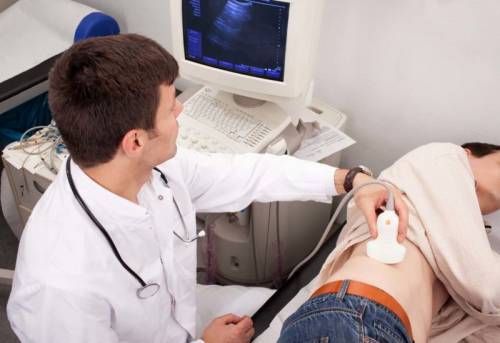
УЗИ желчного пузыря выполняется с помощью наружного датчика через переднюю брюшную стенку. Пациент ложится на спину, поднимает правую руку кверху и освобождает от одежды верхнюю часть живота. Врач наносит водорастворимый гель на головку датчика, чтобы при контакте с кожей устранить помеху в виде воздушной прослойки и улучшить проходимость ультразвуковых волн.
Если дно желчного пузыря прикрыто петлями кишечника, то больного попросят сделать глубокий вдох и задержать дыхание или повернуться на левый бок.
Процедура дает возможность оценить сократительную способность желчного пузыря в режиме реального времени.
После первичного осмотра желчного пузыря натощак, обследуемый принимает пробный завтрак: 2 яичных желтка (вареные или сырые), около 250 г сметаны или творога. Также в качестве желчегонного завтрака может быть использован раствор сорбита.
Затем диагностику повторяют трижды с интервалами в 5, 10 и 15 минут.
Врач сначала оценивает состояние и диаметр желчного протока (холедоха) натощак. Затем пациенту дается пищевая нагрузка (сорбит, растворенный в воде) и проводится повторная диагностика через полчаса и час после приема сорбита.
Желчный пузырь: анатомия
Форма желчного пузыря
Желчный пузырь — это небольшой продолговатый мешочек. Форма этого образования овальная или грушевидная.
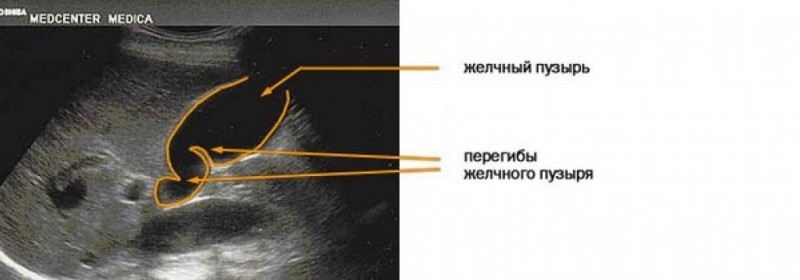
Но правильная форма желчного пузыря встречается не всегда. Во многих случаях мы имеем дело с перегибами и перетяжками желчного пузыря, что нарушает идеальную его форму.
Перегиб в желчном пузыре может быть один. Но довольно часто встречается два перегиба и даже три.
Располагаться перегибы могут в области шейки, в среднем отделе пузыря или в области дна.
В этих случаях желчный пузырь может приобретать самую причудливую форму. Это:
- форма в виде фригийского колпака
- S-образная форма
- U-образная форма
Подробная информация о каждом докторе, фото, рейтинг, отзывы, быстрая и удобная запись на прием.
Перегородки в желчном пузыре встречаются гораздо реже. Они могут быть полными или частичными. Единичными или множественными. Перегородки также изменяют форму желчного пузыря и делят его полость на неравные части.
Чаще всего перегородки располагаются в области шейки желчного пузыря, реже — в среднем отделе и практически никогда — в области дна.
Следует знать, что желчный пузырь меняет свою форму в зависимости от положения тела человека и от фазы пищеварения.
При перемене положения тела перегибы могут исчезать, и желчный пузырь приобретает правильную форму. Перетяжки не исчезают никогда, как бы человек не менял положение своего тела.
Желчный пузырь сокращается тогда, когда человек принимает пищу. Поэтому форма его может меняться в процессе пищеварения.
Размеры желчного пузыря
Размеры желчного пузыря изменчивы. Он большой, когда человек голодает и становится маленьким, когда человек принимает пищу. Более того, его размер зависит от количества и от качества принятой пищи.
Поэтому, говоря о нормальных размерах желчного пузыря у взрослого человека, мы имеем в виду его максимальные размеры, размеры пузыря натощак.
Нормальные размеры желчного пузыря следующие: длина — от 80 до 140 мм, ширина обычно не более 30-40 мм.
Строение желчного пузыря
Ученые медики выделяют в желчном пузыре три отдела:
- шейку
- тело
- дно
Шейка желчного пузыря
Это та часть пузыря, которая находится рядом с выходом из него.
Шейка желчного пузыря — это переход пузыря в пузырный проток. Это наиболее узкая часть пузыря. Здесь заложены достаточно мощные круговые мышцы, которые открывают и закрывают выход из желчного пузыря. Это позволяет регулировать приток желчи в желчный пузырь и отток желчи из желчного пузыря.
Тело желчного пузыря
Находится за его шейкой, дальше от пузырного протока. Это самая широкая и основная часть этого органа, несущая всю ответственность за выполнение функций пузыря.
Полость желчного пузыря
Желчный пузырь представляет собой полый орган. Поэтому в нем есть полость, окруженная стенкой. Полость желчного пузыря небольшая — от 40 до 70 мл.
Содержимое желчного пузыря
Это желчь. В норме никаких других образований в полости желчного пузыря быть не должно. При заболеваниях в полости желчного пузыря могут находиться камни, песок, доброкачественные и злокачественные образования.
В тяжелых случаях полость желчного пузыря может быть полностью заполнена камнями, густой замазкообразной желчью, гнойным содержимым или опухолью.
Стенка желчного пузыря
Состоит из слизистой оболочки, фиброзно-мышечной оболочки и серозной оболочки.
Слизистая оболочка
Это внутреннее покрытие стенки пузыря. Особенность этого слоя стенки желчного пузыря состоит в том, что он имеет много складок. Наличие этих складок дает возможность растягиваться желчному пузырю при наполнении его желчью.
Фиброзно-мышечной оболочка
Состоит из мышечных клеток, коллагеновых и эластических волокон. Мышечные клетки имеют разное расположение: продольное, круговое и косое.
Этот слой делает возможным сокращение, сжатие желчного пузыря.
Особенно хорошо выражен слой круговых мышц в области шейки желчного пузыря. Он обеспечивает своевременное открытие и закрытие входа в желчный пузырь.
Это плотная ткань, почти полностью покрывающая желчный пузырь снаружи.
где находится желчный пузырь
Итак, мы подробно поговорили об анатомии желчного пузыря. Теперь обсудим не менее важный момент — функции желчного пузыря.
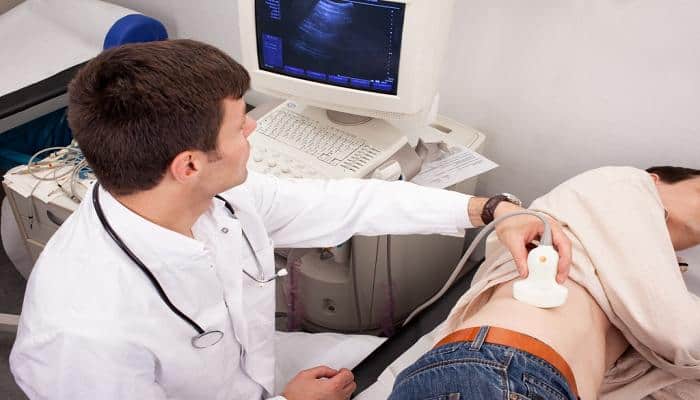
Как делают УЗИ желчного пузыря?
Исследование проводят в нескольких позициях: лежа на спине, затем левом боку. Если возникает необходимость, УЗИ выполняют сидя и стоя. Датчик устанавливают под правую реберную дугу по среднеключичной линии. Для улучшения звукопроводимости наносят специальный гель. Полученная ЭХО-картина проецируется на монитор.
Нормы у взрослых
Оценивают строение желчного пузыря и протоков. Показатели, которые регистрируют в норме при исследовании желчного пузыря:
- Форма. Обычно она грушевидная, овоидная (яйцевидная), цилиндрическая.
- Величина. У взрослого размер желчного пузыря варьирует от 6 до 9,5 см в длину. Средняя ширина органа – 3-3,5 см.
- Толщина стенки. Не превышает 2 мм. С возрастом уплотняется за счет разрастания соединительной ткани в слизистой и мышечном слоях. Отчетливее всего это наблюдается у пациентов старше 60 лет.
- Расположение. Оно должно быть внутрипеченочным. За пределы печени выступает только дно желчного пузыря (на 1-1,5 см).
- Контур. Ровный, четкий.
- Содержимое. В здоровом пузыре должна находиться только однородная желчь. Как и любая жидкость, она не отражает ультразвук, то есть является анэхогенной. Поэтому анэхогенное содержимое желчного пузыря – это признак нормы.
Нормы у детей
Размеры и форма желчного пузыря напрямую зависят от возраста роста ребенка. У маленьких детей орган напоминает веретено. Начиная с полугода желчный пузырь начинает приобретать грушевидную форму, близкую к взрослой. Наименьшая величина органа наблюдается у детей 2-5 лет: длина составляет примерно 50,5+/-1,5 мм, а ширина – 17 мм.
Функциональные пробы
С помощью них определяют моторно-эвакуаторную активность органа. Для оценки сократимости выполняют УЗИ желчного пузыря с нагрузкой. Это основной способ диагностики дискинезии желчевыводящих путей.
Сначала выполняют УЗИ желчного пузыря натощак. После этого пациенту дают принять 2 яичных желтка. Каждые 5-10 минут УЗИ повторяют, наблюдая за особенностями опорожнения и расслабления желчного пузыря. Если дискинезия отсутствует, орган сокращается на 50-70% к 45-й минуте исследования. Для оценки всего цикла требуется 1,5-2 ч, но чаще ограничиваются оценкой поперечника желчного пузыря к 45-й минуте.
Методы выполнения УЗИ
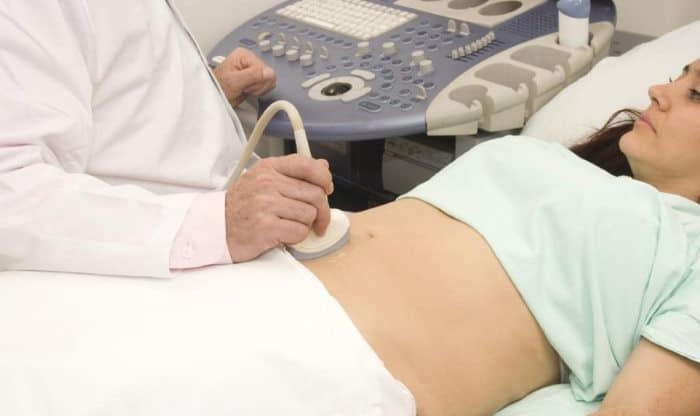
При исследовании билиарной системы врач обычно просит пациента принять лежачее положение на спине или левом боку. На живот наносится гель, улучшающий контакт датчика с кожей человека и позволяющий повысить проводимость ультразвуковых волн. Затем датчик прикладывается к области желчного пузыря, а на экране врач видит изображение внутренних органов – вот как делают УЗИ желчного пузыря. В ходе процедуры иногда требуется изменить положение тела, нагнуться, сделать глубокий вдох. Обычно врач просит пациента об этом, если есть подозрение на наличие камней.
Традиционное УЗИ
Проводится натощак, при наполненном желчном. Позволяет увидеть все особенности строения органа, наличие камней и новообразований, густоту желчи. Однако обычное УЗИ не показывает работу органа, его сокращения. Если необходимо оценить, как сокращается желчный пузырь, а также при выявлении патологий на обычном УЗИ нужно готовиться к проведению ультразвукового исследование в динамике.
УЗИ в динамике
Цель такого обследования – выявить недостаточное или избыточное сокращение желчного пузыря (определение его функции), тонус сфинктера Одди (регулирующего выход желчи в кишечник). Для этого вначале проводят обследование натощак, затем стимулируют выделение желчи с помощью еды или раствора сорбита. Поэтому для подготовки к такому исследованию органа (УЗИ в динамике) врач попросит взять с собой вареные яйца или сметану – продукты для желчегонного завтрака. Повторное УЗИ проводят через 10-15 минут после приема пищи.
Ультрасонография
В последнее время наряду с УЗИ билиарной системы и других органов брюшной полости делают эндоскопическую ультрасонографию. Это ещё более информативный метод, сочетающий в себе эндоскопическое (внутреннее) исследование и использование внешнего датчика. Ультрасонография позволяет правильно, в деталях рассмотреть ткани и образования диаметром до 1 мм. Во время ультрасонографии желчного пузыря доступ эндоскопа обычно осуществляется через пищевод. Готовиться к обследованию нужно так же, как и к обычному УЗИ –кушать не позже чем за 6 часов, желательно сделать клизму.
Что может выявить УЗИ желчного пузыря
С помощью ультразвука определяются следующие заболевания желчного пузыря:
- острый холецистит:
- утолщение стенки желчного пузыря более 4мм;
- увеличение размеров желчного пузыря;
- множественные внутренние перегородки;
- усиленный кровоток в пузырной артерии;
-
хронический холецистит:
- уменьшение размеров желчного пузыря;
- утолщение, уплотнение и деформация стенки;
- контуры размытые и нечеткие;
- в просвете пузыря просматриваются мелкие включения;
-
дискинезия желчного пузыря:
- перегиб желчного пузыря;
- повышение тонуса стенок и их уплотнение;
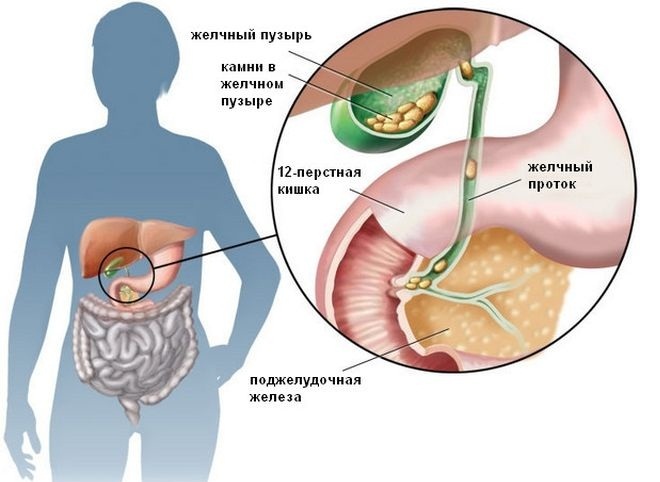
- желчнокаменная болезнь (холелитиаз):
- камни в полости желчного пузыря (небольшие светлые образования). смещаются при смене положения тела;
- эхо-тень (темный участок) за камнем, так как эти образования непроницаемы для уз-волн;
- осадок из кристаллов билирубина (сладж). необходимо дифференцировать от кровоизлиянии или скоплении гноя, т. к. при этих состояниях наблюдается похожая картина;
- утолщение стенки и неровность контуров;
- полипы желчного пузыря
- опухоли
- образование размером более 1-1,5 см;
- деформация контуров желчного пузыря;
- значительное утолщение стенки;
- Врожденные аномалии
- агенезия – отсутствие желчного пузыря;
- эктопическая локализация – нетипичное расположение желчного пузыря, например забрюшинно или между диафрагмой и правой долей печени;
- двойной желчный пузырь;
- дивертикулы – выпячивания стенки пузыря.
Все обнаруженные на УЗИ патологии требуют уточнения и наблюдения в динамике. В связи с этим после первого УЗИ назначают повторное обследование через 2-3 недели.
- Ультразвуковая семиотика поражений желчных путей. — Руководство по ультразвуковой диагностике
- Ali Nawaz Khan, MBBS. — Medscape, Oct, 2018.
- Jacqueline C Brunetti, MD. — Medscape, Oct, 2018.