Что такое тромболитики: описание, показания и противопоказания, список препаратов
Содержание:
Виды тромболизиса
При ишемии тромболизис сокращает время нахождения в стационаре и затраты на реабилитационные процедуры, увеличивает шанс вернуться к трудовой деятельности. С учетом времени, когда проводится процедура, различают тромболизис:
- селективный – в течение 6 часов от приступа;
- неселективный – в течение 3 часов от выявления нарушения кровообращения.
С учетом возможности добраться к месту закупорки сосуда, различают тромболизис:
- системный – лекарства вводятся в вену, если нет данных о месте локализации тромба;
- локальный – лекарства вводят как можно ближе к тромбу.
Препараты, используемые в ходе процедуры, постоянно дорабатываются, их делят на 4 поколения или класса:
природные ферменты (стрептодеказа и стрептокиназа, а также фибринолизин и урокиназа) – применяются при системной терапии
Важно учесть – действие препаратов касается не только тромба, поэтому они приводят к кровотечениям. Возможны аллергические реакции
Перечисленные побочные эффекты ограничивают сферу применения лекарств; фибринселективные вещества, созданные с участием биотехнологий (актилизе, альтеплаза, проурокиназа). Препараты избирательно активизируют фибриноген в тканях тромба, а общего воздействия на организм не оказывают; усовершенствованные препараты, позволяющие продлить действие и сделать его избирательным (ретеплаза, тенектеплаза, ланотелеплаза); комбинированные лекарства (урокиназа-плазминоген и пр.).
Сказать, какой из препаратов лучше справляется с задачей – сложно. Наиболее изучены эффекты от применения лекарств второй группы, остальные применяют по показаниям. Несмотря на то, что скорость действия последних препаратов выше, пока их применение чревато осложнениями, поэтому к ним относятся настороженно.
К общим показаниям для проведения процедуры относят различные сосудистые патологии, в результате которых образуются тромбы. Часто тромболизис применяют при:
- остром инфаркте миокарда;
- эмболии и тромбозе легочной артерии;
- ишемическом инсульте;
- закупорке периферических артерий, установленного шунта.
Начать стоит с того, что организовать процедуру не просто, не в каждом медицинском центре есть необходимое диагностическое оборудование.
Поэтому, стоит напомнить, что она напрямую зависит и от времени реагирования, и от оснастки клиники. Наилучший эффект достигается при сроках реагирования в течение 3-4,5 часов от начала развития неприятных симптомов.
Для оценки эффективности тромболизиса применяют шкалу степеней:
- 0 – контрастное вещество не проникает сквозь тромб;
- 1 – контраст слабо просачивается за границы тромба;
- 2 – кровоток просматривается, но пока замедлен;
- 3 – русло кровеносного сосуда заполняется, проходимость восстановлена.
Единственной проблемой остается организация тромболизиса, для этого нужно оборудование, средства, обучение врачей. По статистике ограниченное применение позволяет уменьшить показатель смертности от инфаркта на 51% у тех, кто получил помощь в течение первого часа, а у тех, кто получил помощь в течение 3 часов – летальность снизилась на 25%.
Показания к проведению тромболизиса
Показания к проведению тромболизиса (пожилой возраст — не противопоказание):• на ЭКГ определяются подъем интервала ST более 1 мм в двух и более смежных отведениях (при подозрении на передний ИМ) или в 2 из 3 отведений от конечностей II, III, avF (при подозрении на нижний ИМ), или наличие БЛНПГ (вероятно, когда субтотальная окклюзия коронарной артерии прогрессирует в тотальную), или идиовентрикулярный ритм,
• первые 6 ч инфаркта миокарда. Но при сохранении боли, подъеме сегмента ST и отсутствии зубца Q (когда миокард еще жив) «годятся» и первые 12 ч, если ИМ не завершился и имеется «мозаичность» клинической картины Решение о проведении тромболизиса в сроки после 12 ч принимается на основании клинической картины, анамнеза и ЭКГ
Проведение тромболизиса при ОКС без стойкого подъема сегмента ST (или с инверсией зубца Т, или отсутствием изменений на ЭКГ) не показано
Актилизе
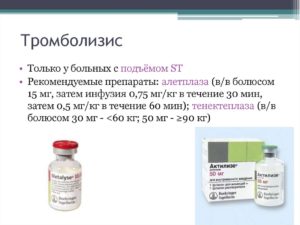
Применение при инфаркте миокарда, ТЭЛА и ишемическом инсульте в остром периоде.
Самой частой нежелательной реакцией, связанной с применением препарата, является кровотечение, приводящее к снижению гематокрита и/или Hb.
Может произойти кровоизлияние в любой части или полости тела и привести к жизнеугрожающей ситуации, временной нетрудоспособности или смерти.
Кровотечения, связанные с тромболитической терапией, можно разделить на 2 основные категории:
Наружные кровотечения (как правило, из мест пункций или повреждений кровеносных сосудов).
Внутренние кровотечения в любой части или полости тела.
С внутричерепными кровоизлияниями могут быть связаны следующие неврологические симптомы: сонливость, афазия, гемипарез, судороги.
Указание о жировой эмболии, не наблюдавшейся в популяции пациентов, участвовавших в клинических исследованиях, основывается на спонтанном сообщении.
Поэтому небольшие числовые различия, отмеченные при сравнении с данными, полученными при инфаркте миокарда, были, скорее всего, следствием небольшого объема выборки.
Помимо внутричерепного кровоизлияния (как побочного действия) при инсульте и реперфузионных аритмий (как побочного действия при инфаркте миокарда), нет клинических оснований предполагать качественные и количественные различия в спектре побочных действий препарата Актилизе в случае его применения при ТЭЛА и ОИМ или инфаркте миокарда.
Анафилактические реакции (в строгом смысле этого понятия, т.е. обусловленные IgE) на Актилизе неизвестны.
В редких случаях (менее 0,1%) наблюдалось транзиторное образование антител к Актилизе (в низких титрах), но клиническая значимость этого феномена не установлена.
Со стороны органа зрения: редко – кровоизлияния в глаза.
Со стороны ССС: очень часто – кровотечения (такие как гематома); редко – перикардиальное кровотечение, эмболии, которые могут сопровождаться соответствующими последствиями со стороны затронутых внутренних органов, кровотечения в паренхиматозные органы (такие как печеночные кровотечения, легочные кровотечения).
Со стороны ЖКТ: часто – желудочно-кишечные кровотечения (такие как желудочное кровотечение, кровотечение из язвы желудка, кровотечение из прямой кишки, кровавая рвота, мелена, кровотечение из ротовой полости); нечасто – кровотечение из десен; редко – забрюшинное кровотечение (например, забрюшинная гематома), тошнота; неуточненной частоты – рвота. Тошнота и рвота могут быть также симптомами инфаркта миокарда.
Со стороны кожи и подкожно-жировой клетчатки: часто – экхимозы.
Со стороны почек и мочевыводящих путей: часто – урогенитальные кровотечения (такие как гематурия, кровотечения из мочевыводящих путей).
Нарушения общего характера и реакции в месте введения препарата: часто – кровотечения в месте пункций, кровотечения в месте инъекций (например, гематома в месте установки катетера, кровотечение в месте установки катетера).
Реакции, выявленные при специальных исследованиях: нечасто – снижение АД; неуточненной частоты – повышение температуры тела.
Необходимость в проведении хирургических и терапевтических процедур: неуточненной частоты – необходимость в трансфузиях.
Применение при инфаркте миокарда:
Нарушения со стороны сердца: нечасто – реперфузионные аритмии (аритмия, экстрасистолия, мерцательная аритмия, AV-блокада от I степени до полной блокады, брадикардия, тахикардия, желудочковая аритмия, фибрилляция желудочков, желудочковая тахикардия). Реперфузионные аритмии могут привести к остановке сердца, угрожать жизни и потребовать применения общепринятой антиаритмической терапии.
Применение при инфаркте миокарда и ТЭЛА:
Применение при ОИМ (острый период).
Основным нежелательным явлением были симптоматически выраженные внутричерепные кровоизлияния (их частота достигала 10%). Однако увеличения частоты осложнений или общей смертности установлено не было.
Показания к проведению тромболизиса
- диагноз поставлен неврологом сосудистого центра;
- время от начала инфаркта мозга – не более 3 часов, в некоторых случаях допустимо превышение интервала до 4,5 часов;
- результаты КТ и МРТ должен оценить специалист;
- отсутствие признаков кровотечения из других органов;
- отсутствие язвенной болезни желудка и 12-перстной кишки;
- коагулограмма с допустимыми показателями, в том числе МНО 9 /л;
- отсутствие применения антикоагулянтов, в том числе, гепарина, за 48 часов;
- отсутствие хирургических манипуляций за две недели до тромболизиса;
- давление артериальное систолическое – менее 180 мм РТ ст;
- анализ крови на сахар в пределах от 2,8 до 22,5 ммоль/л;
- отсутствие судорожного припадка в начале клинической картины;
- шкала NIHSS – не более 22 баллов.
Кроме того, тромболизис не показан при малом инсульте, при быстром восстановлении утраченных функций и при незначительных дефектах.
В целом, реканализация тромботических масс после тромболизиса происходит у 50-75% больных, при этом в последующем у каждого третьего формируется повторная окклюзия.
Это связано с тем, что тромболизис представляет собой лишь симптоматическую терапию при инсульте, не устраняет причины образования тромба.
Например, при выраженном атеросклерозе брахиоцефальных сосудов высока вероятность формирования повторного тромбоза. При аритмим также возможна реокклюзия из-за возможности повторного отрыва тромба от клапана. Варикоз и тромбоз вен нередко служит источником повторных тромбов.
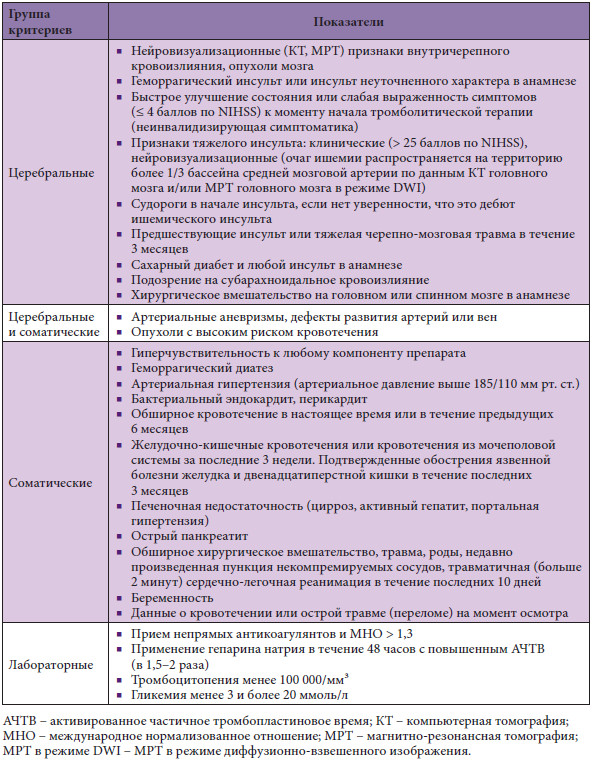
Стоит знать, что тромболизис имеет показания и противопоказания при инсульте. При этом все противопоказания делят на абсолютные и относительные. К абсолютным относят:
- Геморрагический инсульт (в том числе и субарахноидальный).
- Незначительные симптомы неврологических расстройств и скорое улучшение состояния больного.
- Повторный ишемический инсульт.
- Кома.
- Выявление в организме пациента новообразований, кист, абсцессов.
- Остановка сердца в анамнезе, которая случилась минимум за 10 дней до приступа апоплексии.
- Эпилепсия в анамнезе пациента.
- Патология церебральных вен, при которых определяется их соединение.
К относительным противопоказаниям проведения тромболизиса относят такие состояния и патологии:
- Варикоз вен пищевода.
- Оперативные вмешательства в анамнезе, проведенные в течение последних 14 дней (включая биопсию, пункцию и иные малоинвазивные операции).
- Нахождение пациента на гемодиализе.
- Черепно-мозговые травмы, перенесенные пациентом за 3 месяца до апоплексии.
- Беременность, период лактации и срок две недели после родов.
- Печеночная недостаточность в стадии компенсации и декомпенсации.
- Почечная недостаточность острая и хроническая.
- Диатез геморрагический.
- Сниженная свертываемость крови (гипокоагуляция).
- Выход за пределы нормы показателя глюкозы в крови в большую или меньшую стороны.
- Острые внутренние кровотечения в анамнезе, имевшие место быть в последние 20 суток.
Во всех этих случаях врач оценивает состояние больного и принимает решение о проведении манипуляции или о запрете на нее. Родственники больного должны быть проинформированы на предмет возможных исходов тромболизиса, проведенного на фоне относительных противопоказаний.
При соблюдении всех основ и принципов манипуляции благоприятный прогноз для пациента обеспечен
Важно лишь вовремя доставить больного в стационар и настоять на срочном обследовании
Тромболитики 5 поколения список препаратов

Тромболитическая терапия — вид фармакологической терапии, направленный на восстановление кровотока в сосуде за счёт лизиса тромба внутри сосудистого русла.
Принцип действия
Активация фибринолитической активности крови за счёт перевода плазминогена в его активную форму — плазмин.
Препараты для тромболитической терапии называют тромболитиками, фибринолитиками или активаторами плазминогена (синонимы).
Тромболитическая терапия наиболее эффективна в период до 3 часов от образования тромба.
История
Предпосылки к развитию данного вида терапии появились в 1933 году, когда на руках у врача Tillet W.S. умирает дочь. Уже тогда он смог связать заболевание своей дочери с несворачивающейся кровью в чашке Петри, в которую она сплевывала мокроту.
В 1938 году было доказано выделение β-гемолитическим стрептококком группы А фермента стрептокиназы.
В 1940 году описан механизм действия фермента, основанный на его связывании с плазминогеном в крови, приводящей к его переводу его в активную форму — плазмин.
Главными недостатками стрептокиназы:
- её чужеродность организму человека, а, следовательно, и большое количество аллергических реакций
- малый период полувыведения, что требует длительного (в течение 60 минут) её введения
- неспецифичность активации плазминогена — большое количество геморрагических осложнений и истощение противосвертывающей системы.
Все эти факторы и послужили поводом к разработке новых средств, не имеющих данных недостатков.
Используемые тромболитические агенты
К настоящему времени известны следующие агенты :
О бразование тромбов, сопровождает множество сердечнососудистых заболеваний. В большинстве случаев подобный процесс несет колоссальную опасность для жизни. Потому терапия должна начинаться незамедлительно после обнаружения расстройства.
Тромб — это сгусток форменных клеток крови и белка фибрина. Он обладает высокой плотностью, потому частично или полностью перекрывает просвет кровоснабжающей структуры.
При нарушении диаметра вены, вероятно развитие некроза тканей и гангрены. Артериальные образования имеют склонность двигаться по руслу, закупоривая коронарные структуры, в большинстве случаев провоцируют летальный исход.
Это ключевое отличие средств данного типа от антиагрегантов и прочих, которые предотвращают тромбообразование.
Перечень показаний строгий, необоснованно расширять его и применять медикаменты в спорных случаях нельзя.
Фибринолитики (другое название средств подобного типа) не могут приниматься на длительной основе, потому как это медикаменты краткосрочного назначения. Требуются для терапии острых состояний и превенции рецидивов
Механизм действия
В основе работы фармацевтических средств данной группы лежит способность к лизису (растворению) особого вещества, так называемого фибрина.
Согласно исследованиям, это белок, который в определенной концентрации присутствует в крови всегда. Независимо от состояния здоровья пациента. Речь идет о клинической норме.
При развитии тромбов, объем этого вещества существенно растет.
В рамках адекватного положения дел, концентрация фибрина уравновешивается влиянием другого соединения, плазмина. Баланс хрупкий, но поддерживается постоянно благодаря сложной сигнальной системе.
Речь идет о разнородной группе медикаментов, со схожим, но не идентичным действием. Основной механизм достижения эффекта во всех случаях основан на способности растворять сам фибрин, который выступает связующей основой сгустка.
В норме, при достаточном терапевтическом результате, образование устраняется, кровоток восстанавливается. В дальнейшем средство предотвращает повторные эпизоды патологии.
Из-за столь неоднозначного действия, даже современные медикаменты используются с большой осторожностью в рамках короткого курса для купирования острого состояния и предотвращения повторных эпизодов. Вопрос выбора конкретного наименования ложится на плечи врача
Зачастую времени на долгие размышления нет.
Классификация
Тромболитические препараты классифицируют по поколениям. Всего их выделяют три. Они отличаются коренным образом.
Проведение тромболизиса
Сегодня в медицине тромболитическая терапия выполняется 2 методами:
- системным;
- локальным.

При системном способе препарат вводится в вену в локтевом сгибе
Системный способ проводится в тех ситуациях, когда нет точной информации о месте нахождения тромба.
Препарат вводится внутривенно, распределяется по всему кругу кровообращения и растворяет сгусток в любом месте.
Способ технически прост в выполнении, однако требует применения повышенной дозировки медикамента, что создает дополнительную нагрузку на кровеносную систему.
Локальная методика является более сложной, поскольку лекарственное средство вводится максимально близко к области локализации сгустка крови.
Подача вещества происходит через катетер, причем в сосуд дополнительно вводится и контрастное вещество. Параллельно проводится транслюминальная катетерная ангиография.
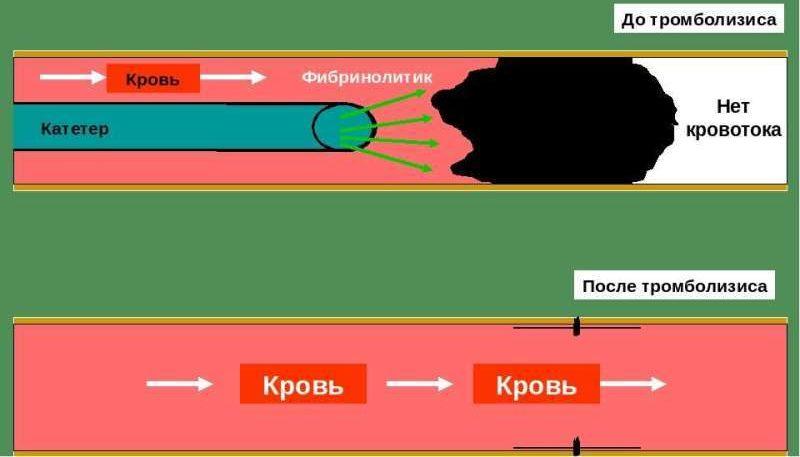
При локальном тромболизисе реже развиваются осложнения
Врач контролирует ход процедуры с помощью рентгеновского оборудования.
После процедуры на протяжении суток контролируется самочувствие больного. У пациента измеряют следующие показатели:
- артериальное системное давление;
- ЧСС;
- температура тела.
Эффект выражается в восстановлении кровотока и устранении болезненности уже спустя 1 час после проведения процедуры.
Тромболизис при остром инфаркте миокарда

Сердечно-сосудистые заболевания занимают первое место в общей структуре патология и являются причиной преждевременной смерти среди населения более чем у 60% случаев.
Сердечно-сосудистые катастрофы (нестабильная стенокардия, инфаркт миокарда) особенно опасны из-за своего внезапного начала, что часто сопровождается развитием жизненно опасных осложнений.
Поэтому стоит в кратчайшие сроки начать высококвалифицированное лечение, так как наибольшие потери случаются именно в первые 2 часа заболевания.
В основе развития ОИМ (острый инфаркт миокарда) лежит внутрикоронарный тромбоз на месте дестабилизированной атеросклеротической бляшки, что приводит к прекращению кровоснабжения и развитию некроза участка сердечной мышцы. Это очень скоротечный процесс: уже через 60 минут от начала ишемии погибает около 50% кардиомиоцитов в зоне поражения.
Экстренная помощь при ОИМ на догоспитальном этапе должна быть направлена на:
- адекватное обезболивание;
- возобновление проходимости поврежденного сосуда, предупреждение реокклюзии (повторного прекращения кровообращения);
- поддержание проходимости венечных артерий, уменьшение агрегации тромбоцитов;
- ограничение зоны ишемии, профилактику или устранение осложнений.
Что такое тромболизис и как его проводят?
Тромболизис (ТЛТ) – это процесс растворения тромба под влиянием введённого в системный кровоток фермента, который вызывает разрушение основы тромба.
Препараты для проведения ТЛТ (тканевые активаторы плазминогена) делятся на прямые (Стрептокиназа) и непрямые (Альтеплаза, Актилизе, Тенектеплаза).
В механизме действия ТАП условно выделяют 3 этапа:
- Связывание фермента с плазминогеном, который находится на фибрине (образование тройного комплекса);
- ТАП способствует проникновению плазминогена в фибрин, превращая его в плазмин;
- Образовавшийся плазмин расщепляет фибрин на мелкие фрагменты (разрушает тромб).
Существует прямая зависимость между временем начала ТЛТ и прогнозом для пациента. В методических рекомендациях Европейской ассоциации кардиологов указано на проведение тромболизиса до 12 часов от начала заболевания (далее введение препарата нецелесообразно).
Процедура ТЛТ вызывает активацию тромбоцитов, повышает концентрацию свободных мелких тромбов. Поэтому ТЛТ необходимо проводить вместе с адъювантной антитромбоцитарной терапией.
Тенектеплазу используют для ТЛТ на догоспитальном этапе. Ее вводят внутривенно болюсно (внутривенно струйно, с помощью шприца) на протяжении 10 секунд. Это ТАП III поколения, который имеет высокий профиль безопасности (низкий риск развития геморрагических и гемодинамических осложнений, аллергических реакций), не требует специфических условий хранения и просто в использовании.
Стрептокиназа вводится внутривенно капельно в дозировке 1,5 млн ОД разведенной на 100 мл физиологического раствора на протяжении 30-60 минут. Перед применением препарата вводят болюсно 5 тыс ОД гепарина с последующим возобновлением инфузии не ранее чем через 4 часа после окончания введения Стрептокиназы.
Согласно приказу министерства, после проведения ТЛТ пациента нужно доставить в специализированный стационар с возможностью проведения балонной ангиопластики или стентирования не позже 12 часов.
Показания к проведению
Показаниями к тромболизису при инфаркте миокарда являются:
- Длительный (более 20 минут) ангинозный приступ в первые 12 часов от его начала;
- Элевация сегмента ST на 0,1 мВ и более в двух смежных стандартных или 0,2 мВ в соседних перикардиальных отведениях ЭКГ;
- Полная блокада левой ножки пучка Гиса, которая возникла впервые в присутствии болевого синдрома.
ТЛТ показана в условиях отсутствия возможности проведения ПКВ за 90-120 минут с момента первого контакта с больным.
Тромболизис в случае инфаркта миокарда имеет право выполнять специализированная кардиологическая бригада скорой помощи укомплектована всем необходимым для купирования возможных осложнений.
Выводы
Тромболитическая терапия входит в перечень стандартных мероприятий при оказании помощи больным с острым коронарным синдромом на догоспитальном этапе.
Использование ТЛТ в первые часы от появления симптомов ОИМ позволяет спасти пациентов с потенциально некротизированным миокардом, улучшить функцию левого желудочка и снизить показатель смертности от ОИМ.
Риск ретромбоза (повторная закупорка) снижает комбинация тромболизиса с гепаринотерапией и длительным применением Аспирина.
Для подготовки материала использовались следующие источники информации.
Назначаемые для тромболизиса препараты
В целях тромболитической терапии применяют препараты-тромболитики. Их называют также активаторами плазминогена или тромболитическими агентами. Различают несколько групп таких препаратов:
- I поколение. В эту группу включают Стрептокиназу и Урокиназу.
- II поколение, включающее Актилизе (Алтеплазу), Проурокиназу.
- III поколение, включающее Метализе (Тенектеплаза), Ретеплазу, Анистреплазу.
Принцип действия тромболитиков может различаться. Одни препараты обеспечивают поставку активированного плазмина в организм, другие активирует плазминоген, из которого усиленно начинает образовываться плазмин. Существуют также препараты комбинированного действия.
Стерптокиназу в современной медицине применяют редко из-за ее существенного недостатка – несовместимости с человеческим организмом. Этот фактор означает высокий риск возникновения аллергических реакций. Урокиназа аллергические реакции вызывает редко. Стерптокиназу нужно вводить в течение часа, а применение Урокиназы предполагает внутривенное введения гепарина.
Актилизе необходимо применять в течение первых 4-5 часов. Эффективность терапии напрямую зависит от времени ее начала. Дозировку препарата рассчитывают по массе пациента – по 0,9 мг на 1 кг, но не более 90 мг. Сначала струйно вводят 10% необходимой дозы, остальной объем поступает инфузионно в течение часа. Если показания того не требуют, то гепарин пациенту не вводят. По сравнению со Стрептокиназой, Актилизе обеспечивает более высокие показатели выживаемости пациента.
Проурокиназу оптимально применить в течение 6 часов после первых проявлений инсульта, но допускается и терапия в течение первых 12 часов. Дозировка рассчитывается аналогично Актилазе, введение болюсное. Основой для препарата служат ДНК-рекомбинированные клетки почек человеческих эмбрионов. Проурокиназа может быть гликозированной и негликозированной. Первый вариант привлекателен более быстрым началом действия.
Тромболитики III поколения привлекательны возможностью струйного введения. Метилазе вводят однократно в течение не более 10 секунд. Дозировку препарата рассчитывают по массе тела пациента, от нее же зависит объем подготовленного раствора. При весе до 60 кг необходимо ввести 30 мг препарата, то есть 6 мл раствора. Если вес составляет 80-90 кг, то нужно 45 мг препарата, что составляет 9 мл раствора. Эффективность терапии повышает введение гепарина и ацетилсалициловой кислоты.
Ретеплазу используют в 2 приема. Инъекцию делают в течение 2 минут, повторное введение через полчаса.
Анистреплаза представлена тандемом Стрептокиназы с плазминогеном. Такой комплекс обеспечивает быстрое воздействие на тромб. Препарат вводят однократно в дозе 30 ЕД в течение 2 минут.
Тромболитики растворяют тромбы, но не предотвращают повторного их образования. Этот фактор означает возможность рецидива. Чтобы избежать его, в дальнейшее лечение включают прием антикоагулянтов и антиагрегантов.
У тромболизиса при ишемическом инсульте множество побочных эффектов. Наиболее часто встречающееся осложнение – кровотечение. Риск таких последствий снижается при использовании фибринспецифических средств.
Нюансы проведения процедуры
Тромболизис при поступлении в стационар проводится в отделении реанимации. После того как пациент поступил в больницу, для всех подготовительных мероприятий у медицинского персонала есть не более одного часа. За это время нужно подготовить пациента, провести необходимые обследования, анализы и консультации.
После инфаркта время очень ценно. Лишняя минута может стоит человеку жизни. Каждый хирург должен придерживаться нескольких правил:
- установка мочевых катетеров и зондов проводится исключительно до тромболизиса;
- в первые сутки после вмешательства в крупные артерии катетер не устанавливается;
- в течение суток до и после процедуры не выполняется никаких внутримышечных инъекций.
Заключение
Записаться к врачу, работающему в Вашем городе можно прямо на нашем сайте.
Помимо перечисленных препаратов от тромбов, пациентам, состоящим в группе риска, рекомендуется постоянное применение венотоников – препаратов для нормализации структуры стенок сосудов, придания им тонуса и эластичности, повышения резистентности капилляров.
Самыми действенными флеботониками считаются: Флебодиа 600, Детралекс, Антистакс, Флебофа.
Необходимо уделять повышенное внимание ежедневному рациону, исключить из меню продукты, повышающие вязкость крови, отказаться от пристрастия к курению и алкоголю
Обязательным условием для поддержания нормальной вязкости крови является обильное питье. Пациенту с риском тромбоза необходимо выпивать не менее2 литров жидкости в сутки.
И главное: при любых признаках тромбообразования необходима экстренная госпитализация пациента! В большинстве случаев тромбы неспособны раствориться сами, для восстановления проходимости вен необходимо срочное комплексное лечение.