Правожелудочковая недостаточность
Содержание:
Острая левожелудочковая сердечная недостаточность
Острая левожелудочковая сердечная недостаточность проявляется клиническими признаками сердечной астмы и отёка легких. Сердечная астма развивается на фоне левожелудочковой недостаточности, когда кровь застаивается в малом круге кровообращения. Первоначально развивается лёгочная венозная, а в последствии — лёгочная артериальная гипертензия. Повышенное кровенаполнение лёгких ведёт к повышению лёгочного капиллярного давления. Внесосудистый объём жидкости в лёгких увеличивается в 2–3 раза. На начальных стадиях развития острой левожелудочковой недостаточности, когда внесосудистый объём жидкости в лёгких увеличивается за счёт её накопления в интерстициальной ткани лёгких, развивается гипоксемия без гиперкапнии, которая легко устраняется ингаляцией кислорода. Гипоксемия на этой стадии развития патологического процесса связана с утолщением альвеолокапиллярной мембраны и нарушением проникновения через неё газов. В последствии, несмотря на ингаляцию кислорода, нарастают гипоксемия и гиперкапния, что связано уже с альвеолярным шунтированием крови.
Другой патофизиологический механизм дыхательной недостаточности при острой левожелудочковой недостаточности – рестриктивный. Для раскрытия жёстких, отёчных, переполненных кровью лёгких необходимо увеличение работы дыхательных мышц, в результате этого повышается кислородная цена дыхания. По мере нарастания гипоксии ещё сильнее увеличивается проницаемость альвеолокапиллярной мембраны. Катехоламинемия, связанная с гипоксией, блокирует лимфоотток, в результате жёсткость тканей лёгкого от этого увеличивается еще сильнее.
Симптомы острой левожелудочковой недостаточности
Приступ удушья при сердечной астме, эквивалентом которого может быть приступ кашля, обычно возникает в ночное время. Дыхание шумное, глубокое, несколько учащенное. Кожа и слизистые оболочки становятся цианотичными, наблюдается выраженный акроцианоз, холодный липкий пот. Примечательно, что в случаях когда у больных наблюдается тяжёлая одышка и сильный кашель, отсутствуют или скудно выражены катаральные явления в лёгких. Границы сердца расширены, тоны сердца приглушены, акцент II тона в проекции легочной артерии, иногда выслушивается ритм галопа. Кардиогенный отёк лёгких является следующим после сердечной астмы этапом развития острой левожелудочковой недостаточности. Это довольно опасное критическое состояние — порядка 17% больных с кардиогенным отёком лёгких умирают в больнице, а 40% выписавшихся – в течение следующего года.
К провоцирующим факторам развития отёка лёгких на фоне основного заболевания относят физическую нагрузку, эмоциональное напряжение, интеркуррентные заболевания и приём большого количества жидкости. Если при сердечной астме в основе патологического процесса лежат явления экспираторного закрытия дыхательных путей вследствие интерстициального отёка альвеол и бронхов, то при кардиогенном отёке развивается транссудация плазмы в альвеолы в результате резко возросшего капиллярного давления. В этом дыхательная недостаточность возникает в результате перекрытия дыхательных путей пеной, образующейся при вспенивании плазмы в альвеолах. Возникновению транссудации способствуют явления ишемии и гипоксии альвеолярной ткани.
Клиническая симптоматика отёка лёгких соответствует клинике сердечной астмы, однако протекает значительно тяжелее. Дыхание у больного клокочущее, наблюдается тахипноэ, упорный кашель с выделением пенистой мокроты желтовато розового цвета. Над лёгкими выслушивается большое количество разнокалиберных влажных хрипов. Тоны сердца глухие, отмечается тахикардия, возможен ритм галопа.
Исходя из показателей уровня артериального давления, сердечного выброса, общего периферического сопротивления сосудов, давления наполнения левого желудочка и других показателей гемодинамики при отёке лёгких различают два основных типа кровообращения:
- гипокинетический — давление в легочной артерии нормальное или умеренно повышено, снижен сердечный выброс, артериальное давление снижено или нормальное;
- гиперкинетический — давление в легочной артерии резко повышено, кровоток ускорен, увеличен сердечный выброс, артериальное давление повышено.
Распространенные признаки
Как уже упоминалось, проявления сердечной недостаточности при наличии проблем с малым или большим кругом кровоснабжения будут отличаться. Однако есть и общие признаки, свидетельствующие о дисфункции в том или иной отделе миокарда, а именно:
- болезные ощущения в области сердца, печени и других органов, свидетельствующие о застое крови и недостатке поступления кислорода;
- изменение цвета кожи, в том числе губ, пальцев рук и ног;
- ощущение слабости и быстрая утомляемость;
- проблемы с дыханием (бронхоспазмы, одышка и т.д.).
Боль и другие проявления становятся тем сильнее, чем дальше развивается недостаточность, симптомы перед смертью при этом могут включать также остановку сердца, отсутствие дыхания из-за внутреннего отека и т.д.
Общая симптоматика
Патогенез
Изучение сердечной недостаточности на протяжении многих десятилетий позволило максимально точно отобразить механизм развития заболевания. В частности, немало внимания было уделено процессу возникновения хронической сердечной недостаточности (ХСН)
В 70-е годы, что ХСН развивалась только из-за гемодинамических нарушений, спровоцированных поражением сердечной мышцы. Как отмечал Мясников А. Л.: “Говоря о сердечной недостаточности, мы имеем в виду недостаточность сократительной функции миокарда”.
Десяток лет спустя патогенез развития ХСН начали связывать с почечной дисфункцией, когда кроме нарушения гемодинамики у больных наблюдали расстройство выделительной функции почек.
Несколько позже гемодинамическая теория развития ХСН дополнилась “нейрогуморальной”. Согласно новому предположению, сердечная деятельность нарушалась из-за дисбаланса таких нейрогуморальных систем организма, как симпато-адреналовая и ренин-ангиотензин-альдостероновая.
Согласно современным предположениям нейрогуморальная регуляция тесно связана с другими гормональными и гуморальными системами. В результате при активации системы нейрогуморальной регуляции запускаются другие механизмы, включающие вазопрессин, эндотелин, фактор некроза опухолевых клеток, интерлейкин и пр. В дальнейшем активность подобных предрасполагающих факторов отрицательно сказывается на работе сердца и прогностическом заключении по течению заболевания.
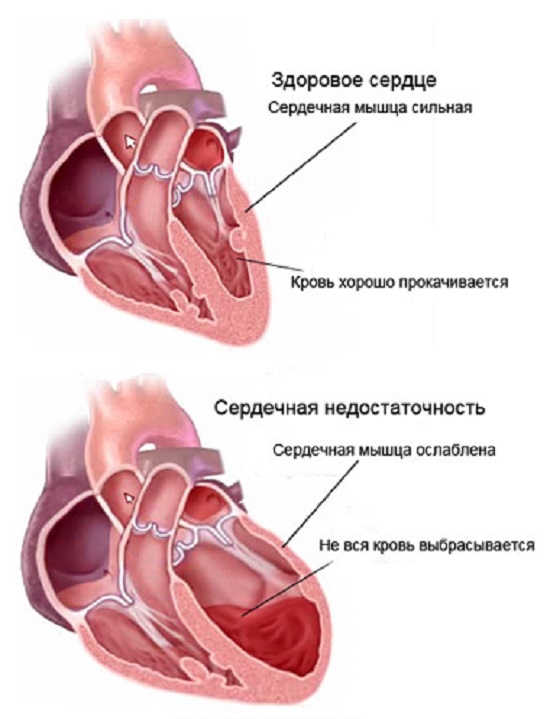
В развитии как хронической, так и острой сердечной недостаточности могут иметь место следующие факторы воздействия:
- Нарушение сердечного ритма. Длительно протекающие аритмии могут провоцировать развитие сердечной недостаточности, особенно это относится к трепетанию / фибрилляции предсердий или желудочков. При этих заболеваниях нарушается электрическая активность сердца, из-за чего сердечные сокращения становятся менее интенсивными и продуктивными.
- Нарушение наполняемости камер сердца. Для нормального наполнения камерам нужно в диастолу полноценно расшириться. Но при некоторых заболеваниях в виде тампонады сердца и перикардита, подобное становится невозможным из-за давления, оказываемого жидкостью на стенки сердца. Это способствует изменению наполняемости сердечных полостей и дальнейшему нарушению сократительной функции
- Перегруженность сердца. Подобное чаще возникает при сердечных пороках, когда клапанный аппарат изменяется настолько, что кровь из полостей либо с трудом перекачивается (при стенозах), либо ее часть возвращается назад (при недостаточностях), из-за чего сердцу приходится прикладывать больше усилий для выброса крови. Длительное протекание подобных заболеваний приводит к ослаблению миокарда и развитию СН.
- Повреждение миокарда. При различных воспалительных процессах, склерозе структур сердца, ишемии миокарда наблюдается непосредственное поражение сердечной мышцы. Кардиомиоциты начинают гибнуть и чем больший размер повреждения, тем более выражена будет сердечная недостаточность.
Прогноз и профилактика
Прогностическое заключение может выдаваться относительно благоприятное, если удалось стабилизировать гемодинамику
Также важно, чтобы организм положительно реагировал на проводимое лечение сердечной недостаточности, тогда может быть улучшено общее состояние пациента. В противном случае высока вероятность полной декомпенсации сердечной деятельности, за чем следует остановка сердца
Больные с ХСН в случае положительной динамики болезни пожизненно принимают назначенные им препараты:
- при ХСН II–III ФК используют один бета-адреноблокатор и ингибитор АПФ;
- при ХСН III–IV ФК применяют комбинированную терапию, основанную на четырех препаратах (диуретике, бета-адреноблокаторе, ингибиторе АПФ и спиронолактоне).
Профилактика сердечной недостаточности больше относиться к хронической форме болезни. В частности, для предупреждения перехода болезни в стадию декомпенсации нужно придерживаться следующих рекомендаций:
Проводить лечение основного заболевания (ИБС, гипертонии, сахарного диабета и пр.).
Устранить плохие привычки, особенно важно перестать курить и злоупотреблять алкоголем.
Нормализовать физическую активность, особенно если наблюдается ее избыток или, наоборот, недостаток.
Правильно питаться, для чего используется диета с ограничением соли и жидкости.
Экт-признаки синусовой тахикардии и ее диагностическое значение.
— укорочение интервала RR (менее 0,75 сек.);
— увеличение ЧСС (более 80 в минуту);
— сохранение правильного синусового ритма (комплексуQRSпредшествует нормальный положительный зубец Р в I, II, aVF, V4-V6 отведениях).
Различают физиологическую и патологическую синусовую тахикардию.
— физической нагрузке;
— стрессах;
— эмоциональных напряжениях.
— тиреотоксикозе (базедовой болезни);
— анемиях;
— миокардите;
— сердечной недостаточности;
— сосудистой недостаточности (коллапсе);
— повышении температуры.
ЭКГ-признаки синусовой брадикардии и ее диагностическое значение.
Синусовой брадикардией называется уменьшение ЧСС (менее 60 в минуту) при сохранении правильного синусового ритма.
— удлинение интервала RR (более 1 сек.);
— ЧСС менее 60 в минуту;
— сохранение правильного синусового ритма (комплексу QRS предшествует нормальный положительный зубец Р и I, II, aVF, V4-V6 (отведениях).
— инфекционных заболеваниях (грипп, брюшной тиф);
— инфаркте миокарда (нарушение функции автоматизма синусового узла вследствие ишемии);
— повышении внутричерепного давления (раздражение блуждающего нерва);
— микседеме (гипотиреозе);
— уремии;
— воздействии лекарственных препаратов (сердечных глико-зидов, пилокарпина).
ЭКГ-признаки синусовой аритмии и ее диагностическое значение.
— интервалы RR неодинаковые (разница составляет более чем 0,1 сек.);
— комплексу QRS предшествует нормальный зубец Р.
— у здоровых людей молодоговозраста;
— в период выздоровления при различных инфекционных заболеваниях;
— у молодых больных с нейроциркуляторной дистонией.
— заболевания сердца (острый инфаркт миокарда, ишемическая болезнь сердца, кардиопатии), ведущие к развитию ишемии, дистрофии, некроза в области синусового узла; интоксикация синусового узла в связи с приемом сердечных гликозидов, β-адреноблокаторов, хинидина;
— гормонально-обменные нарушения;
— купирование приступа пароксизмальной тахикардии, мерцательной аритмии.
— стойкая синусовая брадикардия с отсутствием адекватного учащения сердечных сокращений после физической нагрузки или введения атропина;
— периодическое появление несинусовых ритмовиз атрио-вентрикулярного соединения, мерцание, трепетание предсердий,
— наличие синоатриальной блокады;
— чередование периодов выраженной брадикардии и тахикардии (синдром брадикардии-тахикардии).
Нарушения функции возбудимости сердца
— предсердная;
— из атриовентрикулярного соединения;
— желудочковая;
— предсердная;
— желудочковая;
3) трепетание предсердий;
4) мерцание (фибрилляция) предсердий;
5) трепетание и мерцание (фибрилляция) желудочков.
Экстрасистолия и ее диагностическое значение.
Экстрасистолия — внеочередное возбуждение сердца (преждевременное появление сердечного цикла на ЭКГ).
— дисфункции вегетативной нервной системы;
— эмоциональных перенапряжениях;
— злоупотреблении крепким кофе, чаем, алкоголем.
— остром инфаркте миокарда;
— ишемической болезни сердца;
— артериальных гипертониях;
— ревматических пороках сердца;
— миокардитах, застойнойнедостаточности кровообращения.
Лечение
Лечение левожелудочковой сердечной недостаточности включает несколько классов лекарственных препаратов:
- диуретики (мочегонные) выводят лишнюю жидкость из организма и улучшают работу почек;
- бета-блокаторы снижают нагрузку на сердечную мышцу путем уменьшения частоты сокращений;
- ингибиторы АПФ предотвращают расширение полостей сердца и приводят в норму артериальное давление.
- гликозиды повышают фракцию выброса, особенно при аритмиях;
- нитраты расширяют сосуды и снимают признаки острой сердечной недостаточности.
Неотъемлемой частью лечения нарушенной функции левого желудочка является устранение вызвавшей ее причины:
- При инфаркте миокарда необходимо как можно быстрее восстановить проходимость коронарной артерии. Выполнить это можно с помощью коронарографии (исследование сосудов под рентгеном) и стентирования (расширения артерии и постановки специальной пружины).
- Если имеется серьезное поражение клапанов сердца , то нужно проводить хирургическое лечение. Клапаны протезируют либо с использованием металлических конструкций, либо при помощи донорских образцов, в том числе, полученных от свиней.
- Лечение аритмии проводят лекарственными препаратами, а при их неэффективности выполняют радиочастотную абляцию и лазерное прижигание очагов возбуждения в сердце.
- При кардиомиопатии единственным эффективным методом лечения является пересадка сердца.
Кроме традиционного лечения, пациентам с хронической сердечной недостаточностью необходимо соблюдать некоторые правила, касающиеся образа жизни:
- контролировать вес, так как ожирение может провоцировать гипертонию;
- соблюдать диету с ограничением соли, воды и животных жиров;
- выполнять допустимую физическую нагрузку, рекомендованную врачом;
- отказаться от курения и употребления алкоголя.
Лечение острой недостаточности левого желудочка обязательно проводится в стационаре в отделении реанимации. При этом все препараты вводят внутривенно. Если отек легких очень выражен, то производят интубацию трахеи с помощью трубки и временно переводят пациента на искусственную вентиляцию. Повышенное давление в дыхательном контуре позволяет механически очистить альвеолы от избытка жидкости.
Если у больного выраженное поражение миокарда левого желудочка, то в лечении может помочь использование так называемого аппарата искусственного сердца. Он представляет собой насос, который либо вживляют в грудную клетку, либо присоединяют с помощью специальных трубок. Мера эта временная и создана для облегчения симптомов левожелудочковой недостаточности во время ожидания подходящего для трансплантации органа.
Сердечная недостаточность не только снижает качество жизни пациента, но может привести к внезапной смерти. Наиболее опасны острые ее проявления, включающие отек легких и кардиогенный шок. Лечение должно быть направлено на устранение симптомов и причины, вызвавшей это состояние. Своевременно назначенная и правильно подобранна терапия – залог успеха в борьбе с левожелудочковой недостаточностью.
Классификация ЛЖН и причины развития
Острая левожелудочковая недостаточность проявляется резким нарастанием симптомов. Синдром вызывает осложнения, такие как отек легких, сердечная астма или кардиогенный шок. Отек легких способна вызвать и правожелудочковая недостаточность. Это очень тяжелые симптомы, при которых человеку должна быть оказана неотложная помощь.
Хроническая левожелудочковая недостаточность имеет более сдержанный патогенез. Первые ее признаки — это застой крови. Кровь содержит малую концентрацию кислорода, из-за чего страдают другие органы. Прежде всего, это касается почек. Нарушение их работы влечет за собой отек нижних конечностей. Если симптомы продолжают нарастать, то отек поднимается в брюшную полость и проявляется асцитом.
Существует несколько классификаций сердечной недостаточности. По характеру течения различают острый и хронический синдром.
- Острая правожелудочковая недостаточность имеет выраженные признаки. Механизм ее развития быстрый, а клиника течения обычно крайне тяжелая. Лечение такой формы не всегда возможно. Часто заканчивается летальным исходом. Острая форма может проявиться в виде отека легких. Но гораздо чаще встречается левожелудочковая недостаточность.
- Хроническая правожелудочковая недостаточность имеет более мягкий и продолжительный механизм развития.
По степени тяжести выделяют четыре вида:
- I — отсутствуют внешние симптомы недостаточности;
- II — наблюдаются небольшие хрипы, слабая степень;
- III — растет количество хрипов, более выраженная степень;
- IV — очень низкое давление, кардиогенный шок.
Есть еще одна классификация, которая делит механизм развития синдрома на три стадии:
- HI — скрытая стадия. Физическая нагрузка вызывает одышку и сердцебиение. Снижается общая трудоспособность. Показатели гемодинамики в состоянии покоя не нарушены.
- HII — нарушение гемодинамики наблюдается уже при незначительных нагрузках, а иногда и в состоянии покоя. Делится на два периода:
- HIIA — при небольших физических нагрузках появляется одышка. Присутствуют проявления застоя в малом круге кровообращения: сухой кашель, наличие влажных хрипов и крепитации, случается кровохарканье. Ощущается сердцебиение и перебои в работе сердца. Вечерами начинают появляться нарушения большого круга кровообращения: незначительные отеки и увеличение печени. Трудоспособность резко падает.
- HIIB — одышка возникает уже в покое. Все симптомы резко усиливаются. Появляются длительные боли, выраженная синюшность тканей, сердечная мышца работает с перебоями. Отеки постоянны, печень увеличена. Такие больные полностью нетрудоспособны.
- HIII — конечная стадия, которая не поддается лечению. Синдром вызывает необратимые изменения во внутренних органах. Нарушается обмен веществ, что приводит к полному истощению пациента.
- острая левожелудочковая недостаточность;
- хроническая форма.
Левожелудочковая сердечная недостаточность протекает в три стадии:
- 1 стадия (начальная): отсутствие ярко выраженных симптомов, незначительное ухудшение состояния при физических нагрузках;
- 2 стадия (средняя): периодическое появление признаков ЛЖН даже в состоянии покоя;
- 3 стадия (тяжелая): развитие необратимых процессов в организме, несвоевременная помощь приводит к летальному исходу.
Основной причиной развития ЛЖН является застой крови в левом предсердии, вызывающий проникновение тканевой жидкости в легкие или альвеолы.
Возникновение патологии возможно при наличии сопутствующих сердечных заболеваний:
- ишемическая болезнь сердца;
- нарушение сердечного ритма;
- инфаркт миокарда;
- артериальная гипертензия;
- пороки и перенесенные заболевания сердца;
- кардиомиопатия;
- митральный стеноз;
- атеросклероз сосудов;
- повышенная вязкость крови (приводящая к нарушению гемодинамики);
- обтурация просвета легочной вены;
- уремия;
- кардиогенный отек легких.
Декомпенсация деятельности сердца может быть вызвана несердечными факторами:
- заболевания почек, печени, щитовидной железы, нервной системы;
- анемия тяжелой формы;
- обширное хирургическое вмешательство;
- тиреотоксикоз;
- перенесенные инфекционные заболевания, сепсис;
- злоупотребление психотропными веществами, алкогольными напитками.
Хроническая форма ЛЖН возникает при выраженных структурных нарушениях миокарда. Причинами патологии могут стать кардиосклероз в постинфарктном периоде, поражение сердечных клапанов, кардиомиопатия.
Диагностика
Для определения у человека левожелудочковой сердечной недостаточности используют передовые технологии. С их помощью проводится эффективная диагностика, получается информация для дальнейшего проведения эффективного лечения и тщательного контроля за состоянием больного.
Диагностические процедуры и методы при ЛЖСН:
- Катетеризация сердца: инвазивное исследование, в ходе которого длинная тонкая гибкая трубка продвигается через кровеносный сосуд в руке или паху по направлению к сердцу. Контрастное вещество подается через трубку, и далее используется рентгеновское видео, которое показывает, как функционирует сердце и имеются ли какие-либо нарушения.
- Рентген грудной клетки: делается снимок ОГК, после чего проводится общий образный анализ состояния легких, сердца и аорты.
- Эхокардиограмма: ультразвуковое исследование, в ходе которого с помощью звуковых волн делаются снимки движущихся изображений, а именно камер и клапанов сердца.
- Электрокардиограмма (ЭКГ): метод позволяет измерить электрическую активность сердца и может помочь определить, увеличены ли отдельные части сердца, имеется ли их перегрузка или повреждение.
- Электрофизиологическое исследование: с помощью этого вида диагностики записываются электрические действия сердца. Это может помочь найти то, что вызывает нарушение сердечным ритмом, и определить наилучшее лечение.
- Радионуклидная визуализация: неинвазивная процедура, дающая возможность выявить серьезное повреждение сердца. Радиоактивный изотоп вводится в вену, после чего специальная камера или сканер записывают, как он проходит через сердце.
- Тредмил-тест: определяет способность пациента к физической нагрузке и количество кислорода, которое сердечная мышца употребляет во время упражнения. Результаты показывают тяжесть левожелудочковой сердечной недостаточности и помогают определить возможное течение болезни.
После проведения диагностики врач использует полученные результаты для определения тяжести сердечной недостаточности больного. Согласно классификации тяжесть СН делится на четыре класса, основанные на способности выполнять нормальные физические действия и симптомах, возникающих при выполнении этих действий.
Профилактика заболевания
Если начата неотложная медицинская помощь пациенту, имеющему синдром недостаточности малого круга кровообращения, можно значительно продлить ему жизнь и улучшить ее качество. И, хотя нередко прогноз данного заболевания неблагоприятный, современная медицина дает шанс чувствовать себя лучше.
Само собой, существуют случаи, когда невозможно избежать сердечных заболеваний, особенно, если говорить о генетической предрасположенности. Но это не значит, что попадание в группу риска освобождает человека от проведения профилактики. Обычно сердечная правожелудочковая недостаточность возникает на фоне какого-либо основного заболевания, что делает задачей профилактики своевременное предотвращение рецидивов патологического хронического процесса и сохранения стадии ремиссии на длительный срок.
Проведение профилактических мер требует правильного питания, ведения активного образа жизни, эмоционального спокойствия, регулярного курса лекарственной терапии, контроля веса и кардионагрузок. В случае медикаментозной терапии противопоказан прием неизвестных средств без предварительной консультации с лечащим врачом.
Выделяют острую и хроническую формы патологии.
-
Острое состояние опасно тем, что развивается буквально за несколько часов или дней. Оно характеризуется тяжелым состоянием пациента. Такое состояние приводит к нарушениям гемодинамики. Для сохранения жизни необходимо проводить неотложные реанимационные мероприятия.
-
Хроническое состояние развивается длительно, обычно несколько лет, на фоне хронических патологий бронхов и легких, основных болезней сердца.
Также различают:
-
«Чистую» (первичную) недостаточность. Данная патология встречается очень редко.
-
Вторичную недостаточность. Такая патология обычно провоцируется широким кругом заболеваний сердечной и несердечной природы.
Профилактика недостаточности (как и любых других патологий сердечно-сосудистой системы) сводится к:
-
отказу от вредных привычек;
-
правильному питанию;
-
сохранению эмоционального спокойствия;
-
контролю веса;
-
активному образу жизни.
Конечно, в некоторых случаях предотвратить заболевание просто невозможно (особенно, если речь о генетической предрасположенности к нему). Тем не менее сократить риски можно всегда
Важно понимать и то, что обычно правожелудочковая недостаточность возникает на фоне основной болезни. Важно проводить и ее профилактику
Об этом вам расскажет врач.
Предотвратить ухудшение состояния позволяют:
регулярные консультации специалиста;
-
прием назначенных лекарственных средств;
-
умеренная физическая активность.
Одним из основных патогенетических моментов развития левожелудочковой недостаточности является нарастание гидростатического давления в капиллярном и венозном отделах малого круга кровообращения. В легочном интерстиции постепенно накапливается жидкость в избытке, что приводит к снижению эластичности органов. Легкие становятся более «жесткими», возникают рестриктивные расстройства. Затем отечная жидкость попадает в альвеолы, вследствие чего они перестают участвовать в газообмене.
Происходит дальнейшее ее распространение вдоль легочных серозных и бронхиальных стволов. Наблюдается инфильтрация серозной жидкостью периваскулярных и перибронхиальных пространств, что отражается на их непосредственном сопротивлении, ухудшении условий обмена.
В левом предсердии кровь из невентилируемых альвеол смешивается с насыщенной кислородом субстанцией. Это влечет за собой снижение общего артериального парциального напряжения кислорода, развитие гипоксемии. В начальной стадии последняя носит циркуляторный характер.
Левожелудочковая недостаточность обычно обусловлена серьезными перегрузками или поражениями соответствующих отделов сердца. Такое заболевание влечет за собой ухудшение кровообращения. Оно требует не только своевременной диагностики, но и грамотного лечения. При сочетании патологии с правосторонней сердечной недостаточностью увеличивается вероятность смерти больного.
Принципы лечения
Лечение подразумевает устранение следующих проблем:
- Предупреждение перегрузки сердца;
- Устранение симптоматики;
- Устранение последствий.
Основное лечение должно быть направлено на устранение первопричины. Это может быть ишемическая болезнь сердца, гипертония, миокардит и т.д.
При тромбоэмболии необходимо экстренное удаление тромба, которое выполняется хирургическим путем либо путем растворения.
- Эуфиллин и ганглиоблокаторы необходимы для уменьшения легочной гипертензии.
- Шоковое состояние снимается симпатомиметиками.
- Лечение инфаркта подразумевает восстановление нормального кровоснабжения коронарных сосудов.
- Антибактериальные препараты назначаются при пневмонии.

Острая правожелудочковая недостаточность, а также хроническая форма при тяжелом течении подразумевают постельный режим, отсутствие физических нагрузок и психического напряжения. В иных случаях допустимы нагрузки, которые не будут нарушать нормальное самочувствие.
Следует ограничивать потребление жидкости, так как обильное питье будет провоцировать еще большие отеки. Пить следует не более 500-600 мл в сутки, также следует отказаться от потребления соли. Пища должна легко усваиваться и быть насыщенной витаминами.
Лечение хронической формы может быть дополнено диуретической терапией. При присоединении симптомов мерцательной аритмии назначают сердечные гликозиды.
Медикаментозное лечение включает в себя следующие препараты:
- Сердечные гликозиды. Это препараты, действие которых направлено на увеличение сократительной способности миокарда, они повышают переносимость физических нагрузок.
- Вазодилататоры и ингибиторы АПФ. Позволяют снизить тонус сосудов, способствуют расширению артерий и вен, в результате чего снижается сопротивление сосудов и увеличивается объем выбрасываемой крови.
- Нитраты. Под их воздействием улучшается наполнение желудочков кровью, расширяются артерии, увеличивается выброс крови.
- Диуретические препараты. Стимулируют вывод жидкости из организма, снижая отечность.
- Бета-адреноблокаторы. Приводят к снижению частоты сокращений, нормализуют питание сердечной мышцы кровью, увеличивают объем выброса.
- Антикоагулянты. Предотвращают образование в сосудах тромбов.
- Препараты, направленные на улучшение метаболических процессов в миокарде.
Пациентам, у которых выявлена сердечная недостаточность, важно изменить свой образ жизни:
- Привести к норме вес. Избыточная масса тела осложняет состояние пациента, увеличивая нагрузку на сердце.
- Соблюдение диеты.
- Обязательны физические нагрузки, регламентированные врачом.
- Избавление от вредных привычек.
Пациентам с пороками сердца желательно выполнить операцию по их коррекции, уловив ту тонкую грань, когда операция уже показана, но еще не противопоказана. Такое оптимальное время определяется только кардиохирургом при наблюдении за пациентом в динамике.
Кроме этиологической терапии, пациенту с установленным диагнозом хронической сердечной правожелудочковой недостаточности показан пожизненный прием определенных препаратов. Пожизненный, потому что без их применения быстро наступает декомпенсация, из которой пациента можно вывести только в стационаре, но ухудшения функции сердца еще останутся.
Из подобных препаратов наиболее оптимален прием мочегонных средств (фуросемид, верошпирон, диувер и др), антагонистов кальциевых каналов (верапамил, диалтиазем, амлодипин) и нитратов (нитросорбид, моночинкве). Эти лекарства не только снижают приток крови к правому предсердию, но еще и расширяют периферические сосуды, в том числе и сосуды легких, уменьшая тем самым легочную гипертензию.
Симптомы разных стадий
Правосторонняя сердечная недостаточность – хроническая патология. Она возникает при дисфункции сердечных мышц в правом отделе миокарда. При возникновении симптомов больной нуждается в экстренной врачебной помощи. Моментально обращаются к терапевту те, кто знает признаки опасного заболевания.
Классификация патологии зависит от места ее локализации. Различают 2 типа сердечной недостаточности:
- правожелудочковую (легочное сердце);
- левожелудочковую.
Отличительные признаки:
| Тип заболевания | Место локализации | Причины возникновения | Последствия |
|---|---|---|---|
| Левожелудочковая | Поражает левый отдел миокарда. | Вызывается снижением коронарного кровообращения, инфекционными заболеваниями, тахикардией, аритмией. | Левый желудочек перегружен. В легочном круге кровообращение образуется застой. Вызывает сердечную астму, отек легких, кардиогенный шок. |
| Правожелудочковая | Нарушается функционирование правого отдела миокарда. | Проявляется при легочной тромбоэмболии, затяжной астме, двухсторонней пневмонии, легочном сердце, перикардитах. | Правый желудочек перегружен. Застойные явления возникают в большом круге кровообращения. Кровь в изобилии наполняет органы, но с трудом выходит из них. Печень увеличивается, ноги отекают, возникает цианоз, в легких развиваются опасные для жизни осложнения. |
Существует 2 формы патологии:
- хроническая;
- острая правожелудочковая недостаточность.
Правосторонняя недостаточность – вторичная болезнь. Ей предшествует левожелудочковая сердечная недостаточность. У большинства пациентов правожелудочковая и левосторонняя недостаточность протекают совместно. Но не исключены случаи, когда сердечная недостаточность справа возникает изолировано.
На ранних этапах симптомы заболевания обусловлены застойными явлениями в малом круге кровообращения. Правожелудочковая недостаточность сопровождается:
- тахикардией (спонтанным нарастанием сердечного ритма);
- артериальной гипотонией (устойчивым снижением давления);
- одышкой, недостатком воздуха;
- давящими болями в области сердца;
- отеками конечностей;
- пониженной температурой кожных покровов (холодностью рук и ног);
- цианозом (кожные покровы в области носогубного треугольника, рук и ног приобретают синюшный оттенок);
- сниженным тургором кожных покровов;
- набуханием и пульсацией яремных вен (в положении лежа);
- высокой проницаемостью сосудов;
- отеком легких;
- тошнотно-рвотным синдромом;
- обмороками;
- слабостью, утомляемостью.
Эти симптомы неизменны на всех этапах развития патологии. Когда правожелудочковая сердечная недостаточность переходит в осложненные формы, они усугубляются. К ним подключаются симптомы застоявшейся крови в большом круге кровообращения.
Пациенты страдают от:
- Чувства тяжести и болезненности в правом подреберье, возникающего из-за разбухания печени.
- Гипертонии.
- Отеков.
- Олигурии – нарушенного кровотока в почках.
- Сниженной выработки мочи, вызванной задержкой жидкости.
- Сердечной астмы, спровоцированной избыточным количеством крови в венозных сосудах и капиллярах легких.
- Расширения и набухания шейных вен в положении лежа и сидя.
- Психических расстройств, вызванных нарушенным оттоком венозной крови из головного мозга и кислородным голоданием.
- Гастрита и других заболеваний пищеварительной системы.
- Потери аппетита и веса.
- Асцита (чрезмерного накопления жидкости в полости живота).
- Гидроторакса (выпота жидкости в грудной клетке).