Обзор современных теорий патогенеза атеросклероза сосудов
Содержание:
- Современные теории атеросклероза
- Атеросклероз (этиология и патогенез)
- Норма в липидограмме
- Механизм и теории развития болезни
- Теория Аничкова
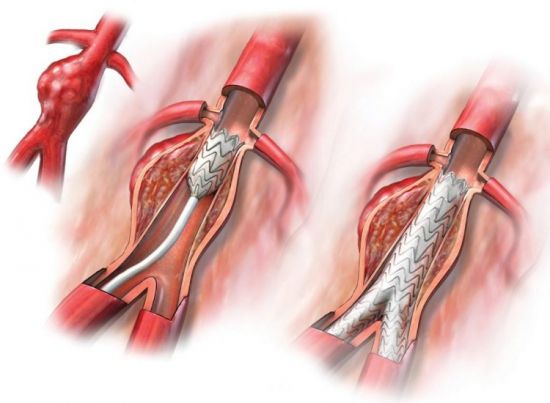
- Механизм формирования бляшки
- Факторы риска
- Причины заболевания
- Процесс формирования бляшки
- С чем связано появление атеросклероза?
- Причины травматизма внутренней артериальной оболочки
- Если коэффициент атерогенности повышен
- Стадии развития болезни
Современные теории атеросклероза
На данный момент насчитывается свыше 25 патогенетических гипотез, предполагающих патогенез атеросклероза.
Современные теории развития атеросклероза, которые объясняют его происхождение:
- Нервно-метаболическая. Стресс вызывает дислипидемию повышение уровня липопротеидов низкой плотности и снижение количества липопротеидов высокой плотности. Вследствие этого происходит нарушение липидного обмена и истончение сосудистых стенок.
- Иммунологическая. Согласно гипотезе, липидопротеиды имеют антигенные свойства, формируют иммунные комплексы, которые проникают во внутреннюю оболочку артерий. Там они захватываются макрофагами, которые трансформируются в патологические пенистые клетки. Это способствует развитию атеросклеротического процесса.
- Тромбогенная теория атеросклероза говорит о том, что сначала на стенке сосуда формируется тромб, а затем холестериновая бляшка.
- Моноклональная. Согласно данной гипотезе, появление бляшек обусловлено деятельностью вирусов и мутагенов, аналогично образованию доброкачественной опухоли.
- Эндотелиальная. Причина повреждение клеток эндотелия. Сосуд поражается вирусами Коксаки, простого герпеса, цитомегаловирусной инфекции.
- Реакция на повреждение. На интиме сосуда происходит отложение модифицированных липопротеидов при сосудистом поражении: стресс, токсины, механическое воздействие, гипертензия, иммунные проявления.
- Холестериновая. Бляшки, закрывающие просвет сосуда, формируются при нарушении липидного обмена, малоподвижном образе жизни, потреблении недостаточного количества жидкости и неправильном питании.
- Гомоцистеиновая. Атеросклеротические процессы обусловлены переизбытком гомоцистеина аминокислоты с содержанием серы, которая образуется в организме путем распада продуктов питания. Поражает и снижает эластичность стенок сосудов. Основным расщепителем гомоцистеина является фолиевая кислота, его переизбыток объясняется дефицитом витамина B.
Советуем почитать
- Атеросклероз брюшной аорты: симптомы, причины, лечение
- Основные симптомы атеросклероза головного мозга
- Чистка сосудов от холестериновых бляшек и тромбов
В группу риска болезни попадают лица, которые:
- в возрасте старше 40 лет,
- злоупотребляют вредными привычками,
- ведут пассивный образ жизни,
- имеют генетическую предрасположенность,
- подвержены лишнему весу и развитию сахарного диабета,
- болеют артериальной гипертензией.
Вне зависимости от теории патогенеза развития атеросклероза в конкретном случае, необходимо проводить диагностику состояния сосудов в медицинском учреждении.
Какой информации не хватает в статье?
- Детальный обзор медикаментов
- Больше практических методов лечения
- Инновационные разработки в данной области
- Квалифицированное мнение специалиста
Атеросклероз (этиология и патогенез)
Этиология и патогенез атеросклероза тесно связаны и изучены еще недостаточно.
В развитии атеросклероза наибольшее значение имеют следующие факторы:
- гиперлипемия (гиперхолестеринемия);
- гормональные факторы;
- артериальная гипертония;
- стрессовые и конфликтные ситуации, ведущие к психоэмоциональному перенапряжению;
- состояние сосудистой стенки;
- наследственные и этнические факторы.
Гиперлипемии (гиперхолестеринемия) придается чуть ли не ведущая роль в этиологии атеросклероза. В этом отношении доказательны экспериментальные исследования.
Скармливание животным холестерина приводит к гиперхолестеринемии, отложению холестерина и его эстеров в стенке аорты и артерий, развитию атеросклеротических изменений. У больных атеросклерозом людей также нередко отмечаются гиперхолестеринемия, ожирение. Эти данные позволили в свое время считать, что в развитии атеросклероза исключительное значение имеет алиментарный фактор (алиментарная инфильтрационная теория атеросклероза Н. Н. Аничкова).
Однако в дальнейшем было доказано, что избыток экзогенного холестерина у человека во многих случаях не приводит к развитию атеросклероза, корреляция между гиперхолестеринемией и выраженностью морфологических изменений, свойственных атеросклерозу, отсутствует. В настоящее время в развитии атеросклероза придается значение не столько самой гиперхолестеринемии, сколько нарушению соотношений холестерина с фосфолипидами (нарушение холестеринолецитинового коэффициента) и белками (избыточное образование β-липопротеидов).
Подчеркивается важное значение крупномолекулярных жиробелковых комплексов — β-липопротеидов, которые могут выступать в роли атерогенных веществ и аутоантигенов. Доказательство антигенных свойств β-липопротеидов явилось основанием для создания иммунологической теории атеросклероза
Согласно этой теории, при атеросклерозе образуются иммунные комплексы «β-липогфотеид — аутоантитело», которые, циркулируя в крови, откладываются в интиме артерий, что ведет к развитию характерных изменений.
Таким образом, атеросклероз рассматривается как иммунокомплексная болезнь. Эта заманчивая концепция нуждается, однако, в веских иммуноморфологических доказательствах. В развитии атеросклероза велика роль нарушений не только липидного, но и белкового обмена. Об этом свидетельствует хотя бы частое возникновение атеросклероза при подагре, желчнокаменной болезни. Поэтому правильнее говорить о значении в патогенезе атеросклероза не гиперлипемии, метаболического (обменного) фактора.
Значение гормональных факторов в развитии атеросклероза несомненно. Так, сахарный диабет и гипотиреоз способствуют, а гипертиреоз, эстрогены препятствуют развитию атеросклероза. Несомненна и роль артериальной гипертонии в атерогенезе. Вне зависимости от характера гипертонии при ней отмечается усиление атеросклеротического процесса.
При гипертонии атеросклероз развивается даже в венах (легочные вены — при гипертензии малого круга, воротная вена — при портальной гипертензии). Эти данные свидетельствуют о значении гемодинамического фактора в патогенезе атеросклероза. Исключительная роль в этиологии атеросклероза отводится стрессовым и конфликтным ситуациям, т. е. нервному фактору.
С этими ситуациями связано психоэмоциональное перенапряжение, ведущее к нарушению нейроэндокринной регуляции жиробелкового обмена и вазомоторным расстройствам, что определяет развитие атеросклеротических изменений (нервно-метаболическая теория атеросклероза А. Л. Мясникова). Поэтому атеросклероз рассматривается как болезнь урбанизации, болезнь сапиентации.
«Патологическая анатомия», А.И.Струков
Норма в липидограмме
| Показатель | Норма ( ммоль/литр) |
|---|---|
| Холестерин | 3.4 – 5.4 |
| ЛПНП | 1.71 – 3.6 |
| ЛПВП | >1 |
| ЛПОНП | 0.13 – 1.63 |
| Триглицериды | 0 – 2.25 |
Помимо этого, окончательные показатели могут отклоняться от нормы под воздействием следующих факторов:
- Прием жирной пищи накануне исследования;
- Употребление сигарет за час до забора крови;
- Воздействие стрессов;
- Наличие простуды или инфекционных заболеваний;
- Вынашивание ребенка;
- Почечные или печеночные патологии;
- Употребление некоторых лекарственных препаратов;
- Проведение рентген контрастных исследований накануне липидограммы.
При наличии одного из вышеперечисленных факторов, требуется уведомить лечащего врача об этом, чтобы он внес поправки к нормам и точно определил диагноз.
https://youtube.com/watch?v=5j9FVVQ_OLI
Механизм и теории развития болезни
Атеросклероз развивается в течение нескольких лет, последовательно проходя следующие этапы:
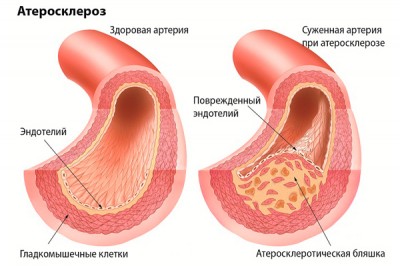
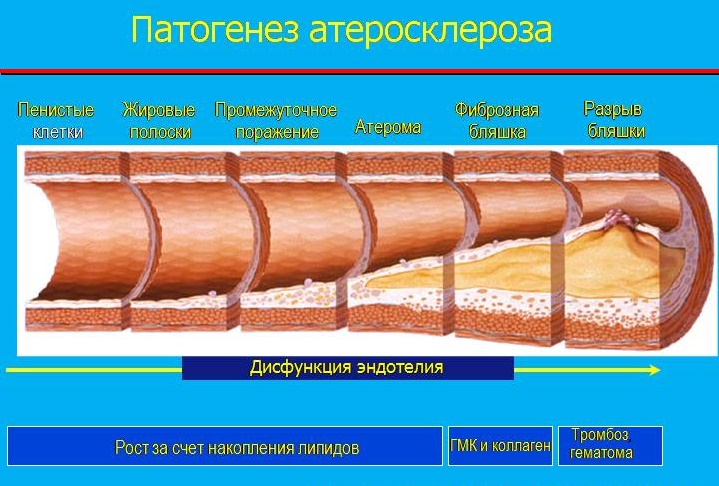
- Поступление и накопление липопротеидов в полости сосуда. Первым признаком заболевания является возникновение характерных липидных пятен на поверхности эндотелия – внутреннего выстилающего слоя артерий (значительно реже – вен). Образования формируются из липопротеидов низкой плотности – сложных белков, состоящих из нейтральных жиров, жирных кислот, фосфолипидов. Вещества могут вступать в реакцию окисления, основными продуктами которой являются альдегиды и гидроперекиси, нарушающие функции эндотелия,
- Миграция лейкоцитов к очагу поражения. На этой стадии биохимия атеросклероза заключается в поступлении в полость сосудов большого количества лейкоцитов, из которых образуются пенистые клетки – макрофаги, заполненные холестерином. Вещество в значительной степени вырабатывается клетками печени, почек, кишечника и представляет собой высокомолекулярный полициклический жирный спирт, участвующий во многих процессах организма. Ключевая роль холестерина в патогенезе атерослероза обусловлена способностью макрофагов поражать практически все органы и сосуды, приводя к появлению бляшек,
- Рост атеросклеротической бляшки. Пенистые клетки выделяют факторы роста, способствующие быстрому формированию бляшек из липидных пятен. Одновременно в сосудистой полости происходит патологическое разрастание соединительной ткани (фиброз). В процессе роста фиброзной атеросклеротической бляшки в ее теле начинают формироваться новые сосуды, которые обладают высокой ломкостью и приводят к внутренним кровоизлияниям.
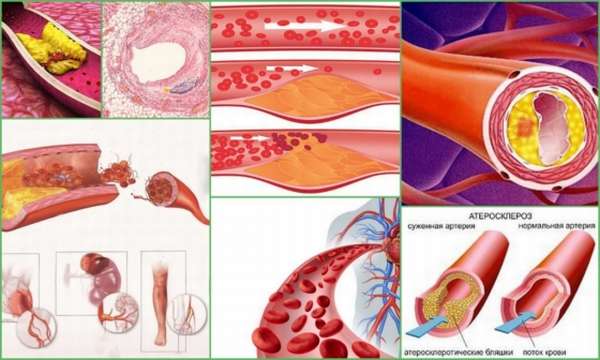
До сих пор патогенез атеросклероза изучен недостаточно полно. Выделяют несколько основных теорий развития болезни:
- Липопротеидная инфильтрация – отложение белков в артериальной стенке,
- Дисфункция эндотелия – нарушение защитных свойств внутренней поверхности сосудов, приводящее к накоплению холестерина,
- Аутоиммунное нарушение функций лейкоцитов и макрофагов,
- Гормональные изменения в организме при старении, длительном приеме гормональных медикаментов,
- Нарушение антиоксидантной системы организма.
Также существуют вирусная и хламидиозная теории атеросклероза, определяющими воздействие патогенных микроорганизмом первичным фактором поражения сосудистой стенки. На сегодняшний день липопротеин и его роль в атеросклерозе наиболее изучены, поэтому многие специалисты придерживаются теории липопротеидной инфильтрации.
Теория Аничкова
Уже более 80 лет одной из ведущих гипотез о появлении заболевания сосудов считается теория Аничкова. Её также называют холестериновой теорией развития атеросклероза. Именно она является основой всех утверждений о происхождении недуга. Совместно с С.С. Халатовым Аничков утверждал о влиянии уровня холестерина в крови на вероятность развития атеросклероза, а в последующем – на ишемическую болезнь и инсульты. Холестерин считается составным элементом фиброзной бляшки. Его накопление в организме провоцирует нарушение обменных процессов и становится помехой для полноценного кровообращения. Накоплению вещества в организме способствует следующее:
- употребление большого количества мучной и сладкой пищи;
- токсическое отравление организма;
- низкий уровень активности;
- вредные привычки.
В некоторых случаях способность организма перерабатывать холестерин определяется наследственным фактором. Если в роду пациента есть люди, перенесшие ишемическую болезнь сердца, можно говорить о факте повышенного риска. В этом случае предотвратить болезнь помогает диетическое питание. Для устранения симптомов уже имеющегося заболевания требуется принимать медикаменты.
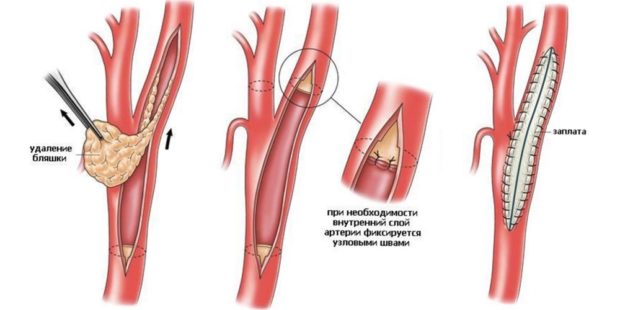
Механизм формирования бляшки
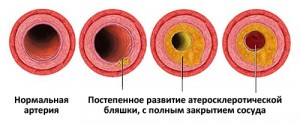
Процесс образования атеросклеротической бляшки проходит в 3 этапа. Сначала на стенках сосудов образуются липидные пятна, затем — фиброзные бляшки, которые и переходят в осложненные атеросклеротические отложения.
Липоидоз
На начальной стадии болезни на внутреннем слое артерии появляются липидные пятна. Обычно их размер не превышает 1,5 мм. Пятна содержат большое количество пенистых клеток с липидами и Т-лимфоцитами, а также немного макрофагов и гладкомышечных клеток. Со временем пятна разрастаются и образуют липидные полоски, чуть возвышающиеся над слоем эндотелия.
При липоидозе большинство холестерина находится внутри клеток. Процессу формирования липидных пятен предшествует повреждение внутреннего однослойного пласта клеток из-за:
- механического фактора (сильный поток крови);
- артериальной гипертонии или гипертензии;
- роста атерогенного липопротеина;
- хронического недостатка в тканях кислорода.
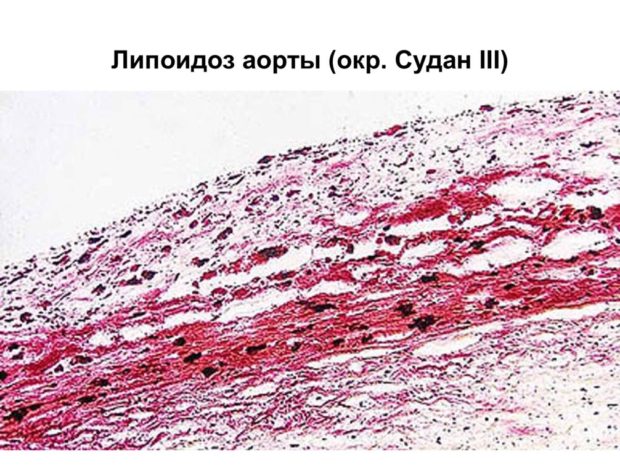
Липидные пятна в кровеносных сосудах могут появляться уже у детей в возрасте 10 лет, в сердечных артериях — в возрасте 12-15 лет, а в сосудах мозга после 35 лет.
Липосклероз
Образование фиброзных бляшек с центральным липидным ядром начинается с развитием липоидоза. На скоплении липидных пятен образуется соединительная ткань, которая быстро разрастается. На начальном этапе в новой ткани содержится много макрофагов, пенистых и гладкомышечных клеток, эластичных волокон, коллагена и Т-лимфоцитов. Одновременно в соединительной ткани формируются новые кровеносные сосуды, отличающиеся повышенной проницаемостью и склонностью к разрывам и микротромбам.
Появление осложненной бляшки
Первые две стадии атерогенеза завершаются образованием неосложненной атеросклеротической бляшки. Затем объем клеточных элементов уменьшается, начинается утолщение коллагеновых волокон и развитие фиброзной «желтой» бляшки. Она может быть мягкой и эластичной, если соединительная ткань тонкая, и легко повреждается при высоком кровяном давлении. Так появляется осложненная атеросклеротическая бляшка.
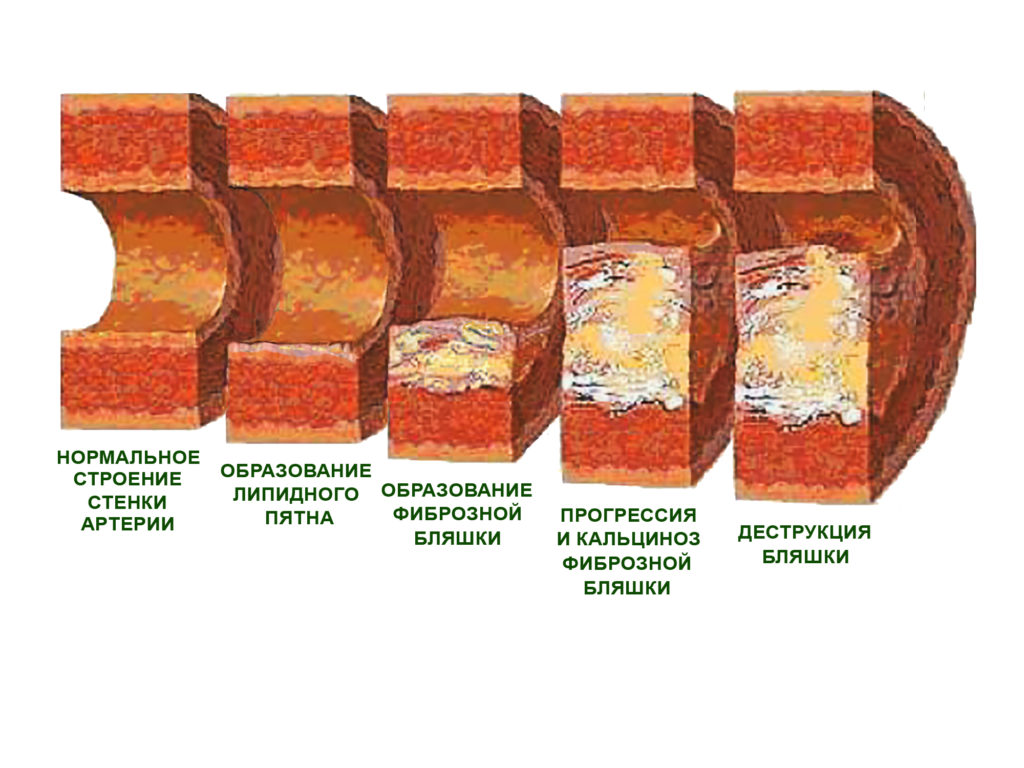
Если внешняя оболочка плотная, то она меньше подвержена разрывам и повреждению. Такая бляшка называется «белой» и часто становится причиной закупорки сосуда или формирования пристеночного тромба.
Стадия формирования осложненной бляшки при развивающемся атероматозном процессе характеризуется:
- повышением размера липидного ядра на более, чем 30% от общего объема;
- кровоизлиянием в бляшку;
- уменьшением размера фиброзной капсулы;
- разрушением поверхности бляшки с формированием на ней трещин, атероматозных язв.
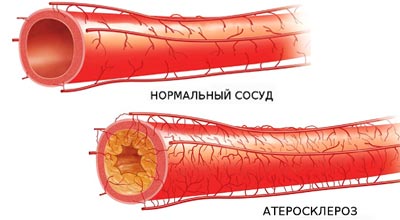
Атеросклероз — это заболевание, для которого характерно отложение холестериновых бляшек на стенках сосудов. Процесс этот происходит в несколько стадий, называемых липоидозом, липосклерозом и формированием осложненных отложений. Медики выделяют несколько видов бляшек, которые различаются стабильностью, составом и плотностью. Болезнь развивается из-за избытка в организме холестерина, который поступает вместе с пищей и вырабатывается клетками печени одновременно. Также на развитие атеросклероза влияет нарушенный липидный обмен и такие патологии, как сахарный диабет, ожирение или гипертония. При несвоевременном или неправильном лечении болезнь может привести к острой сердечной недостаточности, инсульту, ишемии, гангрене и летальному исходу.
Факторы риска
Медиками совершенно точно определены факторы риска, способствующие развитию этой болезни. Некоторые из них относятся к биологическим немодифицируемым факторам, на которые нельзя повлиять (например, пол и возраст), некоторые же поддаются корректировке.
Не модифицируемые факторы:
-
Генетическая предрасположенность.
- Гормональный фон. «Женский гормон» эстроген повышает содержание в крови липопротеидов высокой плотности, препятствующих развитию атеросклероза, поэтому в группе риска находятся мужчины и женщины в период пост менопаузы.
- Возраст. Риск развития болезни повышается после сорока лет (особенно у мужчин).
Модифицируемые факторы:
- Некоторые заболевания:
- гипотериоз (недостаток в организме гормонов, вырабатываемых щитовидной железой);
- гиперфибриногенемия (повышенное содержание в крови белка фибриногена);
- гомоцистеинемия (повышенное содержание в крови гомоцистеина – токсичной аминокислоты, продукта обмена веществ, который в нормальных условиях утилизируется);
- гиперлипидемия;
- гипертония.
Эти состояния можно скорректировать при помощи соответствующей терапии.
- Ожирение.
- Нарушения углеводного обмена в организме (включая все типы диабетов); при грамотной терапии риски понижаются.
- Пищевые привычки, в частности, чрезмерное употребление животных жиров.
- Курение.
- Малоподвижный образ жизни.
Причины заболевания
Этиология (причины развития) атеросклероза до конце не изучены. До сих пор даже неизвестно, когда начинает развиваться заболевания. Некоторые авторы утверждают, что зачатки холестериновых бляшек появляются у восьмилетних детей, другие указывают возраст 10 лет.
Поскольку точная причина атеросклероза не установлена, врачи выделяют факторы риска развития заболевания – различные кондиции, которые повышают вероятность формирования холестериновых бляшек. Среди них выделяют:
- курение;
- употребление транс жиров;
- лишний вес;
- высокий уровень холестерина, ЛПНП;
- сахарный диабет;
- гипертоническую болезнь;
- диету, основу которой составляет жаренная пища, фаст фуд, мясо;
- старший возраст;
- половую принадлежность (мужчины);
- семейную предрасположенность;
- генетические аномалии;
- алкоголизм.
Меньшее влияние на развитие атеросклероза имеют:
- хронические стрессы;
- высокий показатель С-реактивного белка, гомоцистеина;
- хроническое недосыпание;
- хронические воспалительные заболевания;
- загрязнение воздуха;
- недостаточность щитовидной железы;
- малоподвижный образ жизни;
- гиперинсулинемия.
Как видим теорий возникновения такого заболевания как атеросклероз. И единого мнения среди ученых по прежнему нет. Большинство исследований утверждает, что причина патологии — повышенный уровень холестерина. Но ряд исследований опровергают эту теорию. Вообще есть мнение, что тема холестерина надуманная и это все заговор фармацевтических корпораций.
Дискуссии о теориях развития атеросклероза не утихают ни на минуту. С развитием технологий в микроскопии, биохимии, молекулярной генетике, рождаются новые гипотезы и взгляды на эту патологию.
По общепринятым теориям и концепциям известно, что это заболевание наследуется как доминантный аутосомный признак из поколения в поколение наследственно. Триггерными факторами, которые провоцируют и ускоряют развитие морфологических изменений, зачастую становятся разбалансированное питание, гиподинамический стиль жизни, вредные привычки и халатное отношение к своему здоровью.
Процесс формирования бляшки
Согласно теории патогенеза липидной инфильтрации, в развитии атеросклероза ведущее место занимает атерогенез. Это сложный процесс формирования атеросклеротической бляшки, который развивается согласно определённой схеме. Она состоит из нескольких этапов, имеющих чёткую последовательность. От того, на какой стадии патогенеза находится болезнь, зависит её клиника, а соответственно схема лечения.
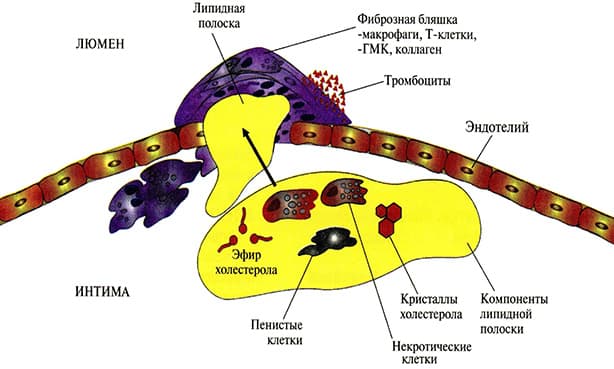
Появление жировых пятен и полосок
Это начальный этап в патогенезе атеросклероза. Первичная стадия заболевания носит название липоидоз. В это время происходит формирование пенистых клеток. Далее они оседают на эндотелиальной выстилке крупных сосудов в виде едва заметных жировых напластований, которые выглядят как пятна желтоватого цвета. По мере развития болезни происходит постепенное слияние пятнистых элементов, что приводит к появлению липидных полос на интиме сосудов.
На фоне изменений, характерных для первичного звена патогенеза атеросклероза, повышается проницаемость стенок сосудистого русла. Проходимость сосудов не изменяется, кровоснабжение органов осуществляется в штатном режиме, поэтому пациенты не наблюдают ещё у себя никаких симптомов заболевания.
Первичная закупорка
Вторая стадия в патогенезе атеросклероза носит название липосклероз. Морфогенез этого этапа заключается в том, что в сформированных ранее жировых полосах начинается процесс разрастания соединительной ткани, что приводит к их фиброзу. Фиброзная бляшка имеет ядро, которое представлено скоплением липидных частиц.
Атеросклеротическая бляшка имеет плотную текстуру, значительно увеличивается в объёме, приобретает округлые очертания. Эти негативные изменения приводят к тому, что жировое напластование выступает в просвет сосудистого русла, становясь препятствием на пути у тока крови. На этом этапе патогенеза диагностика заболевания становится информативной – с помощью инструментальных методов представляется возможным визуализировать наличие патологических разрастаний внутри сосудов, обнаружить нарушения кровотока на пораженном участке сосудистого русла.
Осложнённая бляшка
В том случае, если не были предприняты никакие лечебные действия, патогенез атеросклероза переходит на следующую стадию, для которой характерна определённая патологическая анатомия. Ядро, состоящее из жира, значительно увеличивается в размерах. Это провоцирует повреждение сосудистой сети атеросклеротического образования, что приводит к кровоизлияниям в его полость. Фиброзная капсула подвергается истончению, разрушается, на её поверхности постепенно образуются дефекты: трещины, язвы.
На этой стадии патогенеза заболевания пациенты, страдающие атеросклерозом, подвержены опасности тромботических осложнений. Из-за разрыва бляшки её увеличившееся липидное ядро попадает в просвет сосудистой сети. С током крови жировой шар может закупорить тот или иной сосуд, став причиной ишемических повреждений органа, который кровоснабжается данным участком сосудистого русла. Конечный этап патогенеза атеросклероза – это отложение кальциевых солей в атеросклеротических новообразованиях, а также в стенках поражённых сосудов.
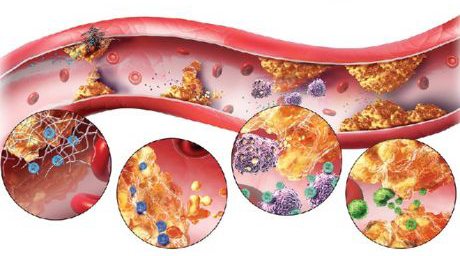
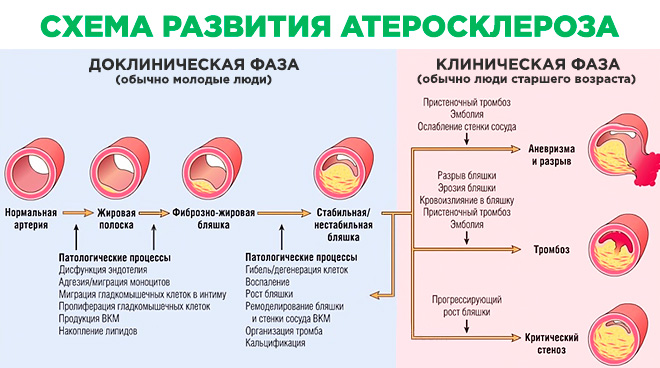 Схема патогенеза атеросклероза сосудов
Схема патогенеза атеросклероза сосудов
С чем связано появление атеросклероза?
Атеросклерозом называется процесс отложения жировых клеток на стеках сосудов. По мере прогрессирования болезни формируются крупные холестериновые бляшки. Они постепенно уменьшают просвет сосудов. При отсутствии полноценной терапии бляшка может перекрывать более 50% диаметра сосуда. Это приводит к нарушению кровоснабжения внутренних органов.
В здоровой сосудистой системе липидные пятна не формируются. К началу такого процесса всегда приводит воздействие негативных факторов. Специалисты связывают этиологию атеросклероза со следующими обстоятельствами:
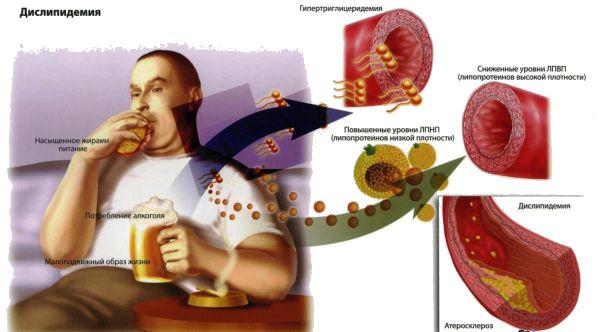
- Повышенное содержание холестерина в крови. Негативное влияние чрезмерного содержания холестерина было впервые выявлено учеными экспериментальным путем. Подопытных животных кормили продуктами, обогащенными холестерином. В результате наблюдалось образование бляшек на стенках артерий. Из этого был сделан вывод о взаимосвязанности этих факторов. Позже специалисты доказали, что ключевую роль играет не столько потребление холестерина, сколько нарушение липидного обмена. В результате концентрация липопротеидов низкой плотности значительно превышает количество липопротеидов высокой плотности.
- Провоцирует развитие болезни и нервный фактор. Если человек длительное время находится в ситуации стресса, психоэмоциональных перегрузок, перенапряжения, происходит сбой нейроэндокринной регуляции жиро-белкового обмена. Итогом этому становится формирование бляшек.
- Развитию атеросклероза способствует ослабленное состояние сосудистых стенок. Сказывается влияние инфекционных заболеваний, артериальной гипертензии. Немаловажную роль в этом играет возраст человека.
Одним из факторов, влияющих на этиологию атеросклероза, становится наследственность. Поэтому людям, у которых были родственники, страдающие от этого заболевания, должны внимательно относиться к своему здоровью и избегать всех провоцирующих факторов. В группу риска входят также:
- Мужчины старше 50 лет.
- Люди с избыточной массой тела.
- Курильщики и алкоголики.
- Страдающие от сахарного диабета.
- Пациенты, у которых диагностирована подагра.
- Женщины в менопаузе. В этот период в организме происходит активная выработка прогестерона, что приводит к повышенному формированию жировых клеток.
- Люди, в организме которых происходят гормональные изменения. Это может быть вследствие нарушений функциональности щитовидной железы.
Избежать развития атеросклероза поможет соблюдение правильного образа жизни, отказ от жирной и жареной пищи, своевременное прохождение медицинских обследований. Обязательно нужно избегать стрессовых ситуаций и психологических и эмоциональных перегрузок.
Только при условии своевременной диагностики удастся сдержать развитие болезни. В противном случае развиваются тяжелые осложнения, которые сложно поддаются терапии.
Причины травматизма внутренней артериальной оболочки
Причинами повреждения внутренней оболочки артерии могут быть:
- Механическое действие от потока крови в русле. Чаще всего поражаются места разветвления магистральных артерий;
- Гипертензия. От увеличения напряжения кровяного потока поражается эндотелий;
- Увеличение концентрации в составе крови липопротеидов низкой молекулярной плотности, а также липопротеида А. Увеличивает риск развития атеросклероза гликозилированная форма липидов при патологии сахарный диабет;
- Гипоксия, или же гипоксемия системы кровотока в хронической форме;
- Никотиновая зависимость — является фактором поражения внутренней артериальной оболочки;
- Увеличение концентрации молекул гомоцистеина. Данная патология происходит при дефиците фолиевой кислоты в организме, а также при недостатке витаминов группы В — В6 и В12;
- Вторжение в организм вирусных, или же инфекционных агентов. При хламидийной инфекции поражаются сосуды от хронического типа воспалительного процесса в крови, вызванного хламидийными агентами.
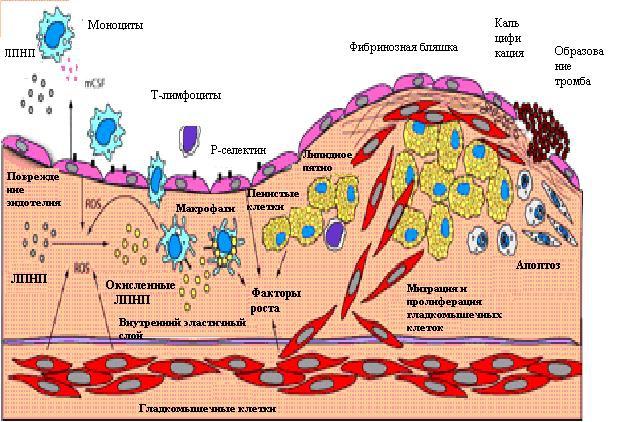
В результате такого повреждения сосудистой интимы, происходит дисфункция эндотелия, и снижаются вазодилатирующие факторы:
- Вещество простациклин;
- Окись азота.
Но идет повышение вазоконстрикторных факторов:
- Молекул эндотелинов;
- Молекул АII;
- Вещество тромбоксан А2.
Также идет повышение проницаемости эндотелия и еще большего его повреждения. Многие вещества проникают в интиму, и начинают свои разрушительные действия на внутреннюю артериальную оболочку.
Идет повышение проницаемости эндотелия и еще большего его повреждения
К таким веществам относятся:
- Модифицированные липопротеиды низкой молекулярной плотности;
- Модифицированные молекулы липопротеина А;
- Молекулы моноцитов;
- Молекулы лимфоцитов.
Все попадающие вглубь интимы, данные молекулы, подвержены окислению, или же гликозилированию и еще сильнее разрушают своим присутствием сосудистый эндотелий, а также по руслу кровотока, данные модифицированные молекулы разносятся по всем магистральным артериям, в поисках нового места для образования жирового пятна.
На новом месте снова начнется такой же патогенез холестериновой бляшки. Лечение атеросклероза на данном этапе способно полностью избавить артерии от липидных пятен.
Холестериновые пятна встречаются уже в раннем возрасте и к 10 — 15 годам они могут занимать 10,0% магистральной артерии.
Прогрессирования жировых отложений приводит к тому, что уже в 25 лет, атеросклеротической бляшкой может быть закрыто от 30,0% до 50,0% магистральных артерий.
Коронарные артерии поражаются уже в 10 лет и имеют закрытый просвет холестериновым пятном не менее 10,0%, а к 40-летию у людей наблюдается развитие атеросклероза в мозговых артериях.
Патогенез атеросклероза
Если коэффициент атерогенности повышен
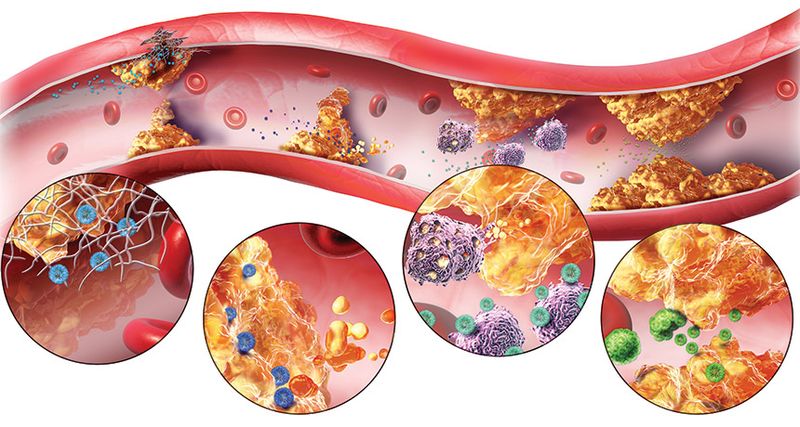
Образование холестериновых бляшек.
При современном образе жизни это довольно распространенное явление, особенно в возрасте 45 лет и более. Причем это не обязательно значение в районе 4 либо 5, часто встречаются пациенты, у которых коэффициент атерогенности повышен до 6, 7 и даже 8. Это значит лишь одно – организм не в состоянии выводить такое количество холестерина, который попросту откладывается на стенках сосудов. Последствием данной патологии может быть инфаркт и даже инсульт, поэтому пренебрегать подобным состоянием, особенно в пожилом возрасте, очевидно, не стоит.
Причины
Причинами высоких значений КА могут быть:
-
Несбалансированное питание. Около четверти холестерина организм получает с пищей и если в рационе человека преобладают жиры животного происхождения. Ими богаты жирные сорта мяса, сало, колбасные изделия и полуфабрикаты, сливочное масло, молоко и молочные продукты с высокой жирностью. Также значительное количество вредного холестерина образуется в процессе жарки и прочих подобных способов приготовления, при которых используется большое количество масел.
-
Ожирение и сахарный диабет. Зачастую, эти 2 термина очень тесно связаны, поскольку второе является последствием первого. Но как ожирение, так и сахарный диабет, как правило, 2-го типа, способствуют повышению индекса атерогенности, за счет нарушения обмена веществ (в том числе и жирового).
- Вредные привычки. Сколько бы не существовало споров на счет влияния вредных привычек на организм, то, что чрезмерное употребление алкоголя и табакокурение также способствует повышению индекса атерогенности. Как алкоголь, так и табачный дым, тем или иным способом повреждают сосуды, сердце, нарушают работу печени, что ухудшает кровообращение и дестабилизирует выработку холестерина.
- Заболевания печени. Более половины холестерина вырабатывается в печени. Поэтому многие заболевания органа, влияют на баланс ЛПНП и ЛПВП, что в свою очередь влияет на КА.
Лечение

Принцип лечения заключается в снижении выработки и употребления ЛПНП – атерогенных фракций холестерина и параллельном повышении выработки ЛПВП – полезный фракций холестерина. Стоит понимать, что это довольно длительный процесс, который, в зависимости от степени отклонения от нормы, может затянуться на несколько месяцев и даже на 1-2 года.
Понизить коэффициент атерогенности можно следующими методами:
Питание. Первое, что назначают врачи – это грамотная гипохолестериновая диета, подразумевающая ограничение либо полное исключение из рациона продуктов, богатых на холестерин. К ним относятся жирные сорта мяса, жирные молочные продукты, яичный желток, кофе, шоколад, фаст-фуд. И напротив, необходимо увеличить употребление рыбы, растительных масел, зелени, овощей и фруктов. Они не только отличаются крайне низким уровнем холестерина либо полным его отсутствием, но и содержат большое количество клетчатки.
Корректировка образа жизни. Для обеспечения положительного эффекта, необходим комплексный подход
Потому важно избавиться от вредных привычек, табакокурения, ограничить употребление алкоголя, обеспечить себе здоровый сон и режим работы/отдыха. Да-да, даже столь простые меры способны повлиять на скорость лечения.
Лечение заболеваний, спровоцировавших отклонение
При наличии патологий эндокринной системы, печени либо пищеварения, прежде всего, необходимо направить усилия на их излечение. Только устранив источник нарушений, можно нормализовать коэффициент атерогенности.
Прием лекарственных препаратов. При серьезном повышении показателей, врачи прибегают к использованию фармацевтических препаратов группы фибратов и статинов последних поколений. Это специальные лекарственные препараты, предназначенные для купирования выработки печенью ЛПНП, а также увеличения синтеза ЛПВП. Наиболее эффективными и проверенными являются Фенофибрат, Аторис, а также Розувастатин. Выпускаются лекарственные средства в форме таблеток. Дозировку и длительность приема назначается врачом в индивидуальном порядке, как правило, основываясь на возраст пациента, степень повышения КА, а также наличие заболеваний в анамнезе.
Стадии развития болезни
Атеросклероз развивается постепенно. Специалисты выделяют несколько ключевых стадий такого заболевания:
- Первая. Наблюдается повышение концентрации уровня липопротеидов и холестерина в крови. При этом на поверхности сосудов начинают формироваться небольшие пятна из жировых клеток. Они могут наблюдаться одновременно в нескольких артериях.
- Вторая. Концентрация липопротеидов начинает постепенно увеличиваться. Образования становятся более плотными. Если пациент страдает от сахарного диабета, липопротеиды вырабатывают стойкость к глюкозе. Полноценное их окисление не происходит. Жировые пятна становятся больше.
- Третья. Происходят патологические изменения эндотелия. На месте полос из жировых клеток развивается воспалительный процесс. При этом формируются крупные бляшки и сгустки. Со временем просвет сосудов перекрывается все больше и больше. Это приводит к ухудшению кровоснабжения внутренних органов, что чревато серьезными последствиями для здоровья и даже жизни человека.
На первых стадиях развития болезни медикаментозная терапия оказывается весьма успешной. Но если болезнь запустить, может понадобиться хирургическое вмешательство.
https://youtube.com/watch?v=psk2dulxRDU
Как развивается атеросклероз?
Специалисты не могут однозначно описать патогенез атеросклероза. По этому поводу существует несколько основных теорий:
- Холестериновая. Первичным фактором, провоцирующим развитие болезни, становится нарушение липидного обмена. При этом поражение стенок артерий только усугубляет течение проблемы. Отложению холестерина способствуют патологии липидного обмена, чрезмерное употребление пищи, содержащей это вещество, механическое воздействие на сосудистую систему. Потребность сосудистых стенок в энергии пополняется при помощи липидов, содержащихся в плазме. В организме здорового человека эти липиды не задерживаются и выводятся посредствам лимфатической системы. Если же их концентрация в крови резко увеличивается, они начинают откладывать на стенках сосудов. Такая теория не позволяет однозначно ответить на вопрос о том, почему бляшки формируются только в артериях и не затрагивают вены. Кроме того, атеросклероз часто наблюдается и у людей с естественным уровнем холестерина.
- Эндотелиальная. Патогенез атеросклероза может быть основан и на том предположении, что ключевым фактором развития болезни становится патология эндотелия. При этом патологии липидного обмена выступают только в роли сопутствующего отклонения. Сосудистая система поражается под действием множества факторов, например, воздействия вирусов. Повреждения сосудистой стенки способствуют перекиси липидов. Благодаря этому усиливается выработка фермента простациклина-синтетазы в клетках артерий. Результатом этому становится местная недостаточность простациклина. Наблюдается адгезия тромбоцитов на сосудистых стенка, которая ускоряет процесс формирования бляшек.
- Моноклинальная. Согласно этой теории атеросклеротическая бляшка появляется аналогично доброкачественной опухоли. Стартом ее зарождения становится деятельность вирусов и мутагенов.
- Аутоиммунная. Патологический процесс провоцируется аутоиммунными комплексами, которые содержат липопротеины, выступающие в роли антигенов. Эти комплексы становятся причиной повреждения сосудистых стенок. Они тормозят процесс окисления холестерина, следовательно, благотворно влияют на развитие гиперлипопротеинемии.
- Метафора наложений. Существует теория о том, что причиной формирования бляшки становится фибрин. Он проникает в артерию во время дистразии сыворотки. Причиной отложения жировых клеток становится тромбоз. Фибрин постоянно накапливается в стенках сосудов. При наличии неблагоприятных факторов он превращается в коллаген, из которого в последствие формируется соединительная ткань.
У атеросклероза патогенез может быть связан с различными факторами. Избежать зарождения болезни можно только, полностью исключив неблагоприятные факторы.