Диета при панкреатите и диабете сахарном диабете 2 типа
Содержание:
- Что такое панкреатический диабет?
- Прогноз и профилактика
- Панкреатит и сахарный диабет 2 типа
- Симптомы
- Осложнения
- Диагностика
- Общие сведения
- Как помочь поджелудочной железе при сахарном диабете
- Возможные осложнения без лечения при обострении панкреатита при сахарном диабете
- Механизм развития
- Панкреатит и сахарный диабет: механизм развития
- Прогноз и профилактика
- Рецепты приготовления питательных и полезных блюд
- Прогноз и профилактика
- Запрещенные продукты и ограничения
- Симптомы панкреатогенного сахарного диабета
- Причины и симптомы СД при панкреатите
- Причины панкреатогенного сахарного диабета
- Глюкоза при сахарном диабете
- ВЗАИМОСВЯЗИ ДИАГНОСТИКИ ХРОНИЧЕСКОГО ПАНКРЕАТИТА И СД ТИПА 3С
- Патологические изменения при диабете
- Общие сведения
- Особенности заболевания при панкреатите
- ПОДХОДЫ К ТЕРАПИИ САХАРНОГО ДИАБЕТА ТИПА 3С
- Панкреатит и сахарный диабет
- Симптоматика заболевания
- Что это такое?
Что такое панкреатический диабет?
Панкреатогенный сахарный диабет. Эндокринное заболевание, которое возникает на фоне первичного поражения поджелудочной железы различного генеза (чаще хр. Панкреатита). Проявляется диспепсическими расстройствами (изжогой, диареей, периодическими болями в эпигастрии) и постепенным развитием гипергликемии. Диагностика базируется на исследовании гликемического профиля, биохимии крови, УЗИ, МРТ поджелудочной железы.
Поджелудочная железа – часть пищеварительной системы, орган отвечает за выделение специальных секреций. Внешнесекреторная функция определена тем, что рассматриваемый орган проводит выделение вещества, который содержит пищеварительные ферменты. Другими словами, рассматриваемый орган проводит выделение веществ, которые способны перерабатывать поступающие продукты для регулирования жирового, белкового и углеводного обмена.
Панкреатический диабет – распространенная форма воспаления клеток поджелудочной железы, которая протекает достаточно долго с протеканием процесса патологических изменений клеток. При тяжелой форме протекания заболевания происходит массивная замена здоровых клеток жировыми. Результатом этого становится внешнесекреторная недостаточность, которая выражается нехваткой основных ферментов, среди которых также и инсулин.
Следует обратить внимание на следующие моменты:
- Рассматриваемое хроническое заболевание развивается самостоятельно, сахарный диабет 2 типа может стать осложнением или развиться раньше.
- При диабете и в поджелудочной железе происходят изменения, которые могут привести к панкреатическому диабету. Однако своевременное лечение поджелудочной железы позволяет исключить длительное протекание заболевание и осложнение хода протекания сахарного диабета.
Прогноз и профилактика
При комплексном лечении поражения ПЖ и коррекции гипергликемии прогноз заболевания положительный. В большинстве случаев удается достичь удовлетворительного состояния пациента и нормальных значений сахара крови. При тяжелых онкологических заболеваниях, радикальных операциях на железе прогноз будет зависеть от проведённого вмешательства и реабилитационного периода. Течение болезни отягощается при ожирении, алкоголизме, злоупотреблении жирной, сладкой и острой пищей. Для профилактики панкреатогенного сахарного диабета необходимо вести здоровый образ жизни, отказаться от спиртного, при наличии панкреатита своевременно проходить обследование у гастроэнтеролога.
Панкреатит и сахарный диабет 2 типа
Хронический панкреатит в 35% случаев приводит к возникновению сахарного диабета 2 типа. Особенно это актуально для людей с избыточным весом, так для них гипергликемия (повышенное содержание глюкозы в крови) входит в ежедневное состояние.
Однако правильное питание, диета и лечение панкреатита на начальных этапах его развития может не допустить развития такой болезни, как сахарный диабет второго типа.
Чрезмерная гликемия отрицательно сказывается на состоянии всех клеток организма. Сахар разрушающе действует на все структуры, вызывая некротические процессы, которые не имеют обратного действия.
Диета, подразумевающая снижение потребления быстрых углеводов, которые являются источником огромного количества глюкозы, снизит шансы развития сахарного диабета 2 типа в несколько раз. Кроме того, нормальная гликемия не будет действовать разрушительно на клетки поджелудочной железы и развитие панкреатита будет менее стремительным.
Симптомы
Как уже говорилось выше, панкреатогенный сахарный диабет может развиваться бессимптомно на протяжении долгих лет. И единственное, что может беспокоить больных, это периодические боли в животе и повышение уровня сахара в крови.
Однако если это заболевание сопровождается гиперинсулинизмом (это состояние часто возникает при хроническом воспалении поджелудочной и эндокринных нарушениях), то общая клиническая картина может дополняться такими симптомами:
- постоянное чувство голода;
- снижение мышечного тонуса;
- слабость;
- приступы холодного пота;
- дрожь;
- чрезмерная эмоциональная возбужденность.
Нередко гиперинсулинизм в сочетании с панкреатогенным сахарным диабетом провоцирует появление судорог и обморочных состояний. Кроме того, при этом заболевании нарушается проницаемость сосудистых стенок и повышается их хрупкость, что приводит к появлению отеков и синяков, появляющихся на теле без причины.
Осложнения
У пациентов с СД 3 типа редко возникает кетоацидоз и кетонурия. Для больных панкреатогенным диабетом характерны частые непродолжительные приступы гипогликемии, которые сопровождаются чувством голода, холодным потом, бледностью кожных покровов, чрезмерным возбуждением, тремором. Дальнейшее падение уровня глюкозы крови вызывает помутнение или потерю сознания, развитие судорог и гипогликемической комы. При длительном течении панкреатогенного диабета формируются осложнения со стороны других систем и органов (диабетическая нейропатия, нефропатия, ретинопатия, ангиопатия), гиповитаминозы А, Е, нарушение метаболизма магния, меди и цинка.
Диагностика
Диагностика панкреатогенного сахарного диабета затруднительна. Это объясняется длительным отсутствием симптомов диабета, сложностью распознавания воспалительных заболеваний ПЖ. При развитии болезни часто игнорируют симптомы поражения ПЖ, назначая только сахароснижающую терапию. Диагностика нарушения углеводного обмена проводится по следующим направлениям:
- Консультация эндокринолога. Важную роль играет тщательное изучение истории болезни и связи диабета с хроническим панкреатитом, операциями на ПЖ, алкоголизмом, метаболическими нарушениями, приемом стероидных препаратов.
- Мониторинг гликемии. Предполагает определение концентрации глюкозы натощак и через 2 часа после еды. При СД 3 типа уровень глюкозы натощак будет в пределах нормы, а после еды повышен.
- Оценка функции ПЖ. Проводится с помощью биохимического анализа с определением активности диастазы, амилазы, трипсина и липазы в крови. Показательны данные ОАМ: при панкреатогенном СД следы глюкозы и ацетона в моче обычно отсутствуют.
- Инструментальные методы визуализации. УЗИ брюшной полости, МРТ поджелудочной железы позволяют оценить размеры, эхогенность, структуру ПЖ, наличие дополнительных образований и включений.
В эндокринологии дифференциальная диагностика заболевания проводится с сахарным диабетом 1 и 2 типа. СД 1 типа характеризуется резким и агрессивным началом болезни в молодом возрасте и выраженными симптомами гипергликемии. В анализе крови обнаруживаются антитела к бета-клеткам ПЖ. Отличительными чертами СД 2 типа будут являться ожирение, инсулинорезистентность, наличие С-пептида в крови и отсутствие гипогликемических приступов. Развитие диабета обоих типов не связано с воспалительными заболеваниями ПЖ, а также оперативными вмешательствами на органе.
Общие сведения
Панкреатогенный сахарный диабет (сахарный диабет 3 типа) — вторичное нарушение метаболизма глюкозы, развивающееся как следствие поражения инкреторного аппарата поджелудочной железы (ПЖ). Заболевание возникает у 10-90% пациентов с хроническим панкреатитом. Такая вариабельность данных связана со сложностью прогнозирования развития эндокринной дисфункции ПЖ и трудностью дифференциальной диагностики патологии. После перенесенного острого панкреатита риск формирования сахарного диабета 3 типа составляет 15%. Болезнь поражает чаще лиц мужского пола, чрезмерно употребляющих алкоголь, жирную пищу.
Как помочь поджелудочной железе при сахарном диабете
Поджелудочная железа при сахарном диабете 2 типа нуждается в определенной заботе. Это не значит, что вам придется отказаться от комфортного образа жизни. Но подкорректировать некоторые привычки придется.
Устранив их, достигается значительный терапевтический эффект. Поэтому прежде всего врач назначает специальную диету, основой которой являются низкоуглеводные блюда. Чтобы увеличить эффект от диеты, пациенту также предлагается регулярно выполнять физические упражнения. Начать можно с обычной утренней зарядки, по мере снижения веса дополняя ее походами в тренажерный зал, на фитнесс или аэробику, йогу или пилатес.
 Правильное питание и здоровый образ жизни помогут на долгое время отодвинуть проблемы с поджелудочной железой. Если предложенные врачом блюда кажутся вам скучными, в интернете вы найдете множество рецептов из разрешенных диабетикам продуктов, которые являются не только полезными, но и очень вкусными.
Правильное питание и здоровый образ жизни помогут на долгое время отодвинуть проблемы с поджелудочной железой. Если предложенные врачом блюда кажутся вам скучными, в интернете вы найдете множество рецептов из разрешенных диабетикам продуктов, которые являются не только полезными, но и очень вкусными.
Кроме того, следует отказаться от курения и употребления алкоголя. Эти привычки и для здорового организма губительны, а для диабетика и вовсе смертельно опасны.
Массаж поджелудочной железы при сахарном диабете
Людям, болеющим сахарным диабетом, чаще всего назначают общий массаж. Процедура должна иметь среднюю интенсивность, допускается использование всех массажных приемов.
После пройденного курса массажа у пациентов значительно улучшается самочувствие:
- Ускоряется обмен веществ;
- Повышается работоспособность;
- Уменьшается уровень сахара в крови.
Процедура активизирует поджелудочную железу, заставляя лучше работать инсулярный аппарат. А эффект от инсулина, вводимого искусственно, усиливается. Кроме того, стимулируется гликогенообразовательная функция печени.
Во время массажа прорабатываются крупные группы мышц. Первая процедура длится не более 30 минут, последний сеанс занимает около 40 минут. Если пациент не испытывает неприятных ощущений во время, и после массажа, его можно делать ежедневно. Курс обычно состоит из 30 процедур.
https://youtube.com/watch?v=5gLP6fcME5I
Упражнения для поджелудочной железы при сахарном диабете
Известно, что люди, регулярно занимающиеся спортом, выглядят и чувствуют себя лучше других. Добавив в свою жизнь физкультуру, уже через несколько недель вы почувствуете, как улучшается самочувствие, подтягивается кожа, тело обретает рельефы.
Но для того, чтобы хотелось ежедневно заниматься спортом, необходимо потратить немного времени и найти тот вид, который будет доставлять удовольствие и положительные эмоции.
Сегодня очень много различных спортивных залов, где предлагается множество самых разных программ на любой вкус. Фитнес и шейпинг, аэробика или пилатес, йога, каланетика – подобрать интересные занятия не сложно. Если вы не хотите посвящать себя физкультурным упражнениям, займитесь танцами.
Больные диабетом 1-го типа подвержены скачкам уровня сахара в крови, хронической усталости и депрессиям. В таком состоянии заниматься спортом не хочется, но малая подвижность только усугубляет проблемы со здоровьем. При сахарном диабете 1 типа физкультура может повысить сахар в крови, но для этого необходимо тщательно подбирать упражнения.
Для больных диабетом 2-го типа занятия спортом могут стать настоящей панацеей. Они способствуют повышению чувствительности клеток к инсулину, стимулируют выработку гормона поджелудочной железой.
Инсулинорезистентность снижается благодаря росту мышечной массы. Впрочем, добиться такого результата можно и регулярными кардио-тренировками. Доказано, что простые физические упражнения в 10 раз эффективнее любых таблеток, повышающих инсулиночувствительность клеток.
Как и при любом заболевании, эффективность лечения сахарного диабета и поджелудочной железы зависит от самого пациента. Задача врача подобрать комплексную программу, включающуюся в себя медицинские препараты, диету и физические упражнения.
Возможные осложнения без лечения при обострении панкреатита при сахарном диабете
Если пациент не придерживается лечения и пренебрегает диетой, курит, употребляет алкоголь, то неизбежны частые обострения панкреатита и ухудшение течения сахарного диабета. Развиваются сосудистые осложнения со стороны:
Из-за нарушения переваривания пищи недостаточно усваиваются витамины и микроэлементы, поэтому поражения сосудов протекают тяжело. Для пациентов с диабетом 3с типа характерны резкие колебания сахара в крови. Приступы гипогликемии протекают с ощущением голода, потливость, общим возбуждением, дрожанием рук, кожа бледнеет и покрывается холодным потом. Если в это время не принять сладкий чай или ложку меда, то наступает потеря сознания с судорогами, возможно коматозное состояние.
Механизм развития
Воспаление, протекающее в поджелудочной железе, препятствует выделению в просвет двенадцатиперстной кишки панкреатического сока, и выделению в кровь инсулина. Получается, что инсулина в циркулирующей крови недостает, а глюкозы, наоборот, становится чересчур много, она не может перейти в мышечные и печеночные клетки и происходит повреждение рецепторов и клеток.
В результате такого разрушения развивается сахарный диабет 2 типа, это означает, что инсулина в организме достаточно, но воспринимать его организм в должной степени не может. Такое состояние носит название относительной недостаточности.
https://youtube.com/watch?v=_uRcnxjKxNY
Но если в процессе воспаления панкреатических клеток, которые вырабатывают инсулин, стало существенно меньше, потому что они заместились соединительной и жировой тканью, то развивается сахарный диабет 1 типа. Такое состояние называют абсолютной недостаточностью.
Панкреатит и сахарный диабет: механизм развития
 Ученые еще не пришли к единогласному мнению о тонкостях патогенеза. Но не является новостью, что к диабету приводит постепенная деструкция и склерозирование инсулярного аппарата в ответ на воспалительные явления в рядом лежащих клетках, вырабатывающих пищеварительные ферменты.
Ученые еще не пришли к единогласному мнению о тонкостях патогенеза. Но не является новостью, что к диабету приводит постепенная деструкция и склерозирование инсулярного аппарата в ответ на воспалительные явления в рядом лежащих клетках, вырабатывающих пищеварительные ферменты.
Поджелудочная железа обладает свойством смешанной секреции. Первая ее функция — производство ферментов и выброс их пищеварительный тракт для переваривания пищи, вторая функция — выработка инсулина — гормона, регулирующего уровень глюкозы путем ее утилизации. Длительное течение панкреатита может грозить тем, что помимо зоны поджелудочной железы, отвечающей за пищеварение (ферментативный аппарат) будет поражена и инсулярная зона, которая находится в виде островков Лангерганса.
Другие эндокринные заболевания часто выступают триггерами. Клинически вторичный сахарный диабет напоминает СД 1 типа, но отличается отсутствием поражения тканей железы аутоантителами.
- При болезни Иценко — Кушинга стимулируется выброс гормонов коры надпочечников. А избыток кортизола снижает захват глюкозы тканями, что повышает ее уровень в крови.
- Феохромацитома — опухоль с гормональной активностью опухоль способно хаотично выбрасывать в кровь высокие дозы катехоламинов, которые, как было сказано выше, повышают сахар крови. При акромегалии высокий уровень гормона роста обладает инсулиноподобным действием. Это сопровождается тем, что ослабляется выработка инсулина поджелудочной железой и бетта — клетки постепенно атрофируются.
- Глюкагонома производит контринсулярный гормон глюкагон. При повышенной его секреции возникает дисбаланс эндокринной системы, отвечающей за углеводный обмен и снова возникает диабет.
- Гемохроматоз способствует повышенной акумуляции железа в поджелудочной железе, а это ведет к ее повреждению, в том числе и к повреждению бетта-клеток.
- Болезнь Вильсона-Коновалова сопровождается избыточным накоплением меди в печени, а это нарушает депонирование в ней глюкозы и как следствие ведет к диабету.
Синдром Кона связан с нарушением обмена калия. Гепатоциты печени не могут обойтись без помощи калиевого насоса, утилизируя глюкозу. И в этом случае также возникает симптоматическая гипергликемия.
Кроме эндокринных заболеваний, тем или иным путем повышающих глюкозу, возможно поражения поджелудочной железы. Сюда относятся постпанкреатоэктомические осложнения, рак поджелудочной железы, соматостатинома. Поджелудочная железа, кроме того, может быть мишенью при воздействии опасных ядов на организм (пестициды, глюкокортикостероиды) Развитие гипергликемии и диабета при этом происходит по сходному пути.
Прогноз и профилактика
Принципы профилактики складываются из предупреждения развития воспалительных процессов в поджелудочной железе. С этой целью рекомендуется отказаться от алкоголя и жирной пищи. В том случае, если панкреатит все же имеется, следует систематически наблюдаться у врача.
Использованы фотоматериалы Shutterstock
https://youtube.com/watch?v=mDSBMg8Danc
При комплексном лечении поражения ПЖ и коррекции гипергликемии прогноз заболевания положительный. В большинстве случаев удается достичь удовлетворительного состояния пациента и нормальных значений сахара крови. При тяжелых онкологических заболеваниях, радикальных операциях на железе прогноз будет зависеть от проведённого вмешательства и реабилитационного периода.
Рецепты приготовления питательных и полезных блюд
Какие можно использовать рецепты при диабете и панкреатите? Стоит подчеркнуть если грамотно подойти к лечебному питанию, то стол будет не только полезным, но и разнообразным.
Предлагаем несколько вариантов рецептов блюд, которые можно приготовить для больного человека с диабетическим панкреатитом.
Винегрет
- Картофель.
- Морковь.
- Свеклу.
- Растительное масло – по вкусу.
Все овощи отварить прямо в кожуре, что позволяет сохранить их витамины и другие полезные вещества. Когда овощи станут мягкими, остудить и очистить от кожуры. Нарезать мелкими кубиками, соединить. Добавить растительное масло, перемешать.
Паровой пудинг с мясной начинкой
- Говядина или другое нежирное мясо – 150 г.
- Манная крупа – 10 г.
- Яйцо – 1 шт.
- Вода – 1/3 стакана.
- Оливковое масло – 0,5 ст.л.
Мясо отварить, а затем перекрутить через мясорубку. В указанный объем воды всыпать манку, полученную манную массу прибавить в подготовленное мясо. Затем вбить яйцо и все перемешать.
Чашу в мультиварке промазать маслом и переложить в нее готовый манно-мясной фарш. Пудинг готовят на пару до полной готовности.
Суфле из творога
- Обезжиренный творог – 300 г.
- Яичные белки – 3 шт.
- Сладкие яблоки – 300 г.
- Изюм и курага – 50 г.
С яблок снять кожуру, удалить сердцевину и протереть на самой мелкой терке. Сухофрукты перебрать, промыть чистой водой, а затем залить кипятком на 10 минут. В творог добавить подготовленные яблоки, распаренный ягоды и взбитые в пышную пенку белки, перемешать.
Готовую массу выложить ровным слоем на противень, застеленный пергаментной бумагой, и выпекать при 180 градусах около 40 минут.
Напиток шиповника
Одну горсть сушеного шиповника залить 1 литром кипятка и также настоять 3 часа. Профильтровать принимать на протяжении дня.
Прогноз и профилактика
Если своевременно поставить диагноз сахарного диабета на фоне панкреатита и точно следовать рекомендациям по терапии, то прогноз при панкреатогенном повышении сахара в крови хороший. Удается нормализовать пищеварение и показатели углеводного обмена. Хуже прогноз при опухоли и обширной операции на поджелудочной железе. К факторам, которые затрудняют процесс лечения, относится алкоголизм, курение, игнорирование диеты.
Для предупреждения диабета 3с типа важно обратиться к врачу при симптомах панкреатита и пройти полное обследование у эндокринолога. Не реже одного раза в год (даже при нормальных анализах и самочувствии) проводятся профилактические курсы приема медикаментов для улучшения работы поджелудочной железы
Диета назначается на постоянной основе.
Панкреатогенный сахарный диабет появляется из-за воспаления поджелудочной железы, он приводит к резким колебаниям сахара в крови. Обязательно соблюдение диеты, применение ферментов и сахароснижающих таблеток, отказ от алкоголя.
Запрещенные продукты и ограничения

- Сдобную выпечку.
- Мучные изделия.
- Кофе.
- Грибов.
- Фастфудов.
- Спиртное.
- Концентрированный чай.
- Копчености.
- Полуфабрикаты.
- Кондитерская продукция.
- Жгучие и кислые соусы.
- Сладкие сиропы.
- Кукурузу.
- Кислых фруктов и ягод.
- Сгущенное молоко.
- Йогурты с фруктово-ягодным наполнителем и сахаром.
- Мюсли и хлопья быстрого завтрака.
- Консервы (мясные и рыбные).
- Подслащенные газированные напитки.
- Жирные и наваристые навары.
- Мясо и рыба жирных сортов.
Необходимо снизить потребление продукции, перегруженной углеводами, а в случае высокого риска развития диабета перейти на сахарозаменители — стевия, сахарин, сорбит и ксилит. Так же не стоит налегать на фруктозу и продукты с пометкой «для диабетиков», предварительно не изучив их состав.
Аккуратно относитесь к сладким овощам, ягодам и фруктам (тыква, морковь, свекла, клубника, виноград и пр.) – их содержание в рационе должно быть ограничено.
Симптомы панкреатогенного сахарного диабета
Сначала недуг проявляет себя слабо, начиная с первых двух типов. Появляются такие симптомы, как постоянная жажда, сухость во рту и на кожных покровах. Человек начинает постоянно чесать тело, испытывая усталость и апатию. Мочеиспускание становится обильнее. Масса тела, как правило, повышается, но может оставаться на одном уровне.
Если обнаруживается один из симптомов, следует срочно обратиться к специалисту для исключения гликемических осложнений. Сахарный диабет 3 типа развивается постепенно от легкой до тяжелой стадий.
Симптомы легкой формы:
- потеря памяти, а именно забывчивость. Мыслительные функции замедляются;
- депрессия и апатия, раздражительность и нервозность;
- потеря контроля времени и места нахождения;
- расстройства стула, изжога.
Сложные формы:
- бредовые идеи и поступки, появления галлюцинации;
- судороги тела, онемение конечностей.
Стоит заменить, что диабет 3 типа может находиться на стадии ремиссии
Однако и у такой формы есть свои особенности, на которые стоит обратить внимание человеку с данным заболеванием. Симптомы, говорящие о наличие сахарного диабета:
- дискомфорт в области сердца, периодические колющие боли;
- головная боль особенно по утрам;
- тяжесть в ногах;
- диагностируется увеличение печени;
- нарушаются органы зрения и слуха;
- артериальное давление сильно повышается;
- отеки конечностей и лица;
- и ног.
Причины и симптомы СД при панкреатите
Ранее мы уже говорили о том, что на формирование стойкой гипергликемии при таком заболевании зачастую уходит очень продолжительное время. Первые симптомы, указывающие на стойкое повышение уровня глюкозы в крови, как правило, возникают спустя несколько лет. Однако в данном случае мы говорим именно о хроническом воспалительном процессе в поджелудочной железе.
Чаще всего такой патологический процесс сопровождается умеренно выраженными симптомами. Гипергликемия до одиннадцати микромоль на литр практически не ощущается больным человеком. Однако дальнейшее повышение уровня глюкозы может приводить к появлению таких клинических проявлений, как постоянное чувство жажды, увеличение объема выделяемой мочи, а также повышенная слабость.
Зачастую больной человек указывает на значительное повышение аппетита, изменение эмоционального фона. При осмотре обнаруживается сухость кожных покровов. Такие пациенты в большей степени подвержены возникновению различных дерматологических и инфекционных патологий. Стоит заметить, что все вышеперечисленные симптомы достаточно легко купируются с помощью сахароснижающих препаратов.
При панкреатогенном сахарном диабете выделяют такую симптоматику:
- болезненные ощущения в животе;
- расстройство кишечника;
- чувство голода;
- сильная потливость;
- снижение мышечного тонуса;
- тремор;
- сильное возбуждение;
- поражение сосудов;
- развитие трофических язв.
Формирование гипергликемии при хроническом панкреатите происходит постепенно, в среднем через 5-7 лет. По мере увеличения продолжительности болезни и частоты обострений возрастает риск развития СД. Диабет может дебютировать и при манифестации острого панкреатита. Послеоперационная гипергликемия формируется одномоментно и требует коррекции инсулином.
Панкреатогенный диабет протекает в легкой форме с умеренным повышением глюкозы крови и частыми приступами гипогликемии. Пациенты удовлетворительно адаптированы к гипергликемии до 11 ммоль/л. Дальнейшее повышение глюкозы в крови вызывает симптомы диабета (жажда, полиурия, сухость кожных покровов). Панкреатогенный СД хорошо поддается лечению диетотерапией и сахароснижающими препаратами. Течение болезни сопровождается частыми инфекционными и кожными заболеваниями.
Причины панкреатогенного сахарного диабета
В результате нарушении функции поджелудочной железы появляется сахарный диабет. Простым языком можно сказать, что вся дает сбои. Главные причины сахарного диабета 3 типа:
- дисбактериоз хронической формы
- панкреатит, гастрит и язва желудка;
- воспаления слизистых стенок кишечника;
- перенесенные вирусные заболевания;
- неправильный рацион питания, приводящий к повышению массы тела;
- наследственность.
Чаще всего, большую роль в возникновении панкреатогенного сахарного диабета играет частое обострение панкреатита. Таким образом, йод всасывается с удвоенной силой. Это неблагоприятно сказывается на всех органах пищеварительного тракта. Происходит нарушения в эндокринной работе.
После начала разрушения поджелудочной железы, наступает небольшая ремиссия. Спустя 5 лет панкреатогенный сахарный диабет 3 типа дает о себе знать. Люди за это время замечают только расстройство стула и не придают этому значения.
Глюкоза при сахарном диабете
Содержание глюкозы в крови представляет собой отражение углеводного обмена в человеческом организме, который регулирует эндокринная система. А когда присутствует сахарный диабет, то инсулин не может понизить гипергликемию и процесс нарушается.
Уровень глюкозы в этом случае можно привести в норму с помощью таблеток, снижающих сахар, либо инсулина
Очень важно, чтобы удалось достичь целевых гликемических показателей. Это позволит избежать осложнений, вызванных колебанием в крови сахара
Глюкоза является главным углеводом в человеческом организме, поскольку она поставляет необходимую энергию. И лишь глюкоза служит питательным веществом для мозговых клеток.
Если у человека сахарный диабет, то в его крови глюкоза содержится в высокой концентрации, и он чувствует, что постоянно хочет пить и пьет, очень часто бегает в туалет, чтобы помочиться, из его организма вымывается жидкость и он постепенно обезвоживается.
При проблемах с эндокринной системой при диабете у человека бывает недержание, связанное с негативным воздействием глюкозы на клетки тканей с последующим нарушением структуры периферических нервов и снижением чувствительности у человека.
Страдают от высокого содержания в крови глюкозы и кровеносные сосуды, крови сложно поступать во внутренние органы, мышцы и мозг человека.
Кроме того, могут развиться разные побочные болезни: нарушиться процессы обмена и появиться ожирение, пострадать сердечно-сосудистая система, возникнуть инсульт, ишемия, гангрена и т. д.
ВЗАИМОСВЯЗИ ДИАГНОСТИКИ ХРОНИЧЕСКОГО ПАНКРЕАТИТА И СД ТИПА 3С
Сложным и принципиально важным в плане верификации СД типа 3с является диагностика ХП, ответственного практически за 90% этого диабета . Однако у пациента с впервые выявленным СД хронический панкреатит как потенциальное причинное состояние редко рассматривается в эндокринологической практике. Введены диагностические критерии ХП : основные (должны присутствовать обязательно) и дополнительные.
Основные (большие) критерии:
- Наличие экзокринной недостаточности ПЖ (моноклональный тест на фекальную эластазу-1 или прямые функциональные тесты);
- Патологические структурные изменения ПЖ (при ее визуализации с помощью эндоскопического, ультразвукового исследований, МРТ, КТ);
- Отсутствие аутоиммунных маркеров СД типа 1.
Патологические изменения при диабете
При сахарном диабете структурных изменений в поджелудочной железе может и не наблюдаться. В основном при этом заболевании ухудшается функциональная способность органа. Размеры, эхогенность, контуры железы или другие изменения можно определить при помощи УЗИ или КТ.
При диабете 1 типа в начальной стадии нет никаких изменений: эхоструктура не нарушена, контуры ровные и четкие. По мере прогрессирования заболевания железа уменьшается в размерах, развивается вторичное сморщивание. Происходит замена нормальных клеток соединительной и жировой тканью, развивается липоматоз.
Общие сведения
Панкреатогенный сахарный диабет (сахарный диабет 3 типа) — вторичное нарушение метаболизма глюкозы, развивающееся как следствие поражения инкреторного аппарата поджелудочной железы (ПЖ). Заболевание возникает у 10-90% пациентов с хроническим панкреатитом. Такая вариабельность данных связана со сложностью прогнозирования развития эндокринной дисфункции ПЖ и трудностью дифференциальной диагностики патологии. После перенесенного острого панкреатита риск формирования сахарного диабета 3 типа составляет 15%. Болезнь поражает чаще лиц мужского пола, чрезмерно употребляющих алкоголь, жирную пищу.
Особенности заболевания при панкреатите
Сахарный диабет и панкреатит — это сочетание характеризуется особенностями, процессами в организме, которых нет при диабете других типов.
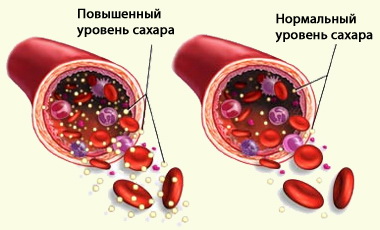
Схема, отражающая различия крови с повышенным и нормальным уровнем сахара
К особенностям панкреатогенного диабета относятся:
- при резком снижении сахара в крови проявляется гипогликемия;
- нехватка инсулина способствует нарушениям углеводных процессов (Кетоацидоз);
- поражение сосудов и артерий;
- на первом этапе могут помочь медикаменты, уменьшающие повышенную глюкозу, в дальнейшем нужны более серьезные меры;
- подбирается комплексное лечение, состоящее из диеты, физических нагрузок и препаратов из группы сульфонилмочевины.
Особенности выясняются на обследовании у доктора и во время прохождения различных исследований.
ПОДХОДЫ К ТЕРАПИИ САХАРНОГО ДИАБЕТА ТИПА 3С
С позиций сегодняшнего дня эта группа пациентов очень гетерогенна, также не складывается впечатление о необходимости для всех этих пациентов инсулинотерапии, хотя в прежние годы подобная тактика была обязательна . Уже отмеченное выше многообразие клинических подвариантов СД типа 3с предполагает возможность разных вариантов сахароснижающей терапии.
Обычно сообщается, что СД типа 3c трудно контролировать, хотя в этой области мало клинических исследований . Все крупные исследования, включая DCCT и UKPDS, специально исключали пациентов с CД типа 3c. Несмотря на ограниченные данные, эти пациенты, по-видимому, имеют одинаковый риск для микро- и макроангиопатий, как и при СД типа 1 и 2 . Поэтому считают, что их следует одинаково контролировать в соответствии с рекомендациями для пациентов с СД типа 1 и 2 , наблюдая в динамике за развитием ретинопатии, нефропатии, нейропатии и следовать тем же рекомендациям по снижению риска сердечно-сосудистых заболеваний .
Панкреатит и сахарный диабет
Одна из самых серьезных патологий органов пищеварительной системы – панкреатит. Это семейство заболеваний, при которых воспаляется поджелудочная железа. Орган выполняет две важных функции:
- Экзокринную – выделение в двенадцатиперстную кишку пищеварительных ферментов (расщепляющих крахмал, жиры, белки) и электролитической жидкости, транспортирующей энзимы в двенадцатиперстную кишку.
- Эндокринная – продукция гормонов глюкагона и инсулина в кровь, регулирующих обмен углеводов.
Основными причинами, вызывающими нарушения в функционировании поджелудочной железы, и провоцирующими воспаление становятся: в 70% случаев – употребление алкоголя, в 20% – желчнокаменная болезнь. Болезнь может возникнуть при травмах поджелудочной железы, различных инфекционно-вирусных и аутоиммунных заболеваниях, врожденной склонности, приеме некоторых медицинских препаратов.
В международной классификации панкреатит, в зависимости от причин возникновения, разделяют на: острый, хронический, вызванный алкогольным воздействием, и хронический, спровоцированный иными причинами.
Под воздействием химического или физического поражения поджелудочной железы повышается протоковое давление и происходит высвобождение из клеток органа неактивных проферментов. Они не успевают выйти в просвет двенадцатиперстной кишки и активизируются, переваривая ткани железы. Реже нарушения возникают при кальцинировании и склерозе паренхимы (внутренней ткани) поджелудочной железы. В результате возникают и прогрессируют очаговые изменения, дегенерация и перерождение клеток в фиброзную (соединительную) ткань. При длительном воспалительном процессе атрофируется большая часть панкреоцитов (железистые элементы), перестают выделяться энзимы и гормоны. Это приводит к ферментной недостаточности, в 40% случаев к сахарному диабету.
Симптоматика заболевания
Многих больных волнует вопрос: «Может ли повышаться сахар в крови при панкреатите?». По словам специалистов, повышение уровня сахара при панкреатите является одним из основных симптомов развития панкреатического диабета.
Из-за того, что сахар в крови при панкреатите повышается, поджелудочная железа не справляется с переработкой поступающих в организм углеводов. У пациентов при данном заболевании наблюдаются также следующие симптомы:
- возможное поражение сосудов;
- отсутствие положительного результата от препаратов;
- сопровождается инфекциями, а также кожными заболеваниями;
- проявляются симптомы первого и второго типа сахарного диабета;
- развитие ацидоза и кетоза в некоторых случаях.
Что это такое?
Чтобы понять, что такое панкреатогенный сахарный диабет и как он развивается, необходимо несколько слов сказать о функциональности поджелудочной железы. Этот орган состоит из экзокринных клеток, которые занимаются продуцированием особого секрета, необходимого для переваривания пищи. Между этими клетками находятся островки Лангерганса, в «обязанности» которых входит выработка инсулина и глюкагона. Состоят они из эндокринных клеток.
Так как экзокринные и эндокринные клетки располагаются очень близко друг к другу, при возникновении воспалительных процессов в одиной из них поражаются и другие. То есть кроме того, что нарушается выработка ферментного сока, происходит сбой в выработке гормонов, необходимых для полноценного расщепления глюкозы и ее трансформации в энергию. И именно по этой причине панкреатит и сахарный диабет довольно часто развиваются одновременно.