Поражение органов-мишеней при гипертонической болезни
Содержание:
- Симптомы патологического процесса
- Способы классификации патологии
- Какие симптомы патологических изменений?
- Диагностические меры и врачебная консультация
- Способы классификации патологии
- Что такое органы-мишени и какова их связь с нарушенным АД
- Что происходит в головном мозге
- Симптомы поражения органов-мишеней при ГБ
- Сердце и сосуды
- Какие симптомы патологических изменений?
- Симптоматика
- Немедикаментозное лечение
- Последствия
- Поражение внутренних органов
- Способы классификации патологии
Симптомы патологического процесса
Начало патологических изменений можно определить по ухудшению самочувствия пациента. При этом у него могут возникать:
- Головные и сердечные боли;
- Потеря работоспособности;
- Постоянная усталость и сонливость;
- Затруднённое дыхание (отдышка);
- Болевые ощущения в области глазного яблока;
- Тошнота и регулярные головокружения;
- Повышенное потоотделение (гипергидроз).
Если гипертоническая болезнь негативно влияет на сердце, то у человека возникают сердечные колики, которые могут отдавать в область лопаток. Также о поражении сердца говорят нарушения сердечного ритма, чаще это тахикардия.
При появлении симптомов следует обратится к врачу, особенно если ваш возраст за 40
О поражении сетчатки сигнализирует потеря остроты зрения и чувство «тяжёлых век». Если гипертоническая болезнь затронула почки, то нарушается работа этого органа, появляется отёчность, головные боли и частые позывы к мочеиспусканию.
При поражении головного мозга человека часто мучают нестерпимые головные боли, возможна потеря координации, нарушения походки, а также сильное головокружение при резкой смене положения тела
Обратите внимание на то, что симптомы достаточно условны и могут различаться. Всё зависит от индивидуальных особенностей организма пациента
Способы классификации патологии
Классификация артериальной гипертензии:
- первичная (эссенциальная, идиопатическая) АГ – собственно гипертоническая болезнь;
- вторичные артериальные гипертензии (симптоматические).
Симптоматические гипертензии, в свою очередь, разделяются на такие подвиды:
- нефрогенные (почечные) – развиваются на фоне патологии почек;
- эндокринные – возникают вследствие нарушения работы желез внутренней секреции (наиболее часто при поражении щитовидной железы);
- гемодинамические – имеют в основе врожденные патологии аорты (сужение просвета) и нарушение сердечной деятельности, характеризуются повышением преимущественно систолического АД;
- центрогенные – развиваются на фоне патологий центральной и периферической нервной системы;
- ятрогенные – как следствие приема лекарственных препаратов.
https://youtube.com/watch?v=_ngDaVUXIqc
Согласно статистическим данным, по частоте проявления центрогенные и ятрогенные синдромы встречаются в 1-2% случаев, гемодинамические – 2-3%, эндокринные – 3-5%, почечные – 12-15%. Собственно гипертоническая болезнь выявляется у 70-75% больных, страдающих артериальной гипертензией.
Какие симптомы патологических изменений?
При сердечных патологиях клиническая картина будет следующей:
- давящие или колющие боли в области сердца;
- слабость;
- быстрая утомляемость;
- нарушения сердечного ритма, отеки ног.
О повреждении органа зрения свидетельствуют:
- симптом Салюса;
- отек сосочка зрительного нерва.
Данные процессы существенно ухудшают зрительное восприятие, а если патологические изменения затронут зону желтого пятна – зрение пропадает полностью. Также к полной слепоте приводит отслоение сетчатки.
При нарушениях функции почек у пациента могут появиться:
- скудное мочеиспускание и высокая концентрация мочи;
- отечность;
- признаки интоксикации.
Поражение головного мозга сопровождается:
- расстройством сна;
- раздражительностью;
- головной болью;
- головокружением;
- шумом в ушах;
- снижением концентрации внимания.
Диагностические меры и врачебная консультация
Людям, страдающим хронической гипертонией, рекомендуется периодически посещать:
- Офтальмолога.
- Невролога.
- Кардиолога.
- Уролога.
Некоторые заболевания проявляются на поздних стадиях, когда вылечить их очень сложно. Особенно это касается почек. Если нарушения зрения, кровообращения можно распознать по ранним симптомам, то почки проявляют себя на более поздних этапах.
Прежде всего, необходимо обратиться за консультацией к терапевту. Он на основе собранных симптомов назначит необходимые общие анализы и направит к соответствующему специалисту.
Среди методов диагностики, в зависимости от симптоматики, чаще всего применяются следующие:
- Анализ крови, мочи.
- Артериография.
- Тест мочи на белок.
- ЭКГ сердца.
- УЗИ сосудов шеи, головного мозга, почек.
- Осмотр глазного дна.
- МРТ или КТ мозга.
- Дуплексное сосудистое сканирование.
- Суточный мониторинг давления и пульса.
После уточнения диагноза больному назначается курс лечения. В случаях гипертонического криза, перединсультного состояния обязательно показана госпитализация и лечение в условиях стационара.
Способы классификации патологии
Классификация артериальной гипертензии:
- первичная (эссенциальная, идиопатическая) АГ – собственно гипертоническая болезнь;
- вторичные артериальные гипертензии (симптоматические).
Симптоматические гипертензии, в свою очередь, разделяются на такие подвиды:
- нефрогенные (почечные) – развиваются на фоне патологии почек;
- эндокринные – возникают вследствие нарушения работы желез внутренней секреции (наиболее часто при поражении щитовидной железы);
- гемодинамические – имеют в основе врожденные патологии аорты (сужение просвета) и нарушение сердечной деятельности, характеризуются повышением преимущественно систолического АД;
- центрогенные – развиваются на фоне патологий центральной и периферической нервной системы;
- ятрогенные – как следствие приема лекарственных препаратов.
Согласно статистическим данным, по частоте проявления центрогенные и ятрогенные синдромы встречаются в 1-2% случаев, гемодинамические – 2-3%, эндокринные – 3-5%, почечные – 12-15%. Собственно гипертоническая болезнь выявляется у 70-75% больных, страдающих артериальной гипертензией.
Классификация гипертонической болезни, принятая Всемирной Организацией Здравоохранения, выглядит следующим образом (СД (систолическое давление)/ ДД (диастолическое давление)):
- АД в норме (допустимые показатели) – 130/85;
- повышенное незначительно, что не является патологией (пограничное состояние) – 130-139/85-89;
- 1 степень (мягкая) – 140-159/90-99;
- 2 степень (умеренная, средняя) – 160-179/100-109;
- 3 степень (тяжелая) – 180/110 и выше;
- изолированная систолическая – СД (систолическое, верхнее давление) – выше 180, ДД (диастолическое, нижнее давление) – ниже 90.
Артериальное давление: норма по возрастам, таблица
Определение гипертонической болезни по показателям артериального давления дает возможность предположить степень поражения органов-мишеней. При постановке диагноза нужно учитывать этот фактор, и назначать терапию, которая будет направлена не только на симптоматическое лечение (в частности снижение показателей АД). Необходимо устранять причины гипертонии и поддерживать жизнедеятельность пострадавших органов.
Что такое органы-мишени и какова их связь с нарушенным АД
Органы мишени при гипертонической болезни — это части организма, функциональность и структура которых нарушается при значительном либо хроническом повышении артериального давления. Считается, что в норме показатели АД достигают отметки тонометра 120 на 80, однако у подростков норма может варьироваться в пределах от 120/80 до 135/75. Однако необходимо учитывать и тот фактор, что организм каждого человека индивидуален, небольшие колебания в значениях абсолютно допустимы и не приносят вреда для здоровья.
В медицине принято выделять несколько стадий гипертензии:
- Высокое АД, но в пределах нормы — 130 (139) на 82 (89).
- Первая – 140 (159) на 90 (99). Отмечается незначительное повышение показателей, но оно не влечет за собой поражение или дисфункцию внутренних органов.
- Вторая – показатели колеблются в пределах 160 (179) на 100 (109), возникают сбои в функционировании органов-мишеней и на 15% увеличивается риск развития патологий.
- Третья, тяжелая – значения превышают 180 на 110. Чем дольше отсутствует лечение, тем быстрее происходят структурные нарушения мишеней, что может повлечь инвалидность.
При отсутствии грамотной лечебной терапии гипертония поражает следующие органы мишени:
- сердечные;
- сосудистые;
- зрительные;
- почечные;
- головной мозг.
При высоком АД происходит сужение сосудов, вследствие чего в организме затрудняется кровообращение. Поражение органов мишеней при гипертонической болезни развивается именно по этой причине.
Многим будет интересно, какая же взаимосвязь прослеживается между гипертензией и ее мишенями:
| Орган | Взаимосвязь |
| Сердце | Сосудистое сужение при гипертонии приводит к тому, что сердцу приходится работать с двойным, а то и тройным усилием, чтобы прокачать через них кровь. Постоянная перегрузка приводит к невозможности сердечных мышц расслабиться, структурным изменениям органа. Со временем нарушается и функция сокращения мышц |
| Сосуды | При повышении АД происходит сужение, утолщение стенок сосудов, со временем они утрачивают способность расслабляться |
| Головной мозг | Сосудистая деформация приводит к патологии кровообращения, мозг недополучает кислород и питательные элементы. Разрыв сосудов приводит к кровоизлиянию в мозг, что может вызвать инсульт |
| Зрение | При гипертензии сужаются артерии и их просвет, расширяются вены сетчатки глаза. Они становятся более извивистыми, могут происходить спазмы сетчатки, что приводит к синдрому «дергающегося глаза». Вследствие таких изменений снижается острота зрения, часто ощущается боль в глазах и висках |
| Почки | Дисфункция кровообращения приводит к структурным поражениям парного органа, вследствие чего они не могут нормально выводить жидкость из организма. В свою очередь нарушение функционирования почек влечет за собой повышение АД |
Что происходит в головном мозге
Геморрагический инсульт влечет за собой кровоизлияние в мозг, что является одним из самых страшных и нежелаемых последствий. Все люди тяжело переносят инсульты, которые связаны именно с кровоизлиянием.
Серьезными последствиями отличаются и инсульты ишемического типа. Главной причиной развития данной патологии является нарушение кровообращения, а также нехватка кислорода. По статистическим данным, у 80 % людей, страдающих гипертонией, диагностируют именно такие инсульты. К подобным осложнениям приводят тромбы, эмболы и сужение артерий, которые питают головной мозг.
Тяжелейшей патологией считается энцефалопатия гипертонического типа. Осложнение возникает при повышенном давлении довольно часто, но своевременное оказание помощи даст возможность неплохо снизить опасные проявления.
Поражение головного мозга обусловлено изменением его сосудов, особенно среднего и мелкого калибра. Нарушение кровообращения приводит к развитию гипертонической энцефалопатии. Основные симптомы этой патологии:
- снижение работоспособности;
- ухудшение памяти;
- расстройства сна;
- быстрая утомляемость;
- головные боли диффузного характера;
- шум в ушах;
- головокружение.
Развитие острой энцефалопатии возможно при гипертоническом кризе. При этом появляются острые головные боли, усиливающиеся при малейшем движении. Возможна тошнота и даже рвота. Могут наблюдаться расстройства сознания и зрения. Часто появляются жалобы на онемение половины лица, губ, конечностей.
Самыми опасными осложнениями являются:
- острый тромбоз мозговых сосудов с развитием ишемического инсульта;
- преходящие нарушения кровообращения – транзиторные ишемические атаки;
- разрыв сосудов с кровоизлиянием в головной мозг.
Диагностика основана на исследовании таких органов-мишеней, как сосуды, с помощью дуплексного сканирования. При необходимости проводится компьютерная или магнитно-резонансная томография. Это позволяет выявить бессимптомные инфаркты головного мозга, небольшие кровоизлияния, лакунарные инфаркты.
Симптомы поражения органов-мишеней при ГБ
При поражении сердца наблюдаются такие проявления, которые могут выявляться по истечении довольно длительно времени, и нарастать в зависимости от степени тяжести:
- боли колющего и давящего характера в проекции сердца, не отдающие в другие органы. Возникают в самом начале, и не являются специфическими. Как правило, проявляются при высоких показателях АД и не снимаются препаратами нитроглицериновой группы;
- загрудинные боли, отдающие в левую руку, подбородок или под лопатку, проходят после приема нитроглицерина и его аналогов;
- одышка, тахикардия, отеки нижних конечностей, общая слабость, непереносимость физических нагрузок – как следствие гипертрофии левого желудочка;
- аритмии, которые могут привести к тромбоэмболическим осложнениям.
Со стороны сосудов симптомы возникают достаточно поздно, так как это поражение на ранних стадиях протекает бессимптомно. По прошествии времени проявляются:
- боли в конечностях (вследствие поражения периферических сосудов, которые наиболее выражены при ходьбе);
- ухудшение зрения, вплоть до частичной или полной потери.
Со стороны головного мозга наблюдается развитие гипертонической энцефалопатии, характерными признаками которой являются:
- частые головные боли, головокружения;
- свист и шум в ушах;
- ухудшение общего состояния, снижение работоспособности;
- ухудшение сна;
- снижение остроты мыслительных процессов и памяти;
- раздражительность, немотивированные смены настроения.
Почки просигнализируют ухудшением общего состояния, болями в пояснице в проекции органа, частыми мочеиспусканиями, особенно в ночное время. Но основными признаками поражения будут показатели клинических исследований, где отмечается повышение уровня белка, креатинина, мочевой кислоты и других показателей.
Гипертоническая болезнь требует к себе пристального внимания и адекватного лечения, чтобы не допустить значительного повреждения органов-мишеней
Важно выполнять все предписания врача и проходить регулярный контроль показателей работы организма
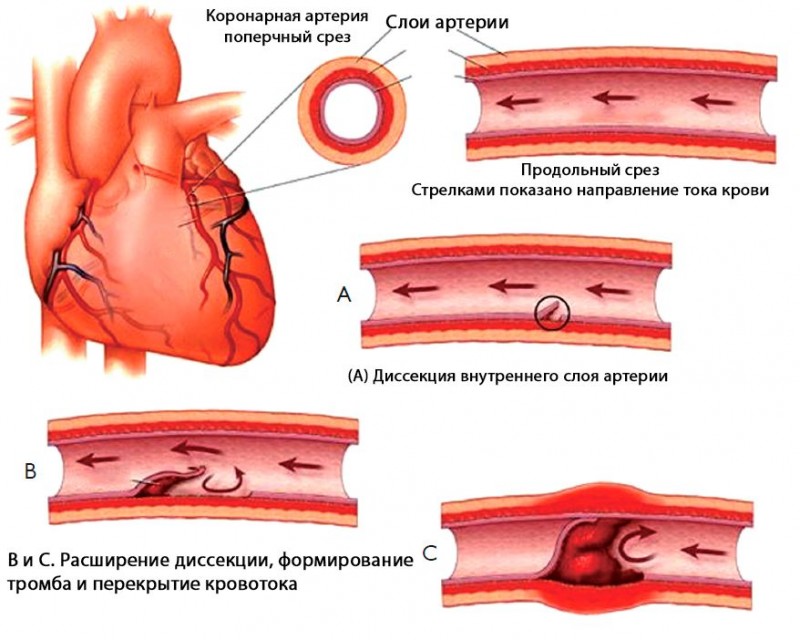
Сердце и сосуды
Так как сердце функционирует все время в напряжении, постепенно изменяется структура самой мышцы. Суженные сосуды не дают сердцу нормально поддерживать кровообращение, что провоцирует гипертонию левого желудочка. Вместе с этим утолщается мышечная стенка желудочка, а через некоторое время сердце начинает нуждаться в кислороде и питании. Постепенно утолщенные стенки ведут к сбою диастолических фаз расслабления, и в сердце не поступает достаточное количество крови.
Из-за голодания сердца развивается сердечная недостаточность. Достаточно быстро подобные изменения происходят у тех пациентов, которые страдают сахарным диабетом или пороками сердца. А если же диагностирована гипертоническая болезнь, то прогноз еще более ухудшается.
Сужение сосудов не дает мышечным тканям расслабляться. По этой причине мышцы потихоньку замещаются соединительной тканью. Меняется и сосудистое русло. Патология очень остро сказывается на органах зрения. Нередко гипертоники просто-напросто теряют зрение, а в некоторых случаях наблюдается прогрессирование атеросклероза.
Какие симптомы патологических изменений?
При сердечных патологиях клиническая картина будет следующей:
- давящие или колющие боли в области сердца;
- слабость;
- быстрая утомляемость;
- нарушения сердечного ритма, отеки ног.
О повреждении органа зрения свидетельствуют:
- симптом Салюса;
- отек сосочка зрительного нерва.
Данные процессы существенно ухудшают зрительное восприятие, а если патологические изменения затронут зону желтого пятна – зрение пропадает полностью. Также к полной слепоте приводит отслоение сетчатки.
При нарушениях функции почек у пациента могут появиться:
- скудное мочеиспускание и высокая концентрация мочи;
- отечность;
- признаки интоксикации.
Поражение головного мозга сопровождается:
- расстройством сна;
- раздражительностью;
- головной болью;
- головокружением;
- шумом в ушах;
- снижением концентрации внимания.
Симптоматика
Проявления гипертонической болезни знакомы всем людям. Характерными симптомами при наличии данного заболевания являются:
- сильное сердцебиение;
- образование кругов под глазами;
- регулярные боли в голове;
- психосоматические проявления;
- отечность лица;
- головокружение.
Высокие показатели артериального давления способствуют изменениям в работе определенных внутренних органов. Именно они и называются в медицине органами-мишенями при гипертонической болезни. Более подробно следует рассмотреть все органы, относящиеся к их числу, чтобы понять, как они изменяются в процессе развития заболевания.
Немедикаментозное лечение
Лечение народными средствами при гипертонической болезни возможно только в комплексе с лекарственными препаратами, назначаемыми врачом. Людям с высоким давлением следует соблюдать диету, содержащую продукты, способствующие снижению АД и снижающие уровень «вредного» холестерина (ХВП).
Рекомендованные продукты для гипертоников:
- хлеб с отрубями;
- овсянка, обогащенная клетчаткой;
- из овощей: капуста брокколи, неконсервированный зеленый горошек, любая зелень, морковь, тыква, помидоры;
- из фруктов: яблоки, абрикосы, персики, бананы, виноград, цитрусовые, сухофрукты;
- молоко, кисломолочные продукты, в том числе нежирные творог, сыр;
- нежирное мясо птицы в вареном или запеченном видах;
- бобовые: фасоль, чечевица;
- орехи: грецкие, миндаль;
- семена: подсолнечные, кунжут;
- ягоды: клюква, брусника, смородина, калина.
Пища должна содержать достаточное количество калия. Вещество вытесняет соли натрия из организма, благотворно влияет на сосуды, способствует снижению давления крови. Особенно этот факт следует учитывать пациентам, кому назначены мочегонные лекарства (диуретики) или травяные сборы. Некоторые травы вымывают калий из организма.
Нельзя забывать о достаточном употреблении жидкости, воду нужно пить не менее 1,5-2 литров в сутки, предварительно посоветовавшись с врачом.
Кроме калия пища должна содержать достаточное количество магния. Это вещество положительно воздействует на сердечно-сосудистую систему. Например, в магнезии, часто назначаемой при гипертонии, именно содержание магния купирует возможный сердечный приступ. А также он служит для лучшего усвоения калия, кальция, фосфора.
- пшеничные отруби, проращенные пшеничные зерна;
- семена подсолнечника, льна, тыквы;
- кедровые орехи;
- какао, горький шоколад;
- морская капуста в натуральном виде;
- абрикосы.
Для наилучшего эффекта больному гипертонией желательно принимать комплексные витаминно-минеральные препараты, ведь современные продукты содержат вредные консерванты, сводящие на нет пользу от них. Замороженные мясо или рыба вдвое теряют свои качества. Вот почему лучше не надеяться только на продукты и принимать витамины/минералы отдельно.
Вредные продукты для гипертоников:
- соленая рыба, консервированные овощи;
- животные жиры (их желательно заменять нерафинированными растительными);
- жирные молочные продукты: сметана, сливочное масло;
- варенье, мед употреблять ограниченно, сахар в чистом виде исключить совсем;
- острые пряности, копчености, возбуждающе действующие на центральную нервную систему, работу почек, сердца;
- крепкие кофе или чай, мясные бульоны, соусы.
Кроме продуктов народная медицина рекомендует и успешно применяет лечение травами гипертензивного действия, список которых огромен. Готовые травяные сборы приобретают в аптеке, но можно заготовить самим, зная их перечень:
- барвинок малый;
- омела белая;
- боярышник колючий;
- календула лекарственная;
- семена укропа;
- мордовник круглоголовый;
- сушеница топяная;
- тысячелистник;
- мелисса;
- валериана;
- плоды черноплодной рябины;
- плоды шиповника;
- мята;
- цветки липы;
- зверобой.
Важно знать, что вышеперечисленные травы нельзя употреблять людям, склонным к пониженному давлению. В качестве основного лечения их применяют лишь на начальных стадиях болезни. У некоторых трав и растений имеются противопоказания, их надо учитывать
Лечение травами проводится курсами, делая обязательный перерыв
У некоторых трав и растений имеются противопоказания, их надо учитывать. Лечение травами проводится курсами, делая обязательный перерыв.
https://youtube.com/watch?v=bhGZ5cazhVE
Последствия
Гипертония, как бы незначительно она ни проявлялась на ранних стадиях, несет за собой серьезные осложнения, которые в подавляющем большинстве заканчиваются летальным исходом. Само по себе высокое артериальное давление не опасно, но оно вызывает дисфункцию многих органов.
Наиболее серьезными его последствиями становятся:
- инсульт при поражении головного мозга;
- ретинопатия – заболевание органов зрения;
- инфаркт, сердечная недостаточность, внезапная остановка сердца – последствия поражения органа-мишени сердца;
- почечная недостаточность, микроальбинурия – нарушение отлаженной работы почек;
- атеросклероз – нарушение состояния и работы сосудов.
Таковы последствия нарушенной работы органов-мишеней. Но, помимо перечисленных заболеваний, у гипертоников часто наблюдается:
- 1 или 2 степень диабета;
- малоактивный образ жизни, связанный с частыми проявлениями слабости;
- нарушение свертываемости крови.
Высокое артериальное давление несет за собой тяжелые последствия – поражение органов-мишеней. При игнорировании симптоматики заболевания и при отказе от лечения прогноз у заболевания один – летальный исход. Поэтому, как только привычные показатели артериального давления стали меняться на более высокие, причем периодичность скачков стала с меньшими интервалами, необходимо сразу обратиться к врачу.
Поражение внутренних органов
Классификация болезни по степени поражения органов-мишеней при артериальной гипертензии выглядит следующим образом:
- при первой степени артериальной гипертензии наблюдается повышение артериального давления без органического изменения внутренних органов;
- вторая степень характеризуется стойким повышением АД с органическими изменениями внутренних органов, без нарушения их функций. При этой стадии развития болезни отмечают: гипертрофию левого желудочка, сужение артерий сетчатки глаза, повышение уровня креатинина и белка в моче; признаки атеросклеротического поражения крупных сосудов;
- третья степень – значительное повышение АД с морфологическими изменениями внутренних органов и нарушениями их функций.
При гипертонии третьей, тяжелой степени течения, наблюдаются серьезные изменения в работе органов-мишеней, возникает серьезная опасность для жизни пациента:
- со стороны сердца: развитие сердечной недостаточности, стенокардия, инфаркт миокарда;
- со стороны головного мозга: гипертоническая энцефалопатия, нарушения мозгового кровообращения, развитие ишемического или геморрагического инсульта;
- со стороны органов зрения: кровоизлияния, экссудативные явления с проявлением отечности соска зрительного нерва, в отдельных случаях зрительный нерв может быть не затронут;
- проявления хронической почечной недостаточности с повышением уровня креатинина выше 2 мг/дл;
- со стороны сосудов: окклюзии периферических артерий, расслаивающая аневризма аорты.
Этиология гипертонической болезни доподлинно не установлена. Но называют несколько факторов, которые увеличивают риски возникновения болезни:
- психоэмоциональная нестабильность, синдром хронической усталости, подверженность стрессам, отсутствие полноценного отдыха (как физического, так и морального);
- гиподинамия, которая в современном мире вызвана образом жизни, особенностями работы и отсутствием достаточных физических нагрузок;
- чрезмерное увлечение соленой, острой и пряной пищей, которое провоцирует задержку жидкости в организме;
- вредные привычки – курение, чрезмерное потребление алкоголя, даже слабого;
- нарушение метаболизма: ожирение, сахарный и несахарный диабет, гормональные патологии;
- повышенный индекс массы тела;
- наследственный фактор. Доказано, что гипертония возникает в большинстве случаев у тех, чьи родственники тоже страдали от этой болезни.
Определение гипертонии, как основного диагноза, может происходить в любом возрасте. Статистика показывает, что это заболевание в последнее время значительно «помолодело». Такое положение дел говорит о том, что объективные факторы зачастую не являются основополагающими в возникновении патологии. Образ жизни может спровоцировать раннее проявление АГ, значительно влияя на качество и продолжительность жизни человека.
Способы классификации патологии
Классификация артериальной гипертензии:
- первичная (эссенциальная, идиопатическая) АГ – собственно гипертоническая болезнь;
- вторичные артериальные гипертензии (симптоматические).
Симптоматические гипертензии, в свою очередь, разделяются на такие подвиды:
- нефрогенные (почечные) – развиваются на фоне патологии почек;
- эндокринные – возникают вследствие нарушения работы желез внутренней секреции (наиболее часто при поражении щитовидной железы);
- гемодинамические – имеют в основе врожденные патологии аорты (сужение просвета) и нарушение сердечной деятельности, характеризуются повышением преимущественно систолического АД;
- центрогенные – развиваются на фоне патологий центральной и периферической нервной системы;
- ятрогенные – как следствие приема лекарственных препаратов.
Согласно статистическим данным, по частоте проявления центрогенные и ятрогенные синдромы встречаются в 1-2% случаев, гемодинамические – 2-3%, эндокринные – 3-5%, почечные – 12-15%. Собственно гипертоническая болезнь выявляется у 70-75% больных, страдающих артериальной гипертензией.
Классификация гипертонической болезни, принятая Всемирной Организацией Здравоохранения, выглядит следующим образом (СД (систолическое давление)/ ДД (диастолическое давление)):
- АД в норме (допустимые показатели) – 130/85;
- повышенное незначительно, что не является патологией (пограничное состояние) – 130-139/85-89;
- 1 степень (мягкая) – 140-159/90-99;
- 2 степень (умеренная, средняя) – 160-179/100-109;
- 3 степень (тяжелая) – 180/110 и выше;
- изолированная систолическая – СД (систолическое, верхнее давление) – выше 180, ДД (диастолическое, нижнее давление) – ниже 90.
Артериальное давление: норма по возрастам, таблица
Определение гипертонической болезни по показателям артериального давления дает возможность предположить степень поражения органов-мишеней. При постановке диагноза нужно учитывать этот фактор, и назначать терапию, которая будет направлена не только на симптоматическое лечение (в частности снижение показателей АД). Необходимо устранять причины гипертонии и поддерживать жизнедеятельность пострадавших органов.