Мкб острое нарушение мозгового кровообращения
Содержание:
- Классификация по области поражения
- Лечение
- Восстановление
- Особенности транспортировки
- I67 Другие цереброваскулярные болезни
- Кровоснабжение спинного мозга
- Профилактика, прогноз
- Причины спинального нарушения мозгового кровообращения
- I69 Последствия цереброваскулярных болезней
- Cerebrovascular diseases (I60-I69)
- I60 Subarachnoid haemorrhage
- I61 Intracerebral haemorrhage
- I62 Other nontraumatic intracranial haemorrhage
- I63 Cerebral infarction
- I65 Occlusion and stenosis of precerebral arteries, not resulting in cerebral infarction
- I66 Occlusion and stenosis of cerebral arteries, not resulting in cerebral infarction
- I67 Other cerebrovascular diseases
- I69 Sequelae of cerebrovascular disease
- Cerebrovascular diseases (I60-I69)
- Прогноз
- В чем опасность?
- Классификация ОНМК, код по МКБ 10
Классификация по области поражения
Классификация инфаркта мозга учитывает и локализацию поражения. С учетом локализации различают следующие инсульты.
Правосторонний
Последствия затрагивают двигательные функции левой стороны тела, причем, с плохим прогнозом восстановления (иногда вплоть до паралича). Психоэмоциональные показатели остаются почти в норме;
Левосторонний
Страдает речь и психоэмоциональная сфера, а двигательные функции могут полностью восстановиться. После такого поражения больной может пользоваться только простыми фразами, отдельными словами, сложные не может составлять и воспринимать.
Мозжечковый
Следствием становится нарушенная координация движений, тошнота до рвоты, головокружение. Через 24 часа мозжечок давит на мозговой ствол, у человека немеют мышцы лица, часто начинается кома, нередко наступает летальный исход;
Обширный
Выявляется на фоне прекращения кровоснабжения большого участка мозговой ткани. Появляется отек, затем паралич с плохим прогнозом на восстановление.
Поэтому на первый план выходит профилактика, здоровый образ жизни.
Малый ишемический инсульт
 Малый инсульт, или микроинсульт, характеризуется исчезновением симптомов патологии (парезов, нарушений речи и зрения) за 3 недели.
Малый инсульт, или микроинсульт, характеризуется исчезновением симптомов патологии (парезов, нарушений речи и зрения) за 3 недели.
После этого срока человек может вернуться к обычному образу жизни.
Причины состояния – те же, что при обычном инсульте – бляшки атеросклероза, тромбы в сосудах, кровоизлияния
Важно не игнорировать малый инсульт, поскольку он сигнализирует о проблемах с сосудами головного мозга. Если не предпринять меры, в дальнейшем можно ожидать настоящий инсульт с последствиями, описанными выше
Дифференцировать микроинсульт от гипертонического криза можно по онемению конечности, ощущению мурашек, нечеткости речи. Такие симптомы не будут выявляться при гипертоническом кризе. Если описанные выше симптомы в течение 21 дня проходят, можно уверенно говорить, что человек перенес малый ишемический инсульт.
У детей
Острое нарушение кровоснабжения мозга у ребенка приводит к инсульту. Предвестники и симптомы патологии у детей отличаются от аналогичных признаков у взрослых. Заподозрить проблему можно по косоглазию, быстрым движениям глазами, нестабильности температуры тела, судорогам, тремору конечностей, гипо- или гипертонусу мышц.
Резкое снижение АД, проблемы со слухом, тошнота до рвоты, мучительные головные боли, головокружения – это все может указывать на инсульт у ребенка. У младенцев сложнее выявить патологию, но есть несколько признаков – малыш часто плачет, меняя голос, или напрягает мышцы лица, вдобавок резко реагирует на свет, звук.
Ишемический инсульт с геморрагическим пропитыванием
Геморрагическая форма считается самой тяжелой разновидностью инсульта, смертность при ней доходит до 90%.
Состояние начинается на фоне гипертонического криза, стресса, чрезмерных физических нагрузок. Если ишемический инсульт чаще выявляется в пожилом возрасте, то геморрагический – у молодых и зрелых людей, чаще – у мужского пола.
Большие психоэмоциональные нагрузки становятся причиной апоплексического удара даже у 18-летних людей.
Инсульт с геморрагическим пропитыванием иначе называют диапедезным кровоизлиянием. При таком состоянии наблюдается выпот жидкости из поврежденных сосудов в окружающее пространство.
Жидкость скапливается, пропитывает ткани мозга, вследствие чего возникают реакции, провоцирующие отек мозга, сжатие нервных структур до критически возможного состояния.
Лечение
На догоспитальном этапе необходимо добиться стабилизации нарушенных жизненно важных функций ГМ и как можно скорее доставить больного в профильное отделение стационара. Базисная терапия включает в себя:
Коррекцию дыхательных расстройств.
Для коррекции дыхательных нарушений необходима оценка проходимости ДП. Пациентам с инсультом показан постоянный мониторинг сатурации кислорода (при снижении сатурации ниже 94% показана оксигенотерапия с начальной скоростью подачи кислорода 2-4 литра в минуту).
При потере сознания, аспирации или ее высоком риске, а также прибрадипноэ менее 12 в минуту, тахипноэ более 35-40 в минуту необходима интубации трахеи и искусственная вентиляция легких.
Коррекцию артериального давления
В острейшем периоде инсульта повышение давления необходимо, так как оно позволяет поддерживать мозговое кровообращение при окклюзии сосудов. Поэтому нужно помнить, что рутинное снижение АД при инсульте недопустимо.
Постепенное снижение давления допустимо при подозрении на ишемический инсульт и показателях систолического АД выше 220 мм рт.ст.
При подозрении на геморрагический характер нарушения мозгового кровообращения давление снижается при показателях систолического АД выше 180 мм рт.ст.
Категорически нельзя допускать резкого падения АД, поэтому при инсульте запрещен нифедипин, а введение гипотензивных средств внутривенно должно ограничиваться.
Более предпочтительны пролонгированные формы гипотензивных средств.
Методы профилактики, лечения и медицинской реабилитации ОНМК, перечень в Системе Консилиум
 Скачать документ
Скачать документ
При необходимости повышения АД показана адекватная волемическая нагрузка, в ряде случаев в сочетании с инотропными препаратами (дофамин, норадреналин и др.).
Использование глюкокортикостероидов нецелесообразно, так какне приводит к значимому повышению давления и сопровождается риском развития гипергликемии и язвенной болезни.
Восстановление водно-электролитного обмена
Для быстрого восполнения объема циркулирующей крови и поддержания АД применяются 9%-ный раствор хлорида натрия или препараты на основе 6%-ного или 10%-ногогидроксиэтилкрахмала.
При этом гипоосмолярные растворы (0,45% р-р хлорида натрия, 5% р-р глюкозы) при инсульте противопоказаны из-за высокого риска развития отека мозга и гипергликемии.
Профилактика отека мозга и повышения внутричерепного давления
Пациенты со снижением уровня сознания должны находиться в постели с приподнятым на 30 градусов головным концом (без сгибания шеи),эпиприступы, боль, кашель, двигательное возбуждение исключены.
Купирование судорог
Для купирования генерализованных и фокальных судорог применяется диазепам (10 мг внутривенно, при неэффективности инъекцию повторяют через 3—4 минуты).

Часто встречающиеся ошибки лечения
К наиболее часто встречающимся ошибкам терапии ОНМК на догоспитальном этапе относятся:
- применение викасола, хлористого кальция, аминокапроновой или аскорбиновой кислоты при подозрении на геморрагический инсульт (неэффективны, так как начинают действовать через несколько дней);
- назначение ацетилсалициловой кислоты – недопустимо на догоспитальном этапе, пока не исключен геморрагический характер ОНМК;
- назначение фуросемида для профилактики отека мозга (резко снижает давление и усугубляет ишемию ГМ, способствует развитию гемоконцентрации);
- отказ от госпитализации больных с транзиторной ишемической атакой (госпитализируются так же, как и пациенты с ОНМК (МКБ — I60-I64, G45);
- применение ноотропных средств в остром периоде заболевания (истощают мозг, находящийся в условиях ишемического поражения);
- неограниченное назначение сосудорасширяющих препаратов — эуфиллина, трентала, кавинтона, инстенона и др.(возможно развитие эффекта обкрадывания).
Оценка последствий инсульта, таблица в Системе Консилиум
 Скачать документ
Скачать документ
При ОНМК на догоспитальном этапе не рекомендуется использование следующих лекарственных средств:
- пирацетам;
- нифедипин;
- эуфиллин;
- фуросемид;
- преднизолон;
- дексаметазон.
Восстановление
Реабилитация после инсульта включает терапию в неврологии, санаторно-курортное лечение, наблюдение в условиях диспансера. В задачи реабилитации входит восстановление функций (речи, движений), социальная и психическая помощь, профилактика осложнений. С учетом течения болезни чередуются режимы:
- Строгий постельный, исключающий активные движения.
- Умеренно-расширенный, позволяющий самостоятельное поворачивание в постели, усаживание.
- Палатный. Подразумевает передвижение по палате, базовое самообслуживание (еда, умывание, одевание).
- Свободный.
Продолжительность каждого режима зависит от тяжести состояния, степени неврологических дефектов.
Особенности транспортировки
ОНМК – абсолютное показание к госпитализации в профильный стационар. Противопоказаний для госпитализации в этом случае нет.
Больной транспортируется на носилках, его голова должна быть приподняла на 30 градусов вне зависимости от тяжести состояния.
Бригада скорой помощи предварительно оповещает отделение о поступлении пациента с признаками ОНМК, указывает примерное время поступления.
Необходимо в течение 4,5 часов доставить пациента в профильное неврологическое отделение (отделение для больных ОНМК) с целью проведения ТЛТ.
Госпитализация в этом случае проходит, минуя приемное отделение клиники.
Пациент при поступлении осматривается дежурным врачом-неврологом, который:
- дает оценку состоянию жизненно важных функций организма, общему состояния больного, его неврологическому статусу;
- принимает меры к восстановлению нарушенных функций организма больного с признаками инсульта;
- организует проведение ЭКГ, забора крови для определения уровня тромбоцитов, глюкозы, международного нормализованного отношения, активированного частичного тромбопластинового времени.
Забор крови производится не позднее чем через 20 минут с момента поступления больного в неврологическое отделение. Результат передается дежурному неврологу.
После этого для уточнения диагноза больной направляется на КТ или МРТ, заключение также передается дежурному врачу неврологического отделения.
С момента поступления пациента до момента получения заключения должно пройти не более 40 минут.
При подтверждении диагноза ОНМК больной направляется в блок реанимации и интенсивной терапии отделения для больных острыми нарушениями мозгового кровообращения (это касается в других ЦВБ, в том числе транзиторных ишемических атак). С момента поступления больного до этого времени должно пройти не больше 1 часа.
Если выявлено, что случившийся инсульт носит геморрагический характер, пациенту показана консультация нейрохирурга не позднее 1 часа с момента получения результатов КТ или МРТ.
По ее итогам врачебный консилиум принимает решение о тактике лечения и направлении дальнейшей госпитализации (нейрохирургическое отделение или блок интенсивной терапии отделения для больных с ОНМК).
Он же может принять решение о помещении пациента в ОРИТ – это необходимо, если ему требуется ИВЛ длительностью более 7 дней.
Базисная терапия проводится в условиях неврологического отделения или отделения больных с ОНМК на этапе диагностики сразу после поступления больного, а далее – в блоке интенсивной терапии (базисная и специфическая терапия).
Частые ошибки при госпитализации
- отказ от госпитализации при инсульте, транзиторной ишемической атаке и других ЦВБ (код по МКБ-10 — I67);
- задержка перевода больного в специализированное отделение;
- госпитализация в иное отделение;
- госпитализация, минуя блок интенсивной терапии, даже в случае транзиторной ишемической атаки или острой гипертонической энцефалопатии.
Материал проверен экспертами Актион Медицина
I67 Другие цереброваскулярные болезни
Исключено: последствия перечисленных состояний (I69.8)
I67.0 Расслоение мозговых артерий без разрыва
Исключено: разрыв мозговых артерий (I60.7)
I67.1 Церебральная аневризма без разрыва
Исключено:
врожденная церебральная аневризма без разрыва (Q28.3)
разорванная церебральная аневризма (I60.9)
I67.2 Церебральный атеросклероз
I67.3 Прогрессирующая сосудистая лейкоэнцефалопатия
Исключено: субкортикальная сосудистая деменция (F01.2)
I67.4 Гипертензивная энцефалопатия
I67.5 Болезнь Мойамойа
I67.6 Негнойный тромбоз внутричерепной венозной системы
Исключено: состояния, вызывающие инфаркт мозга (I63.6)
I67.7 Церебральный артериит, не классифицированный в других руб-
риках
I67.8 Другие уточненные поражения сосудов мозга
I67.9 Цереброваскулярная болезнь неуточненная
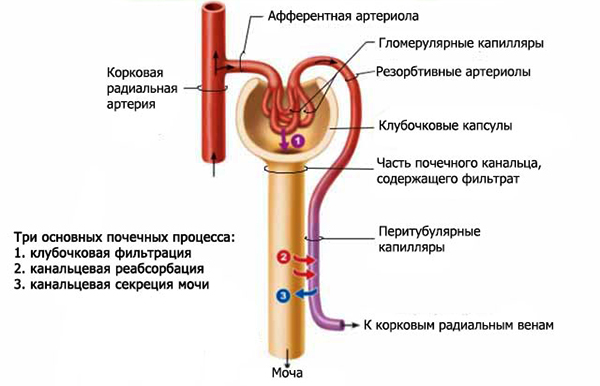
Кровоснабжение спинного мозга
В промежутке от 4 шейного до копчиков сегментов кровоснабжается спинной мозг артериями, расположенными за пределами полости черепа и позвоночного канала (ПК) – по внечерепной части позвоночной (вертебральной) артерии (ПА), другим проксимальным ветвям подключичной артерии (ПКА), комплексу дорсально-сегментарных частей аорты и подвздошным артериям.
Первые четыре шейных сегмента спинного мозга кровоснабжаются внутричерепной частью позвоночной артерии.
Такие сосуды называются отдаленными артериальными приводами СМ. К ближним приводам относят одноименные – спинномозговые ветви (СМВ) и корешково-спинномозговые артерии (КСМА). Последних имеется лишь 4-5 артерий, которые делятся на восходящую и нисходящую ветви, что ведет к образованию передней спинномозговой артерии (ПСМА).
Из спинномозговых артерий крупнейшей по диаметру является артерия Адамкевича (АА), входящая в позвоночный канал с нервным корешком двенадцатого грудного или первого поясничного сегментов, чаще с левой стороны.
При этом, исключая задние спинномозговые артерии (ЗСМА), у 20% людей грудные и пояснично-крестцовые сегменты СМ питаются только из АА. Принято выделять три бассейна снабжения СМ:
- Центральный – самый крупный, расположен посередине, кровь в него поступает из больших магистралей, предварительно не ветвясь. Участвует в кровоснабжении переднего рога, передней серой спайки, основания заднего рога, а также участков переднего и бокового канатиков.
- Задний – формируется погружными ветвями ЗСМА, располагаясь в области задних канатиков и рогов.
- Периферический – в краевых участках передних и боковых канатиков. В его формировании участвуют ветви околоспинномозговой артериальной сети.
Профилактика, прогноз
Прогноз при кровоизлияниях, гематомах неблагоприятный. Смертность достигает 70%, из них около 50% летальных исходов связано с удалением гематом, находящихся между участками, долями головного мозга. Причина высокой смертности – быстро нарастающие отеки, сдавление, смещение головного мозга, повторные кровоизлияния. Прогноз в целом зависит от количества излившейся крови, объема гематомы, ее расположения, возраста пострадавшего. Около 80% выживших пациентов получают инвалидность.
Смертность при ишемическом инсульте около 22%. Прогноз зависит от пораженного участка, скорости оказания медицинской помощи. Профилактические мероприятия направлены на своевременное выявление заболеваний, их лечение, особенно это касается людей, находящихся в группе риска. Это люди с высокими показателями холестерина, гипертонической болезнью, сахарным диабетом, сердечно-сосудистыми заболеваниями.
Вторичные меры профилактики необходимы людям в группе риска, перенесшим инсульт. Они включают в себя прием препаратов, нормализующих давление, антикоагулянтов или антиагрегантов, препаратов, снижающих уровень вредного холестерина. Вторичная профилактика включает плановое хирургическое лечение при частичном перекрытии важных кровеносных стволов.
По статистике, у людей чаще диагностируют ишемический инсульт – около 80%. Его часто называют кровоизлиянием в головной мозг, но это неверно, при выходе крови в ткани мозга развивается геморрагический инсульт. Отмирание нервных клеток головного мозга может привести к тяжелым последствиям, инвалидности, летальному исходу.
Причины спинального нарушения мозгового кровообращения
Причины ишемического спинального инсульта
Три группы причин, вызывающих ишемический спинальный инсульт.
- Изменения в сердечно-сосудистой системе (ССС) – до 20% врожденного характера:
- артериовенозные мальформации
- аневризмы
- расширение вен
- коарктация аорты (этом сужение на определенном участке)
- недоразвитие (гипоплазии) сосудов СМ
и приобретенного характера:
- атеросклероз аорты и ее ветвей
- воспалительные поражения сосудистых стенок (артериит, флебит)
- тромбоэмболия (внезапная закупорка просвета сосуда)
- снижение насосной функции сердца и нарушение кровотока при инфаркте миокарда, аритмиях и артериальной гипертензии
- Причины которые сдавливают сосуды снаружи (до 75%):
- опухоли в грудной или брюшной полостях
- опухолевидные образования (беременная матка, группы увеличенных лимфоузлов при болезни Ходжкина, туберкулезе, метастатическом поражении)
- грыжи межпозвоночного диска, сдавливающие корешково- спинномозговые артерии и корешковые вены (КВ) – встречаются чаще
- эпидуральная и субдуральная гематома
- отломки позвонков травматического генеза
- эпидуральный воспалительный инфильтрат
- утолщение арахноидальной и пиальной оболочек
- Ятрогении (до 5%) как следствие оперативного лечения:
- радикулотомия с перевязкой КСМА
- пережатие аорты на долгое время
- хирургические вмешательства в околопозвоночной зоне
и проведения инъекций:
- эпидуральная спинномозговая блокада
- спинномозговая анестезия (СМА)
Причины геморрагического спинального инсульта (гематомиелии)
- разрыв аневризм (мешковидные растяжения сосудистой стенки)
- травматические повреждения позвоночного канала и спинного мозга
- нарушение венозного кровотока.
I69 Последствия цереброваскулярных болезней
Примечание: понятие «последствия» включает состояния, уточненные как таковые, как остаточные явления или как состояния, которые существуют в течение года или более с момента возникновения причинного состояния.
I69.0 Последствия субарахноидального кровоизлияния
I69.1 Последствия внутричерепного кровоизлияния
I69.2 Последствия другого нетравматического внутричерепного кровоизлияния
I69.3 Последствия инфаркта мозга
I69.4 Последствия инсульта, не уточненные как кровоизлияние или инфаркт мозга
I69.8 Последствия других и неуточненных цереброваскулярных болезней
Cerebrovascular diseases (I60-I69)
Incl.: with mention of hypertension (conditions in I10 and I15.-) Use additional code, if desired, to identify presence of hypertension. Excl.: transient cerebral ischaemic attacks and related syndromes (G45.-) traumatic intracranial haemorrhage (S06.-) vascular dementia (F01.-)
I60 Subarachnoid haemorrhage
Excl.: sequelae of subarachnoid haemorrhage (I69.0)
Ruptured (congenital) berry aneurysm NOS
|
I61 Intracerebral haemorrhage
Excl.: sequelae of intracerebral haemorrhage (I69.1)
I62 Other nontraumatic intracranial haemorrhage
Excl.: sequelae of intracranial haemorrhage (I69.2)
I62.9 Intracranial haemorrhage (nontraumatic), unspecified
I63 Cerebral infarction
Incl.: occlusion and stenosis of cerebral and precerebral arteries, resulting in cerebral infarction Excl.: sequelae of cerebral infarction (I69.3)
I63.9 Cerebral infarction, unspecified
I65 Occlusion and stenosis of precerebral arteries, not resulting in cerebral infarction
Incl.:
|
Excl.: when causing cerebral infarction (I63.-)
I65.9 Occlusion and stenosis of unspecified precerebral artery
Precerebral artery NOS
I66 Occlusion and stenosis of cerebral arteries, not resulting in cerebral infarction
Incl.:
|
Excl.: when causing cerebral infarction (I63.-)
I67 Other cerebrovascular diseases
Excl.: sequelae of the listed conditions (I69.8)
I67.1 Cerebral aneurysm, nonruptured
Cerebral:
- aneurysm NOS
- arteriovenous fistula, acquired
Excl.: congenital cerebral aneurysm, nonruptured (Q28.-) ruptured cerebral aneurysm (I60.-)
Nonpyogenic thrombosis of:
- cerebral vein
- intracranial venous sinus
Excl.: when causing infarction (I63.6)
Cerebral arteritis:
- listerial (A32.8†)
- syphilitic (A52.0†)
- tuberculous (A18.8†)
I68.8* Other cerebrovascular disorders in diseases classified elsewhere
Uraemic apoplexia in chronic kidney disease (N18.5†)
I69 Sequelae of cerebrovascular disease
Note: Category I69 is to be used to indicate conditions in I60-I67.1 and I67.4-I67.9 as the cause of sequelae, themselves classified elsewhere. The «sequelae» include conditions specified as such or as late effects, or those present one year or more after onset of the causal condition.
Not to be used for chronic cerebrovascular disease. Code these to I60-I67.
Прогноз
Данные о прогнозе имеются только по ишемическому инфаркту, другие изменения представляют собой предшественников, указывающих на повышенный риск инсульта.
- в первые 7 дней — отек мозга со сдавлением жизненных центров;
- до 40% от всех летальных случаев приходится на первый месяц;
- через 2 недели — тромбоэмболия легочной артерии, застойная пневмония, сердечная патология.
После этого срока умирают по 16% за год.
Только 15% пациентов возвращаются к труду
Наличие признаков инвалидности имеют:
- через месяц — до 70% пациентов;
- спустя полгода — 40%;
- ко второму году — 30%.
Процесс реабилитации наиболее результативен при волевых усилиях больного, поддержке близких людей. Осложняющими факторами служат пожилой возраст, заболевания сердца.
Ирина — 1 декабря,:44
Моему мужу поставили д-з ОНМК, пролежал в стационаре месяц, далее месяц был на лечении дома. Парез на правую сторону, передвигался на костылях. Через 2 месяца парализация левой стороны прошёл лечение 10 дней.
Гость — 11 июля,:49
тамара — 13 января,:46
В 2011 перенесла ишемический инсульт левой стороны, функции восстановились, но сейчас немеет левая сторона головы .В 2014 делала МРТ, поступление крови в мозг 30%, постоянные головные боли, давление поднимается до 140 на 85.
В чем опасность?
Они являются не только медицинской проблемой, но и социальной, ведь огромный процент людей, становятся инвалидами или нуждающимися в посторонней помощи. Нарушается эмоциональное и физическое состояние больного, снижая качество жизни не только самого человека, но и окружающих его людей.
Следы после инсульта остаются всегда и имеют свои проявления:
- Нарушенная речь, вплоть до немоты;
- Снижение мышечного тонуса одной из сторон тела (гемипарез), то есть если инсульт возник в правом полушарии, то двигательная активность левой стороны будет снижена;
- Неуверенная походка вследствие нарушения координации движения, сохраняющаяся на протяжении нескольких месяцев;
- «Перекос» нижней части лица в результате слабости мимической мускулатуры;
- Затрудненное глотание, что опасно попаданием инородных частиц в легкие;
- Ухудшение зрения с половинным или неполным выпадением полей, в зависимости от очагов поражения;
- Сложность выведения каловых масс (дефекация) и проблемы с мочеиспусканием, обычно не длящиеся длительное время;
- Возникновение эпилепсии даже у людей ранее не страдающих этим заболеванием.
Могут возникать последствия психоэмоционального характера, такие как:
- раздражительность;
- депрессия;
- агрессивность;
- смена настроения;
- нарушение сна;
- снижение либидо (половой активности);
- ухудшение концентрации внимания и памяти.
Среди неврологических последствий, свойственных инсульту, отмечается также полный или частичный паралич, то есть нарушение двигательной активности.
Классификация ОНМК, код по МКБ 10

По международной классификации болезней (МКБ 10) ОНМК относится к цереброваскулярным заболеваниям, которым присвоен код от I60 до I69. Под данными кодами зашифрованы:
- закупорка, стенозирование церебральных, прецеребральных сосудов;
- кровоизлияние в головной мозг;
- инфаркт головного мозга;
- субрарахноидальное кровоизлияние;
- нетравматическое кровоизлияние;
- неуточненный инсульт.
Согласно классификации острое нарушение мозгового кровообращения бывает двух типов: ишемический, геморрагический. Отдельный вид нарушения кровоснабжения называется преходящее ОНМК.
Ишемический тип
Характеризуется нарушением кровоснабжения головного мозга из-за закупорки сосудов тромбом, атеросклеротической бляшкой, резким сужением просвета. Препятствие в сосудистом русле нарушает полноценный ток крови, клетки головного мозга находятся в состоянии дефицита кислорода, питательных веществ. Метаболические процессы в головном мозге протекают интенсивно, в связи с этим нервные клетки должны получать кислород, питательные вещества беспрерывно. Даже при включении компенсаторных механизмов, возможны необратимые изменения.
При отсутствии кислорода нейронные клетки перестают передавать нервный импульс, погибают. В группу риска по заболеванию входят люди, страдающие сердечно-сосудистой патологией, сахарным диабетом, атеросклерозом. Ишемический инсульт, или инфаркт мозга, может спровоцировать физическая нагрузка, сильный стресс. Чаще развивается в ночное, утреннее время.
Геморрагический тип
Связан с нарушением целостности сосудистой стенки. Изливающаяся кровь из сосуда может заполнять структуры головного мозга или образовывать сгустки – гематомы. В отличие от ишемического инсульта возникает внезапно, характеризуются тяжелыми нарушениями в головном мозге. Может возникнуть в любое время суток, чаще провокаторами являются стрессы, физическая нагрузка.
Преходящее нарушение мозгового кровообращения
Острое временное нарушение мозгового кровообращения в виде транзиторных атак, которые сопровождаются общими или локальными поражениями головного мозга. По проявлениям атаки схожи с ишемическим инсультом, только признаки сохраняются до 24 часов и проходят самостоятельно. При сохранении неврологической симптоматики свыше 24 часов состояние расценивается как ишемический инсульт.
Важно!
К преходящим нарушениям тока крови относят церебральный тип гипертонического криза, который связан с резким критическим подъемом АД.