Таблетки от одышки: список препаратов, инструкции, побочные эффекты, советы медиков
Содержание:
Почему появляется одышка?
Сердечная недостаточность — это заболевание, при котором главный орган человеческого организма частично теряет способность к перекачиванию крови. Причиной может послужить врожденный или приобретенный порок сердца, инфаркт миокарда, а также нарушения в работе сосудов. Как результат, нарушается работа правого и левого желудочков. Недуг может проявляться следующим образом:
- частые головокружения, которые могут приводить к обморокам;
- сердечная астма;
- перепады артериального давления;
- застои в легких;
- сердечная одышка.
Говоря о последнем симптоме, стоит отметить, что на начальном этапе заболевания он проявляется только при интенсивных физических нагрузках. Тем не менее, по мере развития заболевания одышка проявляется чаще и может иметь место даже во время разговора.
Одышка является одним из первых проявлений патологий сердца. С чем это связано? Когда миокард страдает от недостаточного поступления кислорода процесс газообмена регулируется нейрогуморальными механизмами: гипофизом начинает вырабатываться антидиуретический гормон, уменьшающий выведение жидкости из организма.
Если у человека развивается сердечная недостаточность, то сердце не может полноценно обеспечивать потребность органов и тканей в кислороде, выводить углекислый газ и продукты обмена веществ. Они накапливаются и усиливают функционирование органов дыхания, из-за чего человек начинает делать около 30 вдохов и выдохов за минуту.
Это способствует усилению обмена веществ и развитию кислородной задолженности.
Так как организму не хватает воздуха, он начинает реагировать на это усиливая частоту дыхания или вызывая одышку.
Во время сердечной недостаточности застойные процессы и нарушение газообмена вызываются патологиями левого или правого желудочков и предсердий.
Первым проявлением патологии будет одышка, которая говорит о:
- артериальной гипертензии;
- недостаточности или сужении митрального клапана;
- ишемической болезни;
- врожденных или приобретенных пороках;
- инфаркте миокарда;
- кардиомиопатии.
Одышка, сопровождающаяся хроническую недостаточность сердца, провоцируется:
- артериальной гипертензией;
- стенозом и недостаточностью митрального клапана;
- ишемической болезнью;
- приступов инфаркта;
- ишемической кардиомиопатией, при которой клетки миокарда гибнут и замещаются другими;
- воспалительным процессом в миокарде;
- увеличением объема камер сердца;
- токсическим воздействием на организм.
Развитие хронической недостаточности происходит довольно быстро, особенно если человек страдает сахарным диабетом или гипертиреозом.
Одышка – нехватка воздуха, характеризующаяся затрудненным вдохом. Процесс развивается из-за недостаточной возможности сердца обеспечить кровью и, соответственно, кислородом, легкие и остальные органы.
Физическая нагрузка в таком случае учащает работу сердечной мышцы, которая не в состоянии справиться с поступающим объемом крови. Происходят застойные явления в отделах мышц, а необходимый кислород не поступает в легкие.
https://youtube.com/watch?v=yqSdOBXUPa8
Затрудненным вдохом организм пытается восполнить недостающее количество кислорода и сбалансировать газообмен. Это практически недостижимо, пока уровень поступающего объема крови в сердце не снизится, и оно не станет работать в прежнем режиме.
Именно для этого необходимо обеспечение покоя для человека.
При выраженной сердечной недостаточности одышка постоянно сопровождается отеками на нижних конечностях, а при тяжелой форме – отеком легких. Это говорит о недостаточности поступления кислорода не только в легкие, но и в остальные органы. Сосуды из-за сниженного кровотока становятся проницаемыми, пропуская жидкость в клетки.
Одышка при заболеваниях сердца и сосудов
Основным признаком, сигнализирующим о возникновении сердечной недостаточности, ее важным и ранним симптомом является сердечная одышка. Причиной одышки часто служит застойное полнокровие в легких, кроме того, одышка рефлекторно возникает при сниженном сердечном выбросе.
Одышка при сердечной недостаточности, в зависимости от стадии заболевания, может выражаться в трех формах:
- Одышка только при физической нагрузке.
- Одышка в состоянии покоя.
- Острые приступы одышки с отеком легкого или без него.
Впрочем, не стоит думать, что любой человек, взбежавший на десятый этаж своего дома и после этого еле переводящий дыхание, непременно страдает сердечной недостаточностью. Конечно, нет. Так называемая физиологическая одышка при физической нагрузке, особенно сильной или непривычной, вызвана повышенной потребностью организма в кислороде. А количество кислорода, поступающего в организм при одышке (в данном случае — при очень глубоком и частом дыхании) возрастает в 2–3 раза.
Патологической же считают только такую одышку, которая ощущается при физических условиях, прежде ее не вызывавших. В нашем случае: если, поднявшись, например, на второй этаж, человек вынужден дышать столь же часто и трудно, как если бы он бегом взбежал на десятый. Такое несоответствие между величиной нагрузки и вызываемой ею одышкой говорит о необходимости незамедлительно обратиться к врачу-кардиологу. Следует учитывать также, что одышка — признак застойной фазы недостаточности сердца и поэтому является одним из первых, но не самых ранних проявлений сердечной недостаточности. К сожалению, более ранние признаки улавливаются с трудом и далеко не так достоверны, как патологическая одышка.
Кроме обычной одышки у больных с синдромом хронической сердечной недостаточности часто наблюдается ортопноэ. Это одышка, возникающая в положении больного сердечной недостаточностью лежа с низким изголовьем (так называемое «положение ортопноэ»). После того, как больной принимает вертикальное, или хотя бы полусидячее положение, одышка проходит.
В качестве примера можно привести американского президента Рузвельта, который долгое время страдал от сердечной недостаточности. Известно, что из-за проблем с нарушением дыхания Рузвельт даже имел обыкновение спать сидя в кресле. Ортопноэ возникает из-за того, что при нахождении больного в горизонтальном положении венозный приток крови к сердцу увеличивается. Появление одышки этого типа, как правило, свидетельствует о значительных нарушениях в системе кровообращения.
Интенсивная одышка
В особенно тяжелых случаях у больных с сердечной недостаточностью проявляется такой тип одышки как сердечная астма или пароксизмальная ночная одышка. Это приступ интенсивной одышки, быстро переходящей в удушье, тоже чаще всего развивается ночью, когда больной находится в постели. Но, в отличие от ортопноэ, при вертикальном положении одышка не проходит. Постепенно нарастающее удушье сопровождается сухим кашлем или кашлем с отхождением светлой пенистой мокроты, возбуждением, страхом больного за свою жизнь. При сердечной астме развивается резкая слабость, беспокойство, выступает холодный липкий пот, кожа приобретает пепельно-синий цвет. В случае появления признаков сердечной астмы больному необходима немедленная медицинская помощь, потому что это состояние является угрозой для жизни больного сердечной недостаточностью. В качестве первой доврачебной помощи можно обеспечить приток свежего воздуха в помещение и удобно усадить больного с опущенными вниз ногами. При немедленном оказании квалифицированной врачебной помощи приступ сердечной астмы обычно удается снять.
Одышка одышке – рознь
Да, действительно, общее название не определяет одинаковый характер этого нарушения, поэтому уточнение отдельных «симптомов» одышки в большинстве случаев помогает выяснить ее происхождение на первых этапах поиска. Таким образом, в клинической практике сформировались следующие виды одышки:
- Если расстройство дыхания выражается в его учащении, то говорят о тахипноэ. Такой тип широко известен и знаком многим по причине того, что он является постоянным спутником лихорадочных состояний при любых инфекционных процессах и гематологических заболеваниях. Частое и глубокое дыхание обозначают терминами гиперпноэ и полипноэ;
- Редкие дыхательные движения называют брадипноэ, которые могут указывать на поражение головного мозга и гипоксию, как следствие этих поражений. Редкое поверхностное дыхание называется олигопноэ;
- Апноэ (остановка дыхания) можно зафиксировать, наблюдая за спящим человеком, у которого имеет место изменение функциональных свойств дыхательной системы ввиду различных приобретенных заболеваний, в основном, возрастных (ХОБЛ – хроническая обструктивная болезнь легких). Вот поэтому храп не считается таким уж безобидным, поскольку он в первую очередь является виновником апноэ. Люди, страдающие сердечными заболеваниями, плохо переносят строго горизонтальное положение, через некоторое время после засыпания у них возникает ортопноэ (лежачее положение приводит к затруднению вдоха), поэтому многие предпочитают спать полусидя на высоких подушках.
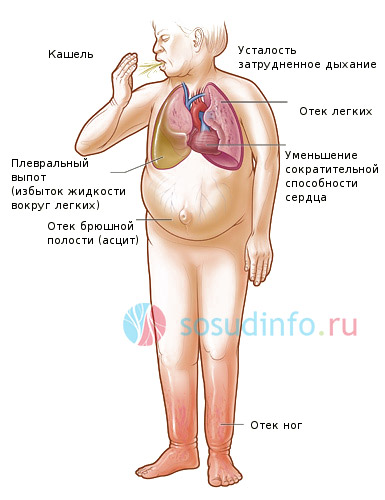
симптомы сердечной недостаточности, сопровождающие одышку
Такой фактор, как затрудненный вдох или выдох, лежит в основе деления диспноэ на:
Инспираторную одышку, характеризуемую затрудненным вдохом. Она свойственна сердечной недостаточности (сердечная одышка) и поражениям органов дыхания (верхние дыхательные пути, трахея, крупные бронхи, плевра, диафрагма) и указывает на их плохую проходимость, которая может быть вызвана:
- бронхоспазмом,
- отеком слизистой оболочки дыхательных путей,
- инородным телом,
- скоплением патологического секрета,
- аномалиями развития,
- опухолями, сдавливающими дыхательные пути,
- абсцессами и др.
Экспираторную одышку, свидетельствующую о препятствиях, затрудняющих проходимость мелких бронхов и вызванных бронхоспазмом, обусловленным сужением бронхиол, скоплением в них секрета и набуханием слизистой оболочки. Экспираторная одышка сопровождает такие заболевания, как бронхиальная астма, бронхиолит;
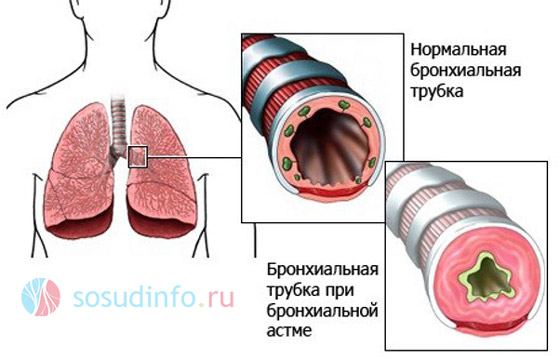
причина несердечной экспираторной одышки – сужение бронхиальных трубок, в частности при астме
Смешанный тип одышки является характерным признаком паренхиматозной острой дыхательной недостаточности (ОДН).
Очевидно, что наиболее частой причиной одышки является бронхо-легочная патология, начиная от детского ларингоспазма и заканчивая острой дыхательной недостаточностью и отеком легких. Разумеется, в этом списке будут значиться и другие заболевания (бронхит, бронхиальная астма, пневмосклероз), приводящие к ХОБЛ и, соответственно, к хронической дыхательной недостаточности.
Лечение каждого вида диспноэ должно быть направлено на ликвидацию или снижение негативного влияния основного заболевания, симптомом которого является одышка.
Диета при сердечной недостаточности
При сердечной недостаточности исключительно важна диета больного. Она должна быть калорийной, легкоусвояемой и скорректированной в отношении суточного приема соли и жидкости.
В период дестабилизации состояния больного, то есть при обострении сердечной недостаточности, потребление соли сокращается: пища не подсаливается, а продукты, содержащие большое количество соли, исключаются полностью.
Однако, независимо от стадии заболевания, оно не должно быть меньше 0,8 литра. Обычно количество жидкости ограничивается 1,2-1,5 литрами в сутки, включая все жидкие блюда (супы, чай, соки и т.п.) Кроме того, пациентам с сердечной недостаточностью рекомендуются калийсодержащие продукты:
- курага,
- изюм,
- печеный картофель,
- орехи,
- брюссельская капуста,
- бананы,
- персики,
- гречневая и овсяная крупа,
- телятина и др.
Калиевая диета особенно показана при лечении мочегонными средствами и сердечными гликозидами. При легкой форме сердечной недостаточности, на ранней его стадии бывает достаточно изменить питание и образ жизни. Иногда это помогает полностью устранит отечность, нормализовать вес, избавиться то одышки и тем самым снять с сердца излишнюю нагрузку.
Однако чаще всего изменения в питании и диеты бывает недостаточно. Пациентам с выраженным синдромом сердечной недостаточности обычно рекомендуется комбинированное лечение, включающее изменения в образе жизни и медикаментозную терапию. Дозы лекарственных препаратов подбираются кардиологом индивидуально для каждого пациента.
Поэтому если Марья Ивановна или Фрол Кузьмич пользуются какими-то таблетками «от сердца», не имеет смысла (а иногда и смертельно опасно) одалживать их. С помощью же назначаемых профессиональны кардиологом, лекарств можно удалить из организма лишнюю жидкость, снять отеки и усилить образование мочи; улучшить кровообращение путем расширения артерий; улучшить насосную функцию сердца; предотвратить нарушения сердечного ритма.
Кроме того, иногда назначают лекарства, препятствующие образованию тромбов.
https://youtube.com/watch?v=BxFqMO3B6C4
После выхода пациента из острого состояния обязательна поддерживающая терапия, независимо от того, насколько улучшилось самочувствие больного. Отказаться от приема какого-либо лекарства или перевести пациента на лечение другим препаратом может только лечащий врач-кардиолог, что и делается по мере улучшения состояния больного.
Симптоматика при сердечной одышке
На начальной стадии человек может отмечать изменение ритма дыхания. Неприятные ощущения обостряются после подъема по лестнице, переноса тяжестей. После принятия сидячей позы кровообращение нормализуется, давление в груди заметно уменьшается, успокаивается головокружение.
Одышка при хронической сердечной недостаточности отличается от других видов рядом характерных симптомов:
- резко повышается давление крови ;
- под кожей выступают вены на ногах и руках;
- не получается набрать полные легкие воздуха;
- слабость и апатия;
- головокружение;
- сухой кашель;
- сонливость.

В большинстве случаев пациенты отпускают ситуацию, занимаясь самолечением, принимая различные препараты по рекомендации знакомых. Сердечная недостаточность редко излечивается до конца, а симптоматика ухудшается с каждым днем. Условно выделяют несколько стадий развития одышки:
- Затруднение появляется только при быстром передвижении, подъеме по ступеням, быстро проходит после короткого отдыха.
- Человеку не хватает воздуха при выполнении легкой работы. Он периодически старается присесть, чтобы восстановить ритм и облегчить состояние.
- При ходьбе или нервных ситуациях сразу наступает одышка, тяжело пройти даже небольшое расстояние. Появляется ощущение давления, спазмов, дрожания в грудной клетке, заметно увеличивается отечность в области живота, лодыжек.
- Даже удобная поза не снимает болезненных ощущений. Пациент теряет работоспособность, постоянно присутствует слабость, синеет носогубный треугольник. Обостряются симптомы болезней почек, печени, поджелудочной железы.
Одышка при хронической сердечной недостаточности чревата для больного опасными осложнениями. Она может перерасти в астму кардиального типа, которая практически не поддается лечению. Нарушение дыхания нередко приводит к отечности легких, застойным явлениям и эмфиземе, тромбоэмболии аорты.
Заболевания бронхолегочной системы
Причиной развития одышки при заболеваниях дыхательной системы может быть увеличение сопротивления воздушному потоку (обструктивные нарушения), снижение эластичности легких и грудной клетки, нарушение альвеолярно-капиллярной проницаемости, редукция (снижение) легочного кровотока.
Причины возникновения обструктивных нарушений:
- Попадание инородного тела в гортань, трахею, бронхи.
- Рубцовый стеноз дыхательных путей.
- Сдавление дыхательных путей извне (зоб, аневризма, опухоли различного генеза).
- Стеноз дыхательных путей, вызванном развитием опухоли на слизистых оболочках (папилломы, карцинома, цилиндрома, рак).
- Хронические обструктивные заболевания легких (хронический бронхит, бронхиальная астма).
Одышка при обструктивных нарушениях как правило проявляется затрудненным выдохом (экспираторная), сопровождается кашлем, не приносящим облегчения. Вязкая, трудно отделяемая мокрота обычно говорит о хронических обструктивных заболеваниях легких: при бронхиальной астме мокрота слизистая, прозрачная, при хронических бронхитах – гнойная. В этих случаях после откашливания мокроты возможно кратковременное облегчение состояния.
При объективном исследовании отмечается, удлинение выдоха в сравнении с вдохом, набухание шейных вен при выдохе и спадение их на вдохе, хрипы, зачастую слышные на расстоянии, свистящего характера.
Снижение эластичности легочной ткани и уменьшение дыхательной поверхности легких развивается при:
- Пневмониях, альвеолитах.
- Плевритах, плевральном выпоте – появлении в плевральной полости жидкости, сдавливающей легкие.
- Пневмотораксе – появление в плевральной полости воздуха, ограничивающего движения легких. Возможен как при воздействии внешних факторов, таких как травмы и при заболеваниях легких: туберкулезе, абсцессе, буллезной эмфиземе, пневмоцистной пневмонии, онкологической патологии.
Плеврит
При этих патологиях одышка чаще инспираторного типа (затруднен вдох). Дыхание становится частым и неглубоким, движения грудной клетки ограничены, часто такое состояние сопровождается диффузным цианозом.
Нарушение альвеолярно-капиллярной проницаемости возможно при:
- Хронических заболеваниях легких (саркоидоз, идиопатический синдром).
- Токсическом отеке легких.
В этих случаях клиническая картина обычно обусловлена течением основного заболевания.
Это жизнеугрожающее состояние часто развивается у пожилых людей, находящихся на постельном режиме, пациентов с тромбофлебитами нижних конечностей и тазовых вен.
В случаях пристеночных тромбозов одышка может развиваться в течение нескольких дней. Но чаще оторвавшийся тромб перекрывает одну из ветвей легочной артерии – тогда одышка появляется остро, сопровождается практически моментальным развитием цианоза – синеют кожные покровы и слизистые.
Появляется холодный пот, холодеют конечности. Болевой синдром выражен нечетко и может проявляться в разных отделах грудной клетки, в зависимости от положения тромба. Тромбоэмболия легочной артерии требует экстренного лечения. К счастью, это не самая распространенная причина одышки.
Диагностика
Диагностика проводится не для констатации факта сердечной недостаточности, а для выявления причины возникновения одышки. Основные методы диагностики:
- общий анализ крови и биохимия;
- ЭКГ покоя и при нагрузках;
- Эхокардиография (ЭХО);
- рентгенография и КТ грудной клетки.
Лечить проявления сердечной одышки необходимо комплексно. При проведении терапии основного заболевания, приступы одышки будут уменьшаться. Лечение длительное, иногда на всю жизнь.
- лекарственные препараты;
- диета;
- здоровый образ жизни;
- народные средства.
Лекарственные препараты
Медикаментозное лечение назначают комбинированное. Используются препараты, воздействующие на разные симптомы.
Первостепенными средствами в лечении одышки при сердечной недостаточности являются сердечные гликозиды. Самый распространенный препарат — дигоксин. Он усиливает работу миокарда, снижает частоту сердечного ритма. Данное лекарство имеет существенный минус: при постоянном применении его вещество накапливается, возникает передозировка, которая сопровождается замедлением пульса, перебоями в работе сердца, тошнотой. Необходимо скорректировать дозу препарата.
Другой группой, помогающей снять частоту сердечных сокращений, уменьшить недостаток кислорода, необходимого для работы сердечной мышцы, являются бета-блокаторы. К ним относятся атенолол, метопролол, конкор, карведилол. Данные препараты снижают давление и снимают отеки. Начинать прием нужно с небольших доз, постепенно увеличивая до необходимой.
Ингибиторы – препараты для лечения одышки. Действие препарата основано на расширение артерий, оказывается помощь для доставки крови ко всем органам.
Антикоагулянты необходимы для предотвращения сгущения крови. Варфарин – один из таких препаратов. Контроль его дозировки осуществляют периодически сдаваемыми анализами на свертываемость.
Препараты для борьбы с одышкой и бронхиальной астмой — группа глюкокортикоидов и группа холиноблокаторов. Они снимают приступы астмы.
При одышке применяются также спазмолитики.
Не менее важными являются диуретики, позволяющие выводить жидкость из организма. Диуретики: верошпирон, триампур, лазикс, гипотиазид – выводят не только жидкость из организма, но и калий, необходимый для нормальной работы сердца. Для его восполнения назначают панангин или аспаркам. Также полезно дополнить калий в организме, включив в свой рацион печеный картофель, орехи, бананы, сухофрукты.
Лечение должно сопровождаться не только приемом лекарственных препаратов, но и соблюдением специальной диеты. Она должна быть основана:
- на исключении соли из рациона больного;
- полного отказа от вредных привычек: курения и распития алкоголя;
- отказа от острых, жирных, копченых блюд;
- на исключении сладостей и мучных изделий.
Обязательно включать в свой рацион больше овощей, фруктов, зелени, нежирных сортов рыбы, низкокалорийных молочных продуктов, растительного масла.
Здоровый образ жизни
Для нормализации состояния больному необходимо контролировать свой вес. Если он выше нормы, нужно сбросить лишние килограммы.
Необходима умеренная физическая активность на свежем воздухе. При этом полностью отказаться от сильных нагрузок, которые будут усугублять болезнь. Подъемы на большую высоту противопоказаны больным с сердечной недостаточностью.
Следует избегать стрессовых состояний.
Народные средства
Надо помнить, что применение народных средств помогает не всегда и только в комплексе с другими методами лечения. Перед применением любого народного средства необходимо проконсультироваться с врачом, чтобы избежать последствий.
Приведены несколько рецептов:
Боярышник. Чайную ложку листов и цветов залить 100 граммами водки, настоять в темном прохладном месте. Принимать по 20 капель 3 раза в день в течение месяца. Боярышник нормализует сердечный ритм.
Алоэ. Мякоть листьев настаивают в водке и принимают по чайной ложке с медом в течении двух недель. Через 10 минут рекомендуется запить горячей водой.
Чеснок, мед, лимон. Из 10 головок чеснока выдавить сок, пропустить 10 лимонов через мясорубку. Все это залить литром меда, настаивать неделю. Применять по 4 ложки в день 2 месяца.
Как избавиться от сердечной одышки? Народные средства
Острое ощущение нехватки воздуха – это одышка. Чаще всего одышка является симптомом некоторых сердечных заболеваний. Современная медицина знает множество способов борьбы с таким непростым заболеванием. Но и народная медицина занимает далеко не последнее место в лечении этой болезни.
Лечение сердечной одышки народная медицина предлагает проводить растительными средствами, которые оказывают положительный эффект на сосудистую систему и сердечную мышцу. Отличных результатов лечения народными средствами можно достичь особенно при первых симптомах одышки.
Наиболее эффективные народные средства
1) 2 ч. л. измельченных листьев березы залить 1 ст. крутого кипятка. Настаивать 30 мин, процедить, в отвар добавить пол ч. л. соды. Выпить в течение дня. Ежедневно готовится свежий отвар.
2) Прекрасно помогает при одышке и настойка из перегородок от грецких орехов. Для приготовления настойки необходимо 1/3 часть литровой банки заполнить перегородками, а затем до верха залить водкой. Настаивать в темноте 2-3 недели. Принимать настойку один раз в сутки. Принимать необходимо разбавленную настойку — 40 капель на часть ст. воды.
3) Не менее эффективен при лечении одышки будет и отвар из травы астрагала шерстистоцветкового. Для этого необходимо 1 ст. л. травы насыпать в стакан, залить крутым кипятком. Настаивать 2 часа. Для приятного вкуса можно добавлять мед. Принимать перед едой до 5 раз на день. Принимать не более 2-х ст. л.
4) Смешать семена горькой полыни с оливковым маслом (растительным маслом) в пропорции 1:4. Настаивать 12 часов. Принимать настойку необходимо по утрам. Для этого капать 2-3 капли на сахар и медленно рассасывать.
5) Смешать перемолотый чеснок (350 гр.) и сок лимона (24 шт.). Поместить в банку, плотно не укупоривать, только накрыть марлей. Настаивать сутки. Перед каждым приемом обязательно взбалтывать смесь. Принимать перед сном. Для этого 1 ч. л. смеси необходимо разбавить ½ ст. воды. Принимать 2 недели.
6) 1 ч. л. измельченной травы чистотела перемешать с 30 гр. меда и затем залить белым вином (12 л.). Полученную смесь уваривать на медленном огне. Должна остаться ее 4 часть. Разделить полученную смесь на 2 части. Первую принимают перед завтраком, а вторую перед обедом. Такую смесь необходимо готовить ежедневно в течение месяца.
7) Вместо чая можно принимать отвар из молодых веток ежевики или листьев клюквы. Такой чай можно принимать без определенных пропорций и без меры ежедневно.
8) Незаменим при лечении сердечной одышки и сбор из трав. чабрец, пустырник, ежевика, сушеница, ясменник. Высушенные и измельченные травы взять в пропорции (2:4:5:3:4) и тщательно перемешать. Отвар такой смеси можно пить вместо чая. Отвар делать так, на ст. кипятка 1 ст.л. сбора. Настаивать 30 мин.
9) При остром приступе одышки великолепно помогает смесь из 0,5 кг. перемолотого лука, треть ст. сахара, 1 ст. морковного сока, по 1/3 ст. свекольного сока и сока сельдерея, 25 гр. меда. Все перемешать и уваривать на медленном огне около 3-х часов. Принимать лекарство – 1 ст. л. перед едой или непосредственно во время приступа.
10) Взять ядра 20 абрикос и измельчить в блендере. Добавить 10 перемолотых лимонов и 0,5 кг. меда. Тщательно перемешать, поставить на хранение в холодильник. Употреблять утром 1 ст. л. Принимать в течение месяца.
11) 1 ст. л. измельченного сухого горицвета залить 2-мя литрами кипятка. Дать настояться. Принимать каждый час по 1 ст. л.
12) 1 ст. л. сухой и измельченной травы пустырника насыпать в стакан, залить крутым кипятком. Дать настояться 1 час. Пить 2 раза в сутки.
13) 20 гр. мелиссы залить 1 ст. крутого кипятка. Настаивать не менее 25 мин. Принимать до 3-х раз в сутки до прекращения болевых ощущений в сердце и облегчения одышки.