Что такое нейрогенный мочевой пузырь у детей
Содержание:
Лечение
Лечение детской ДМП обычно бывает успешным. Главная задача — понять тип проблемы с МП у юного пациента.
Запор
 Если малыш страдает запором, то его лечение может избавить его от дисфункции МП.
Если малыш страдает запором, то его лечение может избавить его от дисфункции МП.
В краткосрочной перспективе врач, скорее всего, порекомендует очистить кишечник с помощью специальных микроклизм.
А затем ваша задача — позаботиться о его рационе питания. Предлагайте ему блюда, содержащие большое количество клетчатки, овощей и цельного зерна.
Запланированное посещение туалета
Если у вашего малыша запора нет или его лечение не повлияло на проблемы с МП, то другие методы терапии будут зависеть от диагноза.
Дети, которые редко мочатся или ждут до последнего момента, могут столкнуться со срочными позывами и случаями утечки мочи. Если вы создадите расписание посещения туалета, то это может помочь.
Метод запланированного мочеиспускания поможет вашему ребёнку следовать ежедневному графику посещения ванной комнаты. Таким образом, можно переобучить мышцы и сфинктер МП.
Врач может порекомендовать посещать туалет каждые 2-4 часа, вне зависимости от того, испытывает ребёнок желание помочиться или нет.
Если ваш ребёнок достаточно взрослый для того, чтобы носить программируемые часы, то их можно настроить на подачу звука или вибрации, чтобы помочь ему придерживаться графика. находясь в вне дома.
Учащённое мочеиспускание
Если у ваш малыш слишком часто мочится, то у него могут случаться «аварии» в дневное время, когда поблизости нет туалета. Возможно у него гиперактивный МП. Что такое гиперактивность мочевого пузыря у детей, вы также можете узнать на нашем ресурсе.
Тогда врач может порекомендовать медикаментозное лечение Оксибутинином или Толтерадином.
При недержании мочи во время смеха также может быть показан приём Оксибутинина или Риталина.
Упражнения для тазового дна
 Некоторые девочки и мальчики сталкиваются с проблемами сокращения МП и расслабления сфинктера. При таком сценарии будут актуальны определённые упражнения для мышц тазового дна.
Некоторые девочки и мальчики сталкиваются с проблемами сокращения МП и расслабления сфинктера. При таком сценарии будут актуальны определённые упражнения для мышц тазового дна.
Разные упражнения помогают справиться с различными проблемами:
- Если ребёнок слишком часто испытывает позывы помочиться, то ему нужно выполнять упражнения сжатия и последующего расслабления мышц сфинктера и тазового несколько раз и как можно быстрее, когда они испытывают желание помочиться. Таким образом отправляется сигнал в нервную систему и обратно в МП о прекращении сдавливания. По мере того, как давление прекратится, Мп расслабится и желание помочиться должно уменьшиться.
- Упражнения Кегеля способствуют укреплению мышц тазового дна. Выполняются путём поочередного сжатия и расслабления мышц каждый день и много раз. Дети могут выполнять их в процессе мочеиспускания, начиная и останавливая поток. Так они получат контроль над мышцами, потом они смогут выполнять их в обычной обстановке. Эти мышцы поддерживают МП и другие органы. Их выполнение поможет решить проблему утечки.
Биологически обратная связь
Данный вид терапии проводится амбулаторно вашим лечащим врачом. Она обучает мальчиков и девочек контролю над мышцами сфинктера и тазового дна.
Во время БОС-процедуры используются видеоигры, взаимодействующие с электродом, расположенным над областью сфинктера. Пройдя несколько процедур юный пациент научится распознавать и контролировать эти мышцы.
Дети, страдающие протеканиями сразу после опорожнения МП — это обычно девочки с губными спайками и/или с лишним весом. В таких случаях рекомендуют раздвигать ноги во время мочеиспускания, чтобы выпустить больше урины. Нормализация веса также может помочь.
При наличии спаек назначается двухнедельный курс крема на основе эстрогена для исцеления этой области.
Если дисфункция МП вызвана инфекцией, то о том как проявляется и диагностируется ИМП у маленьких пациентов подробно вот здесь:
Лечение
Лечение нейрогенной мочевой дисфункции у детей – процесс длительный и не самый легкий. Все лечебные мероприятия должны проводиться комплексно. Учитывается тяжесть недуга, состояние маленького пациента.
Кроме медикаментов, используются и немедикаментозные методы лечения, а в некоторых случаях проводится хирургическое вмешательство.
Важно придерживаться здорового режима дня, бывать с малышом на свежем воздухе, исключить ситуации психоэмоционального стресса. Ребенок не должен нервничать, быть свидетелем выяснений отношений, испытывать страх, бояться и т.п
Он должен правильно питаться, хорошо высыпаться.

Медикаментозное лечение
Многие врачи считают, что до 6-7 лет прием лекарственных препаратов не нужен. Выбор метода лечения остается за доктором. Он зависит в первую очередь от тяжести болезни.
При гипотоническом типе уринозной дисфункции детям назначаются препараты следующих характеристик:
- Небольшие дозы уросептиков;
- нитроксолин;
- нитрофураны;
- средства для иммунотерапии;
- препараты на основе лекарственных трав.

Гомеопатические средства применяются ограниченно, поскольку помогают только на при легкой форме расстройства.
Для лечения могут использоваться следующие группы медикаментов:
- Антихолинергические препараты (атропин) – для улучшения нервных клеток;
- холиномиметики (ацеклидин) — для активизации биохимических процессов;
- индометацин и другие гормональные препараты – для повышения синтеза белка простагландина;
- левамизол или другие иммунимодулирующие средства;
- антидепрессанты;
- настойка валерианы и другие успокаивающие средства на растительной основе;
- препараты для улучшения работы мозга;
- аминокислоты, например, глицин;
- блокираторы кальция;
- комплексы витаминов;
- если застой мочи вызвал инфекционные заболевания мочевого пузыря, воспалительные процессы, то для лечения используются антибиотики.
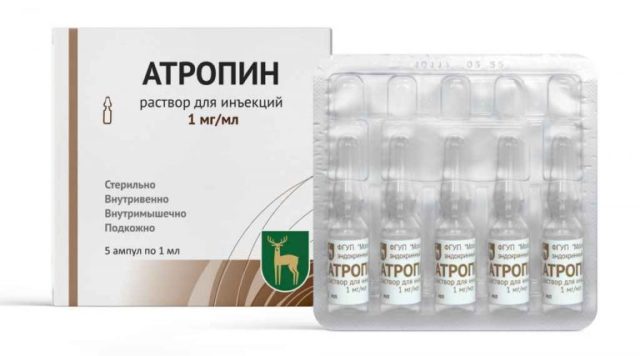
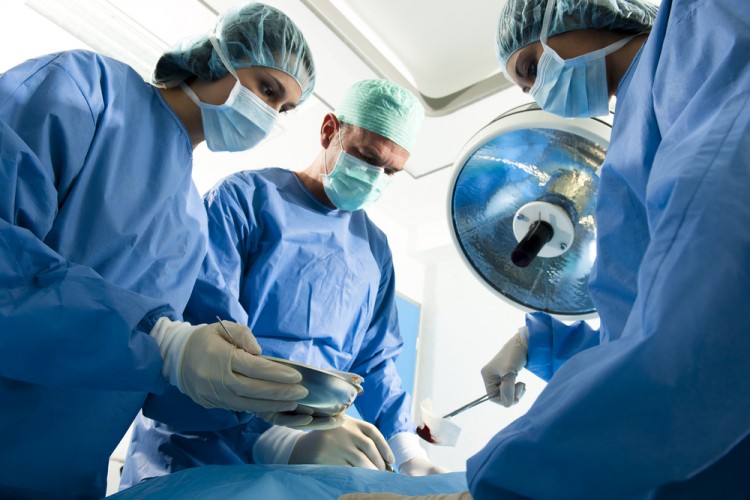
Хирургическое лечение
Операция проводится методом эндоскопии. Это щадящий способ вмешательства, при котором манипуляции проводятся через небольшое отверстие.
Хирурги применяют различные виды оперативных вмешательств:
- Резекция шейки мочевого пузыря;
- имплантация коллагена в устье мочеточника;
- цистопластика для увеличения объема мочевого пузыря.
Хирургическим методом врачи пользуются только в более тяжелых случаях. Чаще всего лекарства в сочетании с физиотерапией, травами, ЛФК дают хороший результат.
Немедикаментозные методы лечения
Эффективно дополнять медикаментозное лечение физиотерапией. Назначаются такие процедуры, как электрофорез, электростимуляция, магнитотерапия. Лечащий врач может также назначить ребенку лечебную гимнастику, иглорефлексотерапию.
Если у малыша гипотонический тип заболевания, то каждые три часа его высаживают на горшок для опорожнения мочевого пузыря. Если эта мера не приносит результата, устанавливают катетер.
Приносят пользу и средства народной медицины. Например, рекомендуются специальные сборы трав исцеления мочевого пузыря и почек.
Для лечения «ленивого» мочевого пузыря, при гипотонии в народной медицине используется чай из листьев брусники. Это растение издавна славится своим мочегонным и антисептическим действием.
При любой форме почечных патологий чрезвычайно полезен морковный сок. Для укрепления организма, устранения и профилактики энуреза рекомендуется заваривать шиповник, шалфей.
Еще один нелекарственный метод лечения – психотерапия. Врач-психотерапевт помогает выявить психологические причины нервных расстройств, вызывающих проблемы с мочевым пузырем. Часто необходимо избавиться от психосоматических проявлений стресса, переживаний.

Механизм накопления и опорожнения мочевого пузыря
В основе деятельности мочевого пузыря и сфинктеров уретры лежит строго циклическая функция, которую можно разделить на две фазы: накопления и опорожнения, составляющие в совокупности единый «микционный цикл».
Фаза накопления
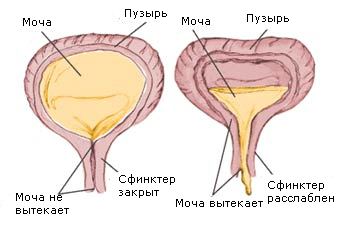
Резервуарная функция мочевого пузыря обеспечивается четким механизмом взаимодействия детрузора и сфинктеров уретры. Низкое внутрипузырное давление, при постоянном увеличении объема мочи, обусловлено эластичностью и способностью детрузора к растяжению. В период накопления мочи детрузор находится в пассивном состоянии. При этом сфинктерный аппарат надежно блокирует выход из мочевого пузыря, создавая уретральное сопротивление, во много раз превышающее внутрипузырное давление. Моча может продолжать накапливаться даже тогда, когда эластические резервы детрузора исчерпаны и повышается внутрипузырное давление. Однако высокое уретральное сопротивление позволяет сохранить мочу в мочевом пузыре. Уретральное сопротивление на 55% обеспечено напряжением поперечно-полосатой мускулатуры тазовой диафрагмы и на 45% — работой внутреннего сфинктера из гладкомышечных волокон, управляемых вегетативной нервной системой (симпатической — 31% и парасимпатической — 14%). При взаимодействии а-адренорецепторов, преимущественно расположенных в области шейки мочевого пузыря и начального отдела уретры, с медиатором норадреналином происходит сокращение гладкой мускулатуры внутреннего сфинктера мочеиспускательного канала. Под влиянием бета-адренорецепторов, расположенных по всей поверхности детрузора, происходит расслабление мышцы, изгоняющей мочу (т.е. детрузора), чем обеспечивается поддержание низкого внутрипузырного давления фазы накопления мочи.
Таким образом, медиатор симпатической нервной системы норадреналин при взаимодействии с а-рецепторами сокращает гладкую мускулатуру сфинктера, а с бета-рецепторами — расслабляет детрузор.
[], [], [], [], [], [], [], [], [], []
Фаза опорожнения
Волевое сокращение детрузора сопровождается расслаблением наружного сфинктера с опорожнением мочевого пузыря под относительно низким давлением. В неонатальныи период и у детей первых месяцев жизни мочеиспускание является непроизвольным, с замыканием дуг рефлексов на уровне спинного и среднего мозга. В этом периоде функции детрузора и сфинктера обычно хорошо сбалансированы. По мере роста ребенка в процессе формирования режима мочеиспускания имеют значение три фактора: увеличение емкости мочевого пузыря сурежением частоты мочеиспускания; приобретение контроля над сфинктером; появление торможения мочеиспускательного рефлекса, что осуществляется ингибиторными кортикальными и субкортикальными центрами. С 1,5 лет большинство детей приобретает способность чувствовать наполнение мочевого пузыря. Кортикальный контроль над субкортикальными центрами устанавливается к 3-м годам.
Нейрогенная дисфункция мочевого пузыря может быть причиной возникновения, прогрессирования и хронизации таких заболеваний органов мочевой системы, как пузырно-мочеточниковый рефлюкс (ПМР), пиелонефрит, цистит.
[], [], [], [], [], [], [], []
Профилактика и прогнозы
Если организм ребенка склонен к нарушению мочеиспускания, уместно в целях профилактики принимать уросептики «Фурагин», «Тактивин», «Левамизол», «Канефрон» и походить электрофорез лекарственными препаратами. Хорошей профилактикой со стороны родителей считается обеспечение здорового образа жизни чада и рациональное питание
Важно следить за частотой и особенностью мочеиспускания и, при обнаружении симптомов, не заниматься самолечением, а обращаться к детскому урологу, нефрологу. Нейрогенное заболевание мочевика склонно к рецидиву
Диагностика
 Детям с подозрениями на НМП необходимо комплексное обследование. Диагностический процесс начинается с изучения жалоб педиатрического пациента и его родителей, сбора анамнеза. Затем на основании полученной информации и предположения возможного диагноза врач назначит лабораторные и инструментальные исследования.
Детям с подозрениями на НМП необходимо комплексное обследование. Диагностический процесс начинается с изучения жалоб педиатрического пациента и его родителей, сбора анамнеза. Затем на основании полученной информации и предположения возможного диагноза врач назначит лабораторные и инструментальные исследования.
Обычно показаны следующие лабораторные исследования:
- общий анализ крови и мочи;
- биохимический анализ крови;
- посев мочи на микрофлору для выявление вида бактерий;
- анализ мочи по Нечипоренко и по Зимницкому.
В качестве инструментальной диагностики назначаются:
- уретроцистография;
- УЗИ МП с выявлением объёма остаточно мочи;
- рентгенография мочевой системы;
- рентгенография брюшной полости;
- ретроградная пиелография;
- МРТ и КТ-исследование;
- радиологическое исследолвание почек -сцинтиграфия;
- уретро- и цистоскопия;
- исследование запирательного аппарата прямой кишки или сфинктерометрия;
- электромиография;
- профилометрия уретры.
Помимо всех вышеперечисленных тестов нужно уточнить объём и количество суточных актов опорожнения МП с регистрацией по времени. При этом необходимо создать комфортную температуру в помещении и комфортный питьевой
режим.
Если врач заподозрил органическую патологию ЦНС, то ребёнку придётся пройти:
- рентгенографию черепа;
- электроэнцефалографию;
- рентгенографию позвоночника;
- эхоэнцефалографию;
- МРТ или КТ-исследование спинного и головного
мозга.
Методы диагностики

При подозрении на нейрогенное расстройство мочевого пузыря необходимо сразу обратиться за квалифицированной медицинской помощью. Чем раньше врач сможет подтвердить предварительный диагноз, тем эффективнее окажется назначенная терапия. При запущенной форме патологического процесса медикаментозного лечения будет недостаточно. В таком случае врач рекомендует оперативное вмешательство.
Диагностика патологии начинается с изучения жалоб маленького пациента, сбора анамнеза. После этого родителям вместе с ребенком предлагается вести так называемый мочевой дневник. В нем необходимо регулярно фиксировать количество выпитой за день жидкости, объем выделенной и примерное время опорожнения пузыря.
Очень часто нейрогенную дисфункцию путают с другими заболеваниями, которые имеют схожую клиническую картину. Поэтому дифференциальная диагностика подразумевает проведение следующих мероприятий:
- анализы мочи по Зимницкому, Нечипоренко;
- УЗИ мочевого пузыря;
- рентгенография выделительной системы с применением контраста.
Если по результатам проведенных анализов доктор не может подтвердить наличие воспалительного процесса в организме, он назначает детальное обследование головного мозга.
Обычно с этой целью используют МРТ или КТ. При необходимости маленькому пациенту рекомендуется дополнительная консультация у невролога, психолога или уролога.
Промывание мочевого пузыря
Промывание мочевого пузыря относится к диагностическим и лечебным манипуляциям, выполняемым медсестрой с опытом. Процедура выявляет емкость органа, очищает его от песка, гноя, подготавливает к цистоскопии. В качестве жидкости применяются лечебные растворы или дистиллированная вода. Промывание проводится в положении лежа на спине в урологическом кресле.
- https://ProUrinu.ru/nedugi/bladder/uvelichilsya-mochevoj-puzyr.html
- https://aginekolog.ru/zdorove/mochevoj-puzyr/deformaciya-mochevogo-puzyrya.html
- https://kakvylechit.ru/mochevoi-puzyr/trabekulyarnost-mochevogo-puzyrya-chto-eto-takoe
- https://promoipochki.ru/mochevoj-puzyr/vzdutie-mochevogo-puzyrya.html
- https://www.urolog-onkolog.ru/smorshennyy-mochevoy-puzyr.htm
- https://ProUrinu.ru/nedugi/bladder/deformirovan-mochevoj-puzyr.html
- https://remontvnn.ru/zagib-mochevogo-puzyrja-prichiny/
- https://etopochki.ru/mochevoy-puzyir/bolezni/deformirovan-mochevoj-puzyr.html
- https://pochkizdorov.ru/deformaciya-mochevogo-puzyrya-chto-eto-prichiny-simptomy-i-lechenie/
- https://kidney.propto.ru/article/ot-chego-mozhet-uvelichitsya-mochevoy-puzyr
- https://procistit.ru/zabolevaniya-mochepolovoj-sistemy/nejrogennyj-mochevoj-puzyr-u-detej-simptomy-i-lechenie.html
- https://israel-clinics.guru/diseases/smorschennyj_mochevoj_puzyr_/
- https://www.luchshijlekar.ru/mochevoj-puzyr/devushka-s-perepolnennym-mochevym-puzyrem.html
- https://KardioBit.ru/pochki/lechenie/deformatsiya-mochevogo-puzyrya-chto-eto-prichiny-simptomy-i-lechenie
- https://bolyatpochki.ru/bolezni-mochevogo-puzyrya/opushhenie-mochevogo-puzyrya-u-zhenshhin-simptomy-486.html
- https://dieta.pochke-med.ru/simptomy/zagib-mochevogo-puzyrya/
Классификация у детей
Есть три вида нейрогенных дисфункций в зависимости от степени их тяжести:
- Лёгкая. У ребёнка наблюдается синдром частого посещения туалета в дневное время, недержание мочи ночью, недержание мочи (стрессовое).
- Среднетяжёлая. Речь идёт о синдроме ленивого МП (имеется в виду большой гипотоничесикй МП), редкие мочеиспускания и о гиперрефлекторном МП.
- Тяжёлая. Ребёнок страдает синдромом Хинмана и Очоа.
В зависимости от того, как изменился рефлекс пузыря, ребёнок может столкнуться с проблемой:
- Гипорефлекторного МП. Это состояние, характерно для локализации неврологических нарушений в области крестца. Смысл проблемы в удлинении фазы заполнения и отсутствии опорожнения. При этом пузырь начинает растягиваться до крупных размеров, он может вмещать около 1.5 литра мочи. Она может инфицироваться или подняться вверх по мочеточникам, провоцируя воспаление в них.
-
Гиперрефлекторного МП. Это состояние напрямую связано с патологией в ЦРС. Моча просто не может копиться в МП, а лишь поступив в него, выделяется тут же. Ребёнок будет часто испытывать
позывы помочиться, но малыми порциями. - Арефлекторного МП. Это состояние при котором осознанный процесс мочеиспускания невозможен. Моча будет копиться до объёма по максимуму, а после процесс мочеиспускания происходит самопроизвольным образом.
Причины затрудненного мочеиспускания у детей
Появление задержки мочеиспускания у детей может быть связано как с развитием и прогрессирование различных патологических состояний или заболеваний, так и кратковременных функциональных сбоев или даже физиологических причин.
Поэтому при появлении этого неприятного явления у ребенка в любом возрасте необходимо своевременное определение причины этого симптома.

Наиболее часто странгурия развивается:
- при остром и хроническом цистите или уретрите, которые вызваны различными возбудителями;
- при нейрогенной дисфункции мочевого пузыря;
- при невротических расстройствах с развитием спазма сфинктеров мочеиспускательного канала;
- при дисметаболической нефропатии в связи с раздражением мочеиспускательного канала песком или солями;
- при врожденных аномалиях или прогрессирующих заболеваниях почек (гломерулонефрит, тубулопатии, пиелонефрит, туберкулез почек);
- при тяжелых эндокринных заболеваниях (сахарный диабет, патология надпочечников, щитовидной железы, гипофиза) или гормональных сбоях в организме (чаще в подростковом возрасте);
- при врожденных аномалиях или заболеваниях репродуктивной системы у девочек, особенно при перегибе матки кпереди, сдавливании или перераздражении мочевого пузыря или уретры;
- при гинекологических заболеваниях в любом возрасте, обострение или латентное течение хронических форм аднексита;
- при острых воспалительных процессах органов малого таза (заболевания кишечника, хронический аппендицит);
- при частых приступах мигрени, которые сопровождаются длительным спазмом сосудов головного мозга или шеи;
- при доброкачественных или злокачественных опухолях, прорастающих из тканей мочевыделительной системы или из других органов малого таза;
- при бесконтрольном приеме различных лекарственных препаратов с развитием побочных реакций в виде спазма уретры, атонии или спазмах сфинктера в области шейки мочевого пузыря;
- при частом и бесконтрольном приеме снотворных препаратов или транквилизаторов;
- при неправильном назначении мочегонных препаратов;
- при закупорке уретры сгустками крови или слизью в связи с травмой травмы и/или при различных медицинских манипуляциях (цистоскопия, катетеризация мочевого пузыря);
- при заболеваниях, сопровождающихся повышением внутрибрюшного давления;
- после применения лекарственных средств: анестетиков, сульфаниламидов, препаратов лития, рентгеноконтрастных веществ.
- незрелости регулирования слаженной работы нервной и выделительной систем;
- активным ростом органов и систем;
- преобладанием процессов возбуждения, над процессами торможения;
- нестабильностью работы обмена веществ и эндокринной системы в определенные периоды жизни ребенка.
К ним относятся:
- изменение гормонального фона с развитием периодического спазма или в связи с эмоциональными изменениями;
- общее переохлаждение организма с возникновением рефлекторного спазма мочеиспускательного канала;
- частые стрессы и длительное эмоциональное перенапряжение может вызвать стойкий спазм сфинктеров мочевыводящей системы;
- длительное перерастяжение мочевого пузыря, в связи со стойким рефлекторным спазмом при длительной задержке мочеиспускания;
- прием в пищу острых, пряных, кислых, горьких, соленных, жаренных, маринованных блюд, алкогольных, тонизирующих напитков;
- опьянение легкой степени.
Обращать внимание на количество мочеиспусканий, формирование позыва и качество струи мочи при наличии неврологического заболевания. Стараться избегать стрессовых ситуаций, помогать ребенку адаптироваться к меняющимся условиям жизни, не акцентировать внимание на редких фактах недержания мочи, проконсультироваться с детским психологом
Прививать культуру мочеиспусканий у детей с ранненго возраста.
Зав. нефрологическим отделением, А.М. Тукина
врач нефролог детский высшей
квалификационной категории
Причины
Моча у детей из почек по мочеточникам собирается в мочевом пузыре. По мере ее накопления происходит позыв в туалет, открывается сфинктер и происходит ее выделение. В норме при наполнении пузыря его стенки расслаблены, а сфинктер в области выхода плотно сжат. Это дает возможности накопить достаточный объем мочи. По мере накопления мочи возникает ощущение позывов, что позволяет ребенку произвольно влиять на сфинктер, приводя к его расслаблению и опорожнению. При необходимости, моча может сдерживаться, процесс мочеиспускания – тормозиться в период выделения мочи. Подобный механизм дети формируют примерно к возрасту 3 лет, и состояние нейрогенной дисфункции типично для детей с уже сформированным изначально правильным механизмом.
Патология развивается как проблемы контроля на уровне коры, спинного мозга или самого пузыря. В результате меняется нормальное соотношение импульсов от накопления и отделения мочи, что дает болезненные симптомы.
К причинам проблемы могут относиться разнообразные факторы, их много и они разделяются на группы. Это пороки в развитии нервной системы врожденного характера, родовые и приобретенные ее травмы, опухолевые процессы в области позвоночника, наличие спинномозговой грыжи. Также приводят к нейрогенным проблемам мочевого пузыря наличие ДЦП, невритов, воспалительные процессы спинного и головного мозга, нарушение функционирования вегетативного отдела нервной системы дефекты в крестце или копчике, недостаточность гипофиза или гипоталамуса, нарушение формирования рефлекса на мочеиспускание. Чаще подобный диагноз ставится девочкам в виду большей чувствительности их тканей к гормонам-эстрогенам.
Предпосылки для появления патологии
Врождённая форма заболевания появляется в результате следующих факторов:
- травм, полученных ребёнком во время родов;
- аномального сужения мочеиспускательного канала;
-
расщепления позвоночника, которое возникает у плода на третьем месяце развития. Заболевание характеризуется неполным закрытием нервной трубки спинного мозга. Внешне патология напоминает большую грыжу в области позвоночника.
Причинами приобретённого нейрогенного мочевого пузыря у детей являются:
- полинейропатия — нарушение работы периферических нервов. Яркий признак заболевания — снижение чувствительности рук и ног. Причины патологии — интоксикация организма токсическими веществами, длительный стаж декомпенсированного сахарного диабета 1-го типа, заболевания крови, злокачественные опухоли;
-
клещевой энцефалит — воспалительный процесс в головном мозге, вызванный укусом энцефалитного клеща. Начинается заболевание внезапно и проявляется такими симптомами: высокой температурой, ознобом, тошнотой и рвотой, бессонницей, галлюцинациями, обмороками;
- рассеянный энцефаломиелит — аутоиммунное заболевание, поражающее различные отделы ЦНС. Недуг часто развивается после ветряной оспы, краснухи, гриппа. Заболевание характеризуется снижением слуха и зрения, головокружением, сильным нервным перевозбуждением, лихорадкой. Патология при адекватном лечении носит обратимый характер;
- переломы позвоночника, которые возникают в результате падений, аварий, ударов. Особенности симптоматики — невыносимые боли в позвоночнике, ограничение подвижности, паралич спины или конечностей;
- черепно-мозговые травмы — повреждение головного мозга и его оболочек. Признаки — головокружение, тошнота и рвота, обмороки, нарушение сердечной деятельности, высокое артериальное давление;
-
смещение позвонков — изменение нормального расположения костных элементов позвоночного столба. При смещении позвонков защемляются нервы спинномозгового канала, что может спровоцировать сбой в работе мочевого пузыря. Патология может развиться из-за травм позвоночника, злокачественных образований, избыточных физических нагрузок. Симптомы — боль в позвоночнике. которая усиливается при движениях; ограничение подвижности спины, рук и ног;
- злокачественные опухоли позвоночника. Рак позвоночника появляется в результате наследственных факторов, вирусных заболеваний, воздействия на организм химических веществ. Ранняя стадия развития рака проходит бессимптомно. Запущенная форма онкология проявляется болями в позвоночнике;
- неудачные хирургические вмешательства на позвоночном столбе;
- менингит — воспалительный процесс, протекающий в оболочках спинного или головного мозга. Возбудитель заболевания — менингококк, который чаще всего попадает в организм ребёнка воздушно-капельным путём. Признаки — мучительная головная боль, лихорадка, светобоязнь, коматозное состояние ребёнка;
- болезнь Паркинсона. Патология характеризуется вялотекущим разрушением и гибелью нейронов. Чаще проявляется в пожилом возрасте, однако существует и ювенильная форма заболевания, которая диагностируется у подростков в 16–18 лет. Провоцирующие факторы болезни — генетическая предрасположенность, негативное влияние окружающей среды. Самые выраженные симптомы болезни Паркинсона — дрожание рук и ног в состоянии покоя, уменьшение двигательной активности, исчезновение контроля человека за своими движениями;
- простатит у мальчиков, при котором происходит интенсивный рост аденомы простаты. Увеличенная железа может передавливать шейку мочевого пузыря, которая соединяет орган с уретрой. Это часто приводит к поражению периферических нервов мочевого пузыря;
-
цистит — инфекционный процесс в мочевом пузыре. Виновники заболевания — вирусы и бактерии, проникающие в мочевой пузырь по кровеносным сосудам из других органов, по мочеточнику из почки или по уретре из половых органов и анального отверстия. Если цистит приобретает хроническую форму, то это может привести к снижению чувствительности нервных волокон мочевого пузыря;
- мочекаменная болезнь. Камни формируются в почках и далее по мочеточнику могут проникнуть в мочевой пузырь. Твёрдые и крупные камни часто травмируют не только слизистую органа, но и нервные волокна;
- нарушение психики ребёнка в результате стрессов, испуга. В такой ситуации нервная система начинает активно работать, что может привести к нарушению мочеиспускания.