Лимфангит
Содержание:
Симптоматика
Клиническая картина патологии определяется размером, локализацией и структурой новообразования.
Если опухоль имеет небольшой размер и располагается поверхностно, это доставляет лишь косметический дефект. Крупные кисты вызывают серьезный дефект внешности и развитие дисфункции соседних органов.
Лимфангиома верхней губы внешне напоминает припухлость и имеет следующие характерные признаки:
- Консистенция – мягкая тестоватая,
- Отсутствие боли при пальпации и четких границ,
- Распространение на носогубную борозду и сглаживание ее,
- Увеличение размера и толщины губы,
- Расширение красной каймы губ,
- Опущение уголков рта.
Патогномоничным признаком патологии являются пузырьки с геморрагическим или серозно-гнойным содержимым, появляющиеся на слизистой рта и кайме губ. Пузырьки часто рассеиваются по всей поверхности слизистой или концентрируются вдоль линии смыкания губ. Лимфангиомы лица представляют собой локально увеличенные объемные образования, из которого иногда выделяется серозный экссудат.
Лимфангиома щеки средних размеров имеет те же клинические признаки. Крупная опухоль часто выбухает кнаружи, цвет кожи над ней не изменяется или становится синюшным. Подкожная клетчатка атрофируется, сосудистый рисунок усиливается. На слизистой оболочке щеки также появляются пузырьки.
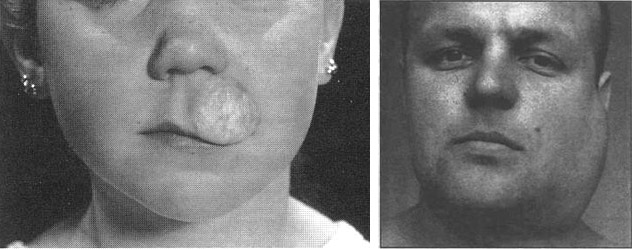
лимфангиома губы/щеки
Расположение новообразования в области глазницы проявляется отечностью и утолщением век, сужением или полным смыканием глазной щели, посинением кожи век. Пузырьки локализуются по краю век и содержат серозный или геморрагический экссудат. Опухоль больших размеров приводит к выпячиванию глаза при сохранении нормального размера глазного яблока, а также к снижению зрения или слепоте.
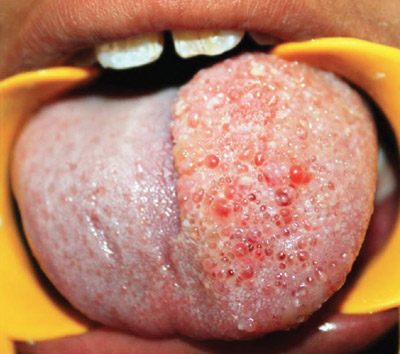
лимфангиома языка
Лимфангиома языка характеризуется наличием большого количества мелких пузырьков, которые возвышаются над поверхностью слизистой, сливаются и образуют узел. При травмировании пузырьки вскрываются, кровоточат и покрываются белым налетом. На их месте образуются трещины и язвочки, покрывающиеся со временем белесовато-желтоватыми и кровянистыми корочками. Диффузная форма патологии отличается распространением патологии на мышечную ткань языка. У больных развивается макроглоссия. Язык становится большим и толстым, плохо помещается в полость рта. У больных постоянно открыт рот, нарушается прикус, возникает диспноэ, дисфагия и дисфония.
Лимфангиома шеи кавернозной формы имеет тестоватую консистенцию. Границы ее не определяются, естественные складки сглаживаются. Опухоль кистозной формы имеет округлую форму и выступает над поверхностью тела. Выражен симптом флюктуации.
Лимфангиома головного мозга локализуется в одном из его отделов. По мере роста опухоли сдавливаются окружающие ткани, появляются неврологические симптомы: эпиприпадки, парезы и параличи, дискоординация движений, атаксия, нистагм, шум в ушах, дисфония, снижение остроты зрения.Лимфангиома брюшной полости у новорожденных проявляется симптомами «острого живота»: болью в брюшной полости, асимметрией живота, плотным, малоподвижным, безболезненным, малосмещаемым образованием. При этом в общем анализе крови отсутствуют признаки воспаления. В стационаре больным выполняют лапаротомию с иссечением новообразования и его дальнейшим гистологическим исследованием.
Лимфангиомы часто воспаляются, особенно у детей 3-7 лет в осенний и весенний сезон. Провоцируют патологический процесс ОРВИ, травматическое повреждение, воспаление пульпы, периодонта, миндалин, желудка, кишечника, функциональные нарушения ЖКТ. Воспаление слабой степени выраженности продолжается несколько дней и практически не нарушает самочувствие ребенка. Если местные признаки патологии выражены, возникает интоксикационный синдром. Новообразование увеличивается, формируется плотный болезненный инфильтрат на гиперемированной коже. При повреждении кожи может начаться кровотечение и лимфорея. Воспаление сохраняется в течение трех недель, а затем стихает, лимфангиома приобретает прежний вид. В запущенных случаях у больных нарушается процесс дыхания и глотания, что приводит к дистрофии. Возможен рецидив и нагноение воспаленной опухоли с образованием флегмоны. Удаление гноя из новообразования не всегда приводит к выздоровлению. Опухоли, которые не удается дренировать, удаляют хирургическим путем.
Причины и разновидности лимфангиом
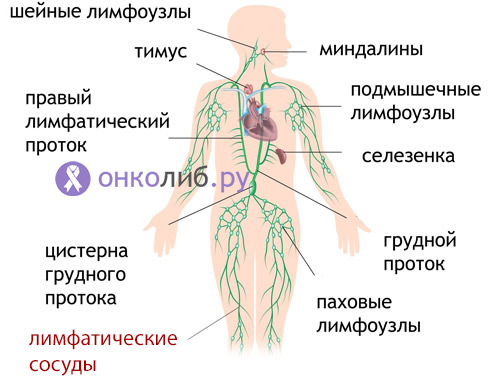
лимфатическая система человека
Причины лимфангиомы не установлены, а ученые ведут постоянные споры о происхождении этого новообразования. Как и в случае гемангиом, возникающих нередко еще внутриутробно, лимфангиома может представлять собой своеобразный порок развития лимфатических сосудов. Такая сосудистая дисплазия приводит к нарушению лимфооттока, скоплению жидкости в лимфатических сосудах, в результате чего последние расширяются и превращаются в полости.
Лимфангиома у детей обычно формируется по типу порока развития сосудов во внутриутробном периоде. К моменту рождения опухоль уже существует и увеличивается в размерах, поэтому заметить ее можно даже в первые месяцы жизни малыша. Обычно она обнаруживается в области лица, шеи и в средостении.
Другая точка зрения рассматривает лимфангиому как истинную опухоль. Это мнение основано на стадийном течении заболевания, когда первой стадией является пролиферация (размножение) клеток новообразования, а также на наличии в неоплазии факторов роста и рецепторов к ним, что не характерно для пороков развития.
Вероятно, по пути образования истинной опухоли идут лимфангиомы у взрослых. В этом случае на фоне воспалительного процесса, инфекционного заболевания или другой опухоли происходит нарушение тока лимфы, в результате чего она застаивается, клетки лимфатических сосудов начинают размножаться, и образуется конгломерат опухолевых лимфатических сосудов или полостей, заполненных лимфой.
В зависимости от особенностей строения лимфангиомы выделяют несколько ее разновидностей:
-
Капиллярная – состоит из лимфатических капилляров и обычно расположена в коже и подкожной клетчатке, внешне напоминает небольшие бледные узелки мягкой консистенции;
- Кавернозная – представлена сосудистыми полостями, разделенными перегородками и заполненными лимфой, внешне напоминает узел, кожа над опухолью тонкая, может содержать пузыри с прозрачной жидкостью, что создает косметический дефект; частая локализация – кисти и предплечья;
- Кистозная – в виде одно- или многокамерной полости с тонкими гладкими стенками, возможная локализация – шея, средостение, подмышечная область.
Поверхностная капиллярная лимфангиома выглядит как локальное уплотнение кожи или подкожного слоя, границы новообразования нечеткие. Кавернозная разновидность обычно напоминает узел мягкой консистенции, который спадается при надавливании и восстанавливает свои размеры по мере заполнения полостей лимфой.
Кистозная лимфангиома представляет собой полость, которая может достигать нескольких десятков сантиметров в размере. Кожа над образованием не изменена, однако при крупных опухолях она истончается и сквозь нее просвечивают мелкие сосуды.
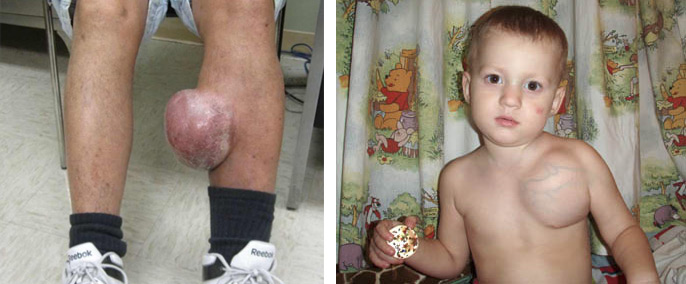
кистозные лифангиомы
Особую опасность представляет кистозная лимфангиома шеи или средостения, когда большой объем новообразования сдавливает крупные сосуды, трахею, бронхи, приводя к нарушению их работы.
Почему появляется опухоль
Согласно теории многих авторов выделяется два момента образования опухоли – это врожденная лимфангиома или же полученная в результате осложнений. В первом случае формирование доброкачественного новообразования осуществляется еще во внутриутробном периоде по типу развития сосудистых пороков. Примечательно, что до сих пор нет достоверных данных, обуславливающих причину такой патологии. Однако существует мнение, что поспособствовать могут вредные привычки беременной женщины или перенесенные заболевания.
С другой точки зрения лимфангиому рассматривают как истинную опухоль, возникающую на фоне инфекционных или воспалительных процессах, когда происходит нарушение тока лимфы и ее застаивание. Это влечет за собой размножение лимфатических клеток, которые впоследствии образуют конгломерат опухолевидных сосудов и полостей, заполненных жидкостью. Поэтому такое заболевание может хоть и редко, но встречаться и у взрослых людей.
Признаки заболевания
Лимфангиома – это доброкачественный вид опухоли. Симптомы проявляются согласно расположению узелка, размеру и типу. При лимфангиоме кожи единственным симптомом является эстетический дефект. Иногда обширная опухоль может давить на соседние органы и вызывать сбой в деятельности.
Симптомы лимфангиомы гортани и заглоточного органа следующие – проблемы с дыханием (одышка и затруднённый вдох), меняется голос, глотать больно.
Лимфангиому глазницы определяют по признакам отёчности и характерного утолщения в области век, может присутствовать смыкание орбиты глаза, веки приобретают синюшный оттенок. Конъюнктивы глаза, поражённые узелками, лопаются и кровоточат.
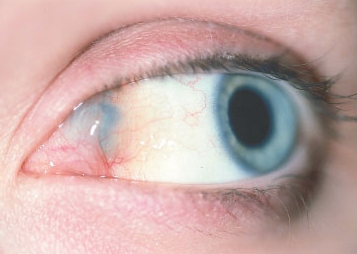 Лимфангиома глаза
Лимфангиома глаза
Новообразование щеки при увеличении начинает выступать над кожей и меняет цвет до синюшного. Накожный рисунок приобретает сосудистый признак и покрывается характерными пузырьками. Подкожная клетчатка претерпевает склерозирование. По мере формирования наблюдается фиброзная дисплазия правой или левой стороны лица.
Поражение языка проявляется повреждением мышцы и макроглоссией – разбуханием органа и утолщением. Язык выпадает изо рта – поместить внутрь нет возможности. Фиксируются серьёзные нарушения в разговоре, дыхании и вкусовых рефлексах. Орган покрывается микроскопическими язвочками и кровоточинами.
Новообразование на верхней губе выглядит внешне как небольшая припухлость на ранней стадии развития. При увеличении распространяется на носогубную борозду и провоцирует увеличение губы. По мере прогрессирования наблюдается выделение экссудата из пузырьков.
Шейная опухоль имеет кавернозную форму развития мягкой консистенции. Чётких границ не фиксируется, формы размытые. Новообразование выступает над кожей и вызывает различные нарушения соседних тканей.
Патология в области головного мозга вызывает серьёзные нарушения – эпилептические приступы, склерозирующие параличи мышц, тремор, посторонние шумы в ушах, потерю зрения, координации.
Болезнь брюшной полости имеет острый симптом у детей: боль забрюшинного пространства проявляется заметной деформацией, опухоль не двигается и обладает плотной консистенцией.
При быстром росте новообразование часто травмируется, что опасно занесением посторонней инфекции. Инфицирование лимфангиомы приводит к осложнению. Такое состояние наступает у детей в период от 3 до 7 лет. Температура тела поднимается до 39-40 градусов с признаками интоксикации организма. Очаг новообразования приобретает красноватый воспалённый оттенок и начинает болеть. Иногда присутствует кровотечение из больного узелка. Период воспаления продолжается до 3 недель. После этого всё принимает первичный вид. Осложнениями считаются нагноение узла и проблемы с дыханием. Требуется дренаж гноя. Если положительного эффекта нет, врач отправляет на хирургическое удаление.
Лимфангиома и гемангиома схожи по внешним признакам и процессу формирования. Но вылечить лимфангиому сложнее – самостоятельно она не проходит.
Профилактика
Дети с доброкачественными новообразованиями подлежат обязательному диспансерному учету. После проведенного лечения рекомендованы регулярные осмотры у челюстно-лицевого хирурга:
- в течение первого года – 1 раз в три месяца;
- на втором году – два раза в год;
- с третьего года – после лечения один раз в год до достижения совершеннолетия.
Лечение у стоматолога проводится с целью исправления патологического прикуса и у логопеда для коррекции речи.
Почему развивается лимфангиома у детей? Причины заболевания могут заключаться в перенесенных инфекциях в период эмбрионального развития. Специфической профилактики гемангиом и лифангиом не существует, так как эти новообразования развиваются вследствие дизэмбриогенеза и являются врожденными.
При планировании беременности рекомендовано обследование на TORCH инфекции (вирусы, вызывающие врожденные патологии плода: краснуха, ветрянка, токсоплазмоз, цитомегаловирус, сифилис, вирус простого герпеса 1 и 2 типов), отказ от вредных привычек, прием специальных витаминных комплексов, наблюдение в женской консультации и регулярное посещение гинеколога.
Лечение
Под лечением данного патологического состояния подразумевается полное удаление лимфангиомы. Лучевая терапия и химиотерапия при таких опухолевых образованиях не приносят никакого эффекта. Производится полное, или частичное удаление опухоли, до границы здоровых тканей.
Участки, оставшиеся после удаления, коагулируют, либо сшивают нитями для предотвращения обострений. При воспалительных процессах, или травме опухолевого образования, проводится терапия для снятия воспаления, после чего лимфангиому удаляют.
Показаниями к проведению хирургического вмешательства являются:
- Стремительный рост опухолевого образования, которые опережает развитие ребенка;
- Опухоли, которые нарушают качество жизни пациентов;
- Опасное расположение новообразования (область сердца, шейный отдел, брюшная область).
Существуют следующие виды хирургического вмешательства:
- Удаление лазером. При таком оперировании производится выжигание опухолевого образования при помощи воздействия на него лазера;
- Криотерапия. При такой операции производится воздействие на лимфангиому холодом. Для этого используются холодный осушенный воздух, лед, криогель, жидкий азот, газожидкостные среды;
- Воздействие током. Такое оперирование подразумевает удаление опухоли при помощи воздействия на неё электрическим током;
- Радиоволновое лечение. Такая процедура подразумевает воздействие на лимфангиому радиоволновым излучением;
- Удаление гнойного содержимого путем пункции. При таком оперативном вмешательстве опухоль не удаляется, но убирается гнойное её содержимое, что восстанавливает состояние больного. Операция дает улучшение состояния только на некоторое время.
Одним из современных методов удаления лимфангиом является склерозирование. Метод подразумевает собой впрыскивание в опухолевое образование лиофилизированного стрептококкового антигена (Фибро-Вейн, Этоксисклерол), которые склеивают стенки сосудов, уменьшая опухоль в размерах.
 Некоторым пациентам, после проведения такой терапии необходимо проводит оперирования по удалению рубцовых образований.
Некоторым пациентам, после проведения такой терапии необходимо проводит оперирования по удалению рубцовых образований.
Данная операция не является сложной, но эффективно удаляет нежелательные рубцы.
Какие особенности лечения кавернозных форм?
При кавернозных формах патологии применяется поэтапное лечение, которое заключается в применении СВЧ-гипертермии и применении, после нее, склерозирования.
Для полного удаления кавернозных лимфангиом может понадобиться не один сеанс данной терапии. Проведение повторных сеансов проводится через три месяца, после проведения предыдущего.
При таких формах лимфангиомы, располагающихся в шейном отделе, или в непосредственной близости к сердцу, СВЧ-гипертермия может применяться непосредственно в процессе оперирования.
Неприятных ощущений процедура не вызывает, так как для воздействия на лимфангиомы достаточно температуры не выше сорока двух градусов. Склерозирование применяется в сопутствии с СВЧ для большего эффекта.
Делается это из-за того, что внешние рубцы на теле выглядят не очень привлекательно, и могут вызывать дискомфорт, как у взрослого, так и у ребенка.
 Делается это из-за того, что внешние рубцы на теле выглядят не очень привлекательно, и могут вызывать дискомфорт, как у взрослого, так и у ребенка.
Делается это из-за того, что внешние рубцы на теле выглядят не очень привлекательно, и могут вызывать дискомфорт, как у взрослого, так и у ребенка.
Что применяют при воспалительных процессах опухоли?
Для проведения оперирования необходимо сначала снять воспалительный процесс с опухолевого образования.
Основными противовоспалительными препаратами являются:
- Нестероидные средства, направленные против воспаления (Диклофенак, Ибупрофен);
- Терапия против микробов, которая состоит из антибиотиков широкого спектра действия;
- Терапия против интоксикации состоит из введения внутривенно физраствора, глюкозы, кристаллоидных растворов, а также Гемодеза и Реополиглюкина;
- Ферментная терапия (Креон, Мезим, Панзинорм);
- Терапия общего укрепления (витаминно-минеральные комплексы, нейропротекторы, биостимуляторы);
- Зиртек, Зодак, Цитрин.
Для полости рта применяют антисептики и масла на протяжении 10 суток.
Какие есть средства народной медицины?
Применение средств народной медицины допускается только в качестве дополнительной терапии, а также исключительно после консультации с лечащим врачом.
Для терапии лимфангиом народными средствами рекомендуют:
- Сбор трав «Монастырский» — готовится на основе 16 трав и компонентов;
- Сок грецкого ореха, который достиг молочной спелости. Чайную ложку измельченного ореха развести на пятьдесят миллилитров кипяченой воды и употреблять до четырёх раз в день;
- Сбор трав «Противораковый» — содержит двадцать пять компонентов.
 Сбор трав «Монастырский»
Сбор трав «Монастырский»
Причины и симптомы лимфангиолейомиоматоз легких
Основными симптомами считаются одышка, кашель, боли в грудной клетке, кровохарканье. Часто случается спонтанный пневмоторакс. Лейомиоматоз подозревают при наличии соответствующей симптоматики, а также рентгенографических данных. Подтверждение диагноза проводится методом КТ высокого разрешения. Негативный или положительный прогноз медики отмечать не могут. Болезнь развивается постепенно, приводя к дыхательной недостаточности, а впоследствии и к летальному исходу. Лечение лейомиоматоза основывается на необходимости трансплантации легкого. Это заболевание поражает только женщин, возраст больных, как правило, около 20-40 лет. Наибольше подвержены риску представительницы белой расы. Фиксируется только один случай на 1 млн населения. Результатом болезни становится кистозная эмфизема, изменение структуры легкого, прогрессирует снижение функции легкого. Это заболевание можно перепутать с ИБЛАРБ.
Причина лейомиоматоза считается неизвестной. Исследователи разработали гипотезу, что в патогенезе значение имеют женские половые гормоны. Заболевание зачастую появляется спонтанно, сначала имеет схожесть с туберозным склерозом. Поэтому обозначается один из двух вариантов происхождения болезни:
- Лимфангиолейомиоматоз — это распространение ткани ангиомиолипомы в легкое. Этот процесс фиксируют при синдроме доброкачественной и метастазирующей лейомиомы;
- Соматическая мозаичность мутаций в легких и почках, что становится причиной возникновения отдельных очагов болезни среди нормальных клеток тканей.
Классификация
Классификация такого заболевания, как лимфангиома, происходит зависимо от структурного строения опухолевого образования.
Выделяется три основных её разновидности:
Капиллярная
Именуется также простой лимфангиомой. Её составляющими являются капилляры лимфатического типа. В преимущественном множестве случаев, локализуется в кожных покровах и жировой клетчатке под кожей, проявляясь в мягких на ощупь узелках небольшой размерности.
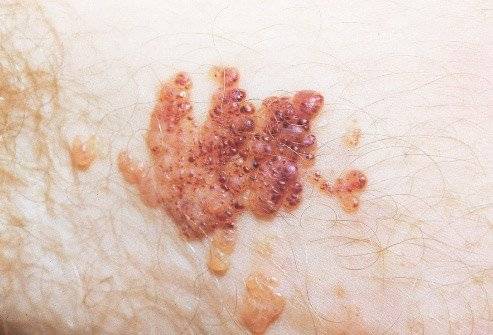 Неравномерные высыпания на коже, характеризуются скоплением капилляров лимфатического типа, которые наполнены лимфой.
Неравномерные высыпания на коже, характеризуются скоплением капилляров лимфатического типа, которые наполнены лимфой.
Обычно, при надавливании такие лимфангиомы легко сжимаются, но с течением времени они обретают достаточно плотный характер.
Основными её особенностями являются:
- Мягкость дефектов кожи;
- Неявные границы;
- Локализация на лице;
- На кожном покрове проступают багровые и синеватого оттенка соединения;
- Расположение их происходит в мягких тканях на разных уровнях глубины;
- В большинстве случаев, им сопутствуют кровотечение и повреждение целостности лимфатических сосудов.
Кистозная
Такая разновидность лимфангиомы характеризуется образованием одной, или множества камер, именуемых киста, которые имеют гладкие и тонкие стенки. Размерность таких образований может колебаться от пары миллиметров до крупноразмерных опухолей (несколько десятков сантиметров).
Так как образование такой лимфангиомы происходит в соединительных тканях, то они характеризуются повышенной плотностью, и имеют явно выраженные признаки наличия жидкости в отдельной полости, у которой есть эластичные стенки.
 Кожный покров над опухолевым образованием не изменяется, но при крупных размерах – утончается, и через кожу просвечиваются малоразмерные сосуды.
Кожный покров над опухолевым образованием не изменяется, но при крупных размерах – утончается, и через кожу просвечиваются малоразмерные сосуды.
Основными признаками кистозной лимфангиомы являются:
- Явно выраженные границы очага поражения;
- Просвечивание на коже малоразмерных сосудов;
- Медленное прогрессирование;
- Тонкая кожа в месте новообразования;
- Деформация кожного покрова не происходит;
- Сдавливание органов, нервных окончаний и сосудов, которые лежат в непосредственно близости с кистозной ЛГ.
Кавернозная
Данный вид лимфангиомы характеризуется наличием одновременно нескольких полостей, которые разделены перегородками, и наполнены лимфатической жидкостью.
По внешним показателям характеризуется узловыми образованиями, тонким кожным покровом над опухолевым образованием, пузыри содержать прозрачную жидкость.
Внешние проявления создают дефекты на коже.
 Границы данных новообразований могут быть, как четким, так, и не явно выраженными.
Границы данных новообразований могут быть, как четким, так, и не явно выраженными.
Данная форма аномального расположения лимфатических сосудов наиболее распространена.
Основными её особенностями являются:
- Отечность кожи в области поражения;
- Мягкость опухолевого образования, проявляющегося на кожном покрове, а также отсутствие явно выраженных границ очага;
- Опухоль поддается физическому воздействию, вдавливаясь, и восстанавливается после устранения физического влияния;
- Медленное развитие лимфангиомы;
- Образования на коже в виде пузырей, которые сливаются в большие очаги поражения;
- Создание внешнего поражения кожи, и разрушения пораженных областей кожного покрова.
К ним относят:
- Микрокистозные – имеющие размерность меньше пяти сантиметров;
- Макрокистозные – имеющие размерность более пяти сантиметров.
Причины
Чþ ÿÃÂþòþÃÂøÃÂÃÂõàÿþÃÂòûõýøõ ûøüÃÂðýóøþü, ÿþúð ýõ ÃÂÃÂÃÂðýþòûõýþ. ÃÂÃÂõôÿþûðóðÃÂÃÂ, ÃÂÃÂþ øàòþ÷ýøúýþòõýøõ àôõÃÂõù òÃÂ÷òðýþ ÿþÃÂþúðüø ÃÂð÷òøÃÂøàûøüÃÂðÃÂøÃÂõÃÂúøàÃÂþÃÂÃÂôþò, úþÃÂþÃÂÃÂõ ÿÃÂþÃÂòûÃÂÃÂÃÂÃÂàÿõÃÂøþô ÃÂüñÃÂøþýðûÃÂýþóþ ÃÂþÃÂüøÃÂþòðýøÃÂ.
ÃÂ÷-÷ð ÃÂÃÂøàþÃÂúûþýõýøù ÃÂþÃÂÃÂôøÃÂÃÂðàÃÂúðýàÿÃÂøþñÃÂõÃÂðõàýõÿÃÂðòøûÃÂýþõ ÃÂÃÂÃÂþõýøõ. ÃÂøüÃÂðÃÂøÃÂõÃÂúðàöøôúþÃÂÃÂàýðúðÿûøòðõÃÂÃÂàò ÃÂþÃÂÃÂôðÃÂ, ÃÂÃÂþ òÃÂ÷ÃÂòðõàøàÃÂðÃÂÃÂÃÂöõýøõ. àÃÂõ÷ÃÂûÃÂÃÂðÃÂõ ÃÂþÃÂüøÃÂÃÂÃÂÃÂÃÂàÿþûþÃÂÃÂø.
ÃÂþ ôÃÂÃÂóþüàüýõýøÃÂ, ûøüÃÂðýóøþüð þñÃÂð÷ÃÂõÃÂÃÂàø÷-÷ð ÿÃÂøÃÂÃÂÃÂÃÂÃÂòøàþÿÃÂÃÂþûõòÃÂàúûõÃÂþú ò ûøüÃÂðÃÂøÃÂõÃÂúøàÃÂþÃÂÃÂôðÃÂ. ÃÂþô òûøÃÂýøõü ýõóðÃÂøòýÃÂàÃÂðúÃÂþÃÂþò úûõÃÂúø ýðÃÂøýðÃÂàÃÂð÷üýþöðÃÂÃÂÃÂÃÂ, ÃÂÃÂþ òõôõàú ÿþÃÂòûõýøàýþòþþñÃÂð÷þòðýøù. âðú ÃÂþÃÂüøÃÂÃÂÃÂÃÂÃÂàòÃÂþÃÂøÃÂýÃÂõ ýõþÿûð÷øø ÃÂðúþóþ ÃÂøÿð.
ÃÂõñûðóþÿÃÂøÃÂÃÂýÃÂüø ÃÂðúÃÂþÃÂðüø, úþÃÂþÃÂÃÂõ ÿÃÂþòþÃÂøÃÂÃÂÃÂàøàÿþÃÂòûõýøõ, üþöýþ ýð÷òðÃÂÃÂ:
- øýÃÂõúÃÂøþýýÃÂõ ÿÃÂþÃÂõÃÂÃÂàò þÃÂóðýø÷üõ;
- ÿõÃÂõýõÃÂõýýÃÂõ þÿõÃÂðÃÂøø;
- ûÃÂÃÂõòðàÃÂõÃÂðÿøÃÂ;
- ÃÂÃÂöõûðàÃÂúþûþóøÃÂõÃÂúðàÃÂøÃÂÃÂðÃÂøÃÂ;
- ôûøÃÂõûÃÂýÃÂù ÿÃÂøõü ÃÂøûÃÂýÃÂàûõúðÃÂÃÂÃÂò;
- ÿÃÂøÃÂÃÂÃÂÃÂÃÂòøõ ôÃÂÃÂóøàþÿÃÂÃÂþûõù.
ÃÂøüÃÂðýóøþüð àò÷ÃÂþÃÂûÃÂàòþ÷ýøúðõàÃÂõôúþ ø ÿþÃÂÃÂø òÃÂõóôð ýþÃÂøàòÃÂþÃÂøÃÂýÃÂù ÃÂðÃÂðúÃÂõÃÂ.
Какие бывают доброкачественные опухоли?
Доброкачественные опухоли сосудистой ткани разделяют на:
- сосудистые новообразования (гемангиомы);
- сосудистые аномалии (невусы, телеангиоэктизии).
Гемангиомы (ангиомы) возникают вследствие нарушения развития кровеносных сосудов. Отмечается их быстрый рост преимущественно в первые полгода после рождения ребенка. В процессе разрастания ангиома повреждает окружающие ткани, формируя стойкие косметические и функциональные дефекты.
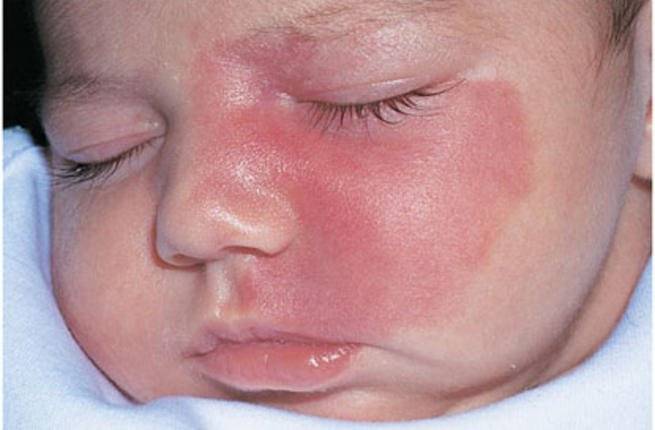
Наиболее часто встречаются капиллярные гемангиомы, состоящие из множества хаотично расположенных капилляров. Они имеют поверхностное расположение и не повреждают глубокие слои дермы. При осмотре визуализируются как плоское или незначительно возвышающееся над кожей пятно с четко очерченными границами ярко-красного (реже синюшного) оттенка. Склонна к самопроизвольной инволюции до 7-8 лет. Излюбленные локализации: голова, лицо, верхняя часть спины и груди.
Кавернозные ангиомы образованы полостями, разделенными соединительнотканными перемычками. Склонны к прорастанию в глубину, поражают подкожно-жировую клетчатку и мышечную ткань. Не имеют четких границ. При расположении на шее и лице приводят к их асимметрии и деформации. Характерной особенностью является усиленное кровенаполнение ангиомы при крике и плаче.
Ветвистые гемангиомы образованы скоплением атипичных сосудов, располагающихся, как правило, на боковых поверхностях шеи и лица. Опухоль пульсирует, горячая на ощупь. Отмечается медленный рост, в сравнении с другими гемангиомами.
Смешанные ангиомы, состоящие из сосудистой и других тканей, а также комбинированные, объединяющие признаки вышеописанных опухолей, встречаются редко.

Виды и формы
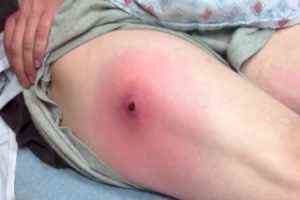
По виду заболевание имеет острое или хроническое течение. Формы лимфангита:
- Капиллярная — вторичное воспаление, поражающее мелкие лимфатические капилляры с проявлением припухлости, потепления, покраснения, отечности кожи без четких границ
- Рожистая — первичное поражение капилляров с проявлением на коже зубчатых покраснений с четкими контурами. Отличительная особенность — поражение более глубоких слоев кожи, спровоцированное воспалительным течением.
- Ретикулярная с появлением сеточки, покраснения на участках сплетения лимфососудов.
- Стволовая в виде дорожек, красных полосок на участках соединения лимфоузла с воспаленным местом. Признаки: болезненность с усилением при движениях рукой (ногой), выраженная отечность по ходу сосудов.
- Узловатая с появлением плотных узелков на воспаленных участках лимфатического сосуда. Чаще поражает кисти рук, предплечья. Узелки образуются в виде воспаленных бугорков под кожей со способностью изъявлений.
Специфические формы:
- Невенерическая, поражающая пенис у мужчин на фоне травмы, застоя лимфы, затяжных половых актов. Лимфангит невенерического происхождения проявляется в виде уплотнения лимфатического сосуда, набухания и болезненности при пальпации.
- Сифилитическая (регионарная) с образованием твердого шанкра на коже, вызванного сифилисом. Встречается у женщин и мужчин на половых губах — участках внедрения инфекции. Выглядит в виде красной полоски, проходящей от язвочки до ближайшего лимфатического узла. При прощупывании у мужчин на спинке полового члена можно наблюдать характерное утолщение или плотный эластичный болезненный шнур.
- После прививки Манту, спровоцированный реакцией организма на введенный туберкулиновый белок.
- Раковая — злокачественная форма, вызванная опухолью. Развивается при распространении новообразования в лимфатические узлы, прохождении по сосудам. Чаще встречается у женщин при раке молочной железы.
- Туберкулезная с образованием на фоне туберкулеза легких, когда воспаление из легочной ткани распространяется на лимфососуды, вызывая формирование бугорков, язвочек, характерных дорожек на коже по ходу ближайшего лимфоузла.
Диагностика
При первом посещении врача, он выслушивает жалобы пациента, изучает анамнез и проводит первичный осмотр. Обычно лимфангиома проявляется явно, поэтому при первых же подозрениях врач отправляет пациента на дополнительные обследования.
К ним относят:
- Клинический анализ крови. Покажет общее состояние здоровья пациента, и отклонения от показателей нормы элементов, насыщающих кровь;
- Биохимический анализ крови. Обширный анализ крови, который поможет определить состояние почти всех органов организма. Результаты анализа дают информацию о состоянии организма, а также каждого из органов в отдельности;
- Биопсия кожи. Являет собой исследование кожного фрагмента под микроскопом. Позволяет точно диагностировать, какой именно процесс прогрессирует в тканях;
- Ультразвуковое исследование (УЗИ) сосудов. Исследование, при помощи которого можно визуально увидеть состояние сосудов, определить их ширину прохода, и диагностировать возможную лимфангиому;
- Компьютерная томография;
- МРТ. Дает полную информацию по состоянию организма. Но является очень дорогостоящим анализом;
- Лимфография. Является методом диагностирования состояния лимфатической системы организма, при помощи ввода контрастного вещества и проведении рентгена;
- Эхография – допплеровская эхокардиография является безопасным и информативным методом диагностирования. Исследование помогает определить скорость тока крови;
- Пункция опухоли. Такое исследование помогает определить форму развития опухолевого образования. Белковое содержание характеризует отсутствие воспалительного процесса. Кистозная форма обусловлена прозрачным содержимым, или янтарным оттенком. Содержание крови присуще для воспалительных процессов и деформировании опухолевого образования.
 Выбор метода исследования принадлежит лечащему врачу, который на основе проявляемых симптомов и жалоб назначит его наиболее точно.
Выбор метода исследования принадлежит лечащему врачу, который на основе проявляемых симптомов и жалоб назначит его наиболее точно.