Лечение аритмии у пожилых людей
Содержание:
- Как снять в домашних условиях
- Профилактика аритмии у пожилых людей
- Лечение
- Что вызывает аритмию в пожилом возрасте
- Способы профилактики
- Диагностика аритмии
- Восстановление синусового ритма у пожилых людей (кардиоверсия)
- Методы терапии
- Симптомы появления аритмии в пожилом возрасте
- Профилактика тромбов
- Профилактика тромбов
- Хирургическое лечение мерцательной аритмии у пожилых людей
- Способы диагностики
- Анализ факторов, влияющих на жизнь больного
- Лечение постоянной формы мерцательной аритмии в стационаре
- Виды аритмий, представляющих наибольшую опасность в пожилом возрасте
- Симптомы и методы диагностики
- Профилактические меры
Как снять в домашних условиях
На начальном этапе устранить приступ вполне можно своими силами. Хорошо справляется с мерцанием сердца ядовитый олеандр, если сочетать с сердечными гликозидами (мята, боярышник, пустырник, адонис, иван-чай, земляника, виноград, репа). Как самостоятельно снять приступ аритмии? В помощь – действующие рецепты:
- Тысячелистник (свежий сок). Пить по 1 ст.л. 2 раза в сутки, запивая свежей водой (100 мл). Курс терапии – 60 дней.
- Травы (календула, цикорий, мята, донник, шиповник), чтобы нормализовать ритмичность сердечных выбросов. 2 ст.л. сбора залить кипятком (1 стакан), настоять, принимать понемногу в течение дня.
- Каштан конский. Плоды истолочь, залить спиртом (лучше медицинским, 300мл), настоять 20 дней в темном месте. Принимать на ночь по 9-10 капель до 6 месяцев подряд.
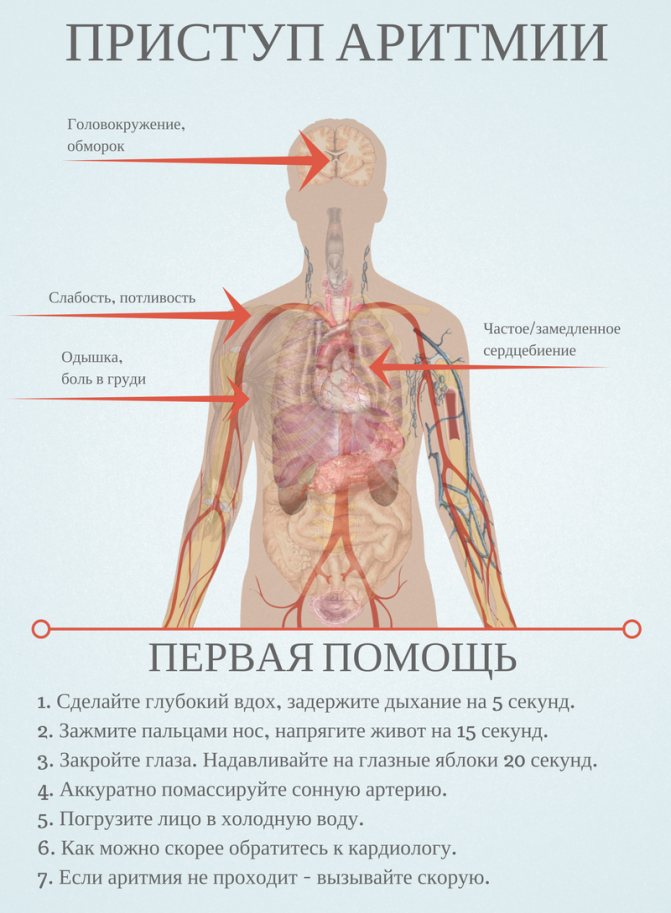
Первая помощь при аритмии
Аритмия сама по себе не смертельно опасна, но во время приступа приводит к болезненности, чувству жара (сдавливания) в грудной клетке, вероятности образования тромбоэмболии легочной артерии (сосудов мозга), митрального стеноза, гипертрофии миокарда. Опасность – в осложнениях (аритмогенный шок, отек легких, инфаркт, инсульт).
Профилактика аритмии у пожилых людей
Начиная с определенного возраста, любой человек так или иначе попадает в группу риска получения сердечно-сосудистой патологии. Поэтому важную роль играют профилактические мероприятия.
Предупредительные мероприятия среди лиц преклонного возраста направлены на:
- Своевременное эффективное лечение патологий, которые могут спровоцировать сбои сердечного ритма независимо от их природы.
- Регулярный контроль ритма и ЧСС, а также профилактический прием лекарств антиаритмического действия.
- Здоровый образ жизни и отказ от вредных привычек.
- Сбалансированное с учетом возраста рациональное питание, соблюдение гипохолестериновой диеты.
- Достижение полноценного здорового сна, ограничение физических нагрузок и уклонение от стрессов.
Лечение
Лечение патологии следует проводить обязательно. Если игнорировать нарушения в работе сердца, то высок риск развития осложнений, таких как инфаркт и инсульт. Методы лечения заболевания определяют только после проведения полного обследования больного. Препараты и длительность курса их применения назначаются для каждого пациента индивидуально.
Медикаментозное
Цель консервативного лечения с применением медикаментозных препаратов — это стабилизация работы сердечной мышцы и предупреждение развития осложнений. В пожилом возрасте вылечить аритмию полностью, как правило, не удаётся. В терапевтических целях применяются препараты нескольких групп. 
- Лекарства, стабилизирующие сердечный ритм. Они угнетают приступы при различных формах аритмии. Используются как для лечения в момент ухудшения состояния, так и для предупреждения приступов. Лучшими препаратами являются Кордарон и Ритмонорм.
- Антикоагулянты. Из-за нарушений сердечного ритма, так как кровообращение тоже оказывается нарушено, у больного высок риск образования тромбов. Препараты, снижающие вязкость крови, позволяют избежать этого. Назначаются для лечения в большинстве случаев Варфарин и Синкумар. Также могут прописывать аспирин.
- Бета-блокаторы влияют на работу синусового узла, удлиняя или укорачивая интервалы сердечных сокращений. В зависимости от того тахикардия или брадикардия диагностированы, назначаются и препараты, влияющие на ритм.
- Антагонисты кальция оказывают действие на обмен ионов кальция и тем самым также влияют на работу синусового узла. Прописывают пациентам дилтиазем и верапамил.
Если аритмия у пожилого человека возникла по причине имеющихся патологий эндокринной системы или других систем, то врачом будут назначаться также и препараты для корректировки этих болезней.
Хирургическое
Операция назначается в том случае, если консервативные методы лечения оказываются не эффективными. По решению лечащего врача может быть проведена одна из 4 операций.
- Прижигание. У больного выявляют участок миокарда, в котором отмечается патология, и прижигают его. После вмешательства сердечный ритм возвращается в норму.
- Установка дефибриллятора — особый прибор вживляется в верхнюю часть груди. При возникновении приступа он быстро купирует его, восстанавливая нормальную работу сердца.
- Установка кардиостимулятора осуществляется в том случае, если приступы аритмии происходят часто и протекают тяжело. Перед установкой кардиостимулятора обязательно проводится блокировка атриовентрикулярного узла.
- Лабиринт. Операция проходит на открытом сердце. При ней на предсердиях делаются надрезы, которые изменяют прохождение электрических импульсов и нормализуют работу сердца.

Что вызывает аритмию в пожилом возрасте
Нарушения сердечного ритма у пожилых людей возникают по 4-м ключевым причинам:
-
Возрастные изменения – старение затрагивает все ткани, структуры, органы, и сердце не исключение.
-
Заболевания сердечно-сосудистой системы – прямые факторы аритмии.
-
Патологии других органов и систем – любые дефекты в организме сказываются на работе сердечной мышцы.
-
Нездоровый образ жизни – курение, алкоголизм, неправильное питание и прочее.

К возрастным изменениям относят:
-
старение мышечных волокон;
-
отмирание клеток сердца;
-
ухудшение трофики органа – обменных процессов и кровообращения;
-
гипертрофия соединительной ткани;
-
склероз;
-
уменьшение активности синусового узла;
-
снижение количества адренорецепторов с одновременным повышением к восприимчивости катехоламинов – дофамина, адреналина, норадреналина;
-
отклонения нейрорегуляции.

Вторые причины по частоте возникновения аритмии у пожилых – заболевания сердца и сосудов или т.н. органические факторы. Среди них:
-
ишемическая болезнь сердца;
-
порок;
-
слабость синусового узла;
-
кардиомиопатия;
-
корональный атеросклероз;
-
постоянное или частое повышение кровяного давления;
-
инфекционно-воспалительные процессы на сердце.
Влияют на нарушение сердечного ритма также механические факторы – перенесенные операции или травмы грудины.

Все остальные провоцирующие факторы относятся к т.н. функциональным или неорганическим причинам развития аритмии. Это:
-
заболевания щитовидной железы;
-
хронические системные болезни или инфекции;
-
ожирение;
-
патологии пищеварительной системы – вызывают активность блуждающего нерва, который влияет на сердечный ритм;
-
нарушения электролитного баланса;
-
хроническая интоксикация солями тяжелых металлов;
-
курение;
-
злоупотребление алкоголем, кофе, жирной и пряной пищей;
-
частые психоэмоциональные и физические нагрузки;
-
переутомления.
У женщин спровоцировать аритмию может менопауза вкупе с другими причинами.
Способы профилактики
Снизить риск развития аритмии в преклонном возрасте помогут следующие рекомендации:
необходимо своевременно лечить болезни сердечно-сосудистой системы, а также внесердечные заболевания, которые могут спровоцировать нарушения проводимости импульсов в сердечной мышце; важно как можно раньше отказаться от вредной пищи, курения и приема спиртных напитков; следует регулярно контролировать показатели глюкозы и холестерина в крови, а также уровень артериального давления; важно употреблять как можно больше растительной пищи, принимать витаминные комплексы. Лицам, которые предрасположены к развитию аритмии и сердечных заболеваний в целом, необходимо ограждать себя от стрессовых ситуаций, тревог, эмоциональных потрясений
При необходимости специалист порекомендует больным с повышенной нервной возбудимостью седативные препараты
Лицам, которые предрасположены к развитию аритмии и сердечных заболеваний в целом, необходимо ограждать себя от стрессовых ситуаций, тревог, эмоциональных потрясений. При необходимости специалист порекомендует больным с повышенной нервной возбудимостью седативные препараты.
Аритмия в пожилом возрасте представляет особую опасность, так как создает условия для ускоренного образования кровяных сгустков. Это чревато инфарктами и инсультами, которые нередко завершаются смертью. Чтобы предотвратить вероятность развития тяжелых осложнений и летального исхода, необходимо своевременно диагностировать вид аритмии и предпринять меры по коррекции состояния больного.
Диагностика аритмии
Поставить точный диагноз при аритмии у пожилого человека можно лишь по итогам соответствующих диагностических процедур. Как правило, проводятся электрокардиография и аускультация сердца в динамике. Мониторинг по Холтеру проводят в тех случаях, если имеют место преходящие нарушения ритма. В ряде случаев, по показаниям, исследуется проводящая система сердца, проводятся нагрузочные пробы. Последние с возрастом имеют ограниченное применение.
Лечение аритмии у пожилых людей, как правило, проводится методами фармакотерапии. Выбор средства, дозировки и способа применения остается за врачом, который, кроме всего прочего, учтет характер нарушения ритма, сопутствующие патологии и индивидуальную переносимость. Для пожилых пациентов первоначальная дозировка обычно несколько ниже, чем у молодого пациента. В дальнейшем доза постепенно может повышаться, но под контролем ЭКГ и гемодинамики. Учтите, что большинство средств от аритмии снижают артериальное давление.
Иногда применяют имплантацию кардиостимулятора, абляцию патологических путей проведения, хирургическое вмешательство на открытом сердце (коррекция клапанной патологии). В случае высокого риска тромбоэмболических осложнений (при фибрилляции и трепетании предсердий) рассматривается рациональность назначения антикоагулянтов («Варфарин», «Аценокумарол»).
Восстановление синусового ритма у пожилых людей (кардиоверсия)
Синусовым ритмом называют периодические импульсы, исходящие от водителя ритма первого порядка, который также называют синусовым узлом. Эти импульсы обеспечивают автоматизм работы сердца, а их искажение является основным содержанием фибрилляции не только предсердий, но и желудочков.
Восстановление синусового ритма (т.е. правильного проведения импульса по проводящей системе сердца) называется кардиоверсией и производится медикаментозно либо с помощью дефибрилляции.
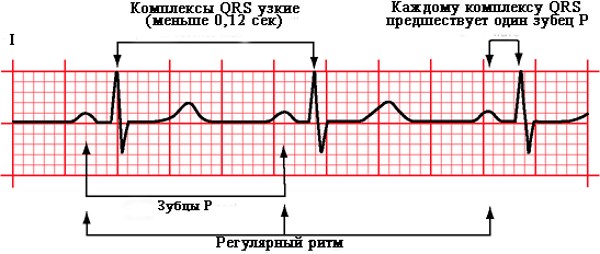
Регулярный синусовый ритм на кардиограмме
Показания к восстановлению синусового ритма у пожилых людей
Необходимость и целесообразность медицинских мер по восстановление синусового ритма у пожилых людей определяются:
- невозможностью нормализовать частоту желудочкового ритма бета-блокаторами или антагонистами кальция;
- сохранением симптоматики фибрилляции предсердий, несмотря на терапию бета-блокаторами или антагонистами кальция;
- потенциальной вероятностью удержания синусового ритма в дальнейшем.
Возможность удержания синусового ритма в значительной мере определяется размерами предсердий
По этой причине для принятия решения о восстановлении синусового ритма важное значение имеют результаты ЭхоКГ.. Как медикаментозная, так и электрическая кардиоверсия представляет определенную опасность для пожилых пациентов
Поэтому обращение к этим видам терапии должно быть оправдано
Как медикаментозная, так и электрическая кардиоверсия представляет определенную опасность для пожилых пациентов. Поэтому обращение к этим видам терапии должно быть оправдано.
Медикаментозная кардиоверсия
Прием антиаритмических препаратов является менее эффективной мерой по сравнению с электрической кардиоверсией. Тем не менее, отсутствие необходимости в общей анестезии делает медикаментозную кардиоверсию предпочтительной, а часто — и единственно возможной — у пожилых пациентов.
При приеме антиаритмических средств продолжают лечение бета-блокаторами или антагонистами кальция.
Препараты для восстановления синусового ритма:
- на основе амиодарона — Амиодарон, Кордарон, Кардиодарон, Опакордэн;
- на основе пропафенона — Ритмонорм, Профенан;
- на основе прокаиномида — Прокаинамид, Новокаиномид.
Препараты на основе амиодарона показаны к применению при наличии органических заболеваний сердца. То есть Амиодарон и его аналоги являются оптимальными лекарствами от мерцательной аритмии для пожилых, которые в большинстве случаев имеют сопутствующие сердечно-сосудистые заболевания.
И наоборот, препараты на основе пропафенона не должны приниматься больными:
- с нарушением функции левого желудочка;
- с ишемией миокарда;
- с тяжелой формой ХОБЛ.
Первичная кардиоверсия должна проводиться под врачебным контролем, т.к. она потенциально может вызвать ряд осложнений:
- значительное снижение артериального давления;
- желудочковые фибрилляции;
- остановка водителя ритма (синусового узла);
- атриовентрикулярная блокада (не проведение импульсов в желудочки).
В проведенных исследованиях была показана неэффективность восстановления синусового ритма с помощью сердечного гликозида Дигоксина и антагониста кальция Верапамила. Отмечается, что эффект от них незначительно лучше, чем у пациентов из контрольной группы, принимавших плацебо.
Электрическая кардиоверсия
 Основным показанием к электрокардиоверсии является неэффективность медикаментозной нормализации частоты желудочкового ритма на фоне нестабильной гемодинамики. Для пожилых людей дефибрилляция — это всегда экстренная и чрезвычайная мера, увеличивающая вероятность осложнений:
Основным показанием к электрокардиоверсии является неэффективность медикаментозной нормализации частоты желудочкового ритма на фоне нестабильной гемодинамики. Для пожилых людей дефибрилляция — это всегда экстренная и чрезвычайная мера, увеличивающая вероятность осложнений:
- тромбоэмболия (частота возникновения — 1-2%);
- длительная остановка водителя ритма;
- желудочковая фибрилляция;
- осложнения от общей анестезии.
Кроме того, пожилым людям редко проводят электрокардиоверсию, так как удерживать синусовый ритм на длительном отрезке времени очень часто бывает невозможно.
Методы терапии
Лечение мерцательной аритмии у пожилых людей проводится консервативным или оперативным путем в зависимости от типа патологии. Чаще всего у таких пациентов заболевание протекает в хронической форме, поэтому используется поддерживающая терапия для контроля над сокращениями сердца.

В соответствии типа мерцательной аритмии, а так же индивидуальных особенностей организма только врач может назначить действенный метод лечения
Прием медикаментов и гимнастика
Для лечения мерцательной аритмии используют следующие препараты:
- Лекарства, нормализующие ритм сердца.
- Средства для нормализации артериального давления. Это могут быть адреноблокаторы и сердечные гликозиды.
- Антикоагулянты для предупреждения развития тромбообразования.
Дозировку и режим приема медикаментов определяет лечащий доктор. Предписаниям медика нужно следовать беспрекословно, чтобы не заработать еще больше проблем с работой сердца и иных внутренних органов.
Оперативное вмешательство
Лечение аритмии у пожилых людей путем операции может осуществляться двумя способами. К ним относится следующее:
- Абляция, суть которой заключается в уничтожении клеток, вызывающих аритмию, путем прижигания.
- Установка кардиостимулятора, если приступы наблюдаются слишком часто и сильно снижают качество жизни пациента.
После операции требуется регулярно проходить обследование и соблюдать рекомендации лечащего врача.
Позднее обращение к врачу с мерцательной аритмией влечет за собой оперативное вмешательство
Народная медицина
Нетрадиционные методы не помогают полностью нормализовать состояние пациентов, но они в сочетании с медикаментами дают хороший результат, ускоряют достижение нужного эффекта.
Благотворно влияют на работу сердца следующие народные средства:
- Сделать смесь из равного количества боярышника, шиповника и пустырника – по одной чайной ложечке. Залить травяной сбор половиной литра кипятка. Закрыть крышкой, дать настояться в течение ночи. На следующий день выпить настой за 3 приема до еды. Дозировка – четверть стакана.
- Одну столовую ложку смеси из одинакового количества боярышника и пустырника, залить 300 мл кипятка, оставить на ночь. Принять полученное средство за 3 раза, разделив на равные порции.
- Заполнить четверть посуды объемом 500 мл измельченными ягодами боярышника, залить полностью водкой, дать настояться в течение 20 дней. Затем процедить и пить трижды в сутки по одной большой ложке.
Перед применением нетрадиционных методов следует обязательно проконсультироваться с доктором.

Комплексное лечение мерцательной аритмии народной медициной и медикаментами дает наиболее положительную динамику
Диета
Пациентам требуется изменить свой рацион питания. Из меню следует исключить все продукты, которые способствуют повышению плохого холестерина в организме и приносят вред здоровью.
- Кофе.
- Жирные блюда.
- Жареная пища.
- Сладкие газированные напитки.
- Фастфуд.
- Копчености.
- Колбасы.
- Мучные изделия.
- Консервы.
Пациентам нужно кушать овощи, фрукты, орехи, ягоды, зелень, сухофрукты. Не обойтись и без мяса, но оно должно быть не жирным.
Изменение образа жизни
Чтобы избавиться от приступов аритмии нужно не только принимать медикаменты, но и следить за своим образом жизни. Доктора советуют следующее:
- Отказаться от курения.
- Не употреблять спиртные напитки.
- Соблюдать режим дня.
- Заниматься умеренными физическими нагрузками.
- Избегать стрессовых ситуаций.
Таким образом, мерцательная аритмия – частый спутник пожилых людей. Чтобы она не мешала жить полноценно, пациентам необходимо соблюдать все рекомендации докторов.
Симптомы появления аритмии в пожилом возрасте
За долгую жизнь на наш организм воздействует большое количество негативных факторов – это и неправильное питание, и неумеренные (или, напротив, недостаточные) физические нагрузки, и лекарственные препараты. Все это может длительные годы не проявляться буквально никак. Но с возрастом усталость, токсины и прочие негативные факторы накапливаются, образуя значительные риски для появления ФП.
Какая симптоматика может вас насторожить, в первую очередь:
Если вы (или ваши престарелые родственники) пережили одно из трех состояний (сердечно-сосудистых расстройств), то на этой почве велика вероятность возникновения мерцаний предсердий, то есть нужно постоянно наблюдаться у кардиолога.
Кроме того, болезнь может развиться на фоне или после пережитых эндокринных, легочных заболеваний, а также связанных с обменной и нервной системой.
Более подробно поговорим про распространенные патологии, которые приводят к аритмии.
Гипертония
Второе, более научное название, – артериальная гипертензия. Болезнь заключается в постоянном повышенном давлении более 140 мм.рт.ст. Напоминаем, что нормой является показатель до 129 миллиметров. Заболевание является очень распространенным, им страдают до 40% людей во взрослом возрасте, при этом до 50 лет это преимущественно мужчины, а после полувекового рубежа – женщины. Если пациент подозревает наличие болезни, он может жаловаться на боли в голове, головокружения, отечность возле глаз, а также на увеличенное сердцебиение и боль в области сердца.
Отметим, что при такой симптоматике пожилому человеку оставаться одному в квартире очень рискованно, потому что при головокружениях можно упасть и потерять сознание, потребуется оказать скорую медицинскую помощь. Если вы не можете постоянно заботиться о своих престарелых родителях, бабушках и дедушках, но понимаете необходимость постоянного ухода и присмотра, рекомендуем вариант размещения пожилого родственника в пансионат. Сеть пансионатов «Забота» для пожилых людей предлагает комфортные условия проживания, круглосуточную помощь медперсонала и сиделок, интересный досуг и общение.
Ишемия
Ишемическая болезнь, или ИБС, – это поражение миокарда, которое происходит из-за недостаточного кровоснабжения. Дефицит кровотока приводит к кислородному голоданию тканей. Это приводит к последующим более серьезным изменениям, в том числе к склерозу, некрозу, к дистрофии. Ишемию классифицируют на:
- Внезапную коронарную смерть – остановку сердца.
- Стенокардию.
- Безболевую форму.
- Постинфарктный кардиосклероз и другие типы.
Инфаркт
Его также называют сердечным приступом. По сути, это тоже одна из форм ИБС, во время которого отмирает участок миокарда. Причина та же: нарушение кровообращения в коронарных артериях.
Профилактика тромбов
Возраст старше 65 лет является фактором риска тромбоза при мерцательной аритмии, а после 75 лет риск возрастает еще больше. Говоря о тромбозе, в первую очередь, мы подразумеваем инсульт, восстановление после которого может стать невыполнимой задачей. Поэтому профилактика инсульта при мерцательной аритмии должна быть начата вовремя. И если у молодых для этого должны быть серьезные предпосылки, например: диабет, гипертоническая болезнь, сердечная недостаточность, ИБС и пр., то пожилой пациент попадет в группу риска автоматически. Даже совершенно здоровый во всех других отношениях человек в возрасте старше 65 лет, а тем более 75 лет, скорее всего, будет вынужден принимать пожизненно медикаменты для разжижения крови из группы антикоагулянтов (Варфарин, Ксарелто, Прадкса или Эликвис).
Другая проблема заключается в том, что некоторые из этих лекарств должны использоваться в меньшей дозе у пожилых, ввиду высокого риска кровотечения. Доза всех препаратов, кроме Варфарина, чаще всего, должна быть уменьшена если имеется почечная недостаточность. Стоит отметить, что нарушение функции почек с возрастом встречается часто, а если ее нет, то она может возникнуть внезапно, например на фоне инфекции
Важно не упустить момент, для этот периодически необходимо контролировать уровня креатинина в крови
С возрастом растет не только риск тромбоза, но и риск кровотечений, особенно из желудочно-кишечного тракта и связанных с травмами. Пожилые пациенты склонны к тому и другому. Риски «вред-польза» должны быть взвешены очень тщательно перед начало лечения антикоагулянтами.
Иногда выясняется, что препараты для разжижения могу быть вообще противопоказаны. Таким образом оставшись без прикрытия больные сильно рискуют. Но порой с этим фактом приходиться смириться, так как лечение, которое неизбежно закончится смертельным кровотечением не является оправданны даже во благо спасения от инсульта. Иногда решением, в подобных ситуациях, может стать малокровное вмешательство (WATCHMAN), заключающееся в имплантации специальной сетки в ушко левого предсердия, которая будет препятствовать миграции тромбов. Это избавляет от необходимости принимать препарат для разжижения крови при мерцательной аритмии. Но результаты этого метода лечения далеки от идеала и совершенно не сопоставимы с лечением антикоагулянтами.
Профилактика тромбов
Возраст старше 65 лет является фактором риска тромбоза при мерцательной аритмии, а после 75 лет риск возрастает еще больше. Говоря о тромбозе, в первую очередь, мы подразумеваем инсульт, восстановление после которого может стать невыполнимой задачей. Поэтому профилактика инсульта при мерцательной аритмии должна быть начата вовремя. И если у молодых для этого должны быть серьезные предпосылки, например: диабет, гипертоническая болезнь, сердечная недостаточность, ИБС и пр., то пожилой пациент попадет в группу риска автоматически. Даже совершенно здоровый во всех других отношениях человек в возрасте старше 65 лет, а тем более 75 лет, скорее всего, будет вынужден принимать пожизненно медикаменты для разжижения крови из группы антикоагулянтов (Варфарин, Ксарелто, Прадкса или Эликвис).
Другая проблема заключается в том, что некоторые из этих лекарств должны использоваться в меньшей дозе у пожилых, ввиду высокого риска кровотечения. Доза всех препаратов, кроме Варфарина, чаще всего, должна быть уменьшена если имеется почечная недостаточность. Стоит отметить, что нарушение функции почек с возрастом встречается часто, а если ее нет, то она может возникнуть внезапно, например на фоне инфекции
Важно не упустить момент, для этот периодически необходимо контролировать уровня креатинина в крови
С возрастом растет не только риск тромбоза, но и риск кровотечений, особенно из желудочно-кишечного тракта и связанных с травмами. Пожилые пациенты склонны к тому и другому. Риски «вред-польза» должны быть взвешены очень тщательно перед начало лечения антикоагулянтами.
Иногда выясняется, что препараты для разжижения могу быть вообще противопоказаны. Таким образом оставшись без прикрытия больные сильно рискуют. Но порой с этим фактом приходиться смириться, так как лечение, которое неизбежно закончится смертельным кровотечением не является оправданны даже во благо спасения от инсульта. Иногда решением, в подобных ситуациях, может стать малокровное вмешательство (WATCHMAN), заключающееся в имплантации специальной сетки в ушко левого предсердия, которая будет препятствовать миграции тромбов. Это избавляет от необходимости принимать препарат для разжижения крови при мерцательной аритмии. Но результаты этого метода лечения далеки от идеала и совершенно не сопоставимы с лечением антикоагулянтами.
Хирургическое лечение мерцательной аритмии у пожилых людей
Показания к хирургическому лечению
 Хирургическое лечение показано при неэффективности комплексной медикаментозной терапии, направленной на урежение сердечного ритма при помощи бета-блокаторов и на восстановление синусового ритма при помощи антиаритмических средств.
Хирургическое лечение показано при неэффективности комплексной медикаментозной терапии, направленной на урежение сердечного ритма при помощи бета-блокаторов и на восстановление синусового ритма при помощи антиаритмических средств.
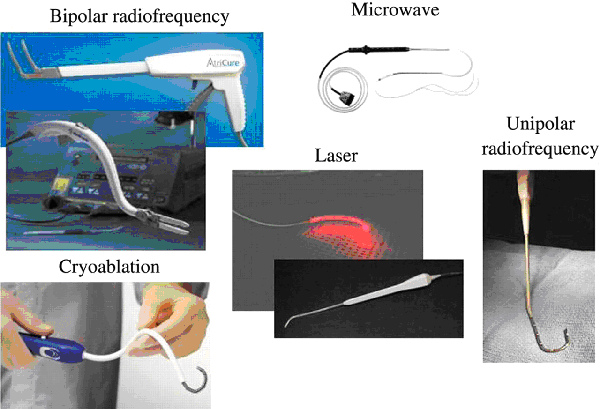
Сохранение симптомов фибрилляции, а также частые рецидивы сложнокупирующихся пароксизмов в совокупности с другими правильно соотнесенными факторами, могут говорить о целесообразности проведения радиочастотной аблации (РЧА).
Виды и содержание операций
Методика РЧА при фибрилляции предсердий может быть реализована в 2 вариантах:
- радиочастотное прижигание в левом предсердии;
- радиочастотная деструкция атриовентрикулярного узла с последующей имплантацией водителя ритма (кардиостимулятора).
В рекомендациях Европейского общества кардиологов отмечается, что разрушение атриовентрикулярного узла целесообразно проводить после того, как РЧА-манипуляция в левом предсердии (или серия таких манипуляций) не позволила достигнуть положительных результатов.
Следует подчеркнуть, что эффективность прижигания в левом предсердии не является абсолютной, т.е. почти никогда не устраняет пароксизмы совсем. Однако эта процедура позволяет: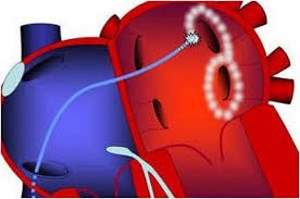
- снизить частоту возникновения пароксизмов;
- сделать симптомы менее выраженными;
- уменьшить длительность приступов на фоне антиаритмической лекарственной кардиоверсии;
- создать условия для более легкого купирования приступов.
Тем не менее, манипуляции на левом предсердии достаточно сложны, а с учетом того, что 100% положительного результата не достигается, к тому же в большинстве случае требуется серия таких аблаций через определенные промежутки времени, доктора часто пренебрегают этим методом, считая его малоэффективным и рискованным для пациента.
В свою очередь, РЧ-деструкция атриовентрикулярного узла и установка кардиостимулятора гарантируют полное избавление от фибрилляции предсердий. Разрушение узла проводящей системы сердца является необратимой манипуляцией. После ее проведения сердце не сможет сокращаться без имплантированного устройства.
Возраст пациента для проведения обоих видов аблации условно ограничивается 80 годами (данные по европейским клиникам).
Способы диагностики
Диагностика аритмии начинается с опроса пациента. Первичный анамнез собирает терапевт или кардиолог. Для исключения заболеваний щитовидной железы консультируются с эндокринологом, проводят УЗИ щитовидки.

Если подозреваются патологии других систем, которые могут вызывать сбои в работе сердца, рекомендуют посетить профильных врачей.
Для диагностики аритмии у пожилых людей назначают:
-
электрокардиограмму (ЭКГ) – выявляет только постоянные аритмии, т.к. записывает биение сердца пару минут;
-
суточное мониторирование ЭКГ – применяется для аритмий, возникающих время от времени;
-
Эхо-кардиограмму и стресс Эхо-кардиограмму – инвазивные (хирургические) методы: к сердцу подводят электроды, которые отмечают частоту, интенсивность и время сокращения сердечной мышцы;
-
тилт-тест – имитирует условия, при которых возникает аритмия, пациента укладывают на специальный стол в горизонтальном положении, замеряют пульс и давление, после вводят лекарство и наклоняют поверхность на 60-80 градусов, изменения фиксируют.
Дополнительно проводят тесты с нагрузкой – физической (приседания, ходьба) или фармакологической («Дипиридомол», «Изопротеринол»). Такие исследования выявляют связь между появлением аритмии и кардионагрузками.
Только после установления типа аритмии, причин ее возникновения и степени тяжести заболевания назначают лечение. Оно может быть медикаментозно-симптоматическим или кардиохирургическим.

Анализ факторов, влияющих на жизнь больного
Длительность жизни больного напрямую зависит от того, какие факторы спровоцировали заболевание:
- Если причины сердечные (гипертония, порок сердца, миокардит, опухоли), риск летального исхода существенно увеличивается. Эти заболевания сокращают срок длительности жизни от 5 до 10 лет.
- При несердечных причинах (вредные привычки, неправильное питание, стрессы, нагрузки и инфекции) высока вероятность, что с ликвидацией провоцирующих факторов сердечный ритм начнет приходить в норму, его можно регулировать лекарствами. Щадящий режим и соблюдение рекомендаций позволяют продлить жизнь от 10 до 15 лет.
Риск летального исхода возрастает при неправильном или несвоевременном диагнозе!
Лечение постоянной формы мерцательной аритмии в стационаре
При лечении постоянной мерцательной аритмии врач назначает пациенту препараты из группы бета-адреноблокаторов. Прием этих медикаментов позволяет сократить риски возникновения фибрилляции предсердий.
Лечение постоянной формы мерцательной аритмии также проводится методом применения соли калия с целью устранения приступа и предупреждения его повторного возникновения. В период пребывания пациента в стационаре медицинский персонал ведет контроль над уровнем артериального давления и следит за кардиограммой пациента.
Лечение мерцательной аритмии тахисистолической формы и связанных с ней отеков проводится с целью снижения частоты сердечного ритма или восстановления синусового ритма. При таком диагнозе кардиологи своим пациентам назначают гликозиды – дигоксин, изоланид, в индивидуально подобранной дозировке.
Прием этих медикаментов осуществляется в сочетании с препаратами калия – панангином, оротатом калия. В качестве противоаритмического средства может использоваться хинидин.
Виды аритмий, представляющих наибольшую опасность в пожилом возрасте
Выделяют несколько видов аритмий, которые представляют особую опасность для пациентов преклонного возраста. К ним необходимо отнести:
- аритмии, вызывающие тяжелые нарушения центрального или периферического кровообращения (фибрилляции желудочков);
- аритмии, которые могут вызвать развитие острой сердечной недостаточности и кардиосклеротические изменения (желудочковая тахикардия, тахисистолическое мерцание или трепетание предсердий);
- аритмии, которые сопровождаются приступами стенокардии либо другими проявлениями острой коронарной недостаточности.
Фибрилляции предсердий особенно опасны в пожилом возрасте, так как повышают риск формирования тромбов. Тромбозы часто становятся причиной инфарктов и инсультов, а также тромбоэмболии легочной артерии. Такие патологии способны вызвать остановку сердца.
Симптомы и методы диагностики

На ранних стадиях аритмию обнаруживают только в ходе врачебного обследования, так как выраженных проявлений ещё нет. Значительные нарушения сердечного ритма проявляются такими симптомами:
- частые выраженные головокружения;
- хроническая слабость;
- периодические приступы тошноты;
- эпизодические боли в области сердца;
- краткосрочное предобморочное состояние после эмоционального всплеска или резкого изменения положения тела;
- потливость;
- холодность рук и ног;
- чувство нехватки воздуха;
- периодическое ощущение подёргивания сердца после нагрузки;
- эпизодические приступы панического страха, для которых нет видимых причин.
При возникновении подозрений на наличие аритмии у пожилого человека ему требуется проведение обследования. Для этого применяются несколько диагностических методов, основными из которых являются:
- УЗИ сердечной мышцы с проведением допплерографии (определения уровня кровообращения);
- электрокардиограмма;
- рентген грудной области;
- МРТ;
- определение частоты пульса и прослушивание сердечной мышцы.
При необходимости врач может назначать дополнительные диагностические мероприятия, которые помогут не только уточнить диагноз, а и назначить наиболее эффективное лечение для конкретного пациента.

Профилактические меры
Успех лечения заболевания зависит не только от медикаментов, но и от готовности пациента соблюдать все рекомендации врача. В старшем возрасте лучшее лечение — это профилактика. Следует отказаться от курения и употребления алкоголя, удерживать вес в пределах нормы, часто гулять на свежем воздухе, беречься от простудных заболеваний, избегать эмоциональных, физических и умственных перенапряжений, регулярно посещать лечащего врача и не заниматься самолечением.
https://youtube.com/watch?v=FdSiowK13cU
Мерцание предсердий – это одно из проявлений нарушений в ритме сердца. Доля данного диагноза составляет около 30% от общего количества патологий сосудистой системы, обнаруживают его обычно в зрелом возрасте. После 60 лет частота развития заболевания возрастает в 6 раз, а лечение мерцательной аритмии у пожилых людей имеет некоторые особенности.