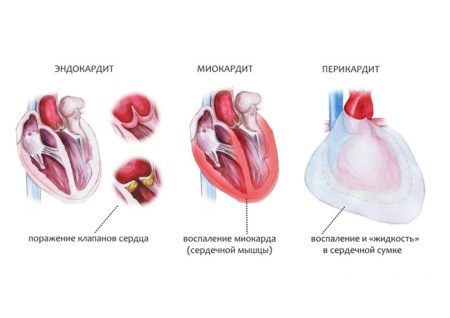
Искусственное сердце человека
Содержание:
- Выращивание органа на каркасе
- В Центре сердечно-сосудистой хирургии имени Бакулева в Москве идет сложнейшая операция, от успеха которой зависят несколько направлений отечественной медицины.
- Кардиопротезы
- 9 рецептов здоровья от Николая Амосова
- Модели Править
- Кардиостимулятор при болезнях сердца
- Объединение соперников
- Биопечать одного клапана…
- Флаг первенства
- Как оказать первую помощь?
- Как сделать искусственное дыхание?
- Что такое искусственное сердце
- Палеонтология
- Еще редакция Сlutch cоветует прочитать:
- …или биопечать всего сердца: фантастика или реальность?
- Риски при установке искусственного сердца
- Последствия протезирования
Выращивание органа на каркасе
Вы, наверняка, видели фото мыши с человеческим ухом на спине. Этот эксперимент провели в 90-х годах 20-го века, используя мышь в качестве каркаса для создания органа. Дело в том, что выращивать живое легче на чем-то живом. Эта идея легла в основу выращивания органа на биологической матрице или каркасе с нуля. Метод биологически активного импланта стал перспективным, а главное получить «запчасть» таким способом можно быстрее, чем печатать орган слой за слоем на биопринтере.
Биоактивный имплант состоит из следующих компонентов:
- стволовые клетки;
- полимерная матрица;
- дополнительные вещества, создающие благоприятную среду для роста клеток.
Каркас должен полностью совпадать с формой создаваемого органа, чтобы клетки «знали», какие очертания принять. Матрицу или каркас делают из тканей животных. Чтобы не возникло отторжения, ее тщательно очищают от всех белковых веществ, способных вызвать иммунную реакцию. Каркас заполняют клетками, взятыми у человека, которому нужен новый орган, и помещают всю заготовку в биореактор. Там орган держат несколько недель или месяцев при привычной для него температуре и среде до полной готовности.
Энтони Атала, директор института регенеративной медицины «Уэйк Форест», уже создал на каркасе следующие органы:
- мочевой пузырь;
- вагину;
- мочеиспускательный канал;
- пенис.
Эти органы в биореакторе обрели полноценную сосудистую сеть. После пересадки они прекрасно прижились. Не было зафиксировано случаев отторжения, при этом половые органы были полностью функциональными и позволяли вести человеку полноценную половую жизнь. Другими учеными были созданы сердечные клапаны, трахея, мышцы, кости и хрящи.
В Центре сердечно-сосудистой хирургии имени Бакулева в Москве идет сложнейшая операция, от успеха которой зависят несколько направлений отечественной медицины.
В Центре сердечно-сосудистой хирургии имени Бакулева в Москве идет сложнейшая операция, от успеха которой зависят несколько направлений отечественной медицины.
Впервые в России пациентке пересаживают искусственное сердце полностью. Оно будет поддерживать ее жизнь до тех пор, пока не найдется подходящий донор. У нас в стране подобных операций еще не проводили.
Совсем недавно подобное казалось просто фантастикой, но теперь это изобретение стало реальностью. Оно может дать надежду на выздоровление десяткам тяжело больных.
Из центра хирургии корреспондент НТВ Николай Захаров.
Для 60-летней Татьяны биение искусственного сердца единственная возможность жить, потому что ее собственное почти три года не работает. По непонятной врачам причине сердце женщины увеличилось, стало дряблым и не качает кровь. А из-за недостатка кислорода Татьяна постоянно задыхается, не может есть, спать, не встает с кровати. В интервью она просила не показывать ее лицо.
Татьяна, пациентка: «К сожалению, терапия не помогает, понимаете? Поэтому я согласна. Я согласна, меня не пугает эта маленькая „хрюкалка“, которая будет со мной. Но это же временно, правда? Ведь нужно как-то это с юмором принимать, правильно ведь? Ну, не обязательно же так прям серьезно.
Ну, поживем. Самое главное, что я могу двигаться. Я могу что-то делать дома, я могу выйти с коляской во двор. Лучше же будет, мне будет лучше, я надеюсь на это. Я уверена в этом, уверена. Просто уверена».
К этой операции в Центре имени Бакулева готовились почти год. Академик Лео Бокерия ездил на стажировку в США и сначала имплантировал протезы сердец свиньям.
Лео Бокерия, директор Научного центра сердечно-сосудистой хирургии им. А. Н. Бакулева, академик РАМН: «Принципиально мы начинаем использовать совершенно новый тип вспомогательного кровообращения, то есть фактически это механическое сердце. В отличие от насоса здесь уже убирается все, кроме части предсердия».
Фраза «Вместо сердца пламенный мотор» в данном случае не просто фигуральное выражение. Искусственный аппарат действительно ставят вместо живого органа. Если подобные операции в России проводились и раньше, то тогда пациентам вживляли часть сердца, например, желудочек. Либо присоединяли аппарат к работающему органу, а тот помогал ему биться.
Но чтобы вместо родного биологического сердца поставили механическое устройство такое в России впервые. За сегодняшнюю операцию Татьяна сменит три сердца: собственное, систему искусственного кровообращения, которая поддерживает жизнь, когда орган уже ампутировали, и сам имплантант.
Протез сердца это насос в теле пациентки. Наружу будут выходить только провода. И чтобы все работало, Татьяна вынуждена будет постоянно катать с собой маленький чемоданчик. Там вся электроника и аккумуляторы. Каждый из них может работать без подзарядки максимум 12 часов. Это искусственное сердце привезли из Америки.
Стивен Лендфорд, кардиолог: «Это система обеспечения искусственного сердца. А само сердце представляет из себя аппарат, который наполняет воздухом диафрагму, таким образом сердце начинает качать кровь абсолютно как натуральное. Система разработана много лет назад, но это сейчас самая современная технология».
Искусственное сердце поставят именно Татьяне, потому что из 45 человек, ожидающих операции в Бакулевском центре, у нее самое тяжелое состояние. С этим аппаратом женщина может жить до 6 лет, но врачи рассчитывают, что искусственный пульс у пациентки будет биться гораздо меньше, а донора для пересадки живого сердца подберут месяца через 34.
С одной стороны, протез дает шанс на жизнь, а с другой ставит ее по необходимости, потому что найти донорское сердце очень трудно.
Константин Шаталов, профессор, хирург: «В США, на которые мы постоянно уповаем и постоянно ссылаемся, ежегодно выполняется три тысячи операций трансплантации сердца. В нашей стране за 25 лет, то есть с того момента, когда была выполнена первая операция трансплантации, выполнено не многим более 270 операций».
Операция должна закончиться ближе к вечеру. Если все пройдет успешно, через неделю Татьяна сможет сама ходить. А примерно через месяц ее могут выписать.
Новости СМИ2
Кардиопротезы
Мечта любого кардиохирурга – иметь готовый протез сердца, чтобы в случае необходимости раз и навсегда заменить больное сердце и надолго продлить жизнь человека. Однако мечта эта пока остается только мечтой. Как долго она останется таковой неизвестно.
«AbioCor»
Время от времени появляются обнадеживающие новости из медицинских научно-исследовательских центров. Одно время большие надежды связывались с аппаратом «AbioCor». Устройство находилось полностью в теле больного. Имелся внутренний аккумулятор, который подзаряжался от источника электроэнергии через кожу. Первоначально аппарат мог имплантироваться только мужчинам, поскольку предъявлялись специфические требования по росту и весу пациента.
Аппарат устанавливался только тем людям, которые без трансплантации сердца должны были умереть в течение двух недель. Срок службы аппарата был определен в полтора года. Один из пациентов с таким аппаратом прожил 17 месяцев. Срок жизни других оказался короче.
В 2007 году компания приступила к разработке «AbioCor II». Его могли носить в себе и женщины, так как вес аппарата снижался на треть. Предполагалось, что усовершенствованное устройство сможет служить пять лет. Однако надеждам не суждено было сбыться. В 2015 году компания отказалась от проекта.
Сердце из силикона
В 2017 году швейцарские ученые создали силиконовое сердце, полностью имитирующее настоящий орган. Он обладает целым рядом преимуществ перед механическими аналогами, но длительность его работы пока оставляет желать лучшего. Такое сердце выдерживает 30-45 минут работы, а потом материал начинает деформироваться.
А вот частичное протезирование в современной кардиохирургии распространено широко. Хирурги с успехом пересаживают донорские сердца, меняют клапаны, крупные сосуды и т.д.
9 рецептов здоровья от Николая Амосова
- В большинстве болезней виноваты не природа и не общество, а только сам человек. Чаще всего он болеет от лени и жадности, но иногда и от неразумности.
- Не надейтесь на медицину. Она неплохо лечит многие болезни, но не может сделать человека здоровым… Больше того, бойтесь попасть в плен к врачам! Порой они склонны преувеличивать слабости человека и могущество своей науки, создают у людей мнимые болезни и выдают векселя, которые не могут оплатить.
- Чтобы стать здоровым, нужны собственные усилия, постоянные и значительные. Заменить их ничем нельзя. Человек, к счастью, столь совершенен, что вернуть здоровье можно почти всегда. Необходимые усилия возрастают по мере старения человека и углубления болезней.
- Величина любых усилий определяется стимулами, стимулы — значимостью цели, временем и вероятностью ее достижения. И очень жаль, но еще и характером. К сожалению, здоровье, как важная цель, встает перед человеком, когда смерть становится близкой реальностью.
- Для здоровья одинаково необходимы четыре условия: физические нагрузки, ограничение в питании, закаливание, время отдыха и умение отдыхать. И еще пятое — счастливая жизнь! К сожалению, без первых четырех она здоровья не обеспечивает.
- Природа милостива: достаточно 20-30 мин физкультуры в день, но такой, чтобы задохнуться, вспотеть и чтобы пульс участился вдвое. Если это время удвоить, то будет вообще отлично.
- Нужно ограничивать себя в пище. Поддерживайте вес как минимум в соотношении рост в сантиметрах минус 100.
- Умение расслабляться — наука, но к ней нужен еще и характер. Если бы он был!
- Говорят, что здоровье — счастье уже само по себе. Это неверно. К здоровью так легко привыкнуть и перестать его замечать. Однако оно помогает добиться счастья в семье и работе. Помогает, но не определяет. Правда, болезнь — уж точно несчастье.
Недавно стало известно, что про жизнь талантливейшего хирурга снимут документальный фильм – «Амосов: столетие». Журналисты уже получили доступ к уникальным материалам, среди которых кадры и записи воспоминаний самого старшего пациента Амосова, который сейчас проживает на территории Украины.
Модели Править
Искусственные сердца, которые пациенты в настоящее время носят, требуют таскать тяжёлый аккумулятор, без которого не будет работать насос. Например, мужчина, носивший искусственное сердце в течение года был с тяжелыми батареями в в рюкзаке. Но ученые из Университета Райза предложили подавать энергию на искусственное сердце без батарей — носить на ноге аккумулятор. Разумеется, есть и дополнительные батареии для того, чтобы их можно было носить, когда вы лежите
Ранний этап развития Править
Первое искусственное сердце сделал советский ученый Владимир Демихов в 1937 году. Сердце было пересажен собаке.
2 июля 1952 года 41-летний Генри Опитек, страдающий одышкой, сделал медицинскую историю в больнице Харперского университета в государственном университете Уэйна в Мичигане. Сердечная машина Dodrill-GMR , считающаяся первым операционным механическим сердцем, успешно использовалась при выполнении операции на сердце.
Лес Дьюи Додрилл , тесно сотрудничая с Мэтью Дадли, использовал машину в 1952 году, чтобы обходить левый желудочек Генри Опитек в течение 50 минут, пока он открыл левое предсердие пациента и работал над ремонтом митрального клапана. В послеоперационном докладе Додрила он отмечает: «Насколько нам известно, это первый случай выживания пациента, когда механический сердечный механизм использовался, чтобы взять на себя полную функцию организма, поддерживая кровоснабжение тела, в то время как сердце был открыто и работало».
Abiocor Править
Имплантируемое искусственное сердце AbioCor компании Abiomed получило одобрение от американского управления по контролю над пищевыми продуктами и медикаментами (FDA).
Искусственное сердце abiocor
Это первое в мире полностью вживляемое постоянное искусственное сердце(на момент 2006 года) проходило испытания на пациентах-добровольцах в течение нескольких лет. Теперь его имплантация должна принять более массовый характер. Потенциально речь идёт о сотнях, а, быть может, тысячах человек.
В августе 2012 года ключевой исследователь и разработчик AbioCor Дэвид Ледерман умер от рака поджелудочной железы.
Компания также планирует улучшить AbioCor во второй версией. Ожидается, что он продлится пять лет, что более чем в три раза превышает ожидаемую продолжительность жизни AbioCor. Компания заявила, что она будет на 30 процентов меньше оригинальной модели, и ее можно было бы внедрить в мужчин и женщин более низкого роста. Были запланированы дополнительные модификации, чтобы снизить риск развития инсульта у пациента, что было связано с FDA
Carmat bioprosthetic heart Править
27 октября 2008 года французский профессор и ведущий специалист по пересадке сердца Ален Ф. Карпентье объявил, что полностью искусственное искусственное сердце будет готово к клиническому испытанию к 2011 году и альтернативной трансплантации в 2013 году. Оно было разработано и будет производиться им, биомедицинским фирма CARMAT SA , и венчурная компания Truffle Capital. Прототип использовал встроенные электронные датчики и был изготовлен из химически обработанных тканей животных, называемых «биоматериалами», или «псевдокожа» биосинтетических, микропористых материалов.
Согласно пресс-релизу Carmat от 20 декабря 2013 года, первая имплантация его искусственного сердца у 75-летнего пациента была проведена 18 декабря 2013 года группой европейских больниц Жоржа Помпиду в Париже (Франция). Пациент умер через 75 дней после операции.
В конструкции Carmat каждая из двух камер разделена мембраной, которая удерживает гидравлическую жидкость с одной стороны.Моторизованный насос перемещает гидравлическую жидкость в камеры и из нее, и эта жидкость заставляет мембрану двигаться; кровь течет через другую сторону каждой мембраны. Обращенная к крови сторона мембраны сделана из ткани, полученной из мешка, который окружает сердце коровы, чтобы сделать устройство более биосовместимым. Устройство Carmat также использует клапаны из ткани сердца коровы и имеет датчики для обнаружения повышенного давления внутри устройства. Эта информация отправляется во внутреннюю систему управления, которая может регулировать скорость потока в ответ на повышенный спрос, например, когда пациент тренируется.
Кардиостимулятор при болезнях сердца

Искусственное сердце в груди — это, конечно, редкость. А вот дефибрилляторы, имплантированные под кожу в области грудной мышцы, давно стали обычным методом лечения опасных для жизни болезней сердца, как аритмии. Электроды от небольшой коробочки весом в 25-30 г идут к сердечной мышце по вене. При обнаружении опасной фибрилляции дефибриллятор посылает электрический импульс, восстанавливающий нормальный синусовый ритм.
Пациенты регулярно, раз в полгода, проходят своего рода диагностику, техосмотр. При этом оценивается и состояние батареи. Скорость расходования заряда индивидуальна и зависит от множества факторов. Кардиостимулятор может работать без подзарядки 7-8 лет, однако на практике замена генератора импульсов проводится раз в 4-6 лет.
Такие импланты используются только в тех случаях, когда сердце способно работать самостоятельно. Это поддерживающий, страховочный вариант, не более того. Если же сердце отказывается работать самостоятельно, то речь идет о пересадке донорского сердца или об искусственном органе. На пересадку шансов немного. В среднем по миру ежегодно лишь один из десяти людей, нуждающихся в пересадке сердца, получает донорский орган. Чаще всего люди выбывают из очереди по причине смерти.
Объединение соперников
США и СССР решили действовать сообща и в 1974 году подписали бумаги о совместных разработках и исследованиях синтетического сердца. Договор подписали в Москве. Этот тандем просуществовал около 20 лет. Возглавил этот проект Валерий Шумаков в 1975 году. Спустя год в Советском Союзе была открыта первая Лаборатория искусственного сердца.

В.Шумаков
Вершиной её работы стала разработка “Герц-02”. Испытания этого нового прибора было проведено спустя 10 лет после создания, в 1985 году. Первым подопытным стало животное, а точнее теленок.
Мнение эксперта
Александр Николаевич Румянцев
Изобретатель, владелец многих патентов, кандидат технических наук, профессор Санкт-Петербургского технического университета.
Он прожил с синтетическим органом более чем две недели. Но по неизвестным причинам, тестирование было остановлено на неопределенный срок. Скорее всего причиной остановки работ стало финансовое положение в стране.
Биопечать одного клапана…
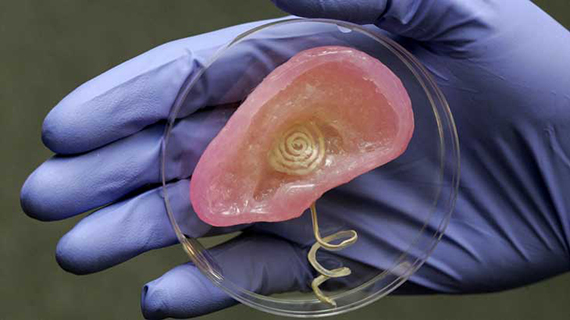
Принципиальная задача, однако, научиться создавать трансплантаты, не прибегая к использованию донорских органов. Исследователи Денверского университета (Колорадо, США) надеются, что они смогут решить эту проблему. Для биопечати они используют сравнительно недорогой 3D принтер BioBot 1. Первым этапом их работы стала печать клапанов сердца.
В настоящее время кардиохирурги вполне успешно используют клапаны из искусственных материалов, но здесь есть одна сложность: для растущего детского сердца такой клапан может быть лишь временным, а вот живой клапан будет расти вместе с сердцем и не потребует очередного хирургического вмешательства.
«Чтобы внедрить аортальный клапан, пациентам обычно делают множество операций. Метод инвазивный, а потому это не лучший подход к решению проблемы. Создавая клапаны биоинженерным способом, мы можем вживить в сердце клапан, который будет расти вместе с ребенком» — говорит доктор Али Азадани, директор Лаборатории сердечной биомеханики Денверского университета.
Исследователи уже начали печатать сердечные клапаны, сформированные на основе магнитно-резонансных и компьютерно-томографических сканов сердца пациента. Сердечный 3D-клапан был напечатан за 22 минуты, но команда пока работает над тем, чтобы он был полностью совместим с живыми тканями. Чтобы соединить клетки тела человека с напечатанным сердечным клапаном, ученым требуется биореактор (камера, в которой создана среда для «дозревания» органов).
Команда исследователей Денверского университета в начале пути, однако они полагают, что разрабатываемая ими биотехнология со временем станет реальной терапией.
Флаг первенства
Мнение эксперта
Исаак Якович Зельдер
Советский астрофизик, физохимик, доктор физико-математических наук, Академик АН СССР, конструктор, инженер. Герой Социалистического труда СССР.
После начала советских разработок, спустя 20 лет, активно начались исследования американских ученых. В. Кольф и Т. Акутсу сумели создать синтетическое сердце из инновационного материала — полихлорвинила.
Изобретение состояло из 2 мешков соединенных в единый корпус. Так же в конструкции было 4 трехстворчатых клапана. Само приспособление работало благодаря пневмоприводу, который располагался снаружи.
Синтетическое сердце
Только в конце 60-х годов 20 века врачей и ученых посетила мысль о том, что синтетическое сердце можно и вполне реально использовать для поддержания человеческой жизни на период поиска доноров. В 1969 году американский хирург Д. Кули провел первую операцию по имплантации сердца после сложной болезни.
Кто продвинулся дальше в трансплантологии?
СССРСША
Пациент прожил 2,5 (суток) с синтетическим органом, но вскоре умер от пневмонии. Это была первая двухфазная операция, которая очень популярна и востребована в наше время.
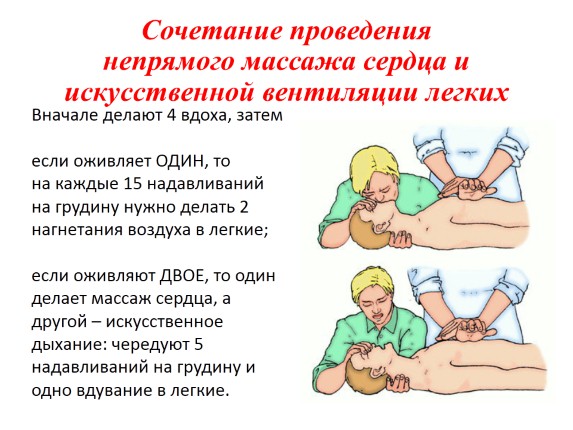
Как оказать первую помощь?
Вот основные шаги, которые необходимо выполнить после вызова скорой помощи (если поставить телефон на громкую связь, оператор может рассказать вам о них):
СЛР только руками.
Положите человека на пол и встаньте на колени рядом с ним. Поместите ладонь правой руки в центр груди человека, а ладонь левой руки положите поверх правой и переплетите пальцы вместе. Расположите свое тело так, чтобы плечи находились прямо над руками. Держа руки прямыми, надавите на грудную клетку руками, используя вес своего тела.
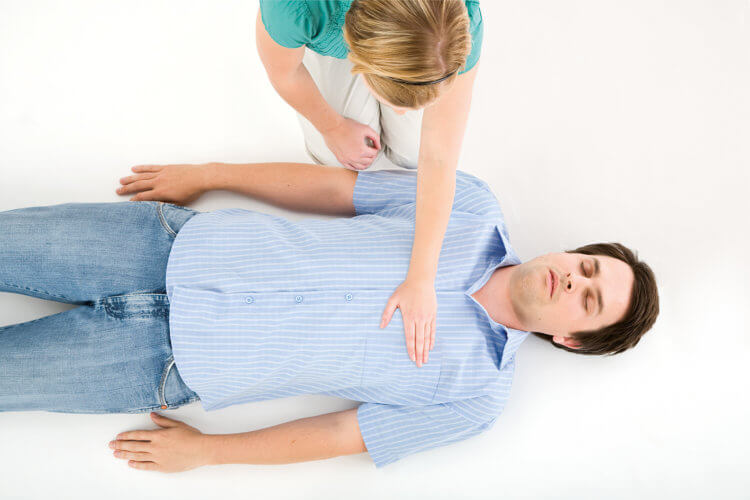
Ладонь нужно положить на грудь пострадавшего
Продолжайте делать искусственное дыхание только руками, пока не прибудет бригада скорой помощи. Если это возможно, попросите другого человека заменить вас через несколько минут, потому что выполнение СЛР может быть утомительным. Небольшой лайфхак: Ритм от 100 до 120 нажатий в минуту это ритм популярных в конце 1970-х годов песен “Stayin’ Alive” и “Crazy In Love».
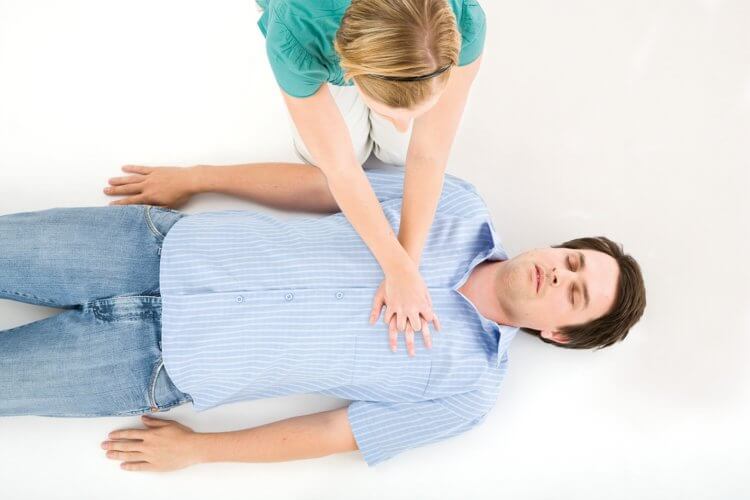
Проводить СЛР нужно на выпрямленных руках
Традиционная СЛР.
Согласно данным американской ассоциации здравоохранения, только около 39% людей с внезапной остановкой сердца, получают первую помощь до того, как прибудет бригада медиков. Тем не менее, традиционная сердечно-легочная реанимация рекомендована в случае остановки сердца у детей, младенцев, жертв утопления, передозировки наркотиков или людей, которые упали в обморок из-за проблем с дыханием.
Как сделать искусственное дыхание?
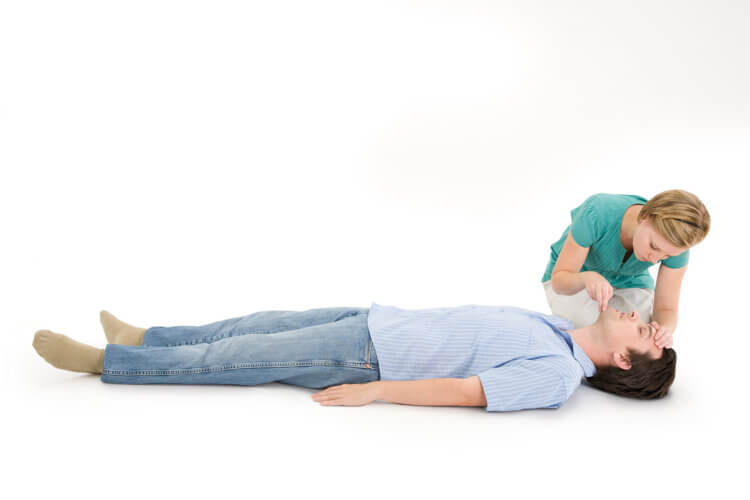
Искуственное дыхание методом рот в рот используют, когда у человека наблюдаются проблемы с дыханием, в том числе удушение
Переместитесь к голове пациента. Наклоните голову и поднимите подбородок, чтобы рот слегка приоткрылся, после чего зажмите ноздри рукой, которая была на лбу, а второй рукой поддерживайте подбородок пациента. Сделайте глубокий вдох и методом “рот в рот” вдувайте воздух, пока не увидите, как поднимается грудь пациента
Затем остановитесь и обратите внимание на грудную клетку – она должна начать опускаться. Повторите описанные выше действия пять или шесть раз
Напоминаю, что СЛР необходимо делать до приезда скорой помощи.
Что такое искусственное сердце
Механизм получил англоязычное название «ТАН». Если аббревиатуру расшифровать и перевести с английского языка, «ТАН» означает «полностью искусственное сердце» («Total Artificial Heart»). Это устройство, которым при трансплантации заменяют желудочки.
Механизмы, способные поддерживать организм человека в жизнеспособном состоянии, делятся на две большие группы:
- Оксигенераторы – аппараты, которые насыщают кровь пациента кислородом.
- Кардиопротезы – имплантанты, которые устанавливаются в организм для его жизнеобеспечения.
Обе группы устройств применяются при затяжных операциях на открытом миокарде и во время ожидания донорского сердца для дальнейшей трансплантации.
Изобрел аппарат, способный гнать кровь по венам человека, доктор Демихов в СССР. В 30-х годах прошлого века врач в качестве эксперимента произвел собаке операцию по замене сердца, установив вместо органа насос. Устройство было связано с двигателем извне. Спустя почти 30 лет в Америке ученые Акутсу и Кольф придумали пластиковое сердце, включающее в себя четыре клапана. Модель аппарата была максимально приближена к настоящему человеческому органу.
Первая успешная замена пораженного органа на искусственный механизм состоялась в 1969 году доктором Кули в США. У его пациента был серьезный диагноз – аневризма левого желудочка. Доктор удалил часть пораженного миокарда. В результате операции самостоятельно поддерживать кровоток организм больного был не способен.
Пересадка сердца представлялась как единственный шанс на сохранение жизни больного. Доктор Кули установил механическое устройство, которое дало возможность отключить пациента от аппарата внешнего кровообращения. Больной жил с искусственным сердцем в груди, в то время как его собственный орган был поврежден. Трансплантант прослужил 64 часа! За этого время доктора смогли найти орган донора. Пациента положили на повторную операцию: искусственный орган заменили на здоровое сердце другого человека. Трансплантация прошла успешно.

Доктор Дентон Кули
По иронии судьбы, крепкое и здоровое сердце донора не спасло пациенту жизнь. Несмотря на успешно проведенную двухэтапную трансплантацию сердечной мышцы, пациент прожил всего два дня. Он умер от пневмонии.
Интересно, что в прошлом веке все дальнейшие попытки создать механическую модель сердечной мышцы не увенчались успехом. Только в 2010 году впервые установили больному механизм. Произошло это в московской клинике. Искусственный орган помог пациенту выжить в ожидании донора.
Механизм устанавливается на предсердия, замещает нижние отделы – желудочки. Рядом с предсердиями функционируют механические клапаны – по аналогии с естественными сердечными клапанами. Они регулируют кровоток, направляют кровь, которая поступает в пораженный орган.
Механическое устройство, устанавливаемое в грудную клетку, обладает довольно крупным размером и внушительным объемом. Оно поместится не в каждую грудную клетку. Нет устройств, которые можно было бы устанавливать детям. Сейчас ведутся разработки искусственного сердца меньшего объема.
Палеонтология
Впервые обнаружены мягкие ткани динозавра
Мэри Швейцер руководила научной группой, которая описала коллаген, выделенный из бедренной кости Tyrannosaurus reх
Молекулярный палеонтолог Университета Северной Каролины Мэри Швейцер в 2005 году в окаменевшей конечности подростка-тираннозавра из Монтаны (возрастом 65 млн лет) обнаружила мягкие ткани. Ранее считалось, что любые белки разложатся максимум за несколько тысяч лет, поэтому никто их в окаменелостях и не искал. После этого мягкие ткани (коллаген) были обнаружены и в других древнейших образцах.
У людей обнаружены гены неандертальцев и «денисовского человека»
Участники международного симпозиума «Переход к верхнему палеолиту в Евразии: культурная динамика и развитие рода Homo» осматривают место раскопок в центральном зале Денисовой пещеры
Homo sapiens
Еще редакция Сlutch cоветует прочитать:
-
Как выглядит фигура Аниты Луценко без фотошопа? Журналистам Clutch попался эксклюзивный случайный кадр.
-
Вера Брежнева после развода с Меладзе сыграла свадьбу с другим. Певица сказала: «Он сделал мне предложение. Я согласилась».
- В самом разгаре долгожданого лета мы рассказали, что значит SPF, как защитить кожу от солнца и правильно подобрать крем. Узнавай много нового и участвуй в конкурсе с ценными призами!
-
Сладкие моменты дома: звезды Instagram признались, что Nutella – любимый десерт как детей, так и взрослых.
- Солнечное утро в кругу семьи может начинаться не с кофе, а с десерта Nutella. Шоколадная паста – идеальное дополнение к завтраку.
- Блогеры Украины поделились вкусным блюдом собственного приготовления. А с Nutella – это вообще так просто и легко.
…или биопечать всего сердца: фантастика или реальность?
Если послушать Стюарта Вилльямса, директора Института кардиоваскулярных инноваций (Луисвилль, США), то задача неосуществимой не кажется: «Осмелюсь заметить, один из простейших объектов биопечати – сердце. Это всего лишь насос с трубочками, которые необходимо соединить между собой, – говорит он. – Нужно взять всего два комочка жира, каждый размером с шарик для гольфа – и у вас будет достаточно клеток для того, чтобы воссоздать практически все самые важные кровеносные сосуды сердца».
Некоторые эксперты, впрочем, считают, что, несмотря на всю заманчивость, теория так и останется теорией, ведь важно не просто воспроизвести орган с помощью 3D печати, нужно, чтобы он «созрел» в биореакторе, а затем начал жить и функционировать в человеческом организме, а это задача не из легких. Однако перспектива заменить пришедшее в негодность сердце пациента на здоровое, напечатанное из его собственных клеток, которые сменили свой профиль, столь заманчива, что исследователи разных стран мира упорно работают над ней
Впрочем, целью исследователей является не только сердце, но и печень, почки, и другие органы.
Один из пионеров биопечати — профессор Энтони Атала, директор Института регенеративной медицины Вейк Форест (Новая Каролина). Выше мы говорили о пульсирующей сердечной ткани, впервые выращенной на основе стволовых клеток, а научная группа Аталы весной 2015 года впервые напечатала миниатюрные участки сердечной ткани, способные сокращаться.
Сердечные клетки были получены из индуцированных плюрипотентных стволовых клеток, которые, в свою очередь, стали результатом генной модификации клеток человеческой кожи. Миниатюрный орган, напечатанный на специализированном биопринтере, поместили в среду с температурой, соответствующей температуре человеческого тела. При помощи электрической и химической стимуляции исследователи смогли менять режим сокращения ткани.
Конечно, для создания сердца сокращающейся ткани недостаточно. Нужны еще 4 части: клапаны, коронарные сосуды, сосуды микроциркуляции крови и электросистема. Команде Стюарта Вилльямса из Луисвилльского института кардиоваскулярных инноваций удалось создать небольшую часть сердца с кровеносными сосудами и вживить их «пациенту» — пока что мыши.
Очередная сенсация от команды Энтони Аталы тоже не обошлась без участия мыши: в феврале нынешнего года они напечатали орган, пересадили его животному, и он не только прижился, но и заработал! Орган, правда, попроще сердца: это ухо размером 2,5 см, но оно сформировало хрящевую ткань и кровеносные сосуды, то есть успешно интегрировалось в живой организм.
Научный прорыв стал возможным благодаря новому биопринтеру Института Вейк Форест. Это ITOP (Integrated Tissue and Organ Printing System), или Объединенная система для печати тканей и органов. Главное его преимущество заключается в том, что он может печатать васкуляризированные, то есть обладающие сетью кровеносных сосудов, ткани. Васкуляризированные органоиды после имплантации хорошо приживаются и полностью интегрируются в организм, как это и произошло с ухом.
Риски при установке искусственного сердца
Пересадка искусственного сердца – это сложный процесс, который несет большие риски для пациента. Именно поэтому установка механизма в грудную клетку является крайней мерой и показана тогда, когда больше ничего не может сохранить жизнь человеку.
Несмотря на то, что большинство оперируемых людей идут на поправку после трансплантации, существует большой риск летального исхода во время операции.
Причины осложнений при пересадке искусственного сердца:
- Кровотечение. Трансплантация – очень сложная и длительная операция, риск кровотечения имеется на любом этапе. Даже после хирургического вмешательства не исключен риск кровотечения. Лекарства против тромбоза, принимаемые пациентам, увеличивают возможность кровотечения, потому что благодаря ним кровь становится жиже. Принимать препараты необходимо строго по инструкции, выполняя все предписания врача!
- Тромбы – сгустки крови, образующиеся при контакте с инородным телом, способны заблокировать кровеносные сосуды. Когда кровь контактирует с чем-то инородным, она обычно сворачивается, это становится причиной образования тромбов. Тромбоз – серьезное осложнение. Помимо нарушения состояния, оно способно привести к смерти.
- Занесение инфекции. При установке инородного тела в грудную клетку нельзя исключать возможный риск инфекции. Обычно механическое устройство подключается к внешнему источнику питания через открытое отверстие в брюшной полости. Это увеличивает возможность заражения и быстрого распространения инфекции в организме. Врач может назначить прием противовоспалительных лекарств, чтоб снизить вероятность инфекционного заболевания.
- Неисправности и поломки искусственного сердца. «ТАН» отлично функционирует, его производство и установка в полость человеческого тела производится профессионалами. Однако, как у любого механического прибора, у искусственного сердца тоже бывают сбои в работе. Основной механизм может не справиться с нагрузкой и выйти из строя. Какие-то детали аппарата могут сломаться. Бывает, что насос перестает нормально работать. Такие случаи бывают крайне редко, но исключать риск поломки нельзя.
Искусственное сердце – это настоящий прорыв в медицине, хирургии и кардиологии. Пока что в России и СНГ двухэтапная трансплантация сердечной мышцы проводится не так часто, как это требуется, но непрерывная работа в этом направлении ведется.
Механический аналог сердца не избавляет реципиента от необходимости пересаживать донорский орган. Но раньше пациенты ожидали трансплантации в больнице. Многие из них умирали задолго до того, как был найден подходящий донор. Теперь же больных нет необходимости держать в больничных стенах. Они могут находиться дома и жить своей обычной жизнью, пока ожидают донорский материал. Аккумулятор устройства заряжается от обычной розетки. Зафиксирован случай, когда больной проходил с искусственным сердцем 3 года! Если бы не устройство, он бы не дожил до операции по пересадке ему донорского сердца.
Последствия протезирования
У четверти людей, перенесших замену клапанов, формируется кардиопротезный психопатологический комплекс. Пациент начинает постоянно думать о протезе. Ему кажется, что имплантат может в любую минуту сломаться и поставить его жизнь под угрозу. Страх усиливается ночью, поскольку в это время звук от работы имплантата лучше слышится. Из-за тревоги человек не может заснуть, у него развивается депрессия, появляются мысли о самоубийстве.
Есть ситуации, когда без операций на миокарде не обойтись, например, при наследственных патологиях или травмах. Но значительную часть заболеваний сердечно-сосудистой системы можно избежать, если бережнее относиться к сердцу – не злоупотреблять алкоголем, не курить, не переедать, регулярно выполнять физические упражнения. Профилактические меры просты, но они помогут уберечься и от АИК, и от оперативного вмешательства.
Дополнительную информацию о разработках российских ученых по теме статьи можно узнать из видео: