ОНМК в ВББ: причины, симптомы, реабилитация
Содержание:
- Диагностика
- Симптомы
- Определение патологии
- Хроническая недостаточность мозгового кровообращения
- Причины ВБН
- I60 Субарахноидальное кровоизлияние
- I63 Инфаркт мозга
- Меры по лечению и профилактике ХНМК
- Классификация
- Кровоснабжение мозга
- Классификация цереброваскулярной патологии
- Стадии
- Как обнаружить ХНМК
- Диагностика ЦВБ
Диагностика
Для подтверждения диагноза необходимо проведения ряда диагностических процедур. С одной стороны, это позволяет уточнить наличие основного морфологического субстрата заболевания (очагов ишемии), а также выявить предрасполагающие факторы и степень их проявлений. С другой стороны, дополнительные инструментальные методы обследования могут исключить другую патологию головного мозга, способную проявляться подобным неврологическим дефицитом.
В стандарты диагностики хронической цереброваскулярной недостаточности входят:
- нейровизуализация;
- ангиография;
- ультразвуковое сканирование сосудов головы и шеи;
- суточное мониторирование показателей периферического артериального давления;
- электрокардиаграмма;
- рентгенологическое исследование шейного отдела позвоночника;
- анализ липидного спектра крови;
- коагулограмма;
- гликемический профиль.
Симптомы
Симптомы сосудистой недостаточности – это совокупность признаков, характеризующихся понижением показателей артериального давления, что влечет за собой уменьшение объема крови, текущей по венам и артериям. При этом пациент испытывает головокружение, тошноту, реже развивается рвота. У некоторых больных отмечаются нарушение работы вестибулярного аппарата, онемение конечностей, снижение их чувствительности. К признакам недостаточности сосудов относят быструю утомляемость, утрату трудоспособности, апатию, головные боли, раздражительность.
Признаки острой недостаточности:
Еще почитать:Сердечно-сосудистая недостаточность у детей
- помутнение в глазах;
- учащение сердцебиения, больной ощущает толчки сердца;
- общая слабость;
- бледность дермы;
- затруднение речи, спутанность сознания.
Кроме общих симптомов, при острой недостаточности сосудов могут развиться весьма серьезные осложнения – обморок, коллапс и сосудистый шок.
Обморок
Обморок – это помутнение и потеря сознания, которая продолжается не более 5 минут. Этому состоянию обычно предшествуют симптомы, называемые в медицинской практике предобморочными. К ним относят:
- тошноту;
- рвотные позывы;
- ушной звон;
- резкое потемнение и мушки в глазах;
- увеличение потливости;
- головокружение;
- затруднение дыхания.
Человек теряет сознание, перестает реагировать на окружающих людей, события и звуки. При этом отмечается побледнение кожных покровов, зрачки сильно сужены. На свет они не реагируют, давление понижается, в сердце слышны глухие тоны.
 Обморок – частое осложнение недостаточности сосудов
Обморок – частое осложнение недостаточности сосудов
Важно! Из обморочного состояния человек выходит сам, чаще всего медицинских мероприятий не требуется
Коллапс
Опасное осложнение, во время которого возникает кислородное голодание головного мозга и нарушение его функций – это коллапс. Определить его наступление можно по следующим признакам:
- общая разбитость, подавленность;
- в области губ отмечается синеватый окрас кожи;
- интенсивная потливость;
- дерма и слизистая оболочка рта становится бледной;
- падает температура тела;
- больной впадает в стопор, не реагирует на окружающих людей и события.
Черты лица человека приобретают острые очертания, снижается давление, дыхание становится поверхностным, удары сердца глухие.
Неотложная помощь при острой сердечно-сосудистой недостаточности, сопровождающейся коллапсом, должна быть немедленной. Если в течение часа больного не госпитализировать, возникает угроза развития опасных осложнений и смерти.
Шок
Шок – еще одно осложнение, возникающее у людей, у которых диагностирована острая венозная или артериальная недостаточность. Шоком называют сильное ухудшение состояния, сбои в функционировании центральной нервной и сердечно-сосудистой системы. При этом наблюдаются такие проявления:
- снижение давления ниже отметки 80 мм рт. ст.;
- падение пульса до 20 ударов в минуту;
- отсутствие выделения урины;
- учащение сердечного ритма;
- спутанность сознания, иногда его потеря;
- липкий пот;
- бледность дермы, посинение конечностей.
У пациентов с шоковым состоянием меняется кислотно-щелочной баланс крови. Еще один характерный признак – синдром «белого пятна». Если надавить пальцем на область тыльной поверхности стопы, после нажатия белое пятно на коже сохраняется не менее 3 секунд.
 Шок требует немедленной госпитализации человека с проведением реанимационных мероприятий
Шок требует немедленной госпитализации человека с проведением реанимационных мероприятий
Из такого состояния самостоятельно человек выйти не может, поэтому при развитии шока пациент должен быть немедленно доставлен в больницу. Терапия проводится в реанимации.
Определение патологии
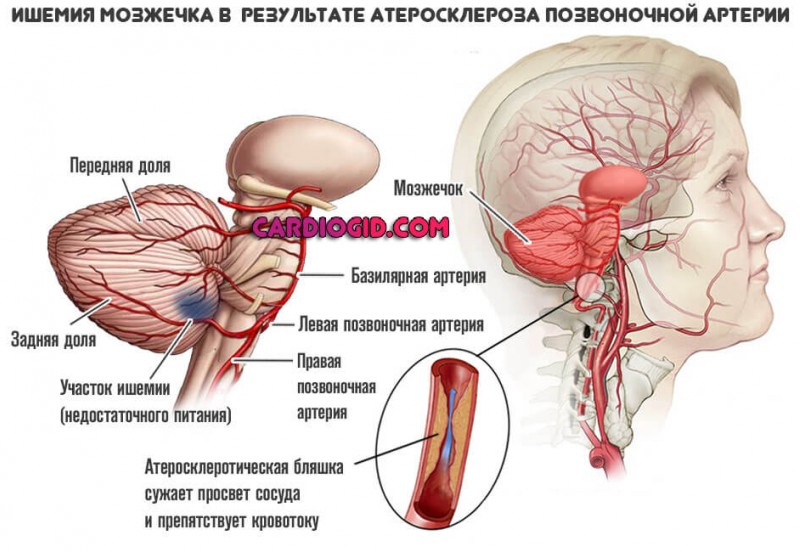
Через позвоночные артерии к тканям головного мозга поступает до 30% от общего объема крови. Вертебробазилярная недостаточность, возникшая у взрослых и пациентов детского возраста, сопровождается неврологической симптоматикой, которая отражает ишемию участков мозга, протекающую в острой форме. После завершения очередной ишемической атаки (ТИА), возможны остаточные проявления произошедших патологических изменений.
Нарушение кровотока в вертебро-базилярном бассейне приводит к ухудшению общего мозгового кровообращения, возникновению очагов ишемического повреждения тканей. Происходят дегенеративные процессы в клетках нервной ткани, спровоцированные гипоксией (кислородным голоданием). На долю вен приходится 85% кровеносной системы головного мозга, что указывает на решающий характер венозного кровотока.
Поражение вен в ВББ приводит к развитию венозной дисциркуляции – нарушению оттока крови из задних отделов головы. У пациента с масштабным поражением элементов сосудистой системы одновременно проявляются признаки венозной дисфункции и ВБН, что затрудняет дифференцирование патологии и определение ведущих симптомов.
Хроническая недостаточность мозгового кровообращения
Головной мозг человека – орган, который работает наиболее интенсивно и требует наибольших затрат энергии. Особенно необходимы ему кислород и глюкоза. Нейрон (нервная клетка) активен постоянно.
Ему каждую секунду нужны молекулы, являющиеся носителями энергии. Если он не получает их, то достаточно быстро погибает. Если кислород совсем прекратит поступать к головному мозгу, то через 5 – 7 минут наступит смерть.
При хронической недостаточности мозгового кровообращения гибель нервных клеток происходит постепенно.
Причины хронической недостаточности мозгового кровообращения
Основные причины хронического нарушения мозгового кровотока:
- Атеросклероз – заболевание, при котором на стенке сосуда растут холестериновые бляшки, постепенно перекрывая его просвет.
- Гипертоническая болезнь. При повышенном артериальном давлении отсутствует адекватное кровоснабжение органов и тканей.
- Повышенная свертываемость крови. При этом в сосудах разных органов, в том числе и головного мозга, образуются тромбы.
- Мерцательная аритмия, пороки сердца. При этих состояниях сердце не способно адекватно обеспечивать приток крови к головному мозгу.
- Заболевания красного костного мозга и других органов кроветворения. В красном костном мозге образуется недостаточное количество эритроцитов, поэтому кровь не может переносить достаточное количество кислорода.
Факторами риска развития хронического нарушения мозгового кровообращения являются: возраст старше 50 лет, избыточная масса тела, наследственная предрасположенность (наличие заболевания у близких родственников).
Симптомы хронического нарушения мозгового кровообращения
Заболевание протекает в три стадии.
На первой стадии хронического нарушения мозгового кровообращения симптомы напоминают хроническую усталость. Больной жалуется на повышенную утомляемость, плохое засыпание по ночам и постоянную сонливость днем, головокружения, головные боли. Он часто забывает о многих мелочах. Человек становится раздражительным, у него быстро меняется настроение.
На второй стадии нарушения памяти нарастают. Человек забывает не только малозначимые, но и важные вещи, в том числе связанные с его профессией. Больной ощущает постоянный шум в ушах, головную боль, головокружение. Он очень плохо усваивает новую информацию, и из-за этого падает его работоспособность. Отмечается неуверенность в себе, высокая раздражительность.
На третьей стадии развивается слабоумие. Память снижена очень сильно. Человек постоянно забывает, чем он занимался и чего хотел несколько минут назад. Выйдя из дома, он не может найти обратную дорогу. Нарушается координация движений, руки постоянно дрожат.
Что можете сделать вы?
Нервные клетки не способны делиться и размножаться. Если нейрон погиб – восстановить его уже никогда не удастся. Возможно лишь восстановление функций в той или иной степени за счет соседних клеток.
Поэтому хроническое нарушение мозгового кровообращения нужно начинать лечить на ранних стадиях. Необходимо обратиться к терапевту или неврологу.
Стоит помнить о том, что сердечнососудистые заболевания занимают первое место среди причин смертности людей старшего возраста.
Что может сделать врач?
При хроническом нарушении мозгового кровообращения назначают обследование:
- Дуплексное сканирование сосудов головного мозга: исследование, которое помогает оценить мозговой кровоток.
- Реовазография – исследование сосудов головного мозга.
- Компьютерная и магнитно-резонансная томография головы.
- Осмотр окулиста: врач оценивает состояние сосудов глазного дна, так как они связаны с сосудами головного мозга и позволяют косвенно судить об их состоянии.
- Анализы крови: общий, биохимический.
- Тесты, позволяющие выявить нарушения интеллекта. Например, сегодня популярна методика MMSE.
Лечение хронического нарушения мозгового кровообращения осуществляется при помощи медикаментозных препаратов. Применяют средства, направленные на улучшение мозгового кровообращения, снижение артериального давления и уровня холестерина в крови, нейропротекторы (защищающие нервные клетки от поражения), ноотропы (улучшающие работу нервных клеток), витамины.
После курса лечения проводят реабилитацию, которая включает лечебную физкультуру, физиотерапию, санаторно-курортное лечение.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Причины ВБН
В качестве причин вертебро-базилярной недостаточности или ВБН в настоящее время рассматривается:
1. Стенозирующее поражение магистральных сосудов, в первую очередь:
• экстракраниального отдела позвоночных• подключичных артерий• безымянных артерий
В большинстве случаев нарушение проходимости этих артерий вызывается атеросклеротическим поражением, при этом наиболее уязвимыми оказываются:
•первый сегмент — от начала артерии до ее входа в костный канал поперечных отростков С5 и С6 позвонков •четвертый сегмент — фрагмент артерии от места прободения твердой мозговой оболочки до слияния с другой позвоночной артерией на границе между мостом и продолговатым мозгом, у области формирования основной артерии
Частое поражение указанных зон обусловлено локальными особенностями геометрии сосудов, предрасполагающими к возникновению участков турбулентного кровотока, повреждению эндотелия.
2. Врожденные особенности строения сосудистого русла:
•аномальное отхождение позвоночных артерий •гипоплазия/аплазия одной из позвоночных артерий •патологическая извитость позвоночных или основной артерий •недостаточное развитие анастомозов на основании мозга, в первую очередь артерий виллизиева круга, ограничивающее возможности коллатерального кровоснабжения в условиях поражения магистральной артерии
3. Микроангиопатия на фоне артериальной гипертензии, сахарного диабета может быть причиной возникновения ВБН (поражение мелких мозговых артерий).
4
Сдавление позвоночных артерий патологически измененными шейными позвонками: при спондилезе, спондилолистезе, значительных размеров остеофитах (последние годы пересмотрели роль компрессионного воздействия на позвоночные артерии в качестве важной причины ВБН, хотя в ряде случаев имеется достаточно выраженная компрессия артерии при поворотах головы, которая помимо снижения кровотока по сосуду может сопровождаться и артерио-артериальными эмболиями). 5
Экстравазальная компрессия подключичной артерии гипертрофированной лестничной мышцей, гиперплазированными поперечными отростками шейных позвонков
5. Экстравазальная компрессия подключичной артерии гипертрофированной лестничной мышцей, гиперплазированными поперечными отростками шейных позвонков.
6. Острая травма шейного отдела позвоночника:
•транспортная (хлыстообразная травма)•ятрогенная при неадекватных манипуляциях мануальной терапии •неправильном выполнении гимнастических упражнений
7. Воспалительные поражение сосудистой стенки: болезнь Такаясу и другие артерииты. Наиболее уязвимыми при этом оказываются женщины детородного возраста. На фоне уже имеющейся дефектной стенки сосуда с истончением медии и утолщенной, уплотненной интимой возможно ее расслоение даже в условиях незначительной травматизации.
8. Антифосфолипидный синдром: может быть причиной сочетания нарушения проходимости экстра- и интракраниальных артерий и повышенного тромбообразования у лиц молодого возраста.
Дополнительные факторы способствующие церебральной ишмии при вертебро-базилярной недостаточности (ВБН):
•изменение реологических свойств крови и расстройств микроциркуляции с повышенным тромбобразованием •кардиогенная эмболия (частота которых достигает 25% по данным T.Glass и соавт.,(2002) •мелкие артерио-артериальные эмболии источником которых является рыхлый пристеночный тромб •полная окклюзии просвета сосуда как следствие атеросклеротического стеноза позвоночной артерии с формированием пристеночного тромба
Нарастающий тромбоз позвоночной и/или основной артерии на определенном этапе своего развития может проявляться клинической картиной транзиторных ишемических атак в вертебрально-базилярной системе. Вероятность тромбоза повышается в зонах травматизации артерии, например при прохождении в костном канале поперечных отростков СVI-СII. Вероятно, провоцирующим моментом развития тромбоза позвоночной артерии в ряде случаев способно оказаться длительное пребывание в неудобной позе с вынужденным положением головы.
Данные секционных и нейровизуализационных методов исследования (в первую очередь МРТ) выявляют у больных с ВБН следующие изменения ткани головного мозга (мозгового ствола, моста, мозжечка, коры затылочных долей):
•различной давности лакунарные инфаркты •признаки гибели нейронов и пролиферации глиальных элементов •атрофические изменения коры больших полушарий
Эти данные, подтверждая существование органического субстрата заболевания у пациентов с ВБН, свидетельствуют о необходимости тщательного поиска причины заболевания в каждом конкретном случае.
I60 Субарахноидальное кровоизлияние
Включено: разрыв аневризмы сосудов мозга
Исключено: последствия субарахноидального кровоизлияния (I69.0)
I60.0 Субарахноидальное кровоизлияние из каротидного синуса и бифуркации
I60.1 Субарахноидальное кровоизлияние из средней мозговой артерии
I60.2 Субарахноидальное кровоизлияние из передней соединительной артерии
I60.3 Субарахноидальное кровоизлияние из задней соединительной артерии
I60.4 Субарахноидальное кровоизлияние из базилярной артерии
I60.5 Субарахноидальное кровоизлияние из позвоночной артерии
I60.6 Субарахноидальное кровоизлияние из других внутричерепных артерий
I60.7 Субарахноидальное кровоизлияние из внутричерепной артерии неуточненной
I60.8 Другое субарахноидальное кровоизлияние
I60.9 Субарахноидальное кровоизлияние неуточненное
I63 Инфаркт мозга
Включено: закупорка и стеноз церебральных и прецеребральных артерий, вызывающие инфаркт мозга
Исключено: осложнения после инфаркта мозга (I69.3)
I63.0 Инфаркт мозга, вызванный тромбозом прецеребральных артерий
I63.1 Инфаркт мозга, вызванный эмболией прецеребральных артерий
I63.2 Инфаркт мозга, вызванный неуточненной закупоркой или стенозом прецеребральных артерий
I63.3 Инфаркт мозга, вызванный тромбозом мозговых артерий
I63.4 Инфаркт мозга, вызванный эмболией мозговых артерий
I63.5 Инфаркт мозга, вызванный неуточненной закупоркой или стенозом мозговых артерий
I63.6 Инфаркт мозга, вызванный тромбозом вен мозга, непиогенный
I63.8 Другой инфаркт мозга
I63.9 Инфаркт мозга неуточненный
Меры по лечению и профилактике ХНМК
При выявлении первых симптомов хронической ишемии мозга настоятельно рекомендуется периодически проводить комплексное курсовое лечение. Оно необходимо чтобы предупредить или замедлить развитие патологических изменений.
Первичная профилактика ХНМК находится в компетенции специалистов общей практики – семейных врачей и участковых терапевтов. Они должны проводить разъяснительную работу среди населения.
Основные меры по профилактике:
- соблюдение нормального режима питания;
- внесение корректив в рацион (сокращение количества углеводов и жирной пищи);
- своевременное лечение хронических заболеваний;
- отказ от вредных привычек;
- регулирование режима труда, а также сна и отдыха;
- борьба с психоэмоциональным перенапряжением (стрессами);
- активный образ жизни (с дозированными физическими нагрузками).
Важно: первичная профилактика патологии должна начинаться еще в юношеском возрасте. Ее основное направление – исключение факторов риска
Необходимо избегать переедания, гиподинамии и стрессов. Вторичная профилактика нужна для предупреждения эпизодов острых нарушений церебрального кровотока у больных с диагностированной хронической ишемией.
Лечение сосудистой недостаточности предполагает рациональную фармакотерапию. Все препараты должны назначаться только участковым врачом или узким специалистом с учетом общего состояния и индивидуальных особенностей организма пациента.
Больным показан курсовой прием вазоактивных лекарств (Циннаризин, Кавинтон, Винпоцетин), антисклеротических препаратов и антиагрегантов для снижения вязкости крови (Ацетилсалициловая кислота, Аспирин, Курантил и т. д.). Дополнительно назначаются антигипоксанты (для борьбы с кислородным голоданием тканей мозга), ноотропы и витаминные комплексы (включающие витамины Е и группы В). Пациенту рекомендуется принимать препараты-нейропротекторы, в состав которых входят аминокислотные комплексы (Кортексин, Актовегин, Глицин). Для борьбы с некогторыми вторичными нарушениями со стороны центральной нервной системы врач может назначить ЛС из группы транквилизаторов.
Важно: огромное значение имеет гипотензивная терапия для удержания показателей АД на уровне 150-140/80 мм рт.ст. Нередко требуется подбор дополнительных комбинаций препаратов, если у пациента диагностированы атеросклероз, гипертония и (или) коронарная недостаточность
Внесение определенных изменений в стандартную схему лечения необходимо при болезнях эндокринной системы и обменных нарушениях – сахарном диабете, тиреотоксикозе и ожирении. И лечащий врач, и больной должны помнить: принимать препараты следует полными курсами, а после перерыва в 1-1,5 недели начинать курс другого лекарства. Если есть очевидная необходимость применения различных ЛС в один день, между приемами важно выдержать временной интервал не менее получаса. В противном случае их терапевтическая активность может снизиться, а вероятность развития побочных эффектов (в т. ч. аллергических реакций) – возрасти
Нередко требуется подбор дополнительных комбинаций препаратов, если у пациента диагностированы атеросклероз, гипертония и (или) коронарная недостаточность. Внесение определенных изменений в стандартную схему лечения необходимо при болезнях эндокринной системы и обменных нарушениях – сахарном диабете, тиреотоксикозе и ожирении. И лечащий врач, и больной должны помнить: принимать препараты следует полными курсами, а после перерыва в 1-1,5 недели начинать курс другого лекарства
Если есть очевидная необходимость применения различных ЛС в один день, между приемами важно выдержать временной интервал не менее получаса. В противном случае их терапевтическая активность может снизиться, а вероятность развития побочных эффектов (в т
ч. аллергических реакций) – возрасти.
Людям, у которых имеются клинические признаки недостаточности мозгового кровообращения, рекомендуется воздержаться от посещения бань и саун во избежание перегревания организма. Целесообразно также сократить время пребывания на солнце. Определенную опасность представляет подъем в горы и пребывание в местностях, находящихся на высоте свыше 1000 м над уровнем моря. Необходимо полностью отказаться от никотина, а потребление спиртсодержащих напитков свести к минимуму (не более 30 мл «абсолютного алкоголя» в сутки). Потребление крепкого чая и кофе нужно сократить до 2 чашек (примерно 100-150 мл) в день. Чрезмерные физические нагрузки недопустимы. Перед телевизором или монитором ПК не следует сидеть более 1-1, 5 часов.
Плисов Владимир, медицинский обозреватель
15,408 просмотров всего, 8 просмотров сегодня
Классификация
Острое нарушение кровообращения мозга – эта целая группа заболеваний, которая по международной классификации болезней (МКБ-10) относится к разделу заболеваний системы кровообращения, к цереброваскулярным болезням (или заболеваниям сосудов головного мозга).
Исходом ОНМК всегда бывает некроз определенного участка головного мозга, со стойкой утратой функции. Этим инсульт и отличается от транзиторной ишемической атаки (ТИА), про которую будет сказано ниже. Механизмов же, приводящих к некрозу, как минимум два: это нарушение целостности сосуда с излиянием крови в вещество головного мозга, и закупорка сосуда с развитием острой ишемии. Оба варианта развития заболевания приводят к стойкому неврологическому дефициту у больного.
Соответственно, существует два типа патологического состояния и две разных формы инсульта:
- ОНМК по ишемическому типу, или ишемический инсульт, или инфаркт головного мозга (код МКБ – I 63);
- ОНМК по геморрагическому типу, или кровоизлияние в головной мозг (код МКБ – I 61).
Следует отметить, что ОНМК по геморрагическому типу – это не любое внутричерепное кровоизлияние, а только внутримозговое. Классификация предусматривает отдельные диагнозы для субдурального и субарахноидального варианта геморрагии. В данных случаях кровь не попадает в вещество мозга, а изливается под твердую, либо под паутинную оболочку головного мозга с развитием соответствующей клиники.
ОНМК по ишемическому типу характерно для пожилых пациентов, возраст является одним из факторов риска, так как он приводит к постепенному вследствие развития атеросклероза. Геморрагический инсульт, напротив, часто возникает после разрыва аневризмы, которая может произойти в любом возрасте, часто это состояние возникает и у молодых пациентов.
Конечно, возможно и такое развитие заболевания, как появление геморрагической трансформации. Что это такое? Это процесс пропитывания кровью ишемического очага. При этом возникает существенное ухудшение состояния пациента, и подобный процесс может рассматриваться, как осложненное течение заболевания.
Что такое ТИА?
Определение заболевания не случайно включает в себя временной фактор: иногда случается так, что все симптомы инсульта, как при лечении, так и без всякого лечения, держатся менее 24 часов, и сами исчезают, не оставив никакого следа. Иными словами, происходит очень короткий «временный» инсульт, который «вылечивается» сам. Это и есть ТИА, или транзиторная ишемическая атака. Зачем в классификацию инсультов ввели эту единицу еще с 1978 года? Это было сделано для того, чтобы изучить причины короткого неврологического дефицита функционального (мигрень, судорожный приступ) генеза от (энцефалиты, опухоли и инсульты). Также роль ТИА важна в эпидемиологии инсультов, поскольку атаки часто и многократно могут возникать на протяжении длительного периода времени, и в результате формируется стойкая клиника ОНМК. Эти «микроинсульты» — тревожные «звонки» для пациента. В ряде случаев они могут предотвратить развитие инсульта и избежать инвалидности.
Кровоснабжение мозга
Структуры головного мозга получают кровоснабжение из (ВББ) и каротидной системы.
Каротидная система дает переднюю и среднюю мозговые артерии, которые питают:
- лобную, теменную и височные доли;
- стриопаллидарные подкорковые структуры;
- внутреннюю капсулу.
Зоны кровоснабжения вертебрально-базилярного бассейна:
- ;
- мозжечок;
- затылочная долю;
- частично теменная и височная области;
- таламус.
Преимущественная дисциркуляция в вертебро-базилярной системе часто связана с анатомическими особенностями позвоночных артерий, которые располагаются в канале шейных позвонков. Остеохондроз этого отдела, травмы шеи и смещения позвонков деформируют сосуды и препятствуют адекватному кровоснабжению головного мозга.
Два кровоснабжающих бассейна связаны соединительными артериями, которые замыкают Виллизиев круг. Считается, что такая закрытая система является проявлением компенсаторных механизмов, необходимых при исключении из кровотока одной из артерий. Если коммуникантные сосуды полноценно не функционируют или отсутствуют полностью, или открытым.
Классификация цереброваскулярной патологии
ЦВБ представляет собой заболевание головного мозга, связанное с прогрессирующим повреждением тканей из-за нарушения кровообращения в органе. Возникнуть оно может из-за патологий церебральных сосудов, которые вызывают изменение кровообращения мозговых тканей и гипоксию. В основном ее диагностируют у людей пожилого возраста, но в редких случаях, болезнь может встречаться и у ребенка.
Цереброваскулярная болезнь развивается постепенно. В самом начале мозг начинает испытывать дефицит кислорода из-за нарушения работы сосудов.
При хронической гипоксии начинают страдать все функции мозга. Вначале возникают переходящие, а затем стойкие изменения мозговых тканей.
Цереброваскулярное заболевание способствует развитию ДЭП 2 степени, при которой происходит поражение мозга.
Исходя из классификации ЦВБ можно разделить на переходящую, острую и хроническую.
К острой цереброваскулярной недостаточности относят:
- Энцефалопатию по гипертоническому типу.
- Ишемические атаки.
- Инсульт (мультилакунарная форма, ишемический, геморрагический, неуточненный).
Хроническая цереброваскулярная недостаточность (ХЦВН) делится на:
- Эмболизм, в результате которого происходит закупорка сосудов кровяными сгустками. Которые возникают в крупных артериях организма и с кровью могут попадать в мелкие.
- Кровотечение, возникающее в результате разрыва сосудистых стенок. Такое состояние провоцирует развитие геморрагического инсульта.
- Тромбоз – патологию, когда происходит сужение просвета кровеносных сосудов и их закупорка бляшками.
Врач-невролог Михаил Моисеевич Шперлинг расскажет подробнее об ишемической форме инсульта:
К переходящей форме цереброваскулярной болезни относят:
- Церебральный гипертонический криз.
- Транзиторные ишемические атаки.
Стадии
Развитие ХНМК проходит 3 стадии. На начальной стадии повреждения тканей незначительные, очаги поражения имеют малый размер. Правильно подобранное лечение позволит скорректировать возникшую патологию. Нарушения обнаруживаются преимущественно в эмоциональной сфере и обычно списываются на переутомление и излишнее нервное напряжение.
Человек быстро устает, становится апатичным, раздражительным, рассеянным, плаксивым, импульсивным, забывчивым. Наблюдается снижение работоспособности, трудности с восприятием и переработкой новой информации. Периодически возникает головная боль. После хорошего отдыха все эти признаки исчезают.
На второй стадии симптомы обостряются, становятся более яркими. Больной теряет интерес к работе, к тому, что раньше увлекало его. Снижение мотивации ведет к непродуктивной, однообразной бесполезной работе, цель которой не может пояснить сам больной. Снижается память, интеллект. Проявляются приступы необъяснимой агрессии. У больного возникают неконтролируемые движения рта, проблемы с мелкой моторикой, замедляются движения.
Становятся более частыми и интенсивными головные боли, локализуются они в основном в области лба и темени. При обследовании обнаруживаются признаки анатомического поражения.
На третьей стадии возникшие изменения приобретают необратимый характер. Появляются ясно выраженные признаки деменции. Больной часто становится агрессивным, не может себя контролировать. Не понимает, где находится, неспособен определить время. Возникают проблемы со зрением, слухом. Он теряет способность за собой ухаживать, не понимает смысл и последствия простых действий. Возникает недержание мочеиспускания и дефекации.
Как обнаружить ХНМК
Доктор проводит сбор анамнеза, а также проводит тестирование сосудистого русла и мозга. При нарушении кровотока на глазном дне есть атеросклероз сосудов, а также побледнение диска зрительного нерва. При заболевании увеличиваются артерии в шейной и височной области. Доктор выписывает направление на такие исследования, как:
- реоэнцефалографию;
- ультразвуковая допплерография (УЗДГ);
- магнитно-резонансную томографию (МРТ);
- аортографию;
- электрокардиограмму, электроэнцефалограмму (ЭКГ, ЭЭГ);
- биохимические анализы, среди которых исследование обмена липидов;
- биомикроскопический анализ сосудов.
Проводят несложные тесты для того, чтобы выявить когнитивные, речевые, зрительные расстройства.
Диагностика ЦВБ
Постановкой диагноза и соответственно лечением занимаются врачи-неврологи или сосудистые хирурги. Методы терапии будут зависеть от степени протекания болезни.
Для постановки диагноза специалисты могут назначить такие исследования:
- общий, биохимический анализ крови больного;
- определение протромбинового индекса;
- реакция на наличие сифилиса;
- электрокардиограмма;
- рентгенография области грудной клетки;
- общий анализ мочи.
Также врач назначает исследования, которые направлены именно на изучение цереброваскулярной болезни и степени ее протекания:
- Ангиография. Данный метод проводится посредством контрастного исследования кровеносных сосудов, для этого также используется рентген. Способ позволяет специалистам увидеть есть ли тромбоз у больного, наблюдается ли наличие холестериновых бляшек и сужены ли сосуды.
- Дуплексное или триплексное ангиосканирование. Данное исследование проводится на первых этапах заболевания. Оно является полностью безвредным, может проводиться бесчисленное количество раз. Показывает, в каком состоянии находятся сосуды.
- Сцинтиграфия отделов головного мозга. Довольно простой метод исследования, который практически не имеет противопоказаний к применению. Проводится путем введения в вену радиоактивного медицинского препарата, спустя 15-20 минут начинается сканирование отдела головного мозга. За это время вещество распространяется по всем сосудам, и если есть визуальные отклонения в их строении, то стинтиграфия это покажет. Доза радиоактивного вещества незначительна, поэтому не способна нанести вред пациенту.
- УЗИ сосудов головного мозга (дифференциальная диагностика). Позволяет выявить нарушения кровотока или отклонения гемодинамического характера.
- МРТ, КТ отдела головного мозга.
Только при помощи вышеперечисленных методов специалист может с точностью поставить диагноз и определить правильное лечение.