Как выявить и вылечить состояние гиперплазии надпочечников?
Содержание:
- Способы лечения
- Диагностика
- Виды врожденной гиперплазии надпочечников
- Формы ВГКН
- Симптомы
- Какой врач лечит гиперплазию коры надпочечников?
- Диагностика
- Лечение
- Осложнения
- Профилактика
- Способы лечения
- Симптомы: Как узнать имеешь ли ты узловую болезнь надпочечников?
- Причины
- Гиперплазия правого надпочечника
- ВГН , особенности течения
- Что это такое: особенности заболевания
- Диагностика
Способы лечения
Существует несколько способов лечения данной патологии.
Выбор того или иного терапевтического метода осуществляется врачом, исходя из степени тяжести заболевания.
Медикаментозное
Наиболее популярным способом лечения является гормонозаместительная терапия с использованием определенных медикаментозных препаратов. Наиболее часто пациенту назначают такие гормональные средства как:
Ацетат кортизона;
Гидрокортизон;
Преднизолон;
Дексаметазон.
В некоторых случаях назначается целый комплекс гормональных средств, указанных выше. Прием препаратов осуществляется 3 раза в день в дозировке, определяемой врачом индивидуально для каждого пациента.
Так как гормональные препараты часто дают негативные побочные эффекты, пациенту требуется прием средств, снижающих их проявление.
Кроме того, в зависимости от половой принадлежности пациенту назначают препараты, содержащие те или иные половые гормоны (для женщин препараты эстрогена, для мужчин – андрогена).
Хирургическая операция
В особо тяжелых случаях больному назначают хирургическую операцию на надпочечниках. Оперативное вмешательство осуществляется методом лапароскопии. Данный способ считается наиболее щадящим, малоинвазивным.
Здоровые ткани практически не затрагиваются, кровопотеря минимальна. Следовательно, и реабилитационный период после операции будет максимально коротким.
И все же, сразу после операции пациенту следует придерживаться определенных правил.
В частности, в течении суток после операции нельзя принимать пищу, проявлять какую – либо физическую активность.
Средства народной медицины
В качестве вспомогательной терапии, дополняющей медикаментозное лечение, можно применять рецепты народной медицины.
В частности, положительное влияние на работу надпочечников оказывает прием травяных отваров. Для их приготовления можно использовать такие растения как листья шелковицы, череды, медуницы.
Необходимо взять 2 ст.л. сухого сырья, залить его стаканом кипятка, нагревать на водяной бане в течении 10-15 минут. После этого готовый отвар остужают, процеживают. Полученный отвар дополняют кипятком до первоначального объема, делят на 2 приема. Средство принимают 2 раза в день, утром и вечером.
Гиперплазия надпочечников – опасное заболевание, которое может привести к целому ряду серьезных осложнений. Нарушение работы надпочечников нередко становится причиной онкологических заболеваний. Хотя, при своевременном выявлении и лечении, прогноз выздоровления весьма благоприятный.
Для того чтобы вовремя обратиться к врачу и начать лечение, необходимо внимательно следить за собственным здоровьем, обращать внимания на любые изменения состояния. Это позволит вовремя определить наличие клинических проявлений патологии.
О врожденной гиперплазии надпочечников и ее последствиях узнайте из видео:
https://youtube.com/watch?v=-_-9P_fYxyo
Надпочечники выполняют очень важную роль в работе всего организма. Они вырабатывают важные гормоны, отвечающие за обменные процессы. При любом нарушении в функционировании надпочечников страдает весь организм, и наблюдается развитие всевозможных заболеваний.
Гиперплазия надпочечников представляет собой рост клеток, и при этом возрастает концентрация выработки гормонов. Данное состояние вызывает нарушение в самочувствии и расстройство в работе всего организма. И чем дольше затягивать момент обращения к врачам, тем хуже будет состояние и тем сложнее терапия
Очень важно знать, как определить развитие данного недуга, и своевременно его устранить, поскольку это может привести к дисфункции эндокринных желез, которая очень тяжело лечится
Гиперплазия надпочечника провоцирует повышение выработки таких важных гормонов, как:
Все они имеют неоценимое значение в водном балансе организма, обменных функциях, детородных функциях и психоэмоциональном здоровье.
Диагностика
Диагностировать гиперплазию надпочечников не так просто, как кажется на первый взгляд. С одной стороны, её проявления достаточно характерны, с другой – их часто можно принять за проявления каких-либо других болезней.
Кроме того, существует множество невыраженных форм, при которых симптомы заболевания не бросаются в глаза.
В этом случае пациент может страдать гиперплазией надпочечников длительное время, но не обращать внимания на явные проявления болезни. Поставить точный диагноз может только специалист.
Клинический осмотр
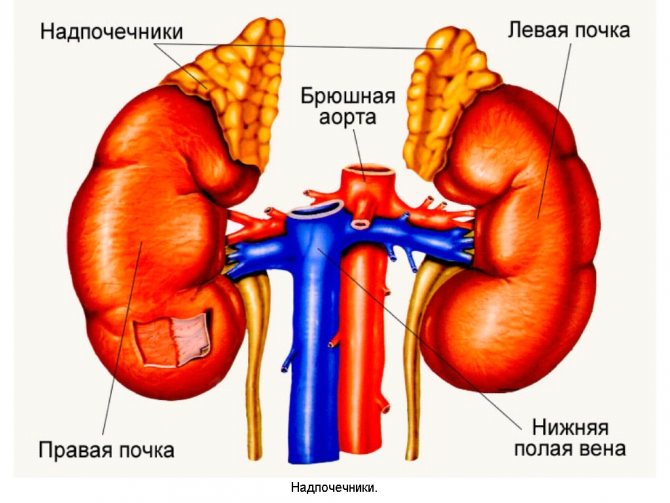
Осмотр пациента выявляет характерные изменения внешности:
- распределение подкожного жира по кушингоидному типу,
- андрогенные черты у женщин,
- сероватый оттенок кожи,
- деформации костей при сольтеряющем типе заболевания.
- Опрос пациента позволяет выявить изменения аппетита, поведения, расстройства различных функций организма.
Лабораторная диагностика
Для выявления функциональных признаков гиперплазии надпочечников:
- Биохимический анализ крови показывает существенные изменения многих показателей – содержания микроэлементов, изменение лейкоцитарной формулы, стойкое повышение уровня глюкозы.
- Отдельно назначается анализ крови на гормоны, который выявляет избыток тех или иных биологически активных веществ.
- Повышенное количество кортизола или адреналина выявляется и в моче. В ней же обнаруживается нарушение соотношения различных микроэлементов, появление в ней сахара, что является одним из важных признаков сахарного диабета. О том, что обозначает повышенный кортизол у женщин читайте здесь.
- Иммунологические методы выявляют наличие антител к гормонам надпочечников.
Эти методы позволяют не только выявить факт наличия антител, но и количественно определить степень повышения уровня гормонов. Для наиболее точного подтверждения используются нагрузочные пробы.
Рентгенологические методы
Для выявления очагов поражения надпочечников проводятся:
- КТ,
- ангиография с контрастированием,
- МРТ.
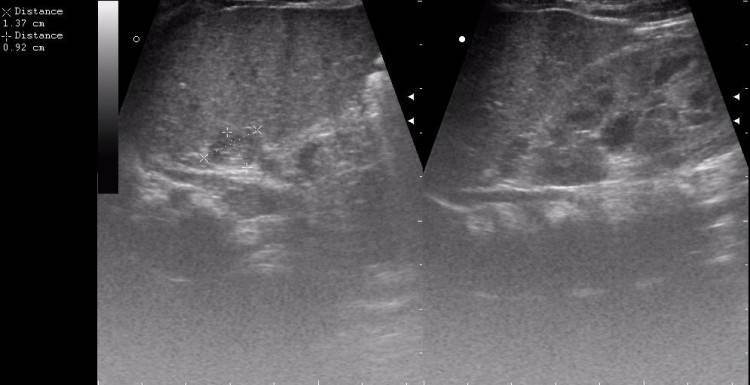
- УЗИ, самый простой из инструментальных методов, назначают редко, поскольку его результаты не всегда точны.
Данные инструментальных методов позволяют определить форму гиперплазии, область и степень поражения. В случае если решается вопрос об операции, эти методы исследования позволяют определить необходимый объём вмешательства.
Что нужно обследовать?
Чтобы точно установить диагноз, необходимо пройти множество исследований, иногда процесс диагностики может занять несколько месяцев.
Необходимо провести несколько различных анализов крови и мочи, несколько инструментальных методов исследования, в спорных случаях применяется биопсия надпочечника под контролем УЗИ.
Некоторые из этих манипуляций приходится проводить повторно, потому что с первого раза установить точный диагноз не удаётся.
Как обследовать?
Порядок обследования зависит от того, как именно проявляется заболевание. Часто врождённая гиперплазия надпочечников диагностируется во время обследования на различные другие заболевания, поэтому определить единый порядок обследования довольно сложно.
В любом случае сразу после выявления признаков гиперплазии надпочечников необходимо пройти полный курс обследования.
Виды врожденной гиперплазии надпочечников
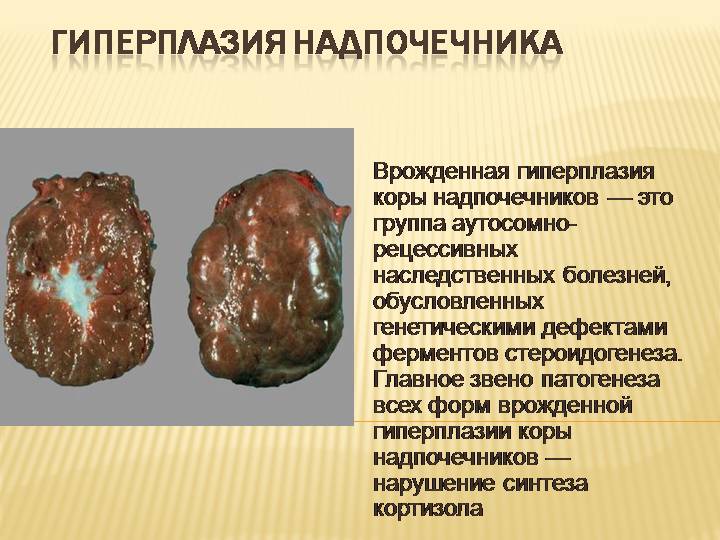
В качестве причин врожденной дисфункции надпочечной коры у детей отмечаются воздействие внешних факторов во время эмбрионального периода развития и изменения в генах.
Специалисты выделяют гиперплазию надпочечников в качестве самостоятельной патологии. Но она также может приводить к другой болезни или синдрому, например, гиперкортицизму. Существует три вида недуга. Представители разных этнических групп имеют различную склонность к адреногенитальному синдрому.
Симптомами этого врожденного заболевания железы, которая отвечает за выработку гормонов, считают непропорционально увеличенные внешние репродуктивные органы, характерные мужские признаки у женщин, ускоренное взросление, повышенная ломкость костей, психическую неуравновешенность, повышенное половое влечение. Кроме того, могут наблюдаться типичные для всех гиперплазий недомогания. Слишком большие дозы половых и других гормонов, вырабатываемых корковым веществом надпочечников, приводят к характерным для каждого вида гиперплазии нарушениям.
Сольтеряющий

Почти три четверти обнаруженных внутриутробных нарушений — сольтеряющие. Причина заключается в недостаточности фермента, участвующего в образовании альдостерона и кортизола. Развиваются стойкие гормональные нарушения. Железа производит в избытке глюко- и минералокортикостероиды. У младенцев женского пола из-за избытка мужских половых гормонов клитор вырастает очень большого размера, половые губы срастаются, в дальнейшем не налаживается менструальный цикл.
Мальчики имеют слишком крупную коричневатую мошонку, непропорционально увеличенный член. Очень рано происходит ломка голоса, развитие вторичных половых признаков. Более старшие дети устают сильнее обычного, плохо спят. Показатели АД нестабильны, конечности отекают. Состояние может осложниться обезвоживанием, рвотными позывами, астеническим синдромом.
Гипертонический

В случае если андрогены и минералокортикостероиды вырабатываются слишком интенсивно, развивается устойчивое повышение внутримозгового давления. Страдают сосуды в надпочечниках, глазной сетчатке. Обнаружить гипертоническую гиперплазию можно еще в материнской утробе либо вскоре после родов по эксикозу, недостатку веса, гипертонии. Необходимо быстро нормализовать водно-электролитный обмен и АД.
У малышей постарше болезнь проявляется в кишечных расстройствах, нарушенном сне, аномалиях развития черепа. Больные данным видом патологии дети страдают от сильных приступов цефалгии, тревожных состояний вследствие избытка кортизола, чередующихся с безразличием, гипергидроза, астении, у них появляются темные круги под глазами. Взрослые становятся метеозависимыми, теряют половое влечение, сильно потеют, имеют нестабильное АД. У них часто наблюдаются темные зоны под глазами, психическая нестабильность, потеря сознания, раздражительность, слабость, цефалгия, утренняя тошнота, рвота.
Вирильный

Данный синдром характеризуется андрогенной гиперсекрецией. Внешние половые органы вырастают необычайно большими. Развитие мышечного каркаса у девушек происходит по мужскому типу, появляются волосы на лице, на корпусе, останавливается развитие матки, молочных желез. Обеим полам не дает покоя угревая сыпь. Ранее нормы затвердевает хрящевая ткань, нарушается рост костей, неправильно формируются репродуктивные органы.
Формы ВГКН
Гиперплазия надпочечников у новорожденных бывает следующих типов:
1. Вирильная (классическая форма). Этот подтип патологического состояния связан с секреторной активностью андрогенов. Вирильная форма проявляется увеличением наружных гениталий, ранним оволосинением на лобке и подмышками, угрями.
2. Гипертоническая. Развивается при повышенном синтезе минералокортикоидов и стероидных гормонов, производимыми яичками у мужчин. Патологическое состояние относится в ВГКН, но может диагностироваться в период вынашивания плода или сразу после рождения первенца. Гипертоническая форма проявляется мигренями, апатией и раздражительностью. Данному типу присуща потливость и слабость. По утрам отмечают темные круги под глазами. В детском возрасте кости черепа неправильно формируются, появляются проблемы с функционированием органов ЖКТ и ребенок страдает бессонницей.
3. Сольтеряющая (классическая форма). У 75% больных обнаруживается эта форма ВГКН. Сольтеряющий тип характеризуется повышением стероидных андрогенов, развитию печеночной недостаточности. В большинстве случаев обнаруживается сразу после рождения. Основной причиной болезни является дефицит 21-гидроксилазы.
4. Нодулярная форма. Выявляется в детском возрасте, когда проявляется соответствующими симптомами. Заболевание распространяется на оба надпочечника и формируется на фоне увеличенного уровня гормона стресса или при неверно назначенной терапии глюкокортикоидами.
Также выделяют еще два вида патологии.
- Стертая форма — когда патологическое состояние не проявляется, протекает скрыто без каких-либо признаков. Поставить диагноз сложно. Обнаруживается чаще на 1–2 году жизни.
- ВГК надпочечников неклассическая форма — встречается чаще — 0,1–0,2%, в в некоторых этнических группах распространенность доходит до 1–2%. Проявляется после полового созревания, примерно к 14 годам у мальчиков и 19 годам у девушек.
У мужчин неклассическая форма редко вызывает какие-либо признаки. У женщин наблюдается рост терминальных волос или облысение.
Симптомы
В начале заболевания признаки эндокринного нарушения выражены слабо и зачастую воспринимаются больными как проявление другого патологического процесса.
Для атипичных форм гиперплазии характерны следующие симптомы:
- раннее оволосение половых органов и подмышечной области;
- высокий рост и быстрое физиологическое развитие;
- поздний приход месячных или их отсутствие;
- прыщи;
- гирсутизм;
- для женщин типичны слаборазвитые грудные железы и узкие бедра.
Классические симптомы гиперплазии коры надпочечников:
- ухудшение зрения;
- раздражительность, беспричинная агрессия;
- появление стрий на животе и бедрах;
- расстройство памяти, частые мигрени;
- ожирение по мужскому типу;
- гиперпигментация наружных половых органов;
- скачки АД;
- остеопороз;
- боли в мышцах;
- сильная жажда.
При одностороннем поражении симптомы выражены не так явно, как при двусторонней гиперплазии.
Какой врач лечит гиперплазию коры надпочечников?
При появлении признаков, указывающих на поражение эндокринной системы, следует посетить эндокринолога. А если такого специалиста нет в местной поликлинике? Лечит эндокринологические нарушения и терапевт. Правда, в сложной ситуации доктор, вероятнее всего, направит на консультацию к узкому специалисту.
Диагностика
Нодулярная гиперплазия надпочечников и другие формы патологии выявляются в процессе инструментального и лабораторного исследований. Диагностика включает в себя физикальный осмотр и опрос больного.
Для подтверждения поражения надпочечников назначают следующие мероприятия:
- радионуклидное сканирование;
- МРТ;
- рентген;
- радиоиммунологический и иммуноферментный анализ;
- дексаметазоновые пробы.
В процессе диагностических мероприятий оценивается состояние обоих надпочечников.
Лечение
Лечение гиперплазии надпочечников проводится гормональными препаратами. Обычно используют глюкокортикоиды.
При вирильном и сольтеряющем типах назначают гидрокортизон, дексаметазон или преднизолон. Дозировку подбирают так, чтобы на утро приходилась 1/3 часть лекарства, а на вечер 2/3. Делается это для максимального подавления адренокортикотропных гормонов.
При сольтеряющем типе к общей терапии добавляют флудрокортизон и увеличивают суточное потребление соли до 3 грамм.
Гирсутизм и акне хорошо поддаются терапии оральными препаратами, например, Диане-35 и другими, содержащими ципротерон. Избавиться от лишних волос помогает эпиляция. Неклассическая форма гиперплазии лечится только в случае появления косметических дефектов, а также при развитии бесплодия.
Если поражение надпочечников выявлено поздно и женские половые органы уже сформировались по мужскому типу, прибегают к оперативной пластике с дальнейшим приемом гормонов.
Осложнения
Самое частое последствие гиперплазии — ожирение. При этом основная часть жировых отложений собирается в области груди, плеч и живота. Лицо приобретает луноподобную форму. Происходит заметная маскулинизация женской фигуры. Все это приводит к расстройству психосоциальной адаптации.
Нередко гиперплазия надпочечников вызывает бесплодие, почечную недостаточность, поражение мочевыводящих путей, нарушение сердечной и мозговой деятельности.
Профилактика
Основная профилактика заключается в серьезном отношении к своему здоровью. Женщинам необходимо проходить периодические осмотры у гинеколога и сдавать анализы на гормоны.
Если в семье были эпизоды развития гиперплазии надпочечников, необходимо избегать стрессов, соблюдать правильный образ жизни и следить за появлением нежелательной симптоматики.
Перед зачатием рекомендуется посетить эндокринолога, во время беременности наблюдать за гормональным фоном, беречься от негативного воздействия облучения и ядовитых веществ. При сильном токсикозе желательно лечь в стационар.
Врожденная гиперплазия надпочечников является пожизненным диагнозом. Однако при своевременном выявлении патологии и грамотной терапии исход заболевания всегда положительный.
Способы лечения
Существует несколько способов лечения данной патологии.
Выбор того или иного терапевтического метода осуществляется врачом, исходя из степени тяжести заболевания.
Медикаментозное
Наиболее популярным способом лечения является гормонозаместительная терапия с использованием определенных медикаментозных препаратов. Наиболее часто пациенту назначают такие гормональные средства как:
Ацетат кортизона;
Гидрокортизон;
Преднизолон;
Дексаметазон.
В некоторых случаях назначается целый комплекс гормональных средств, указанных выше. Прием препаратов осуществляется 3 раза в день в дозировке, определяемой врачом индивидуально для каждого пациента.
Так как гормональные препараты часто дают негативные побочные эффекты, пациенту требуется прием средств, снижающих их проявление.
Кроме того, в зависимости от половой принадлежности пациенту назначают препараты, содержащие те или иные половые гормоны (для женщин препараты эстрогена, для мужчин – андрогена).
Хирургическая операция
В особо тяжелых случаях больному назначают хирургическую операцию на надпочечниках. Оперативное вмешательство осуществляется методом лапароскопии. Данный способ считается наиболее щадящим, малоинвазивным.
Здоровые ткани практически не затрагиваются, кровопотеря минимальна. Следовательно, и реабилитационный период после операции будет максимально коротким.
И все же, сразу после операции пациенту следует придерживаться определенных правил.
В частности, в течении суток после операции нельзя принимать пищу, проявлять какую – либо физическую активность.
Средства народной медицины
В качестве вспомогательной терапии, дополняющей медикаментозное лечение, можно применять рецепты народной медицины.
В частности, положительное влияние на работу надпочечников оказывает прием травяных отваров. Для их приготовления можно использовать такие растения как листья шелковицы, череды, медуницы.
Необходимо взять 2 ст.л. сухого сырья, залить его стаканом кипятка, нагревать на водяной бане в течении 10-15 минут. После этого готовый отвар остужают, процеживают. Полученный отвар дополняют кипятком до первоначального объема, делят на 2 приема. Средство принимают 2 раза в день, утром и вечером.
Гиперплазия надпочечников – опасное заболевание, которое может привести к целому ряду серьезных осложнений. Нарушение работы надпочечников нередко становится причиной онкологических заболеваний. Хотя, при своевременном выявлении и лечении, прогноз выздоровления весьма благоприятный.
Для того чтобы вовремя обратиться к врачу и начать лечение, необходимо внимательно следить за собственным здоровьем, обращать внимания на любые изменения состояния. Это позволит вовремя определить наличие клинических проявлений патологии.
О врожденной гиперплазии надпочечников и ее последствиях узнайте из видео:
https://youtube.com/watch?v=-_-9P_fYxyo
Врачи-эндокринологи в своей практике часто сталкиваются с патологиями в работе почек. Гиперплазия надпочечника – что это такое? Почки – парный орган, чуть выше находятся надпочечники, имеющие железистую форму. Здесь формируются необходимые для организма человека гормоны (адреналин, норадреналин, глюкокортикоиды, а также половые). Гиперплазия нарушает правильную выработку гормонов, а это сопровождается различной симптоматикой.
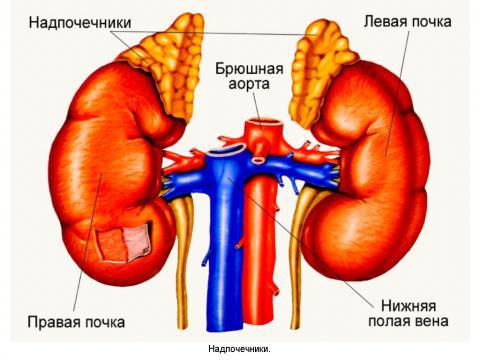
Симптомы: Как узнать имеешь ли ты узловую болезнь надпочечников?
Симптомы и признаки узлового поражения надпочечников многообразны и зависят от: 1) возможной гиперсекреции гормонов и 2) размера и массы. Во многих случаях, она диагностируется случайно при рентгенологических исследованиях, не относящихся к подозрению на заболевания надпочечников (инциденталома). Среди клинических синдромов, связанных с гормональной гиперсекрецией мы включаем:
— Синдром Кушинга, обусловлен избыточной секрецией гормонов коры надпочечников, прежде всего глюкокортикоидов. Наиболее ранним признаком болезни является ожирение, с типичным отложением жировой клетчатки в области лица, шеи, груди живота. Лицо при этом выглядит округлым, лунообразным, Другие признаки: на щеках появляется пурпурный румянец, повышение аппетита, изменение обмена веществ, увеличивается уровень глюкозы в крови, усиленное отложение жира, уменьшается масса мышечной ткани конечностей, появляются стрии, на коже появляются угревые высыпания, раны и порезы заживают медленно, нарушения менструального цикла, снижение либидо, импотенция, подавление иммунитета и предрасположенность к инфекции, риск тромбоза. Синдром Кушинга вызывает
аденому, рак или гиперплазию микро / макроузлов одной или обеих сторон,
— Первичный гиперальдостеронизм, в результате гиперсекреции альдостерона при поддержке односторонней аденомы надпочечника (синдром Конна) или узловой гиперплазии односторонней или двусторонней, которые обычно проявляются повышенным кровяным давлением, часто резистентные к лекарственной терапии, и гипокалиемия (которая не является необходимым условием для установления диагноза), что приводит к судорогам, парестезии, мышечной усталости;
— Синдром феохромоцитомы приводит к гиперсекреции катехоламинов, характеризующихся повышенным кровяным давлением, связанным с кризисом с учащенным сердцебиением, головной болью, потливостью, бледностью, тошнотой, беспокойством, тремором, гипергликемией;
— Синдром вирилизации (появление мужских половых признаков у женщин, таких как гирсутизм, акне, гипертрофия мышц, выпадение волос, увеличение клитора) или феминизации (увеличение объема груди (гинекомастия), уменьшение роста бороды и волос на теле у мужчин), из-за наличия нарушений, которые секретируют мужские гормоны (андрогены) или женские (эстрогены).
Причины
Разрастание тканей надпочечника в большинстве случаев развивается под влиянием наследственных факторов. Генетический дефект одного из многочисленных кортикостероидов (их более 50) вызывает определенную проблему. Поэтому существует несколько видов врожденной патологии, большинство из которых очень опасны.
Гиперплазия надпочечников у взрослых обычно возникает под влиянием негативных факторов или сопутствует другим эндокринным расстройствам. Например, утолщение коркового слоя выявляется более чем у половины больных синдромом Кушинга, который развивается в пожилом и старческом возрасте.
Поражение надпочечников могут спровоцировать следующие факторы:
- врожденная предрасположенность;
- пребывание в постоянном эмоциональном перенапряжении;
- прием медикаментов, приводящих к переизбытку кортикостероидов;
- гормональный сбой в организме женщины.
Наиболее вероятной причиной гиперплазии у взрослых считается стресс. Постоянное нахождение в нервозном состоянии требует усиленного продуцирования андрогенов, кортизола и адреналина. В результате корковый слой органа заметно утолщается, нарушается функционирование всех систем.
Гиперплазия правого надпочечника
Надпочечник справа по форме напоминает треугольник, к его нижней части прилегает брюшина. Гиперплазия железы – достаточно распространенное заболевание, нередко выявляющаяся на запущенной стадии либо уже после смерти пациента. Сложность дифференцирования патологии, если болезнь не является наследственной, обусловлена бессимптомным течением патологии. Выявить опухоль в начале развития возможно благодаря УЗИ, МРТ или КТ. Проявления клинических симптомов болезни Иценко-Кушинга нередко подкрепляются данными эхоскопии с определением эхопозитивного новообразования сверху правой почки. Для окончательного подтверждения диагноза гиперплазия правого надпочечника проводят лабораторные тесты крови и мочи.
Гиперплазия носит диффузный или очаговый характер. Последняя форма подразделяется на макро- и микроузловую, которые при исследовании посредством ультразвука не отличаются от опухолевых процессов железы. Симптоматика заболевания разнообразна для каждого конкретного случая, включает артериальную гипертензию, сахарный диабет, мышечную слабость, изменения работы почечного аппарата и т.д. Клинической картине при этом свойственен как размытый, так и кризовый характер. Исходя из тяжести течения гиперплазии, возраста пациента и индивидуальных особенностей разрабатывается лечебная тактика, чаще включающая оперативное воздействие.
Узловая гиперплазия правого надпочечника
При синдроме Кушинга почти в 50% клинической практике наблюдается узловая гиперплазия правого надпочечника либо левого надпочечника. Подобное заболевание диагностируется у пациентов средней и пожилой возрастной группы. Болезнь сопровождается формированием нескольких либо одного узла, величина которых варьируется от пары миллиметров до внушительных размеров в сантиметрах. Строение узлов – долевое, а в пространстве между самими узелками расположен очаг гиперплазии.
Заболевание дифференцируется по внешним признакам – ожирение, истончение кожного покрова, мышечная слабость, остеопороз, диабет стероидного типа, снижение хлора и калия в крови, красные стрии на бедрах, животе и груди. Патология может развиваться скрыто без выраженных клинических симптомов, что значительно усложняет задачу врача-диагноста. С целью классификации патологии применяют лабораторные анализы крови и мочи, КТ и МРТ-исследования, гистологические пробы.
Лечение гиперплазии надпочечника справа основывается на диагностических данных и типа заболевания. В большинстве случаев показана хирургическая резекция, позволяющая нормализовать артериальное давление и вернуть пациента к полноценной жизни.
ВГН , особенности течения
Гиперплазия надпочечников врожденная может протекать по классическому или неклассическому типу.
До классического протекания болезни относят:
- Липоидную форму гиперплазии. Диагностируют патологию крайне редко. В организме пациента при этом не хватает жизненно необходимых гормонов, потому заболевание чревато летальным исходом.
- При диффузной врожденной патологии диагностируют значимые солевые потери.
Врожденная гиперплазия желёз чаще диагностируется сразу после рождения, известны частные ситуации выявления болезни в первые 2 года жизни.
Важно! Заболевание чаще диагностируют у девочек. Страдает не только половая функция, но и другие жизненно важные сферы
Избежать серьезных последствий помогает своевременная диагностика и грамотно подобранная терапия.
Лечение ВГН подразумевает прием глюкокортикоидов. К перечню препаратов, содержащих искусственный гормон, относят:
- Преднизолон,
- Гидрокортизон,
- Ацетат кортизона,
- Дексаметазон.
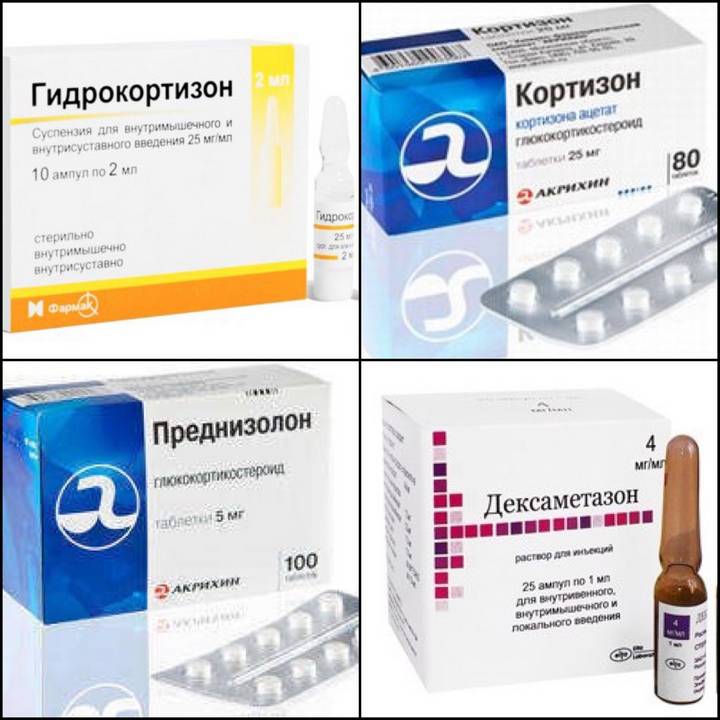
Перечисленные препараты принимают отдельно и в комплексе. Методику лечения и дозировки препарата подбирает врач, исходя из тяжести течения патологии.
Важно! В крайне тяжелых случаях прибегают к операции. Это необходимо, когда внешние половые признаки ребенка нельзя определить как мужские или женские
Односторонние гиперпластические изменения проявляются крайне редко, чаще всего диагностируют изменения на обоих органах.
Разрастание объема желез приводит к усиленному продуцированию гормонов. Во взрослом возрасте прогноз на полноценное выздоровление может быть благоприятным только в случае своевременного хирургического вмешательства.
Что это такое: особенности заболевания
Надпочечник состоит из железистой ткани, мозгового вещества и коры.
При гиперплазии происходит разрастание тканей органа, что, в свою очередь, приводи к увеличению его размеров. При этом характерная форма органа остается неизменной.
Разрастание тканей надпочечников приводит к нарушению их гормональной функции, в результате чего в организме вырабатывается избыточное количество различных гормонов, что негативно сказывается на работе всего организма.
В частности, гиперплазия надпочечников может послужить причиной нарушения детородной функции.
Процесс выработки гормонов зависит от формы заболевания. Так, при андрогенной форме происходит повышенная секреция гормона андрогена и минеральных кортикоидов, что негативно сказывается на состоянии сосудистой системы организма.
Сольтеряющая форма характеризуется выработкой излишнего количества андрогенов, при этом количество других вырабатываемых гормонов существенно снижается. В результате этого у человека наблюдается обезвоживание организма и потеря массы тела.
При вирильной форме выработка адреналина происходит еще более активно, что приводит к нарушению работы органов половой системы.
Заболевание может развиваться у людей самого различного возраста, и вне зависимости от их половой принадлежности. У детей чаще всего имеет место врожденная форма патологии, хотя, она может иметь и приобретенный характер.
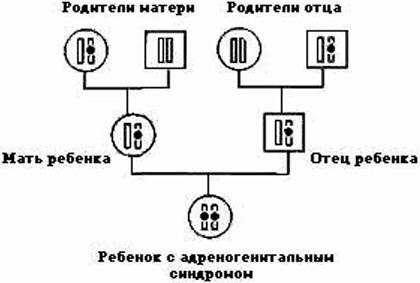
Гиперплазия надпочечников отличается от других форм поражения органов. В частности, при гипоплазии или дисплазии вырабатывается меньшее количество гормонов, что также отрицательно влияет на работу организма в целом.
Диагностика
 Предположить диагноз можно по характерным внешним признакам и клинической картине. В обязательном порядке проводится ряд лабораторных исследований, в том числе сдача анализов на гормоны и биохимический анализ крови.
Предположить диагноз можно по характерным внешним признакам и клинической картине. В обязательном порядке проводится ряд лабораторных исследований, в том числе сдача анализов на гормоны и биохимический анализ крови.
Необходимые гормональные исследования для оценки функции надпочечников таковы:
-
- Дезоксикортизол;
- Свободный кортизол;
- Другие стероиды;
- Гонадотропины (ФСГ, ЛГ и т.д.).
При подозрении на врожденную гиперплазию коры надпочечников у новорожденных проводят специальный скрининг-тест на определение гормонов в сыворотке крови и слюне. Также при наличии неправильного строения гениталий младенцу проводят анализы на определение кариотипа и полового хроматина. Подросткам обязательно назначаются методы инструментальной диагностики. Например при рентгенографии лучезапястных суставов выявляется опережение роста костей по сравнению с возрастом.
Показательным методом исследования и у детей, и у взрослых является ультразвуковая диагностика, МРТ или КТ надпочечников, которые показывают их увеличенные размеры. Инструментальные методы диагностики также предназначены для выявления степени дисфункции внутренних органов. Дифференциальный диагноз у новорожденных и грудничков проводят с разными видами мужского гермафродитизма, у детей постарше и у взрослых ВГКН дифференцируют с опухолями надпочечников, яичек, яичников, а также с поликистозом яичников (у девочек).