Последствия геморрагического инсульта и методы восстановления после него
Содержание:
- Народные средства
- Разновидности
- Затронутые группы населения
- Симптомы геморрагического синдрома
- Симптомы геморрагического васкулита
- Геморрагический синдром: Диагностика.
- Диагностика
- Причины и факторы риска
- Геморрагии – это что такое? Причины и лечение геморрагии
- Артериальное кровотечение
- Возможные последствия геморрагического инсульта и осложнения
- Геморрагии желудка
- Симптоматика
Народные средства
Вспомогательное лечение геморрагии на коже осуществляется с использованием нетрадиционных методов. Перед использованием предложенных рецептов рекомендуется проконсультироваться с врачом.
Способы лечения:
- Кунжутное масло. Рекомендуется принимать для повышения свертываемости крови. Достаточно употреблять по 2-3 чайных ложки в течение дня. Масло можно добавлять в салаты и различные блюда либо пить в чистом виде.
-
Орехи с медом. Рекомендуется употреблять для предотвращения нехватки гемоглобина. Ежедневно нужно съедать 3 ядра грецкого ореха в сочетании с 1 ложкой меда. Повторять прием следует ежедневно.
- Настой девясила. Рекомендуют пить при гемофилии в случае повышенного риска кровотечений. 2 ложки измельченных корней девясила заливают 400 мл холодной воды. Жидкость настаивают 8 часов, затем сцеживают. Каждый день нужно принимать лекарство 3-4 раза по четверти стакана.
- Облепиховое масло. Применяется при различных кожных заболеваниях. Можно принимать внутрь по 2-4 мл или использовать для компрессов. Вещества, содержащиеся в масле способствуют рассасыванию геморрагий и укреплению сосудов.
Предложенные народные средства можно использовать только для вспомогательной терапии. Заменять ими основную терапию, назначенную врачом, запрещено.
Разновидности
В современной медицинской практике различают пять основных форм болезни, которые могут встречаться и у детей, и у взрослых. В то же время геморрагический синдром у новорождённых представлен отёчно-геморрагической разновидностью этой патологии – шестой формой, которая стоит особняком.
Выделяют следующие виды:
- гематомный, являющийся следствием болезней крови, вызванных генетическими мутациями. При такой разновидности обширные кровотечения возникают вследствие травм в мягких тканях, образуя синяки на кожных покровах, припухлость и отёк места повреждения;
- петехиально-пятнистый – обусловленный наследственными и приобретёнными нарушениями гемостаза, вследствие чего у пациента нарушается свёртываемость крови. Проявляется возникновением синяков различного диаметра на теле детей или взрослых;
- пурпурный вид этого синдрома, который обычно является следствием различных васкулитов. Его проявлениями являются эритемы на коже, а также развитие нефритов и внутренних кровотечений, в частности из печени, кишечника;
- микроциркуляторный вид синдрома возникает при болезни Виллебранда, ДВС-синдроме и при передозировке лекарственных средств, вызывающих нарушение в системе кроветворения. При таком виде патологии отмечаются следующие симптомы: геморрагические кровоизлияния на кожных покровах петехиального характера и возникновение крупных гематом в забрюшинном пространстве;
- ангиоматозный вид синдрома возникает в зонах сосудистых патологий. Его характеризуют длительные кровотечения, имеющие определённую локализацию.
Отёчно-геморрагический синдром характеризуется изменениями в лёгких, поэтому при рождении у таких детей отмечается дыхательная недостаточность, с выделением кровавой пены из дыхательных путей. Таким детям требуется неотложная медицинская помощь, поскольку, в противном случае, высока вероятность летального исхода. Основной причиной прогрессирования такой разновидности недуга является гипоксия плода в материнской утробе.
Затронутые группы населения
Геморрагический васкулит — это редкое заболевание, которое поражает больше мужчин, чем женщин. Заболевание может встречаться во всех возрастных группах, хотя чаще всего поражает детей.
У детей начальные симптомы обычно начинаются после 2-х лет и часто длятся около 4 недель, и часто болезнь протекает несколько слабо. Около 50 процентов пострадавших детей испытывают один или несколько рецидивов, обычно в течение нескольких месяцев. Частота рецидивов, по-видимому, выше среди тех детей, у которых начальная болезнь была более тяжелой.
Наиболее пострадавшие дети были в возрасте от 2 до 11 лет. На 100 000 детей школьного возраста приходится около 14 случаев. Обычно это доброкачественное (не угрожающее) расстройство, которое в большинстве случаев самоограничивающаяся (вылечивается самостоятельно).
Симптомы геморрагического синдрома
Наиболее частым клиническим вариантом патологической кровоточивости является кожный геморрагический синдром, который может значительно отличаться по интенсивности и морфологическому типу кожных элементов. Так, самым тяжелым в отношении переносимости пациентом является гематомный вариант, который наблюдается при гемофилии и проявляется развитием массивного излития и скопления крови в межмышечных пространствах и суставных сумках, сопровождающихся выраженным болевым синдромом. Патогномоничным симптомом гематомного варианта геморрагического синдрома является длительное значительное ограничение подвижности одного или целой группы суставов.
Возникновение кровоизлияний происходит, как правило, после какого-либо травмирующего воздействия, а при тяжелой форме гемофилии гематомы и гемартрозы возникают спонтанно на фоне полного благополучия. Наиболее патогномоничным признаком гематомного варианта геморрагического синдрома является появление признаков внутрисуставных кровоизлияний, причем в большей степени страдают крупные группы суставов верхних и нижних конечностей. Клиническими критериями гемартроза при геморрагическом синдроме является резкий интенсивный болевой синдром, отечность периартикулярных мягких тканей и невозможность выполнения привычных двигательных движений. В ситуации, когда в суставной сумке скапливается большой объем свежей крови, может наблюдаться положительный симптом флюктуации. Последствиями таких изменений при геморрагическом синдроме гематомного типа является развитие хронического инфекционного поражения синовиальных оболочек и деструкция хрящевой ткани, что неизбежно приводит к развитию деформирующего артроза.
При патологическом изменении количества или формы тромбоцитарных клеток чаще всего развивается петехиально-пятнистый геморрагический синдром. При данном патологическом состоянии у пациента отмечается склонность к развитию поверхностных внутрикожных кровоизлияний даже при минимальном травматическом воздействии на кожные покровы (например, механическое сдавление кожи манжетой при измерении артериального давления). Петехиальное внутрикожное кровоизлияние, как правило, имеет небольшие размеры, не превышающие трех миллиметров интенсивной красной окраски, которое не исчезает при пальпации. Для данного варианта геморрагического синдрома характерно появление кровоизлияний в слизистых оболочках различной локализации, особенно в конъюнктиву глаза. При петехиально-пятнистом варианте геморрагического синдрома, наблюдающимся при болезни Верльгофа, отмечается склонность к развитию упорных носовых кровотечений, провоцирующих анемизацию организма.
При смешанном синячно-гематомном варианте у пациента отмечается развитие как внутрикожных кровоизлияний, так и межмышечных гематом. Принципиальным отличием данной формы геморрагического синдрома от гематомного варианта является отсутствие внутрисуставных кровоизлияний.
При геморрагическом васкулите, как варианте геморрагического синдрома, отмечается развитие кожных геморрагий в форме пурпуры. Геморрагические элементы сыпи формируются на воспалительно-измененных участках кожных покровов, поэтому они всегда несколько возвышаются над поверхностью кожи и имеют четко очерченные пигментированные контуры. Принципиальным отличием геморрагической сыпи при васкулите является стойкая пигментация кожных покровов даже после нивелирования острых проявлений геморрагического синдрома.
Наиболее специфичным в отношении клинических проявлений является ангиоматозный геморрагический синдром, возникновение которого обусловлено анатомическим изменением сосудистой стенки. Для данной формы геморрагического синдрома характерно кровотечение определенной локализации, например из носовой полости при синдроме Рандю-Ослера. При ангиоматозном варианте геморрагического синдрома никогда не наблюдаются внутрикожные и подкожные кровоизлияния.
Так как приобретенный геморрагический синдром развивается на фоне каких либо заболеваний и патологических состояний, классическая картина может дополняться неспецифическими симптомами, характерными для фоновой патологии.
Качественная диагностика геморрагического синдрома предполагает оценку клинических, лабораторных и инструментальных данных. Основополагающим звеном в проведении диагностического поиска является тщательный сбор анамнестических данных и проведение внимательного осмотра пациента с определением локализации, характера кожных проявлений.
Симптомы геморрагического васкулита
В половине случаев геморрагический васкулит начинается с симптомов умеренной или выраженной интоксикации: головной боли, слабости, недомогания, повышения температуры тела до субфебрильных или фебрильных цифр, однако возможно отсутствие подъема температуры. Болями в области голеностопных и коленных суставов и высыпаниями на ногах.
Сыпь имеет геморрагический характер, то есть возникает в результате кровоизлияний в кожу, так как циркулирующие иммунные комплексы (ЦИК) повреждают микрососуды, в сосудистой стенке возникают асептическое (то есть без участия микробов) воспаление, деструкция (разрушение), тромбирование микрососудов и разрыв капилляров.
Симптомы геморрагического васкулита зависят от его формы. Различают следующие формы геморрагического васкулита:
- Кожную (простую). Для данной формы характерно появление мелкой красной сыпи или пурпуры (похожие на укусы комаров или волдыри) с размером высыпаний от 3 до 10 мм, которая не чешется или сопровождается легким зудом. Кровоизлияния возвышаются над поверхностью кожи, их можно легко почувствовать при пальпации и появляются они симметрично на разгибательных поверхностях нижних конечностях (на ногах под коленками, в районе стоп), ягодицах. Затем она становится мелкопятнистой и перестает быть пальпируемой. Сыпь при васкулите не появляется на лице, ладонях, практически не наблюдается на туловище и руках. При надавливании сыпь не исчезает, не бледнеет.
- Суставную. Суставная форма часто возникает одновременно с кожной или за несколько дней или часов раньше высыпаний. При этом ребенок жалуется на боли под коленками и в области голеностопа, эти участки сопровождаются отечностью с появлением кровоподтеков (синяков). Ребенок не может ни ходить, ни стоять.
- Абдоминальную. Боли в животе наблюдаются у 1/3 больных и носят чаще схваткообразный характер, протекая по типу кишечных колик. Боль эта обусловлена кровоизлияниями в стенку кишки и в брюшину. При этом ребенок не может четко указать, где болит живот. Боли в животе зачастую появляются раньше кожных высыпаний, что сильно затрудняет постановку правильного диагноза и часто ребенка госпитализируют в отделение хирургии с диагнозом «острый живот» с подозрением на острый аппендицит. У взрослых абдоминальная форма наблюдается реже.
- Почечную. Геморрагический васкулит с поражением почек протекает как острый гломерулонефрит с гематурией (кровь в моче) и протеинурией (белок в моче). Поражение почек может возникнуть не сразу, а через 1-4 недели после начала болезни.
- Смешанную. Когда отмечается сочетание всех или нескольких форм, например, кожно-суставно-абдоминальной.
Частота основных клинических проявлений геморрагического васкулита:
- пятнистые высыпания на коже (кожная геморрагическая сыпь) — 100%;
- суставной синдром (боль в голеностопных суставах) — 75%;
- абдоминальный синдром (боли в животе) — 65%;
- поражение почек — 35-40%.
При геморрагическом васкулите могут поражаться сосуды любой области, в том числе почек, легких, глаз, мозга. Геморрагический васкулит без поражения внутренних органов — самое благоприятно протекающее из всей этой группы заболевание.
Геморрагический синдром: Диагностика.
Диагностика геморрагических синдромов происходит исходя из сроков их возникновения, а так же отличительных особенностей развития.
Первостепенное значение имеет анализ крови пациента. Для диагностики проводят коагуляционные тесты, производится расчёт тромбоцитов в периферической крови. При крайней необходимости возможно проведение стернальной пункции с целью исследования красного костного мозга.
При геморрагическом синдроме в анализе крови будет наблюдаться:
- Снижение количества гемоглобина
- Снижение количества эритроцитов
- Снижение цветового показателя крови
- Пойкилоцитоз (видоизменение эритроцитов)
- Анизоцироз (обнаружение эритроцитов различных размеров)
- Лейкоцитоз
- Ускорение СОЭ
- Нейтрофилёз со сдвигом влево.
Геморрагический синдром диагностируется на основании сбора анамнеза, выявления наследственного генеза, определения локализации.
- Опрос пациента с подробным выяснением его жалоб. Необходимо установить наличие длительных или спонтанных кровотечений, высыпаний на коже и слизистых оболочках, гематом в области суставов.
- Сбор данных истории (анамнеза) жизни: характер заболевания (наследственный или приобретенный), наличие сопутствующих патологий, время появления первых симптомов, факты лечения препаратами, активирующими противосвертывающую и фибринолитическую системы.
- Осмотр пациента с пальпацией лимфоузлов, определением размеров печени и селезенки, типа кровоточивости, исследованием костно-суставной системы.
- Лабораторная диагностика, включающая в себя исследование тромбоцитарного и коагуляционного компонентов гемостаза, общий анализ крови с подсчетом количества тромбоцитов, определение иммуноглобулинов, маркеров воспаления, факторов свертывания.
- При необходимости – УЗИ, биопсия костного мозга.
Диагностика
Диагноз геморрагического васкулита обосновывается следующими признаками:
• наличие кожных геморрагических высыпаний;
• пестрота клинической картины: наряду с абдоминальными явлениями наблюдаются либо суставные явления, либо кровотечения из ЖКТ;
• отрицательные клинико-лабораторные тесты.
Исследование геморрагического синдрома (как свертывающей системы крови и целом, так и ее отдельных компонентов), длительность кровотечения, ретракция сгустка нормальны. Нормально и количество кровяных пластинок. Симптомы щипка, жгута непостоянны.
Особенно ответственна дифференциальная диагностика в случаях абдоминальной пурпуры, имитирующей картину острого живота (прободной перитонит, острый аппендицит, инвагинация).
В этих случаях диагноз нередко устанавливается на операционном столе – после обнаружения геморрагических высыпаний на брюшине и серозном покрове кишечника. Опорными пунктами в диагностике служат следующие признаки:
• при общей картине острого живота живот на самом доле мягкий;
• боли в животе чаще носят схваткообразный характер, нередко локализуются вокруг пупка (но могут быть локализованы и в цекальной области, имитируя картину острого аппендицита);
• наряду с абдоминальными симптомами наблюдаются либо суставные явления, либо кровотечения – из ЖКТ, почек, гениталий и т. п.;
• хотя лейкоцитоз может иногда быть весьма высоким (до 30 тыс.), кровь не «гнойная»: нет токсогенной зернистости нейтрофилов, эозинофилы не исчезают.
Диагноз может быть поставлен на основании анализа крови (обнаружение повышенных уровней IgA) и мочи (кровь в моче) или кала (анализ на скрытую кровь). При симптомах тяжелой почечной недостаточности требуется биопсия этого органа.
Причины и факторы риска
Точная причина возникновения геморрагического васкулита неизвестна, хотя исследования показывают, что это заболевание может быть вызвано дисфункцией иммунной системы (т.е. повышением иммунных комплексов IgA), указывая на аутоиммунную природу. Аутоиммунные заболевания возникают, когда естественная защита организма от «чужеродных» или вторгающихся организмов (например, антител) начинает атаковать здоровые ткани по неизвестным причинам.
В некоторых случаях было высказано предположение, что расстройство может быть экстремальной аллергической реакцией на определенные продукты, такие как шоколад, молоко, яйца или бобы. Различные лекарства (например, нифедипин, дилтиазем, цефуроксим, диклофенак и т.д.), бактерии (например, стрептококки) и укусы насекомых также были указаны в качестве возможных причин заболевания в некоторых случаях. Краснуха предшествует первым симптомам пурпуры Шенлейна-Геноха примерно в 30 процентах случаев. Примерно в 66 процентах случаев инфекция верхних дыхательных путей предшествует появлению симптомов примерно на 1-3 недели. Однако определенная связь с вирусными инфекциями не была доказана.
Геморрагии – это что такое? Причины и лечение геморрагии
Геморрагии – этокровоизлияния разной степени тяжести в разных участках организма. Причиной этого недуга могут выступать как внешние, так и внутренне патологии. Очень часто геморрагии выражаются в накоплении крови внутри ткани, но бывают случаи выхода крови во внешнюю среду.
Геморрагии желудочно-кишечного тракта
В случае поражения органов желудочно-кишечной системы часто возникают кровотечения, так называемые подслизистые геморрагии. Этот вид кровоизлияний являет собой особую опасность, так как имеет свойство некоторое время протекать без видимых симптомов.
В данном случае пациент должен находиться под присмотром врача и пройти специально назначенный курс медикаментозного лечения.
Как проходит диагностика? Правильная постановка диагноза
Врач может поставить вам диагноз даже после осмотра. Но для более точной диагностики нужно будет сдавать общий анализ крови и исследовать ее на свертываемость (коагулограмма). В отдельных случаях врач может назначить проведение бактериологического исследования крови, и уже на основе этих исследований решить вопрос с лечением.
Первая медицинская помощь при кровотечении
Как мы уже выяснили, геморрагии – это вытекание крови из кровеносных сосудов вследствие их повреждения. Поэтому первое, что можно сделать при незначительном кровоизлиянии – это приложить к травмированному месту что-то холодное,что поможет снизить интенсивность кровотечения. Дальнейшая помощь должна проводиться в зависимости от вида кровотечения.
Венозное кровотечение легко определить по цвету вытекаемой крови – она будет тёмно-красного бордового цвета. Течь такая кровь будет медленно, но непрерывно. Первая помощь при травме – наложение жгута ниже 10-15 см от раны и тугая повязка.
Обязательно необходимо пометить время наложения жгута, вложив бумажку с помеченным временем наложения. Если рана небольшая, то вместо жгута можно рану обмотать повязкой, так как венозные сосуды имеют возможность спадать и самозатягиваться.
Артериальное кровотечение
Оно отличается от венозного. Кровь из такой раны ярко-красного цвета и будет бить фонтаном. Необходимо немедленно наложить жгут, так как без остановки кровотечения человек может умереть буквально за минуту.
Жгут накладывают выше раны на 10-15 см, а на рану нужно поместить повязку. Жгут накладывается на 1-2 часа.
Через это время его необходимо приспустить на 3-5 минут, чтобы кровь проциркулировала по конечности, иначе застоявшаяся кровь накопит токсины и при снятии жгута человек рискует получить шок и умереть.
Также для остановки подобных кровотечений можно использовать современные кровоостанавливающие средства вроде “Целокса” и “Гемостопа”. Гранулы порошка помогают свернуть кровь, создавая подобие желе. Но лечить подобную рану будет тяжелее.
Внутреннее кровотечение одно из самых тяжёлых: здесь нужно обязательно обратиться в больницу. На месте можно только приложить холод к больному месту и немедленно отправить пострадавшего в больницу или вызвать “Скорую помощь”. До приезда врачей больной должен находиться в спокойном положении и как можно меньше двигаться.
Как избавиться от геморрагий
Лечение геморрагия проводится после детального медицинского обследования.
При установлении диагноза и назначении лечения доктор должен учитывать тот факт, что некоторые формы заболевания склонны к развитию неприятных осложнений.
Именно поэтому каждый этап лечения должен проходить под присмотром врача. При осложнениях могут возникать воспалительные процессы, способные в некоторых случаях привести даже к летальному исходу.
Чтобы не усугублять проблему, нужно сразу обратиться за медицинской помощью. И только после окончательного вывода врача назначается лечение.
К примеру, при незначительных подкожных кровоизлияниях часто не применяется медикаментозное лечение.
А вот при кожных геморрагиях больших размеров используют местное лечение в виде нанесения гепариновой или троксевазиновой мази на пораженные участки два раза в сутки.
Артериальное кровотечение
Оно отличается от венозного. Кровь из такой раны ярко-красного цвета и будет бить фонтаном. Необходимо немедленно наложить жгут, так как без остановки кровотечения человек может умереть буквально за минуту. Жгут накладывают выше раны на 10-15 см, а на рану нужно поместить повязку. Жгут накладывается на 1-2 часа. Через это время его необходимо приспустить на 3-5 минут, чтобы кровь проциркулировала по конечности, иначе застоявшаяся кровь накопит токсины и при снятии жгута человек рискует получить шок и умереть.
Что касается капиллярных кровотечений, то они серьезной опасности не несут (кроме травм у людей, страдающих плохой свертываемостью крови). В таком случае рану необходимо обработать и перевязать.
Также для остановки подобных кровотечений можно использовать современные кровоостанавливающие средства вроде «Целокса» и «Гемостопа». Гранулы порошка помогают свернуть кровь, создавая подобие желе. Но лечить подобную рану будет тяжелее.
Внутреннее кровотечение одно из самых тяжёлых: здесь нужно обязательно обратиться в больницу. На месте можно только приложить холод к больному месту и немедленно отправить пострадавшего в больницу или вызвать «Скорую помощь». До приезда врачей больной должен находиться в спокойном положении и как можно меньше двигаться.
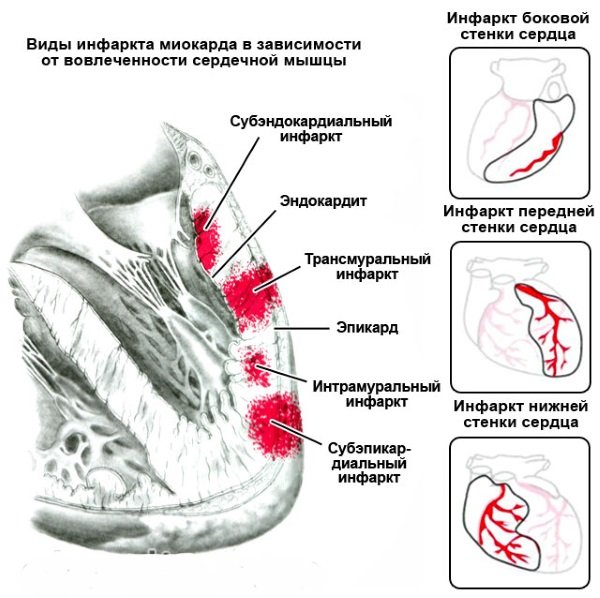
Возможные последствия геморрагического инсульта и осложнения
Образование гематомы в области желудочков мозга вызывает нарушения ликвородинамики, в результате чего быстро прогрессирует отек головного мозга, который, в свою очередь, способен привести к летальному исходу уже в первые часы кровоизлияния.
После обширного кровоизлияния в отдаленном периоде наблюдаются следующие осложнения:
- нарушения движения конечностей, недостаточная их координация;
- отсутствие чувствительности в пораженных участках тела;
- нарушения глотания;
- нарушения функции тазовых органов;
- сложности в процессе восприятия, обработки и запоминания информации, утрата или снижение способности к обобщению, логическому мышлению;
- нарушения речи, счета, письма;
- различные нарушения психики и поведенческих реакций (нарушение ориентации в пространстве, тревожность, отрешенность, мнительность, агрессивность).
В целом прогноз при геморрагическом инсульте неблагоприятен. По данным разных авторов смертность достигает 50–70%. К летальному исходу приводят нарастающий отек и дислокация головного мозга, рецидивирующее кровоизлияние. Более 65% выживших пациентов приобретают инвалидность. Факторами, утяжеляющими прогноз заболевания, являются:
- пожилой возраст;
- заболевания сердечно-сосудистой системы;
- кровоизлияние в желудочки мозга;
- локализация гематомы в стволе головного мозга.
Большинство выживших после инсульта больных остаются обездвиженными, утрачивают способность к самообслуживанию. В результате у них нередко развивается застойная патология – пролежни, тромбоз вен нижних конечностей, что, в свою очередь, приводит к развитию тромбоэмболических осложнений, среди которых наиболее опасным является ТЭЛА (тромбоэмболия легочной артерии).
Наиболее частым осложнением геморрагических диатезов служит железодефицитная анемия. При рецидивирующих кровоизлияниях в суставы может развиться их тугоподвижность. Сдавление массивными гематомами нервных стволов чревато возникновением парезов и параличей. Особую опасность представляют профузные внутренние кровотечения, кровоизлияния в головной мозг, надпочечники. Частое повторное переливание препаратов крови является фактором риска развития посттрансфузионных реакций, заражения гепатитом В, ВИЧ-инфекцией.
Течение и исходы геморрагических диатезов различны. При проведении адекватной патогенетической, заместительной и гемостатической терапии прогноз относительно благоприятный. При злокачественных формах с неконтролируемыми кровотечениями и осложнениями исход может быть фатальным.
Геморрагии желудка
Характеризуются выделением крови в области желудка. Могут указывать на эрозивно-геморрагический гастрит и некоторые другие желудочные заболевания. Часто сопровождаются различными изменениями слизистой оболочки желудка как воспалительного, так и эрозивного свойства. Причины таких внутрислизистых геморрагий — самые различные. Из признаков — ощутимое сердцебиение, недомогание, кружение головы, тошнота; иногда — лихорадочные проявления, потеря аппетита. Очень характерный симптом — рвота, напоминающая кофейную гущу. В качестве лечения назначают адсорбенты, обволакивающие, обезболивающие медикаменты, антибиотики. Обязательно строгое соблюдение предписанной диеты.
Симптоматика
Клиника патологии включает признаки, объединенные в несколько синдромов:
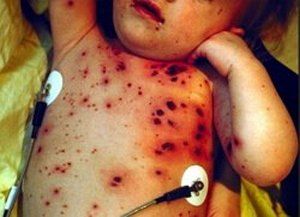
- Кожный синдром характеризуется появлением на коже мелких точечных красных кровяных высыпаний — петехий, крупных кровоподтеков — экхимозов и гематом.
- Внутренние и наружные кровотечения — носовые, десневые, пищеводные, маточные, желудочно-кишечные.
- Кровоизлияния в суставную полость и межмышечное пространство, частично или полностью обездвиживающее больного.
- Болевой синдром различной степени выраженности.
- Анемический синдром — результат кровопотери.
Существуют различные клинические варианты патологии: гематомный, петехиально-синячковый, смешанный и другие. Все они имеют разную симптоматику и этиологию.
- Гематомный вариант очень тяжело переносится больными. Он возникает при гемофилии и характеризуется обильным излитием крови в мышцы и суставы. Происходит это самопроизвольно или под воздействием даже незначительного травмирующего фактора. В наибольшей степени поражаются тазовые, коленные, плечевые и локтевые суставы. Основными проявлениями недуга являются: резкая боль, отек околосуставных тканей, деформация и дисфункция сустава, ограничение физической активности больного. Во время диагностики определяется положительный симптом флюктуации, указывающий на наличие жидкости в замкнутой суставной полости — крови. Гемартроз всегда сопровождается появлением больших гематом на коже. Последствия гематомной формы – хронический синовит, деструкция хрящей и костей, деформирующий артроз.
- Петехиально-пятнистый вариант развивается, когда изменяется структура и число тромбоцитарных клеток. Деформированные тромбоциты или их дефицит — причины нарушения свертываемости крови. Данный тип расстройства проявляется небольшими ярко-красными пятнами, возникающими на любом участке тела и не исчезающими при давлении. Даже незначительное травмирование больного приводит к внутрикожным кровоизлияниям и точечным геморрагиям.
- Смешанный вариант характеризуется кровоизлияниями в межмышечное пространство и внутрь кожи с появлением на ней крупных гематом и точечных петехий. При этом внутрисуставные кровоизлияния и признаки гемартроза отсутствуют. Синяки обычно обширные, болезненные и плотные.
- Васкулитно-пурпурный вариант сопровождается появлением ярко-красной или синюшной сыпи на пигментированной коже ног. Ее элементы имеют небольшие размеры и плотную консистенцию. Они окружены пигментированным ободком, возвышаются над кожным покровом, постепенно отмирают и покрываются корками. Эта форма обусловлена аутоиммунным или инфекционным воспалением эндотелия микрососудов — капилляров, артериол и венул.
- Ангиоматозный вариант обусловлен поражением сосудистой стенки и имеет специфическую симптоматику. Отличительные черты этого типа – повторяющийся, упорный характер кровотечений, дисплазия сосудов, отсутствие подкожных кровоизлияний. Чаще всего больные жалуются на течение крови из носа, которое считается в данном случае опасным для жизни. Возможны желудочные, кишечные, легочные кровотечения.
- Отечно-геморрагический вариант синдрома развивается у новорожденных, испытывавших внутриутробно гипоксию, и характеризуется изменениями в легочной ткани. У только что родившихся детей появляются признаки дыхательной недостаточности в виде выделения кровавой пены из респираторного тракта. Больные дети погибают сразу после рождения.
Приобретенная форма синдрома – проявление различных заболеваний. Именно поэтому его клиническая картина включает неспецифические симптомы, характерные для первичного патологического процесса.
У новорожденных синдром проявляется:
- гематурией,
- выделением крови из влагалища,
- постоянным появлением крови из пупочной ранки,
- частыми носовыми кровотечениями,
- кровоизлиянием в мозг.