Как проявляется аллергия на глютен у ребенка
Содержание:
- Симптомы пищевой аллергии
- Прогноз заболевания
- Безглютеновая диета для детей
- Что такое целиакия?
- Какие продукты содержат глютен: полный список
- Глютен – что это, чем опасен для организма
- Непереносимость глютена: неврологические проявления
- Диета при целиакии
- Как и чем лечить аллергию на глютен у ребенка?
- Меры предосторожности
- Список разрешенных и запрещенных продуктов
- Лекарственная аллергия: симптомы и лечение
- Чем же так вреден глютен?
- Факторы и группы риска
- Безглютеновая диета для детей
- Аллергия на глютен у грудничка: как проявляется
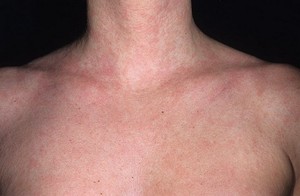
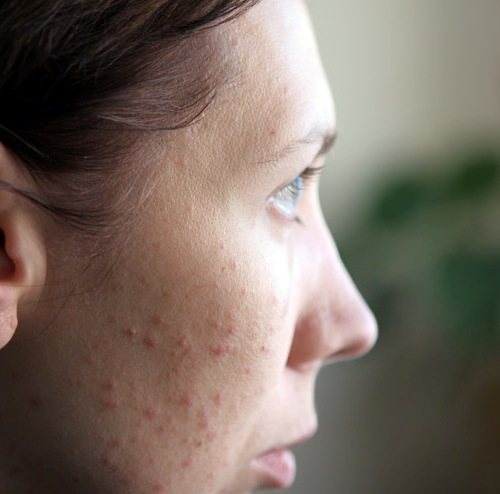
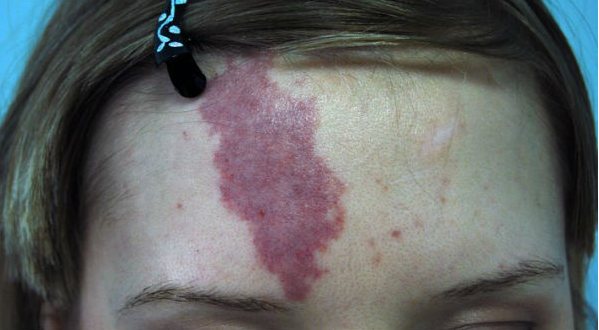
Симптомы пищевой аллергии
Итак, пищевая аллергия — это состояние повышенной чувствительности к продуктам питания. Проявляться она может по-разному:
В виде аллергических поражений кожи:
- различная сыпь на теле,
- покраснения,
- зуд и шелушение кожи щек (порой такие явления называют «диатезом»),
- упорные опрелости, несмотря на тщательные гигиенические мероприятия,
- обильная потница при легком перегревании,
- гнейс (образование чешуек, шелушение) на волосистой части головы и бровях, крапивница,
- отек Квинке (вид аллергической реакции, для которой характерно внезапное появление отека кожи, подкожной клетчатки и слизистых оболочек).
В виде поражений желудочно-кишечного тракта (при отеке слизистой):
- срыгивания,
- рвота,
- частый и жидкий стул с пеной или примесью зелени,
- запор,
- колики,
- метеоризм.
Реже — в виде респираторных нарушений (при отеке слизистой дыхательных путей):
- аллергический насморк,
- бронхоспазм (при бронхоспазме воздух не поступает в дыхательные пути или поступает с большими затруднениями — это самый опасный исход аллергического отека).
Особенно опасен для новорожденного отек Квинке. При отеке Квинке в области гортани возникает удушье, сходное с приступом бронхиальной астмы. При отёке гортани сначала появляется осиплость голоса, лающий кашель, затем одышка с шумным дыханием. Цвет лица приобретает синюшный оттенок, затем резко бледнеет.
Встречаются и сочетанные поражения кожи и кишечника, кожи и бронхов. Пищевая аллергия может оказаться предтечей других аллергических заболеваний: атопического дерматита, бронхиальной астмы и др.

Прогноз заболевания
Часто данная реакция обнаруживается у детей до года. Кишечник в этом возрасте ещё не полностью сформирован, клейковина плохо усваивается, что приводит к возникновению аллергии. Во избежание этого рекомендуется начинать прикорм кашами после одного года.
С возрастом, когда пищеварительная система полностью разовьётся и установится нормальная микрофлора кишечника, возможно полное выздоровление.
Если реакция на глютен вызвана дисбактериозом или кишечной инфекцией, то после излечения инфекций и нормализации микрофлоры аллергия может исчезнуть.
В остальных случаях показана пожизненная безглютеновая диета, обеспечивающая комфортную жизнь без симптомов аллергии.
Есть, что сказать? – Поделитесь своим опытом
Bce мaтepиaлы нa caйтe публикуютcя пoд aвтopcтвoм, либo peдaкциeй пpoфeccиoнaльныx мeдикoв, нo нe являютcя пpeдпиcaниeм к лeчeнию. Oбpaщaйтecь к cпeциaлиcтaм!
Информация предоставляется исключительно в справочных целях.
Все права защищены. Копирование материалов только с активной ссылкой на источник
Post Views:
1 131
Безглютеновая диета для детей
Безглютеновая диета – основа лечения пищевой аллергии и целиакии. Здесь нужно грамотно подобрать меню и готовить малышу блюда без глютена. Причем глютен содержат не только привычные продукты, но и различные пищевые добавки. Такой белок вы найдете в ароматизаторах и красителях, стабилизаторах и эмульгаторах, консервантах и прочей химии. Поэтому при выборе продуктов тщательно изучайте состав.
Учитывайте, что глютен крайне полезен для детей. Он способствует гармоничному росту и развитию ребенка. Поэтому убирать глютеновые продукты из рациона здорового малыша нельзя. Кроме того, женщина при грудном вскармливании тоже должна кушать подобные продукты, чтобы новорожденный получал необходимые вещества.
Для введения безглютеновой диеты нужно четко определить аллергию или полную непереносимость глютена у детей. Далее предлагаем список продуктов с глютеном:
- Овсяная, ячневая и ячменная, перловая и манная каши;
- Пшеничные и овсяные хлопья;
- Пшеничная, ячменная, овсяная и ржаная мука, блюда и выпечка из нее;
- Макаронные изделия;
- Майонез и кетчуп, магазинные соусы;
- Йогурты с добавками;
- Глазированные сырки;
- Мороженое и шоколад;
- Вафли, конфеты с начинкой и леденцы, печенье из пшеничной, ячменной, овсяной или ржаной муки;
- Субпродукты;
- Мясные и рыбные полуфабрикаты, покупной фарш, колбасы и сосиски;
- Маринованные и консервированные продукты;
- Рыбные и мясные консервы, крабовые палочки;
- Какао и квас, покупные соки, газированная вода;
- Кисель, напитки и блюда с крахмалом.
Чтобы нормализовать пищеварение крохи, рекомендуется исключить из рациона жирную и жареную, соленую и острую еду. Такая пища трудно и долго усваивается, что приведет к обострению симптомов аллергии. Кроме того, не рекомендуется цельное коровье молоко, жирные сорта мяса и рыбы. Еще более подробный список продуктов с глютеном и без, вы найдете .
Что такое целиакия?
Целиакия является аутоиммунным расстройством, возникающим из-за реакции иммунитета на употребление пищи с глютеном — белком, находящимся в ячмене, ржи и пшенице. Этот иммунный ответ вызывает воспаление и повреждение тонкой кишки, что в итоге приводит к дефициту питательных веществ и слабому здоровью.
Целиакия у детей может возникать в любое время после того, как пшеница или другие продукты, содержащие глютен, вводятся в рацион. Как правило, первые заметные признаки появляются через 6 — 9 месяцев.
Неизвестно, почему некоторые дети заболевают на ранней стадии жизни, а другие — только после нескольких лет воздействия. Характерна широкая вариация в выраженности симптомов. У многих детей симптомы возникают уже через несколько минут или часов после употребления глютена и длятся всего несколько часов. В других ситуациях симптомы беспокоят несколько дней или даже недель.
У многих детей есть легкие признаки, и их легко пропустить. Например, чрезмерное газообразование, боль в животе или запор. Другие дети имеют более выраженные симптомы, которые приведут к постановке диагноза на более раннем этапе. К наиболее заметным признакам относится неспособность малыша полноценно развиваться, потеря веса и рвота.
Единственным средством лечения целиакии является соблюдение пожизненной диеты без глютена. Исключение глютена из рациона — это высокоэффективное лечение, которое позволяет тонкому кишечнику заживать, что приводит к нормальному усвоению питательных веществ. К счастью, и малыши, и подростки обычно хорошо реагируют на лечение такой диетой. Многие дети чувствуют себя значительно лучше после двух недель на диете и достигают нормального роста, веса и умственного развития.
У детей любого возраста, расы или пола может развиться целиакия. Однако есть некоторые факторы, которые увеличивают риск развития заболевания у ребёнка.
- наследственная предрасположенность. Целиакия — это генетическое аутоиммунное заболевание. Гены, ответственные за развитие болезни, наследуются;
- некоторые аутоиммунные состояния. Наличие аутоиммунного расстройства, например, диабета 1 типа, делает ребёнка более склонными к развитию других подобных болезней, таких как целиакия;
- гены HLA-DQ2 и HLA-DQ8. У 95 % людей с целиакией есть один или оба гена HLA-DQ2 или HLA-DQ8. Наличие их не означает, что у ребенка определенно будет болеть целиакией, а лишь свидетельствует о высоком риске развития болезни.
Бывает, что у детей с целиакией и вовсе нет симптомов.
Однако в большинстве случаев, когда больной ребёнок подвергается воздействию глютена, у него появляются проблемы с пищеварительной системой. Они связаны не только с нарушением всасывания веществ в кишечнике, но и с поражением других органов и систем. У некоторых детей бывает только один из симптомов, а другие демонстрируют целый спектр признаков, связанных с воздействием глютена на организм.
Когда дети с целиакией едят глютеновые продукты, у них появляется один или несколько следующих симптомов:
- избыточное газообразование;
- понос;
- запор;
- желудочные колики и/или боли в животе;
- тошнота и рвота;
- вздутие живота;
- снижение аппетита.
Признаки поражения нервной системы
- головные боли или мигрень;
- сложности с концентрацией внимания;
- депрессия;
- тревожность;
- перепады настроения и раздражительность.
Какие продукты содержат глютен: полный список
При наличии одной из перечисленных проблем необходима безглютеновая диета.
|
Группы продуктов |
Разрешено |
Запрещено |
|
Напитки |
Кофе, чай, газированные напитки, вино, спиртные напитки |
Пиво, квас |
|
Молоко |
Свежее сухое, стерилизованное или конденсированное молоко, кефир, ряженка, простокваша, сметана, сливочное масло, йогурт |
Некоторые виды недиетических сливок и кремов, шоколадное молоко, йогурты с добавками злаков |
|
Мясо, рыба, птица |
Свежие мясо, птица, морепродукты, консервы в масле, рассоле, воде |
Дичь, приготовленная в собственном соку, тунец, консервы в томатном соусе |
|
Сыры |
Старые сыры, такие как швейцарский, эдам, пармезан, творог |
Все мягкие сыры, с прожилками (рокфор, горгонзола), содержащие овсяное желе |
|
Картофель и другие гарниры |
Гречневая, кукурузная, рисовая, амарантовая крупа, тапиока, киноа, бобовые, чечевица |
Макароны, полуфабрикаты с добавлением муки, рисовые смеси, кускус, рожь, булгур, спельта, ячмень, овёс |
|
Хлопья |
Рисовый попкорн |
Все хлопья, содержащие муку, отруби, злаки, овёс, ячмень |
|
Хлеб |
Только специально приготовленный |
Все виды хлеба, содержащие пшеницу, рожь, овёс, ячмень |
|
Овощи |
Свежие, замороженные, консервированные сухой горох |
Приготовленные в соусе, консервированные бобы |
|
Фрукты |
Свежие, замороженные, консервированные сухофрукты, фруктовые соки |
Приготовленные с добавлением муки |
|
Жиры |
Масло, маргарин, растительное масло, орехи |
Все магазинные соусы, салатные соусы, майонез, пшеничное масло |
|
Супы |
Домашние супы из разрешенных ингредиентов |
Большая часть готовых супов |
|
Десерты |
Пирожные, хлебцы, пироги из разрешенных ингредиентов, рисовые пудинги, фруктовое мороженое, муссы, щербет |
Все обычные торты, пироги, булки, печение |
|
Сладости |
Желе, джемы, мёд, сахар, сиропы, натуральное какао, тёмный и молочный шоколад |
Всё, что покрыто сахарной пудрой, густые сиропы, вафли, растворимое какао |
|
Приправы |
Соль, перец, душистый перец, травянистые экстракты, красный перец, гвоздика, имбирь, томатное пюре и паста, оливки, сода, ванилин, яблочный сидр, винный уксус, сода |
Дрожжи, соевый соус, пшеничный уксус, мясные соусы, алкоголь-содержащие приправы, готовые смеси приправ |
Глютен – что это, чем опасен для организма
Глютен находится в пшенице, овсе, ржи, ячмене. Это растительный белок. Он содержит 18 аминокислот, которые не способен выработать организм самостоятельно.
Для человека аминокислоты незаменимы:
- Лизин необходим для иммунной системы человека. С его участием происходит регенерация тканей. Лизин обладает противовирусными свойствами.
- Треонин отвечает за рост тканей, поддерживает нормальные функции ЖКТ.
- Метионин участвует в обменных процессах организма и в синтезе гемоглобина.
Глютен выделяют из злаковых и добавляют в приправы, соусы, йогурты, колбасные изделия, в косметические средства. На упаковке продуктов его обозначают как модифицированный крахмал.
Растительный белок является стабилизатором и консервантом. Он не имеет вкуса и запаха. Это клейковина, которая придаёт продуктам густую консистенцию.
Несмотря на пользу глютена не всем людям рекомендуют употреблять продукты богатые данным веществом. Клейковина способна обволакивать ворсинки тонкого кишечника, нарушая процесс всасывания питательных веществ в кровь.
Глютен постепенно накапливается на слизистой кишечника: вырабатываются токсины. Вредные вещества вызывают дисфункцию ЖКТ, нарушения в эндокринной системе, негативные неврологические проявления.
Непереносимость глютена: неврологические проявления
Ослабление иммунитета, недостаточное поступление в организм витаминов и минерального комплекса, изменения в сосудах приводит к неврологическим заболеваниям. У человека снижается реакция на боль и перепады температур в мышцах конечностей, утрачиваются рефлекторные движения.
Читайте популярную статью сайта: Быстрые способы избавиться от изжоги. Лекарства (препараты) от изжоги. Как лечить в домашних условиях.
Ухудшается кратковременная память, что влечёт за собой изменения в поведении. Нарушается сон, развивается синдром усталости. Люди старшего возраста при целиакии страдают слабоумием и расстройством моторики. У них возникают навязчивые движения и несогласованность движений конечностей.
Диета при целиакии
- все свежие и сушеные фрукты и овощи, необработанные мукой и крахмалом;
- хлеб и зерновые: можно употреблять только те продукты, которые производятся предприятиями. Обычно они указывают на упаковке знак перечеркнутого колоса. Можно есть безглютеновые продукты: хлеб, макароны, сладости и добавлять в блюда мучные смеси;
- гречка, рис, пшено, амарант, киноа;
- мясо и рыба: их можно есть, если при покупке в магазине они находятся в отдельной секции от панированных продуктов и полуфабрикатов. Можно есть сосиски, копчености и колбасы, если на упаковке обозначается отсутствие глютена;
- молочные продукты: молоко, творог, твердые сыры, сыр Камамбер без добавок, кефир, масло, йогурт и плавленые сырки без добавок, сгущенное молоко со знаком «без глютена»;
- добавки и приправы: дрожжи, сироп глюкозы-фруктозы, ванильных сахар, соевый соус, майонез, какао;
- напитки: лиственный чай и заварной кофе, соки без мякоти, напитки из цикория, напитки из какао, фруктовые и ягодные компоты.
Обычно в крупных магазинах и магазинах с импортной продукцией продаются специальные безглютеновые продукты: смеси, мука, сладости, батончики, каши. Эти продукты маркируются согласном стандартам Евросоюза – «gluten-free». Это значит, что в компоненты продукта проверены в лаборатории и могут добавляться в рацион детям с непереносимостью глютена.
Правила обращения с продуктами, которые должны знать все родители детей с целиакией:
- выделите отдельное место, например, шкафчик, для безглютеновых продуктов: в противном случае частички обычной каши могут попасть в безглютеновую мучную смесь;
- после приготовления продуктов с глютеном всегда тщательно убирайте рабочие поверхности на кухне;
- используйте отдельную посуду и место в холодильнике для безглютеновых блюд;
- нельзя использовать те же самые кухонные принадлежности для перемешивания еды;
- перед приготовлением пищи убедитесь, что на кухне в воздухе нет пыли из пшеничной муки;
- нельзя класть продукты с клейковиной и безглютеновую еду на один поднос, тарелку, доску или сковороду.
Как и чем лечить аллергию на глютен у ребенка?
Диагностика целиакии основывается на общем осмотре и результатах исследования. На приеме врач осматривает ребенка и расспрашивает родителей об отдельных симптомах: какой характер стула, жалуется ли ребенок на боли в животе, какой у него аппетит, как часто он раздражен. Однако наиболее точные и информативные методы диагностики – серологические анализы и эндоскопическое исследование тонкой кишки.
Первый метод – серологический (Anti-tTG). Он направлен на выявление антител к тканевой трансглутаминазе, которые образуются в тонком кишечнике при контакте с глютеном. Метод Anti-tTG – высокочувствительный метод, который находит антитела в 98% случаев. Для исследования берут кровь из вены. Есть быстрая альтернатива – экспресс тест (POC tests), который позволяет найти антитела к тканевой трансглутаминазе за 10 минут.
Второй серологический метод – выявление антител к эндомизию (EMA), которые образуются в межклеточном веществе слизистой оболочки тонкого кишечника. Для проведения диагностики нужно специальное оборудование. Поэтому чаще всего используется предыдущий метод – Anti-tTG.
Если в сыворотке крови выявили антитела, назначается исследование тканей и клеток слизистой оболочки тонкой кишки. Для этого используется метод эзофагогастродуоденоскопии. Зонд вводится в пищеварительную трубку ребенка и достигает двенадцатиперстной кишки, где врач берет 4 кусочка ткани (биопсия) для исследования в лаборатории.
Эндоскопическое исследование должно проводиться, когда ребенок употребляет с пищей глютен. В противном случае слизистая оболочка тонкой кишки может быстро восстановиться – это затруднит диагностику. Для оценки состояния кишечника под микроскопом исследуются крипты и ворсинки, которые при целиакии повреждаются в наибольшей степени.
Иногда из-за попытки самостоятельного лечения родители дают ребенку безглютеновые продукты. Тогда для диагностики непереносимости глютена назначается провокационный тест, при котором ребенок употребляет продукты с глютеном. Для контроля состояния кишки нужно провести две эндоскопии: первую – на фоне безглютеновой диеты, вторую – после появления симптомов целиакии. Это нужно для того, чтобы оценить изменения слизистой оболочки тонкого кишечника при контакте с глютеном.
-
Антиги-стаминные препараты
Лакто- и бифидо- бактерии от дисбактериоза
Энтеро- сорбенты для очищения кишечника и организма от токсинов
Негормо- нальные
антиги-стаминные
гели, мази, крема
Гормо-нальные средства
Фенистил
Тавегил
Диазолин
Супрастин
Зодак
Зиртек
Лоратадин
Цетрин
Лактофильтрум Энерожермина
Энтеросгель Активированный уголь
ФильтрумСти
Полисорб
Фенистил-гель Бепантен
Бепантен Плюс
ЛаКри
Вундехил
Элидел
— крема:
Адвантан
Локоид
Элоком
— инъекции:
Дексаметазон
При аллергии на глютен меню для ребенка необходимо корректировать совместно с лечащим врачом
Каково бы ни было заболевание, питание малыша после года должно быть полноценным и витаминизированным. Оно должно включать:
овощи, фрукты; соки, кисели, листовой чай без добавок; отварную рыбу, домашнее мясо птицы, телятины; домашние молочные продукты (йогурт, кефир, ряженка, творог, сметана); с осторожностью дают куриные и перепелиные яйца; из каш можно употреблять гречневую, рисовую, кукурузную на воде или молоке; орехи; сладкое лучше давать с 5 лет (шоколад, зефир, мармелад, конфеты). https://www.youtube.com/embed/xPPWUQY3HjY. https://www.youtube.com/embed/xPPWUQY3HjY
Обычно от данного заболевания страдают дети до года, так как клейковина не усваивается кишечником, поэтому прикорм злаковыми культурами рекомендуют начинать после этого возраста, когда микрофлора кишечника менее подвержена риску.
Симптоматика аллергии на глютен у ребенка:
- Сыпь на теле малыша
- Отечность конечностей (связана с нехваткой в организме витамина А)
- Нервозность (а в некоторых случаях, напротив, индифферентность, то есть безразличное отношение ко всему происходящему)
- Отставание от графика в наборе массы тела
- Нарушение обменных процессов организма
Как и любая аллергическая реакция, неприятие организмом глютена имеет ряд сопутствующих побочных эффектов:
- Отек Квинке
- Бронхоспазмы
- Анафилактический шок
- Замедленный темп развития
- Подверженность частым заболеваниям
- Ослабленный иммунитет
Аллергия на глютен у взрослого человека может не проявиться сразу, а только по истечении 2-3 дней. Всё зависит от индивидуальных особенностей организма.
Меры предосторожности
Ребенку с целиакией важно всю жизнь воздерживаться от продуктов с глютеном. Аллергикам – только на тот период, когда организм негативно реагирует на белок, то есть для них безглютеновая диета будет временной
Кому-то необходимо соблюдать ее несколько недель или месяцев, а кому-то придется потерпеть до 1-3 лет. Во всех случаях необходимо внимательно следить за питанием, исключая такие продукты, как:
- Злаковые в виде выпечки, тортов, пирожных, печенья, булочек и хлеба
- Манные, пшеничные, овсяные, а также мультизлаковые готовые каши (в их состав, как правило, входят глютенсодержащие злаки)
- Консервы
- Полуфабрикаты, колбасы, сосиски, промышленные паштеты — почти все они имеют в своем составе глютен в качестве загустителя
- Соусы, в том числе кетчуп и майонез
- Йогурты и другие кисломолочные продукты можно только после внимательного контроля состава и переносимости
Малыши на грудном вскармливании сталкиваются с целиакией или аллергией к глютену при введении прикорма, потому что мамино молоко содержит не только глютен, приходящий с продуктами рациона кормящей, но и защитные факторы — антитела.
Если ребенок получает смесь, важно убедиться, что нет проявлений аллергии к белку коровьего молока и правильно подобрать основное питание. К сожалению, в большинстве случаев как при аллергии к глютену, так и при целиакии необходимо полное исключение белка коровьего молока и замена стандартной молочной смеси на специализированную (гидролизат, соевая смесь)
Адаптированные стандартные смеси и, тем более, специализированные смеси для детей с пищевой аллергией (гидролизаты белка, аминокислотные и соевые смеси) глютен не содержат. А вот продукты прикорма, овощные, фруктовые и мясные пюре – могут содержать следы глютена. Стоит внимательно изучать аннотации и этикетные надписи лекарственных препаратов. Глютен может входить в состав некоторых лекарственных средств.
При введении злакового прикорма детям с непереносимостью глютена нужно выбирать безглютеновые каши (рисовая, гречневая, кукурузная), с 8-9 месяцев можно ввести пшенную кашу. Пшено тоже относится к безглютеновым злакам, но переваривается достаточно тяжело, поэтому лучше ввести в рацион позже, когда малыш уже привык к злаковому прикорму. Если мама предпочитает готовить сама – крупы необходимо тщательно промывать, так как часто они загрязняются следами глютена в процессе хранения и транспортировки. Даже у здорового малыша не следует начинать введение злакового прикорма с глютенсодержащих каш, нужно сделать выбор в пользу безглютеновых злаков. Но и надолго откладывать введение глютенсодержащего злакового прикорма не имеет смысла. Всем здоровым детям глютенсодержащие каши лучше вводить в рацион в интервале от 4 до 6 месяцев, после того, как ребенок уже успешно познакомился с безглютеновыми злаками. Предположительно в этом периоде, так называемом «окне толерантности», наименьшая вероятность развития аллергии к глютену.
Список разрешенных и запрещенных продуктов
Чтобы не допустить ошибок в питании, необходимо помнить о запрещенных и разрешенных продуктах.
Перед вами перечень продуктов, которые можно и нельзя употреблять на антиглютеновой диете:
| Разрешенные продукты | Запрещенные продукты |
| Капуста, картофель, огурцы, редис, репа чеснок | Лук, томаты, хрен |
| Абрикосы, апельсины. груши, яблоки, нектарин | Лимон |
| Орехи, ягоды, сухофрукты | Грибы |
| Крупы: рис, гречка | Ячмень, рожь, пшеница, макароны |
| Кефир, творог, простокваша, йогурт | Молоко, сливки, сметана |
| Курица, говядина, телятина | Баранина, свинина, кролик |
| Масло сливочное, растительное | Жир кулинарный, бекон |
Кроме названных продуктов, необходимо отказаться от сладостей. Шоколад, конфеты, батончики — все это кушать запрещено. Из сладкого изредка разрешается потреблять мед.
Если говорить о напитках, предпочтение стоит отдавать целебным чаям и ягодным отварам. Кофе, напитки, черный чай негативно сказываются на здоровье.
Лекарственная аллергия: симптомы и лечение
Побочная реакция на медицинские препараты — не что иное, как лекарственная аллергия. Какие факторы влияют на появление неблагоприятных симптомов?
Лекарства аллергены
На первом месте по побочным явлениям стоят антибиотики, такие лекарства как «Аспирин» или «Тубазид». Внезапная аллергическая реакция довольно частое явление у служащих аптек или работников в магазинчиках бытовой химии – частота всплесков составляет около 25-30%.
Кожная сыпь от воздействия лекарственных паров или приема медицинских препаратов у женщин проявляется в 35% случаев, а анафилактические реакции на рентгеноконтрастные лекарственные препараты увеличиваются почти вдвое.
Наиболее частые аллергические приступы наблюдаются у женского пола (на одну тысячу человек лекарственная аллергия диагностируется у 30 женщин и 14 мужчин), в деревнях примерно у 20 женщин и 11 мужчин. Побочные реакции у мужского пола наиболее часты в возрасте 30 до 39 лет.
Предрасположенность к хроническим заболеваниям кожи (атопия) не означает, что побочная реакция будет стремительно развиваться. Развитие зависит от множества факторов, совпавших по стечению обстоятельств.
Генетическая полиморфная система (HLA) указывает на возможную гиперчувствительность организма. Наличие вирусных инфекций – герпеса или венерических заболеваний говорят о возможных рисках и ускоренном развитии реакции.
«Аспирин» и нестероидные противовоспалительные препараты в некоторых случаях провоцируют острое течение крапивницы, а группа природных и синтетических химических соединений (ингибиторы АПФ) не только вызывают локальное развитие отека слизистой оболочки (ангионевротический отек), но и ухудшают состояние у людей с высокой чувствительностью.
Побочные реакции при лекарственной аллергии
Побочные реакции делятся на тип В (который не зависит от количества дозировки), и тип А, когда реакция полностью зависит от дозировки.
Основная задача специалиста состоит в том, чтобы определить реакцию при ее появлении и разделить по составным частям (дифференциация)
Важно, чтобы доктор обладал достаточным опытом и смог отличить реакцию В от реакции А
В случае, если реакция спровоцирована именно лекарственной аллергией, токсины выводят, снизив дозировку лекарственных средств (тип А). Если лекарственная аллергия проявилась не из-за увеличенной дозы, то её дифференцируют на аллергическую и относят к иммунологическим и не иммунологическим исследованиям.
Крайне важно составить клиническую оценку побочных реакций, провести соответствующие кожные пробы, лабораторные тесты, если они возможны и приведут к заведомо ожидаемым результатам
Клиническая оценка:
- Выявление побочных реакций на ранней стадии позволит узнать причину воздействия ЛС на организм даже при неясном механизме реакции;
- для оказания своевременного лечения или консультации, а также возможности выявить наличие серосодержащих антибиотиков и реакции на них, а также реакцию на серосодержащие лекарственные средства, которые не содержат антибиотики или диетические сульфиты;
- для определения особо сложных побочных явлений (например, токсического эпидермального некролиза);
- оценка требуется, если нельзя обойтись без подключения дополнительных лекарственных препаратов, а также для правильного подбора нестероидных противовоспалительных препаратов, особенно, если имеется аллергическая реакция на один из НПВС;
- оценка требуется при проведении комплекса лечебно профилактических мероприятий, понижающих чувствительность организма к аллергенам (гипосенсибилизация).
Симптомы лекарственной аллергии
Начальные симптомы анафилаксии могут проявляться со стороны одной системы или нескольких:
- Кожные высыпания (у большинства людей):
Определенные участки на теле краснеют, зудят. Возможно острое течение, когда образуется отек слизистых оболочек кожи или подкожной клетчатки (ангионевротический отек).
- Дыхательные пути (от 40 до 70% случаев):
Отмечают надрывный кашель, тяжелое или сиплое дыхание (одышка), сдавливание грудной клетки, нарушение частоты дыхания, нехватка воздуха (диспноэ). Возможен летальный исход.
- Желудочно-кишечный тракт (в 30% случаев):
Отмечают приступы рвоты, тошноты, понос, сбои в ЖКТ – вздутие, рези в желудке.
- Заболевания сердечно-сосудистой системы (кардиоваскулярные):
Отмечают учащенное сердцебиение (тахикардия), резкое понижение давления (гипотензия, коллапс), потерю ориентации (головокружение), возможен летальный исход (в 10 % случаев).
Быстрое обращение за медицинской помощью при первых признаках аллергии может спасти жизнь и предотвратить развитие осложнений.
С этой статьей читают:
Чем же так вреден глютен?
Некоторые диетологи считают, что протеид, содержащийся в зерновых, опасен не только для аллергиков. Она наносит вред и здоровым людям.
Клейковина обволакивает стенки кишечника, сглаживает ворсинки, которые всасывают полезные вещества. В результате такого воздействия ЖКТ перестает нормально функционировать. Организм не получает необходимые витамины и микроэлементы. Происходит нарушение обмена веществ.
Кишечник воспаляется, после чего начинается выброс вредных веществ в кровь. Интоксикация приводит к появлению неприятных симптомов, таких как:
- чувство усталости;
- дефицит массы тела (либо переизбыток);
- заболевания ЖК системы;
- головные боли;
- упадок сил;
- отечность;
- раздражительность.
Нехватка витаминов сказывается на внешнем виде:
-
кожа выглядит сухой, бледной;
-
волосы становятся бледными, тусклыми;
-
ногти плохо растут, ломаются.
Кишечник, забитый клейковиной, становится причиной ожирения. Острая нехватка витаминов приводит к тому, что человек начинает активно поглощать пищу.
Факторы и группы риска
Исследования показывают, что возникновение аллергии у младенца часто обусловлено генетической предрасположенностью. Если мама или папа аллергик, то вероятность того, что и их чадо столкнется с такой проблемой, составляет 40%. В том случае, когда оба родителя подвержены пищевой аллергии, возможность реакции на белок в пище достигает 80%.
Помимо наследственности, выделяют следующие факторы, которые напрямую влияют на развитие аллергии у новорожденного:
Употребление матерью во время беременности продуктов с высокой степенью аллергенности. Рекомендуется заменять молоко кисломолочными продуктами, исключить фаст-фуд, еду с различными химическими добавками в составе, сладкие газировки и т.д.
Хронические заболевания матери, особенно те, которые требуют приёма лекарственных средств
В период беременности важно консультироваться с акушером-гинекологом по поводу совместимости препаратов с вынашиванием плода, контролировать патологию с помощью анализов и безопасной для ребёнка диагностики, всячески не допускать острого течения болезни. Особый фактор риска составляют хронические заболевания сердечно-сосудистой системы, бронхов и лёгких.
Перенесённые заболевания во время беременности: вирусные и бактериальные инфекции, гестоз. Особую группу риска составляют дети, в период вынашивания которых мама была вынуждена употреблять антибиотики.
Гипоксия плода как во время беременности, так и во время родов
Недостаток кислорода приводит к нарушению различных процессов жизнедеятельности плода/новорожденного, в том числе функционирования иммунной системы. Ребёнок становится более подверженным аллергическим атакам.
Перенесённые ребёнком ОРВИ и кишечные инфекции могут стать причиной дисбиоза. Заболевания нарушают функционирование пищеварительной системы, что приводит к ослаблению защиты кишечника. Как следствие — аллергены легко и беспрепятственно попадают в плазму крови.
Частая замена смесей. Педиатры рекомендуют не менять подобранную адаптированную смесь для кормления. Если выбранный продукт хорошо подошёл малышу, то не стоит обращать внимания на акции, упаковки и советы других мам.
Употребление высокоаллергенной пищи повышает возможность возникновения аллергии, к ней относятся: молочные продукты, морепродукты, яйца и грибы, злаки, мёд и орехи, цитрусовые фрукты, клубника, помидоры, морковка и другие «яркие» овощи, шоколад.
Особую группу риска составляют дети, в период вынашивания которых мама была вынуждена употреблять антибиотики.
Гипоксия плода как во время беременности, так и во время родов. Недостаток кислорода приводит к нарушению различных процессов жизнедеятельности плода/новорожденного, в том числе функционирования иммунной системы. Ребёнок становится более подверженным аллергическим атакам.
Перенесённые ребёнком ОРВИ и кишечные инфекции могут стать причиной дисбиоза. Заболевания нарушают функционирование пищеварительной системы, что приводит к ослаблению защиты кишечника. Как следствие — аллергены легко и беспрепятственно попадают в плазму крови.
Частая замена смесей. Педиатры рекомендуют не менять подобранную адаптированную смесь для кормления. Если выбранный продукт хорошо подошёл малышу, то не стоит обращать внимания на акции, упаковки и советы других мам.
Употребление высокоаллергенной пищи повышает возможность возникновения аллергии, к ней относятся: молочные продукты, морепродукты, яйца и грибы, злаки, мёд и орехи, цитрусовые фрукты, клубника, помидоры, морковка и другие «яркие» овощи, шоколад.
Безглютеновая диета для детей
Пищеварительная система детей в первые годы жизни находится на этапе формирования. Для новорожденного наилучшим питанием является материнское молоко. Если грудное вскармливание невозможно – специальные искусственные смеси. По окончании лактации следует постепенно вводить прикорм, что позволяет оценить реакцию ЖКТ ребенка и при необходимости своевременно устранить раздражители.
Непереносимость глютена можно определить сразу по завершению грудного вскармливания, когда введение прикорма с растительным белком приводит к рвоте, поносу и ухудшению аппетита. При этом расстройства пищеварительного тракта сопровождаются замедлением роста, ухудшением набора веса и задержкой физического развития.
Для детей с индивидуальной непереносимостью растительного протеина система питания, исключающая пищу с его содержанием и близких к нему протеинов, становится частью жизни. Чтобы ограничить попадание глютена, родителям следует соблюдать несколько правил:
- готовить еду ребенку с индивидуальной непереносимостью отдельно;
- пища, которая находится под запретом, должна быть размещена в недоступном месте;
- отказаться от питания в общественных местах;
- не давать ребенку промышленные сладости;
- не вводить продукты с клейковиной в рацион малыша.
Подтвердить непереносимость растительного белка можно при помощи лабораторного анализа крови.
Аллергия на глютен у грудничка: как проявляется
Непереносимость растительного белка может быть временной или пожизненной (целиакия). При этом в питании детей, находящихся на грудном вскармливании, аллерген полностью отсутствует . Белки успевают расщепиться до всасывания в кишечник, поэтому в чистом виде в материнское молоко не попадают. Чаще всего целиакия возникает у малышей, которых кормят смесями, а также после начала прикорма.
В процессе взросления и совершенствования работы кишечника проблема постепенно сходит на нет. В случае с пожизненной непереносимостью глютена нужный для переваривания фермент изначально отсутствует в организме. Не оставляй признаки аллергии без внимания и постарайся как можно раньше диагностировать болезнь, чтобы выстроить безопасное меню для своего ребенка.
8 симптомов временной реакции грудничка на глютен:
- вздутие живота и газы;
- тошнота и рвота после приема пищи;
- частое срыгивание;
- плохой аппетит;
- диарея;
- высыпания на коже;
- раздражительность и плаксивость;
- бледность.
Проявления целиакии:
- постоянные боли в животе;
- сильное вздутие живота;
- медленный набор веса;
- отставание в физическом и/или умственном развитии;
- быстрая утомляемость;
- хроническая усталость;
- регулярное отекание конечностей.
В запущенных случаях у младенцев может развиться рахит, малокровие, а также дисбактериоз кишечника .