Тромбоцитопения у детей код по мкб
Содержание:
- СиндÑом ÐеÑнаÑа-СÑлÑе (ÑиндÑом гиганÑÑÐºÐ¸Ñ ÑÑомбоÑиÑов)
- Симптомы
- Причины
- Синдром Бернарда-Сулье. Лечение
- Особенности медосвидетельствования
- Лечение тромбоцитопатии
- Наследственные и приобретенные формы включают много видов
- Заболевание при беременности
- Симптомы патологического состояния
- Как определить адгезию
- Причины тромбоцитопатии
СиндÑом ÐеÑнаÑа-СÑлÑе (ÑиндÑом гиганÑÑÐºÐ¸Ñ ÑÑомбоÑиÑов)
СиндÑом ÐеÑнаÑа-СÑлÑе (СÐС), или ÑиндÑом гиганÑÑÐºÐ¸Ñ ÑÑомбоÑиÑов, ÑвлÑеÑÑÑ Ð¾Ð´Ð½Ð¸Ð¼ из наÑледÑÑвеннÑÑ ÑаÑÑÑÑойÑÑв, Ð´Ð»Ñ ÐºÐ¾ÑоÑÑÑ ÑаÑакÑеÑна ÑÑомбоÑиÑопениÑ, болÑÑие ÑазмеÑÑ ÑÑомбоÑиÑов и ÑенденÑÐ¸Ñ Ðº кÑовоÑеÑениÑ. Ðод микÑоÑкопом можно ÑаÑÑмоÑÑеÑÑ, ÑÑо в обÑазÑÐ°Ñ ÐºÑови болÑнÑÑ ÑÑомбоÑиÑÑ Ð¸Ð¼ÐµÑÑ Ð½ÐµÐµÑÑеÑÑвенно болÑÑие ÑазмеÑÑ.
ÐпеÑвÑе заболевание бÑло опиÑано в 1948 годÑ. РаÑÑÑÑойÑÑво бÑло пÑизнано наÑледÑÑвеннÑм. ÐеÑедаÑа Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð¿ÑоиÑÑÐ¾Ð´Ð¸Ñ Ð¿Ð¾ аÑÑоÑомно-ÑеÑеÑÑÐ¸Ð²Ð½Ð¾Ð¼Ñ ÑипÑ. Ð 1970-Ñ Ð³Ð¾Ð´Ð°Ñ Ñ Ð±Ð¾Ð»ÑнÑÑ Ñ ÑиндÑомом ÐеÑнаÑа-СÑлÑе бÑло обнаÑÑжено оÑÑÑÑÑÑвие гликопÑоÑеинов в мембÑане ÑÑомбоÑиÑов.
СÐС Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ Ñедко, по имеÑÑимÑÑ Ð¾Ñенкам ÑкÑпеÑÑов, пÑимеÑно в 1 ÑлÑÑае на миллион наÑелениÑ. ÐÑовоÑеÑениÑ, пÑовоÑиÑÑемÑе ÑиндÑомом, могÑÑ Ð½Ð°ÑаÑÑÑÑ Ð² Ñаннем деÑÑÑве и пеÑиодиÑеÑки поÑвлÑÑÑÑÑ Ð² ÑеÑение жизни. Ðа ÑегоднÑÑний Ð´ÐµÐ½Ñ ÑлÑÑаи Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ Ð±Ñли заÑикÑиÑÐ¾Ð²Ð°Ð½Ñ Ñ Ð±ÐµÐ»ÑÑ Ð»Ñдей евÑопейÑкого пÑоиÑÑÐ¾Ð¶Ð´ÐµÐ½Ð¸Ñ Ð¸ ÑпонÑев, ÑаÑпÑоÑÑÑаненноÑÑÑ Ð² дÑÑÐ³Ð¸Ñ ÑÑниÑеÑÐºÐ¸Ñ Ð³ÑÑÐ¿Ð¿Ð°Ñ Ð½ÐµÐ¸Ð·Ð²ÐµÑÑна.
СимпÑÐ¾Ð¼Ñ ÑиндÑома ÐеÑнаÑа-СÑлÑе
СимпÑÐ¾Ð¼Ñ ÑиндÑома ÐеÑнаÑа-СÑлÑе пÑоÑвлÑÑÑÑÑ Ð½Ðµ вÑегда, а лиÑÑ Ð¿Ñи благопÑиÑÑнÑÑ Ð´Ð»Ñ ÑÑого ÑÑловиÑÑ. ÐÑновнÑми ÑимпÑомами ÑвлÑÑÑÑÑ:
- кÑовоподÑеки;
- кÑовоÑеÑÐµÐ½Ð¸Ñ Ð¸Ð· ноÑа и деÑен, а Ñакже Ñедкие желÑдоÑнÑе кÑовоÑеÑениÑ;
- меноÑÑагиÑ;
- бÑÑÑÑое ÑÑавмиÑование ÑлизиÑÑÑÑ Ð¾Ð±Ð¾Ð»Ð¾Ñек;
- бÑÑÑÑое обÑазование ÑинÑков на Ñеле.
ÐиагноÑÑика ÑиндÑома гиганÑÑÐºÐ¸Ñ ÑÑомбоÑиÑов
ÐÐ»Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑики ÑиндÑома гиганÑÑÐºÐ¸Ñ ÑÑомбоÑиÑов необÑÐ¾Ð´Ð¸Ð¼Ñ Ð¿Ð¾Ð»Ð½Ñй анализ кÑови, в Ñом ÑиÑле пеÑиÑеÑиÑеÑкий мазок, ÑикÑаÑÐ¸Ñ Ð²Ñемени, в ÑеÑение коÑоÑого пÑоиÑÑÐ¾Ð´Ð¸Ñ ÐºÑовоÑеÑение, показаÑÐµÐ»Ñ Ð°Ð³ÑегаÑии ÑÑомбоÑиÑов и пÑоÑоÑÐ½Ð°Ñ ÑиÑомеÑÑиÑ. ÐÑи даннÑе позволÑÑÑ Ð¼ÐµÐ´Ð¸ÐºÐ°Ð¼ полÑÑиÑÑ Ð½Ð°Ð¸Ð±Ð¾Ð»ÐµÐµ ÑоÑнÑÑ ÐºÐ°ÑÑÐ¸Ð½Ñ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ.
ÐеÑение ÑиндÑома ÐеÑнаÑа-СÑлÑе
ÐеÑение болÑнÑÑ ÑиндÑомом ÐеÑнаÑа-СÑлÑе пÑоводиÑÑÑ Ð¿ÑеимÑÑеÑÑвенно без медикаменÑозного вмеÑаÑелÑÑÑва. ФакÑиÑеÑки оно заклÑÑаеÑÑÑ Ð² ÑоблÑдении Ð¼ÐµÑ Ð¿ÑоÑилакÑики: избегании ÑÑавм, ÑÑибов, ÑÑжелÑÑ ÑизиÑеÑÐºÐ¸Ñ Ð½Ð°Ð³ÑÑзок, аккÑÑаÑном поведении за ÑÑлем.
ÐÑи необÑодимоÑÑи медикаменÑозного леÑÐµÐ½Ð¸Ñ Ð¿ÑименÑÑÑ Ñакие пÑепаÑаÑÑ:
- ÐнÑиÑибÑинолиÑиÑеÑкие агенÑÑ (пÑи кÑовоÑеÑениÑÑ ÑлизиÑÑой), напÑимеÑ, аминокапÑоноваÑ, ÑÑанекÑÐ°Ð¼Ð¾Ð²Ð°Ñ ÐºÐ¸ÑлоÑа.
- ÐеÑмопÑеÑÑина аÑеÑÐ°Ñ (ÑокÑаÑÐ°ÐµÑ Ð²ÑÐµÐ¼Ñ ÐºÑовоÑеÑÐµÐ½Ð¸Ñ Ñ Ð½ÐµÐºÐ¾ÑоÑÑÑ Ð¿Ð°ÑиенÑов, но не Ñ Ð²ÑеÑ).
- РекомбинанÑнÑй акÑивиÑованнÑй ÑакÑÐ¾Ñ VII.
ÐÑиема анÑиÑÑомбоÑиÑаÑнÑÑ Ð¿ÑепаÑаÑов во вÑÐµÐ¼Ñ Ð¸ поÑле леÑÐµÐ½Ð¸Ñ ÑледÑÐµÑ Ð¸Ð·Ð±ÐµÐ³Ð°ÑÑ.
ÐеÑеливание ÑÑомбоÑиÑов показано пеÑед опеÑаÑиÑми или лÑбÑми вмеÑаÑелÑÑÑвами, ÑвÑзаннÑми Ñ ÑиÑком кÑовоÑеÑений. У ÑÐ¾Ð¶ÐµÐ½Ð¸Ñ Ð²ÐµÑоÑÑен ÑиÑк поÑлеÑодового кÑовоÑеÑÐµÐ½Ð¸Ñ Ð¸ неонаÑалÑной ÑÑомбоÑиÑопении.
Симптомы
Заболевание начинается исподволь или остро с появления геморрагического синдрома. Тип кровоточивости при тромбоцитопенической пурпуре петехиально-пятнистый (синячковый). По клиническим проявлениям выделяют два варианта тромбоцитопенической пурпуры: «сухой» – у больного возникает только кожный геморрагический синдром;
«влажный» – кровоизлияния в сочетании с кровотечениями. Патогномоничные симптомы тромбоцитопенической пурпуры – кровоизлияния в кожу, слизистые оболочки и кровотечения. Отсутствие этих признаков вызывает сомнение в правильности диагноза. • Кожный геморрагический синдром возникает у 100% больных. Количество экхимозов варьирует от единичных до множественных.
-Полихромность кожных геморрагии (окраска от багровой до сине-зеленоватой и жёлтой в зависимости от давности их появления), что связано с постепенным превращением гемоглобина через промежуточные стадии распада в билирубин. -Асимметрия (нет излюбленной локализации) геморрагических элементов. -Безболезненность.
• Нередко возникают кровоизлияния в слизистые оболочки, наиболее часто миндалин, мягкого и твёрдого нёба. Возможны кровоизлияния в барабанную перепонку, склеру, стекловидное тело, глазное дно. • Кровоизлияние в склеру может указывать на угрозу возникновения самого тяжёлого и опасного осложнения тромбоцитопенической пурпуры – кровоизлияния в головной мозг.
• Для тромбоцитопенической пурпуры характерны кровотечения из слизистых оболочек. Нередко они имеют профузный характер, вызывая тяжёлую постгеморрагическую анемию, угрожающую жизни больного. У детей наиболее часто возникают кровотечения из слизистой оболочки полости носа. Кровотечения из дёсен обычно менее обильны, но и они могут стать опасными при экстракции зубов, особенно у больных с недиагностированным заболеванием.
Кровотечение после удаления зуба при тромбоцитопенической пурпуре возникает сразу же после вмешательства и не возобновляется после его прекращения в отличие от поздних, отсроченных кровотечений при гемофилии. У девочек пубертатного периода возможны тяжёлые мено- и метроррагии. Реже бывают желудочно-кишечные и почечные кровотечения.
Характерные изменения внутренних органов при тромбоцитопенической пурпуре отсутствуют. Температура тела обычно нормальная. Иногда выявляют тахикардию, при аускультации сердца – систолический шум на верхушке и в точке Боткина, ослабление I тона, обусловленные анемией. Увеличение селезёнки нехарактерно и скорее исключает диагноз тромбоцитопенической пурпуры.
Клинические проявления болезни наследственного характера у ребёнка часто провоцируют вирусные или бактериальные инфекции, родовые травмы, физиотерапевтические процедуры, такие как массаж. Также проявлению клиники способствуют сепсис, гиповитаминоз, прививки и некоторые другие факторы.
Основным симптомом патологии считается выраженный и рецидивирующий геморрагический синдром, который проявляется наличием на теле и конечностях ребёнка петехиальных или экхимозных высыпаний. Такие высыпания появляются не просто так, а при травмировании кожных покровов, причём травмирующее воздействие может быть даже незначительным – например, при соприкосновении кожи с одеждой из грубой ткани, при незначительных травмах.
Другие симптомы заболевания также связаны с нарушениями качественного состава тромбоцитов, а, значит, и повышенной кровоточивостью. К ним относятся:
- кровоточивость дёсен;
- появление спонтанных кровотечений из носовых ходов;
- длительное заживление даже незначительных ран;
- кровоточивость пупочной ранки у новорождённых;
- кровотечения из половых путей у девочек-подростков, которые не связаны с менструацией.
Реже встречаются кровоизлияния в склеры глаз, желудочно-кишечные кровотечения и появление крови в моче.
Люди, страдающие таким нарушением гемопоэза как тромбоцитопатия, тяжело переносят любые хирургические вмешательства, так как после них в течение длительного времени врачам не удаётся остановить кровь. В частности, даже при удалении зуба, человек с тромбоцитопатией может столкнуться с тем, что оставшаяся рана будет долго кровоточить, доставляя ему неудобство.
К тому же длительные и частые кровотечения, хотя и носят незначительный характер, однако влияют на самочувствие человека, вызывая у него анемический синдром, который характеризуется:
- головокружениями;
- слабостью;
- бледностью кожи и слизистых;
- утомляемостью;
- падением АД;
- тахикардией и даже частыми потерями сознания.
Причины
В медицинской практике выделяют две формы заболевания – это наследственная тромбоцитопатия и симптоматическая (или приобретённая). Именно наследственные факторы в большинстве своём отвечают за развитие заболевания у ребёнка (до 60% всех случаев заболеваемости).
В группе риска находятся люди, у которых в семейном анамнезе есть данная патология
Поэтому очень важно в процессе планирования беременности посетить гематолога, чтобы узнать о возможных проблемах с кровью у будущего ребёнка и быть готовыми их предотвратить. Основная причина наследственных патологий заключается в дефекте генов, причём данная патология наследуется как по доминантному, так и по рецессивному типу, из-за чего вероятность распространения её велика и наследственный фактор играет главенствующую роль в этом
Существует несколько форм наследственной патологии, одна из них дезагрегационная тромбоцитопатия, которая характеризуется плохой свёртываемостью крови. К развитию данного нарушения тоже ведут преимущественно наследственные факторы. Обычно с такой патологией сталкиваются девочки в подростковом возрасте, когда по непонятным причинам у них возникают длительные кровотечения из матки, не связанные с месячным циклом.
Среди других форм:
- формы с преимущественным нарушением адгезии тромбоцитов к коллагену;
- сложные аномалии и дисфункции тромбоцитов, сочетающиеся с другими генетическими дефектами;
- формы с дефицитом и снижением доступности фактора;
- неидентифицированные формы.
Если говорить о приобретённой форме заболевания, то она является следствием различных болезней внутренних органов, например:
- заболеваний почек или печени;
- злокачественных опухолей;
- нехватки витамина В12;
- лучевой болезни и некоторых других патологических состояний.
Существуют факторы, которые могут усилить симптомы заболевания. К ним относятся:
- употребление алкоголя;
- лечение препаратами, разжижающими кровь;
- длительное и частое пребывание на солнце;
- некоторые физиотерапевтические процедуры;
- употребление в пищу большого количества уксуса и блюд на его основе.
При тромбоцитопенической пурпуре тромбоцитопения развивается вследствие разрушения тромбоцитов посредством иммунных механизмов. Антитела к собственным тромбоцитам могут появляться спустя 1-3 нед после перенесённых вирусных или бактериальных инфекций, профилактических прививок, приёма лекарственных препаратов при индивидуальной их непереносимости, переохлаждения или инсоляции, после хирургических операций, травм.
В ряде случаев какую-либо определённую причину выявить не удаётся. Поступившие в организм антигены (например, вирусы, лекарственные средства, в том числе вакцины) оседают на тромбоцитах больного и индуцируют иммунный ответ. Антитромбоцитарные антитела относят преимущественно к IgG. Реакция «Аг-AT» происходит на поверхности тромбоцитов.
Продолжительность жизни тромбоцитов, нагруженных антителами, при тромбоцитопенической пурпуре снижена до нескольких часов вместо 7-10 дней в норме. Преждевременная гибель тромбоцитов происходит в селезёнке. Кровоточивость при тромбоцитопенической пурпуре обусловлена снижением количества тромбоцитов, вторичным повреждением сосудистой стенки в связи с выпадением ангиотрофической функции тромбоцитов, нарушением сократительной способности сосудов из-за понижения концентрации серотонина в крови, невозможностью ретракции кровяного сгустка.
Синдром Бернарда-Сулье. Лечение
Лечение синдрома Бернарда-Сулье, как правило, поддерживающее. В большинстве случаев, лекарства не нужны. Во всех случаях, антитромбоцитарные препараты (например, аспирин), следует избегать. Но иногда, тяжелые кровотечения могут потребовать специальных методов лечения, а именно:
- Антифибринолитические агенты, такие как ε-аминокапроновая кислота или транексамовая кислота, могут быть полезны в остановке кровотечения из слизистой оболочки.
- При операции или потенциально опасных для жизни кровотечениях, необходимо провести переливание тромбоцитов. Беременные женщины, с этим синдромом, находятся в опасности от развития послеродового кровотечения. Новорожденный от матери, с этим синдромом, также имеет риск развития серьезного кровотечения из-за неонатальной аллоиммунной тромбоцитопении.
- Десмопрессина ацетат может сократить время кровотечения у некоторых, но не у всех пациентов. Точный механизм, с помощью которого он так действует, неизвестен, но он может быть связан с повышением уровней фактора Виллебранда у пациентов без абсолютного дефицита.
- Рекомбинантный активированный фактор VII также был использован для лечения пациентов с врожденными расстройствами тромбоцитов.
- Для пациентов, с умеренными или тяжелыми симптомами, некоторое ограничение физической активности может быть необходимым шагом.
Особенности медосвидетельствования
Освидетельствование призывников проходит по статье 11 пункт «б» Расписания болезней. Положениями этой статьи описаны случаи появления цитопенических синдромов. Молодым парням присваивают категорию годности «В» с одновременной выдачей военного билета при следующих состояниях:
- проблемы в составе эритроцитов и гемоглобина от рождения при наличии возмещения;
- анемии гемолитической категории, аутоиммунные нарушения и иные заболевания, отличающиеся медленным развитием, если результат лечения дает долгий благоприятный эффект или имеется незначительное расстройство функций;
- нарушение в саморегуляции организма, когда есть продолжительный терапевтический эффект.
Молодые люди с диагнозом тромбоцитопения могут рассчитывать на категорию годности «В» — ограничение к службе. Но, при симптомах тромботической тромбоцитопенической пурпуры, вызывающей нарушения в гомеостазе, медкомиссия может присвоить юноше категорию «Д». Призывник считается не годным к армейской службе.
Чтобы получить категорию, освобождающую от военной службы, призывник должен подтвердить диагноз соответствующими медицинскими документами. При возникновении вопросов медкомиссия вправе отправить юношу на дополнительные обследования.
Лечение тромбоцитопатии
При решении вопроса о необходимости и объеме медикаментозного лечения, необходимого в каждом конкретном случае, основополагающим критерием является определение патогенетической формы тромбоцитопатии
Однако, при всех вариантах тромбоцитопатии важное значение имеет коррекция образа жизни пациента, подразумевающая ограничение факта какого-либо травматического влияния, который может стать причиной развития тяжелого кровотечения. Коррекция пищевого поведения заключается в резком ограничении употребления любых продуктов, содержащих уксус даже в минимальной концентрации
В случае приобретенной тромбоцитопатии известной этиологии, первоочередным мероприятием должно быть исключение негативного влияния провоцирующего фактора на развитие геморрагического синдрома (отмена лекарственных средств, оказывающих влияние на свертываемость крови).
В отношении медикаментозного лечения дезагрегационной тромбоцитопатии следует отдать предпочтение применению Аминокапроновой кислоты в суточной дозировке 12 г разделенной на 8 приемов, действие которой направлено на уменьшение кровоточивости и времени кровотечения. В большей степени отмечается положительное действие Аминокапроновой кислоты в отношении купирования внутриматочного и носового кровотечения, причем схема применения заключается в приеме препарата каждые первые шесть суток от начала менструального цикла, причем в минимальной эффективной дозировке. Следует учитывать, что длительное применение Аминокапроновой кислоты может провоцировать развитие аменореи, требующей дифференцировки с беременностью. Приоритетным путем введения препарата является пероральный, так как парентеральное введение Аминокапроновой кислоты может сопровождаться развитием серьезных осложнений в виде ДВС-синдрома.
Оральные контрацептивы помимо своего прямого действия обладают стимулирующим влиянием на процесс агрегации тромбоцитов, поэтому лекарственные средства данной фармакологической категории можно применять в терапии симптоматических тромбоцитопатий
Однако гормональные оральные контрацептивы следует применять с осторожностью лицам, склонным к развитию тромбозов и ДВС-синдрома (пациенты, страдающие промиелоцитарным лейкозом, коллагенозами, хроническими заболеваниями печени). Абсолютно противопоказано сочетание Аминокапроновой кислоты и оральных контрацептивов в лечении тромбоцитопатии
К вариантам патогенетической терапии дезагрегационной тромбоцитопатии относится сочетанное применение внутримышечного введения 1% раствора АТФ в дозе 2 мл с внутримышечным введением 25% раствора Сульфата Магния в дозе 5 мл.
При микроциркуляторном кровотечении хорошим местным гемостатическим действием обладает Адроксон (0,025% раствор подкожно в дозе 1 мл). Данный препарат используется даже в лечении пациентов склонных к развитию ДВС-синдрома, что значительно расширяет область его применения. В качестве местной терапии при кровоточивости десен или носовом кровотечении применяется метод использования турунд, смоченных в растворе Адроксона.
В ситуации, когда тромбоцитопатия сочетается с выраженным тромбоцитопеническим синдромом, целесообразно применение препаратов группы антагонистов брадикинина (Ангинин в суточной дозировке 1 г перорально), однако лечение этими средствами подразумевает длительный курс их применения.
Принципиальным отличием тромбоцитопатии от тромбоцитопении является то, что при данной патологии абсолютно противопоказана гемотрансфузия, так как данная манипуляция провоцирует усугубление дисфункции кровяных клеток тромбоцитарного ряда, что создает условия для развития ДВС-синдрома.
Местная терапия кровотечения заключается в орошении кровоточащей поверхности Аминокапроновой кислотой с применением ее 5% концентрации и последующим наложением аппликации фибринной пленки. В качестве профилактического медикаментозного лечения тромбоцитопатии, гематологами рассматривается назначение курса приема метаболических препаратов по специальной схеме: первые трое суток пероральный прием Рибоксина в суточной дозе 2,4 г одновременно с Оротатом калия в суточной дозе 1,5 г. Затем пациенту рекомендуется проведение внутримышечного введения витамина В12 в профилактической суточной дозе 1 мкг.
Тромбоцитопатия – какой врач поможет? При наличии или подозрении на развитие тромбоцитопатии следует незамедлительно обратиться за консультацией к таким врачам как гематолог или педиатр.
Наследственные и приобретенные формы включают много видов
Эти две группы (наследственная и приобретенная), в свою очередь, разделяются на подгруппы в зависимости от того, какие способности были утеряны тромбоцитами, каждая подгруппа внутри себя также оказывается гетерогенной и включает ряд болезней.
Наследственные тромбоцитопатии
Наследственная патология сосудисто-тромбоцитарного гемостаза представляет собой широкий круг болезней и может сопровождаться различными нарушениями функции кровяных пластинок. Классификация тромбоцитопатий по данному признаку весьма сложна и для читателей, далеких от гематологии, вряд ли будет интересна, поэтому, на наш взгляд, достаточно остановиться на нескольких примерах:
- Тромбоцитопатии, обусловленные развернутым снижением агрегационных способностей (тромбоциты в кровотоке частично или полностью утрачивают «навыки» интенсивно склеиваться между собой и создавать конгломераты) при сохранении «реакции освобождения. К такому роду принадлежат дезагрегационные тромбоцитопатии: болезнь Глянцмана (тромбастения) – здесь, возможно, подобные нарушения объясняются несостоятельностью оболочки тромбоцитов (в ней мало гликопротеида), эссенциальная атромбия I типа, прочие формы;
- Парциальные (выпадает не вся функция, а только ее часть) дезагрегационные тромбоцитопатии, для которых характерен парциальный дефект способности кровяных пластинок к склеиванию (изолированные расстройства: коллаген-агрегации, АДФ, тромбин-агрегации), к этим формам можно отнести: аномалию Мея-Хегглина, аномалию Пирсона-Стоба, наследственную афибриногенемию и др.;
- Патология первичного звена свертывающей системы, при которой нарушается дегрануляция (процесс выделения веществ, стимулирующих склеивание тромбоцитов – «реакция освобождения») – аспириноподобный синдром, эссенциальная атромбия II типа и пр.;
- Тромбоцитопатии, связанные с уменьшением адгезивных возможностей тромбоцитов (болезнь Виллебранда, геморрагическая тромбоцитодистрофия Бернара-Сулье);
- Патология первичного звена гемостаза, сопутствующая другим врожденным заболеваниям (сердечные пороки, наследственные системные болезни соединительной ткани, например, синдром Элерса-Данлоса, гликогенозы, рецессивный признак, сцепленный с полом (Х-хромосома) – синдром Висконта-Олдрича);
- Тромбоцитопатии, связанные с недостаточным накоплением гранул и их составляющих (синдром «серых тромбоцитов», синдром Хержманского-Пудлака).
Приобретенные тромбоцитопатии
Среди приобретенных тромбоцитопатий важно выделить наиболее распространенные виды:
- Функциональные расстройства кровяных пластинок, обусловленные опухолевыми болезнями кроветворной ткани: часто при миелопролиферативных заболеваниях (геморрагическая тромбоцитемия, истинная полицитемия или эритремия), парапротеинемиях (макроглобулинемия Вальденстрема, множественная миелома), в том числе, симптоматических, сопутствующих системной патологии соединительной ткани (РА – ревматоидный артрит, СКВ – системная красная волчанка) и циррозу печени;
- Нарушение функциональных способностей тромбоцитов, не связанное с гематологической патологией, а возникающее при острой почечной недостаточности с уремией, многократных переливаниях крови и ее отдельных компонентов, заболеваниях щитовидной железы, поражениях печеночной паренхимы, влиянии лекарств и токсических для организма веществ.
Тромбоцитопатии у детей преимущественно наследственные, правда, приобретенные также не исключаются, хотя и встречаются они в три раза реже, нежели врожденные формы.

Заболевание при беременности
Наличие этого недуга у женщины, вынашивающей ребенка, требует дополнительных консультаций с гематологом и более тщательного подбора лекарств. Так, беременным нельзя назначать препараты, угнетающие функции тромбоцитов, т. к. это может привести к длительным кровотечениям.
Если требуется заместительная терапия, то ее проводят специальными препаратами крови, в которых содержатся нормальные тромбоциты.
Дети могут унаследовать тромбоцитопатию от матери, появиться на свет с признаками геморрагического диатеза. Для всех новорожденных обязательно обследование у гематолога.
Симптомы патологического состояния
Симптомы патологического состояния могут длительное время не привлекать к себе внимания. Ввиду волнообразного или стертого течения, клиника болезни может протекать несколько недель, а то и лет. Врожденная форма болезни может быть замечена еще в родильном доме, после проведения у новорожденного контрольных анализов крови. Все симптомы условно можно объединить в такие синдромы: геморрагический и анемический.
Проявления геморрагического синдрома
Симптомы геморрагического синдрома при тромбоцитопатии проявляются излишней кровоточивостью: начинают беспокоить обильные маточные кровотечения при месячных, кровоточат десна, минимальная травма вызывает обильное истечение крови. Иногда достаточно просто почесать нос или аккуратно почистить зубы, чтобы получить обильное кровотечение. В тяжелых случаях может развиться гематурия (кровь в моче), появиться скрытая кровь в кале и кровавая рвота
Иногда обращает на себя внимание склонность к образованию подкожных гематом и синяков
Проявления анемического синдрома
Анемия – патологическое состояние организма, при котором ткани испытывают хроническое кислородное голодание, вызванное снижением гемоглобина. Гемоглобин является «извозчиком», который доставляет кислород к тканевым клеткам. Если этот процесс нарушается, то происходит искажение окислительно-восстановительных реакций и сбоев практически всех систем организма. Все анемические синдромы имеют практически одинаковые симптомы:
бледность кожных покровов;
плохое общее самочувствие: низкая работоспособность и устойчивость к стрессам, рассеянность, головокружения, частые обморочные или предобморочные состояния;
после незначительной физической нагрузки обращает на себя внимание отдышка, учащение сердечного ритма, ноющая разлитая боль в области сердца.
Как определить адгезию
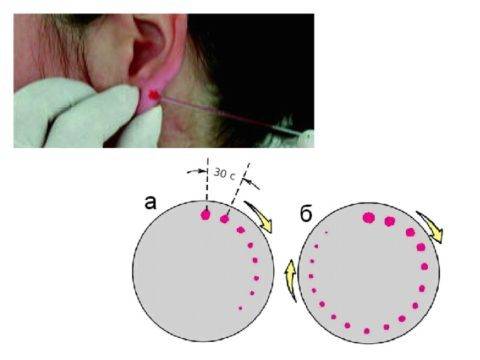
Определение времени кровотечения
Для определения уровня адгезии используется диагностика образца крови пациента. Необходимо сдавать анализ на голодный желудок, исключив в предыдущий день употребление жирных, острых блюд, алкоголя. Диагностика включает в себя:
- Клинический анализ, определяющий:
- число тромбоцитов,
- средний объём тромбоцитов (MPV),
- ширину распределения тромбоцитов (PDW),
- средний тромбоцитарный компонент (MPC).
- Оценка времени кровотечения:
- На мочке уха наносят незначительное повреждение при помощи иглы, визуально высчитывая время от начала до окончания кровотечения.
- Проба Дуке. Совершается прокол пальца на 3 мм, спустя каждые 30 секунд лаборант прикладывает к проколу бумагу. Кровяные капли на бумаге становятся всё меньше и постепенно пропадают, по числу капель определяется время кровотечения.
Лабораторные тесты — способ диагностики нарушения адгезии
Самый результативный способ оценки скорости адгезии — метод Сальзмана. Венозную кровь пропускают через стойку со стеклянными шариками, высчитывая, сколько тромбоцитов прилипло к шарикам. Существуют и другие способы и методы определения адгезии: смешивание тромбоцитарной плазмы со стимуляторами на предметном стекле, визуальная оценка адгезии при помощи светового или электронного микроскопа. Каждая лаборатория выбирает свои методы оценки адгезии.
Причины тромбоцитопатии
Система первичного тромбоцитарно-сосудистого гемостаза состоит из последовательной цепи реакций (адгезия, агрегация тромбоцитов, ретракция сгустка крови, активация плазменогена), поэтому исключение хотя бы одного из этих физиологических процессов влечет за собой развитие геморрагического синдрома различной степени интенсивности.
Под адгезией подразумевается «прилипание тромбоцитарных клеток» друг к другу и к эндотелию сосуда, провокатором которого является травматическое повреждение сосудистой стенки. В процессе развития адгезии тромбоцитов опосредованно принимает участие несколько гемостатических факторов (фактор Виллебранта, ионы кальция, мембранные гликопротеины тромбоцитов). По окончанию адгезивной реакции запускается механизм увеличения тромбоцитарной массы (агрегация), на которую оказывает стимулирующее влияние широкий спектр биологически активных веществ в виде тромбина, аденозинфосфата, катехоламинов и серотонина. В результате ретракции кровяного сгустка, при которой из общего тромбоцитарного конгломерата отделяется жидкая составляющая в виде сыворотки, тромб уплотняется и плотно прикрепляется к сосудистой стенке.
На процесс развития тромбоцитопатии врожденного генеза оказывает негативное влияние дефект генов, ответственных за кодирование тех или иных факторов, принимающих участие в реализации гемостаза на различных этапах. Примечательным фактом является то, что тромбоцитопатии врожденной природы наследуются как по рецессивному, так и доминантному варианту наследования, что объясняет широкое распространение данной патологии в общей популяции.
Самой распространенной причиной развития тромбоцитопатии вторичного генеза является длительный прием некоторых лекарственных средств группы антикоагулянтов и нестероидных противовоспалительных препаратов. Особенностью приобретенных тромбоцитопатий является то, что все они относятся к функциональным патологическим состояниям и нивелируются после устранения первопричины их возникновения. Кроме того, различные заболевания крови могут оказывать опосредованное влияние на состояние кровяных клеток тромбоцитарного ряда, тем самым провоцируя развитие тромбоцитопатии, что имеет место при ДВС-синдроме, лейкозе и тяжелых формах анемии.