Полип в желчном пузыре код мкб
Содержание:
- Что такое полипоз?
- Кальцинированный тип
- Рак желчного пузыря: диагностика
- Рак желчного пузыря: лечение в Юсуповской больнице
- Полип жёлчного пузыря и его разновидности по МКБ 10
- Назначение МКБ 10
- Лечение заболевания
- Последствия
- Диагностирование
- Распределение болезней по МКБ 10
- Классификация
- Народные средства
- Симптомы
Что такое полипоз?
Мужчины также страдают от возникновения полипов. Статистические данные говорят о том, что женщинам диагностируют гиперпластические образования, мужчинам – холестериновые полипы.
Причина – особенность функционирования организма.
Если полипы – это доброкачественные наросты, то почему существует риск возникновения онкологии, понимают не все. Разрастание наростов и перерождение клеток в недоброкачественные по причине отсутствия лечения вызывает рак желчного пузыря.
https://youtube.com/watch?v=hNiqCsZPDQc
Признаки появления наростов зависят от локализации их в органе. Опасным является образование на шейке пузыря или в протоке. Создается преграда для прохождения желчи. Следствием становится механическая желтуха.
- Боль в области печени. Таким образом, о себе дают знать растянутые стенки. Растягивание стенок органа происходит не по причине разрастания образований, а по причине переполнения желчью. Боль тупая, с ноющим характером. Может отдавать в правое подреберье.
- Желтая кожа, слизистый покров. Механическая желтуха, появляющаяся по причине возникновения полипов в желчной протоке, становится причиной пожелтевших кожных и слизистых покровов человека. Желчь, не выходящая естественным путем, попадает в кровь. Кожа становится сухой, появляются зуд, стянутость. После появления данных симптомов бывает рвота с желчью, температура тела повышается.
- Колики в печени. Возникают по причине сгибания ножки полипа, находящегося в шейке пузыря. При перегибе, перекручивании ножки появляется резкая боль спазматического характера. Печеночные колики характеризуются повышением давления, сердцебиения, невозможностью подобрать положение, чтобы боль утихла.
- Горький вкус во рту.
- Тошнота по утрам.
Однозначных причин возникновения полипов в пузыре нет – есть много предположений. Существуют 4 основные причины, которые свидетельствуют о возможном развитии наростов в желчном пузыре.
- Генетическая предрасположенность человека. Наличие в семье больных полипозом увеличивает вероятность заболеть. Образование наростов по причине наследственности – распространенный вариант, но трудноизлечимый. Генетическая предрасположенность – существенный фактор, но не единственный.
- Нарушение в обмене веществ. Сбой в липидном обмене приводит к попаданию в кровь большого количества холестерина. Он и становятся причиной образования псевдополип. Новообразования не проявляются определенной симптоматикой.
- Заболевания желчевыводящей системы. Если нарушен желчевыводящий орган, это приводит к избытку или недостатку желчи. Пищеварительная система подвергается сбою. Патология ЖКТ может спровоцировать рост наростов.
- Генетические аномалии. Кроме заболеваний существует риск получить по наследству аномалии в развитии органов. Такими могут являться дискинезия желчевыводящих протоков (гипокинезия, гиперкинезия).
Кальцинированный тип
Причиной возникновения кальцинированного полипа — процесс камнеобразования в гепатобилиарной системе.
Выделяют два основных механизма развития конкрементоза или камней в желчном пузыре:
- Обменно-печёночный (нарушение функции и метаболизма в печени, гепатоцитах);
- Пузырно-воспалительный (камни обусловлены мочекаменной болезнью с хроническими воспалительными заболеваниями).
Структуру кальцинированного нароста составляют кальцинаты — составляющие компоненты конкрементов желчного пузыря, слизь, эпителиальные слои, различные желчные компоненты.
Новообразование растет за счёт наслоения новых отложений, имеет плотную структуру, относится к ложным опухолям. По мере разрастания происходит закупорка желчных протоков, нарушается отток желчи из-за крупного конкремента в полости самого пузыря.
Рак желчного пузыря: диагностика
Длительное отсутствие выраженных симптомов и малоспецифичность признаков нередко является причиной выявления рака желчного пузыря на поздних стадиях, являющихся, как правило, неоперабельными.
Нередки случаи обнаружения данной онкопатологии в процессе выполнения холецистэктомии по поводу других заболеваний.
Правильный диагноз специалисты Юсуповской больницы устанавливают в соответствии с результатами предварительного обследования, с применением современных инструментальных и лабораторных исследований.
Однако больным с подозрением на рак желчного пузыря необходим, прежде всего, первичный прием гастроэнтеролога, цель которого – выполнение следующих действий:
проведение детального опроса больного для выяснения степени выраженности проявлений опухоли желчного пузыря, благодаря чему компетентный врач может предположить степень тяжести течения недуга; ознакомление с анамнезом пациента и его близких родственников для выявления наследственного фактора заболевания; выполнение тщательного физикального осмотра: врач пальпирует живот, уделяя особое внимание области правого подреберья, измеряет температуру тела и изучает состояние кожных покровов и склер. Для выявления лабораторных показателей, которые могут свидетельствовать о наличии рака желчного пузыря, пациентам Юсуповской больницы назначается проведение лабораторных исследований:
Для выявления лабораторных показателей, которые могут свидетельствовать о наличии рака желчного пузыря, пациентам Юсуповской больницы назначается проведение лабораторных исследований:
- биохимический анализ крови – при злокачественной опухоли желчного пузыря повышены показатели трансаминаз, билирубина, щелочной фосфатазы;
- онкомаркеры;
- общий анализ крови;
- копрограмма.
Постановка верного диагноза основывается на результатах инструментальных исследований, для проведения которых в Юсуповской больнице имеется все необходимое оборудование:
- ультразвукового исследования органов брюшной полости — в первую очередь, желчного пузыря и печени;
- компьютерной томографии – исследования, позволяющего обнаружить метастазы при раке желчного пузыря (чаще всего метастатический процесс поражает почки и печень);
- биопсии опухоли желчного пузыря для последующего проведения гистологического исследования частицы опухоли с выявлением её вида и характера (например, аденокарцинома желчного пузыря или герминогенноклеточная опухоль желчного пузыря);
- холецистографии;
- чрескожной чреспеченочной холангиографии;
- ретроградной холангиопанкреатографии;
- холесцинтиграфии;
- магнитно-резонансной томографии.
Для определения операбельности злокачественной опухоли желчного пузыря проводят диагностическую лапароскопию.
Рак желчного пузыря: лечение в Юсуповской больнице
Онкологи, хирурги и радиотерапевты Юсуповской больницы совместно разрабатывают индивидуальную схему лечения для каждого пациента центра онкологии. Оптимальный план лечения составляется с учетом всех важных нюансов: возраста больного, его общего состояния, вида злокачественной опухоли и стадии её развития.
Хирургическое лечение рака желчного пузыря в Юсуповской больнице проводится следующими способами:
- методом хирургического вмешательства, направленного на удаление желчного пузыря, окружающих его тканей и близлежащих лимфоузлов. Хирурги Юсуповской больницы отдают предпочтение лапароскопическому методу, малотравматичному для пациентов;
- применением химиотерапевтического лечения – позволяет продлить срок жизни больного при распространении раковой опухоли в труднодоступные места, когда невозможно провести операцию. Химиотерапия может быть системной, с введением цитостатических препаратов в общий кровоток, или регионарной, с введением медикаментозных средств непосредственно в пораженный орган, отдельную полость или спинномозговой канал;
- методом лучевой терапии – для лечения опухоли желчного пузыря используется высокочастотное рентгеновское излучение, либо другие виды излучения. Данный вид лечения способствует полному уничтожению либо существенному замедлению роста злокачественного новообразования. Лучевая терапия может быть внешней, когда лучи направляются на опухоль, либо внутренней – при введении радиоактивного вещества катетером или иглой непосредственно в опухоль.
Лечение рака желчного пузыря в центре онкологии Юсуповской больницы осуществляется с применением новейших диагностических, лечебных методик и инновационного оборудования, благодаря чему достигаются высокие результаты лечения.
Полип жёлчного пузыря и его разновидности по МКБ 10
Полип жёлчного пузыря в международной классификации относится к заболеваниям органов пищеварительной системы (К00-К93). В ней полипоз записан в одиннадцатый класс. Он, в свою очередь, относится к блоку заболеваний жёлчного пузыря, поджелудочной, жёлчевыводящих протоков. Коды патологий этих органов по МКБ 10 начинаются с К80, заканчиваясь К87.
Дополнительно полипы жёлчного кодируются во втором классе. К нему причислены новообразования. Полипоз рассматривается в рубрике «Новообразований жёлчного, печени, жёлчевыводящих путей». Основной код рубрики ─ D37.6.
Опухолевидные образования бывают плоскими или имеющими ножку. Первые склонны к перерождению в злокачественные. Полипы на ножках «переходят» в стадию рака лишь в 3─5% случаев.
По численности полипы бывают:
- единичными;
- множественными.
Образуются наросты на любой части слизистой оболочки жёлчного пузыря.
По своей природе полипы бывают:
- Холестериновые. Такие наросты развиваются в результате накопления отложений липофильного спирта на стенках полости пузыря. Наиболее часто холестериновые полипы возникают у людей с обменными нарушениями. Заболевание имеет кодировку в двух рубриках МКБ 10. Первая из них ─ поражения поджелудочной, жёлчевыводящих протоков, жёлчного пузыря при болезнях, классифицируемых в иных рубриках (К87). Основная же рубрика ─ новообразования жёлчного, печени, жёлчевыводящих протоков (D37.6).
- Воспалительные. Такие полипы состоят из разросшегося эпителия (слоя клеток, выстилающего орган изнутри). Образуются наросты вследствие длительного воспаления, протекающего в жёлчном. Кодировка полипов группы в соответствии с МКБ 10 – К87, D37.6.
- Аденоматозные. Образуются из железистой ткани. Она находится в паренхиме, то есть основном слое жёлчного пузыря. В МКБ 10 аденоматозные полипы кодируются как К87 и D37.6.
- Папилломные. Представляет собой сосочкоподобные новообразование на слизистой. Как и предыдущие варианты полипов, имеет кодировку в двух рубриках: поражениях жёлчного, поджелудочной, жёлчевыводящих протоков при болезнях, классифицируемых в иных рубриках (К87) и новообразованиях жёлчного, печени, жёлчевыводящих протоков (D37.6).
Холестериновый и воспалительный виды по своей структуре относятся к псевдополипам. Они внешне напоминают истинные, но не дают метастаз. Аденоматозный и папилломный типы являются настоящими, способны перерождаться в злокачественные.
Истинные полипы зачастую не проявляет себя клинической симптоматикой, что затрудняет их диагностику.
Наиболее частым типом диагностируемых полипов является воспалительный. Он сопутствует холециститу. Так именуют патологию, выражающуюся в воспалении жёлчного пузыря.
Полипозу могут сопутствовать тянущие боли в правом боку, ощущение тяжести, особенно после принятия пищи. Наиболее выражено симптомы проявляются с ростом опухолевидных образований. Если сформировавшийся полип нарушает эвакуацию жёлчи, может развиться жёлчекаменная болезнь. Она тоже имеет код по МКБ 10. Тогда к симптоматике полипоза добавятся проявления наличия в жёлчном пузыре конкрементов.
Так как главным образом полипы не проявляются клинической симптоматикой, их обнаруживают случайно при проведении ультразвукового обследования. В карте врач может записать диагноз стандартно, или же использовать код МКБ 10.
При возникновении симптомов полипоза жёлчного пузыря нужно незамедлительно обратиться за медицинской помощью.
Опасность полипов заключается в нарушении нормальной функции пищеварения. Из-за разрастания тканей нарушается нормальный отток жёлчи, что приводит к желчно-каменной болезни.
Немене опасным последствием данной патологии является перерождение полипов в злокачественные опухоли
Важно вовремя диагностировать заболевание и принять необходимые меры по его устранению
Напрашивается вывод, что заболевание требует своевременного лечения ввиду возможного озлокачествления. Полипы жёлчного пузыря являются наростами на слизистой оболочке органа. Однако, несмотря на то, что образования носят доброкачественный характер они представляют угрозу для организма человека. С увеличением размеров полипа нарушается нормальное функционирование пищеварительной системы, что может привести к различным осложнениям.
Назначение МКБ 10
Международная классификация болезней десятого пересмотра предназначена для облегчения сбора статистической информации в мировых масштабах. Полученные данные сравниваются и интерпретируются. Соответственно, МКБ 10 является нормативным документом с едино принятыми методическими подходами.
Международная классификация пересматривается каждое десятилетие под управлением Всемирной организации здравоохранения. Десятый пересмотр МКБ основывается на использовании системы, рекомендованной Уильямом Фарром. В конце XIX века британец организовал не только медицинскую, но и обычную перепись населения.
Благодаря пересмотрам классификации вносятся дополнения, которые совершенствуют и упрощают кодировку.
В некоторых странах МКБ 10 имеет ещё одно важное назначение – зашифровка заболеваний в клинической и судебно-психиатрической практиках. Такой подход позволяет сохранять врачебную тайну
Классификация представлена тремя томами:
- В первом томе содержится основная классификация.
- Во втором представлены основные правила для пользователей МКБ.
- Третий том содержит алфавитный перечень болезней.
Международная классификация заболеваний десятого пересмотра – единая классификация болезней с диагностическими указаниями, используемая во всех странах мира.
Лечение заболевания
К главным причинам сбоя в работе системы медики относят употребление большого количества острых и жирных блюд, солений, жареной пищи, копченостей, алкогольных напитков. Кроме того, к появлению недуга нередко приводит чрезмерная раздражительность.
Дискинезия желчевыводящих путей может появиться после сильных стрессов, следствием которых становятся спазмы в желчном пузыре. В свою очередь, это провоцирует выброс желчи непосредственно в двенадцатиперстную кишку. В таких случаях возможен панкреатит, способный привести к диабету.
В случае, если больной придерживает предписанных рекомендаций, то всего через 1-2 недели состояние здоровья заметно улучшается. На развитие и терапию ДЖВП не в последнюю очередь влияют рацион пациента и его устойчивость к стрессам.
Существует немало методов (например, гомеопатия), препаратов («Урсофальк», «Урсосан», «Аллохол»), эффективно влияющих на организм больного.
В первую очередь, если были замечены за собой признаки и симптомы нарушений, необходимо обратиться за медицинской помощью. Чтобы установить диагноз, доктор должен выслушать все жалобы пациента, после чего пациент должен пройти обследование желчного пузыря с помощью УЗИ. При процедуре УЗИ показано обследование не только желчного пузыря, а и печени с желчевыводящими путями. Кроме того, необходимо сделать УЗИ печени.
Дискинезия желчного пузыря составляет 1/8 часть от всех болезней этого органа.
https://youtube.com/watch?v=P0ox689UUVw
Одинаково часто встречается как у взрослых, так и у детей. Женщины страдают от недуга в 10 раз чаще, чем мужчины. Это связано со специфическим гормональным фоном. Особенно часто патология обнаруживается у девушек с астеническим телосложением.
По МКБ-10 код заболевания К82.8.0. Отмечено, что среди детей чаще всего страдают от болезни подростки. В 2/3 случаев дискинезия является вторичным заболеванием, которое развивается на фоне других недугов ЖКТ.
В современной медицине недуг был впервые описан в 1903-1909 годах. Хирурги оперировали пациента, который жаловался на сильные боли в правом подреберье. Вскрыв брюшину, они не обнаружили камней и воспалительного процесса. Поэтому было принято решение продолжить исследование болезни.
Последствия
Иногда передавливаются желчевыводящие каналы, в результате чего начинается застой желчи. Это состояние может вызвать такие серьезные последствия, как асцит, желчекаменная болезнь, гастрит и даже желтуху.
https://youtube.com/watch?v=J_6D90DB2Vc
https://youtube.com/watch?v=J_6D90DB2Vc
Более серьезные деформации, как перегиб и скручивание желчного пузыря могут привести к некрозу тканей или срастанию его стенок. В таком случае помогает только операция по удалению органа.
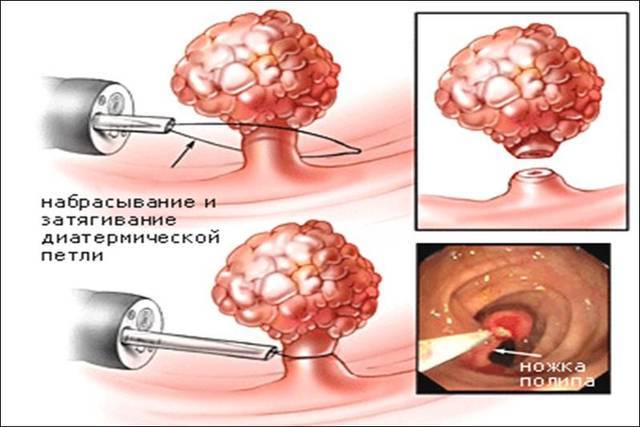
Под деформацией желчного пузыря подразумевается изменение его естественной формы. От того, насколько сильно нарушена его форма, зависит развитие симптоматики и возможность его нормального функционирования.
При деформации, влияющей на функцию выведения желчного секрета, развивается застой желчи. Складки и загибы, появляющиеся в органе, препятствуют нормальному оттоку желчи и служат благоприятной почвой для образования камней.
Разнообразные желчнопузырные аномалии зачастую нарушают желчеотток, угнетая основные функции органа.
Желчезастои провоцируют развитие дистрофических изменений в стенках органа, который начинает увеличиваться в размерах, а его сократительные способности ухудшаются. Застой желчи также провоцирует развитие холецистита и камнеобразование.
Диагностирование
Диагностироваться нужно с помощью специальной аппаратуры. Поставить диагноз без обследования, выслушав симптомы, невозможно. Выделяют такие виды диагностирования:
-
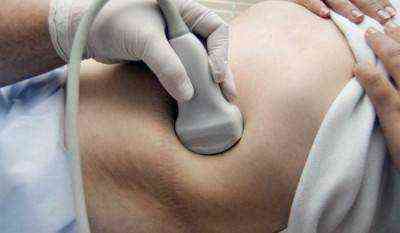
Ультразвуковой. На исследовании орган выглядит темным пятном, а полипы похожи на маленькие округлые образования, растущие из стенки желчного органа. На УЗИ могут быть неточные данные о болезни. Для уточнения деталей лучше проходить в комплексе с другими видами.
Ультразвуковое исследование желчного пузыря
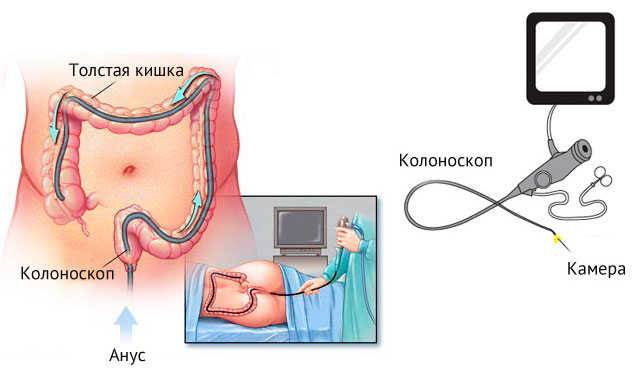
- Эндоскопическая диагностика. По сравнению с УЗИ дает более точные данные о местоположении нароста, его структуре.
- Компьютерная томография. Данная форма обследования имеет минус — высокую стоимость, и плюс — возможность обнаружить мелкие полипы.
- МРХПГ (магнитно-резонансная холангиопанкреатография) — наиболее прогрессивный метод обнаружения при полипах.
Описанные методы могут дать информацию о заболевании в полной или частичной мере, зависимо от выбора первого.
Распределение болезней по МКБ 10
Болезни в международной классификации десятого пересмотра распределены на 22 класса. Буква – первый символ кодировки каждого из них. Символы не повторяются за исключением Н и D. Последняя буква используется как во втором, так и третьем классах. С H открываются седьмой и восьмой классы.
Заболевания и другие патологические состояния распределяются с первого по семнадцатый класс.
Травмы относятся к девятнадцатому классу. Остальные категории используются для размещения понятий, используемых в диагностических целях. Код U является свободным и предназначен для записи новых патологий с невыясненными причинами возникновения. Кодирование заболеваний в МКБ 10 основывается на применении трёхзначного и четырёхзначного кодов.
Классификация построена на следующих принципах:
- В первом и семнадцатом классах кодируют на основе причин, вызвавших заболевание.
- Второй класс рассматривается в зависимости от механизмов развития болезни.
- Большинство классов использует за основу принцип локализации.
- Четвёртый принцип классификации заключается в объединении заболеваний на основе общих признаков. Так построен одиннадцатый класс.
МКБ 10 охватывает большинство заболеваний, используется во врачебной практике благодаря простоте применения.
Классификация
- Псевдоопухоли или холестериновые полипы – наросты в виде опухолей, образуются из холестерина. Причина – сбой деятельности процесса обмена жира. Образование этих наростов поддается лечению без хирургического вмешательства. Наиболее распространенный тип, симптоматика которого похожа на холестероз. Обнаружение происходит случайным образом.
- Аденоматозный вид образуется из железистых тканей, эпителий не принимает участия в строении доброкачественной опухоли. Опасен вероятностью преобразования в злокачественное новообразование.
- Воспалительный полип грозит возникновением, когда слизистый слой органа находится в воспаленном состоянии.
- Папилломы – сосочковидная опухоль доброкачественного типа.
Народные средства
На основании изложенного, перед началом приема указанных средств необходимо проконсультироваться с лечащим врачом.
Если противопоказания отсутствуют, рассмотрим рецепты, предлагаемые своим читателям «Вестником Здорового Образа Жизни».
Рецепт 8. Тюбаж
(ЗОЖ 2007 год, №16, стр. 14)
При полипах эффективен также тюбаж (процедура, стимулирующая отток желчи из пузыря). Рекомендованы тюбажи с:
- 25% сернокислой магнезией,
- сорбитом,
- пижмой,
- ксилитом,
- пустырником.
Для приготовления:
- 1ст.л. одного из указанных препаратов заливают кипятком (1ст.).
- Теплый настой принимают маленькими глоточками.
- После чего необходимо лечь, положив грелку на правый бок.
Лежать на протяжении 2 часов.
Процедура выполняется не чаще 1 процедуры в 7 дней.
Рецепт 9. Сок чистотела
(ЗОЖ 2010 год, №3, стр. 10)
Отжатый сок чистотела разбавить водкой, в пропорции 2:1 (на 2 части сока – 1 водки).
Прием по схеме (разбавлять в 100мл воды):
- 1-я неделя – 8 капель;
- 2-я неделя – 0,5ч.л.;
- 3-я неделя – 2/3ч.л.;
- 4-я неделя – 1ч.л.
Принимать 3 раза в день за полчаса до еды.
После перерыва (28 дней) курс повторяется.
Рецепт 10. Отвар чистотела
(ЗОЖ 2010 год, №1, стр. 18-19)
- 1ст.л. сухого чистотела.
- 1ст. воды.
- Залить траву кипятком. Настоять в термосе 2 часа.
Принимать по 1-2 ст. л. На протяжении 30 дней.
При необходимости, через 10 дней повторить.
Рецепт 11. Промывания чистотелом
(ЗОЖ 2010 год, №1, стр. 18-19)
Применение промываний клизмами состоит из 3 этапов.
1На первом этапе применяется раствор, приготовленный из теплой воды (2л) и сока чистотела (1ч.л.). Сами клизмы ставятся перед сном. Продолжительность данного этапа – 15 процедур. После чего 15-дневный перерыв и переход на следующий этап.
2Второй этап характеризуется увеличением содержания чистотела в растворе. На те же 2л воды, сока добавляется уже 1ст.л. Частота и периодичность аналогична – 1раз в день, 15 дней. Перерыв после второго этапа так же составит 15 суток.
3На 3 этапе дозировка снова увеличивается в 2 раза и составляет уже 2ст.л на 2л подогретой воды. Делаются на ночь еще 15 процедур.
Если нет возможности применять сок растения, то допускается приготовление настоя из сухой травы, по технологии из рецепта №10. При этом, дозировка по этапам составит 1ст.л., 3ст.л. и 4ст.л соответственно.
Рецепт 12. Настойка трав
(ЗОЖ 2010 год, №1, стр. 18-19)
- Сухие листья чистотела.
- Цветы ромашки.
- Смешать травы в равных долях.
- 1 ст.л. полученной смеси залить 1ст. кипятка, дать настояться 7-8 часов.
Продолжительность и частота приема аналогична рецепту №10.
Рецепт 13. Травяной сбор
(ЗОЖ 2012 год, №10, стр. 22)
- зверобой;
- календула;
- бессмертник;
- корень аира;
- ромашка;
- рыльца кукурузы.
1ст.л. сбора заливается кипятком (1ст.), настаивается. Принимать во внутрь за полчаса до еды по 100мл, периодичность 3 раза в сутки.
Курс – 60 дней.
Кроме сбора, данные травы можно принимать и по отдельности, готовя настой по тому же принципу.
Рецепт 14. Корень лопуха
(ЗОЖ 2005 год, №10, с. 22)
(ЗОЖ 2010 год, №1, стр. 18-19)
- Несколько кореньев лопуха + 2л. воды.
- Корневища вымыть, нарезать.
- Добавить воду, закипятить.
- На медленном огне продолжать кипячение 10мин.
- Пить вместо воды в течение дня.
Продолжительность приема – 60 дней.
Если после процедуры появилась горечь – прекратить дальнейшее применение данного лечения.
Полипы в желчном пузыре
Жить здорово! Полипы в желчном пузыре
7 Общий Балл
Вылечить полипы
Достоверность информации
8.5
Актуальность информации
9
Раскрытие темы
7.5
Доступность применения
8
Плюсы
- Полипы поддаются лечению
- Есть народные средства
Минусы
- Нужна диагностика
- Лечение может назначить только врач
Симптомы
Как правило, первоначальный характер развития заболевания характеризуется бессимптомным проявлением. Новообразования даже при значительных размерах не вызывают болевых ощущений и какого – либо дискомфорта. Но все же бывают характерные симптомы, которые все же присущи при прогрессировании заболевания:
- горечь во рту;
- вздутие живота;
- тошнотворное чувство;
- позывы к рвоте;
- кислая отрыжка;
- похудение;
- повышенный аппетит;
- запоры.
Симптоматика, сопровождающая деформацию желчного пузыря, зависит от того, насколько быстро протекает этот процесс.
Так как в результате образования полипов в пузыре нарушается функции органа, то пациента будут беспокоить следующие симптомы:
- Тупые и тянущие боли в области правого подреберья;
- Тошнота, рвота;
- Изжога, отрыжка;
- Ощущение неприятного привкуса и горечи во рту;
- Спастические боли, напоминающие приступ желчной колики;
- Изменения стула – понос или запоры;
- Вздутие живота, повышенное газообразование.
Пожелтение кожи и слизистых оболочек, что указывает на то, что полип сдавливает стенки желчных протоков, в результате нарушается отток желчи.
Полипы в желчном пузыре: опасно ли это?
Полипы, образующиеся в желчном пузыре, представляют угрозу для здоровья пациента, так как новообразование может разрастаться и прогрессировать, что приводит к ухудшению функции пузыря, а соответственно, и к нарушению работы других органов ЖКТ.
Диагностика полипов в желчном пузыре
Главным методом диагностики полипоза является УЗИ брюшной полости. Исследование позволяет точно определить размеры полипа, место его локализации и наличие сопутствующих патологий, например, воспаления желчного пузыря.
Так как клиническая картина заболевания схожа с другими патологиями органов ЖКТ, то иногда пациенту дополнительно проводится эндоскопическое исследование двенадцатиперстной кишки.
Эндоскоп оснащен миниатюрной встроенной видеокамерой, которая позволяет обнаружить и патологии желчного пузыря благодаря его близкому расположению с двенадцатиперстной кишкой.
При подозрении на перерождение заболевания в рак пациенту дополнительно назначают МРТ и компьютерную томографию.
Если деформация появляется резко, то симптоматика может выражаться в виде усиливающейся болезненности в месте проекции печени и желчного пузыря. Одновременно с болью у пациента нарастает желтизна кожи и слизистых оболочек, появляются приступы тошноты, отвращение к еде. Возможно увеличение температуры тела. При глубоком ощупывании область проекции печени очень болезненна. При осмотре языка обнаруживают плотный желтый налет.
https://youtube.com/watch?v=jjgllK3HToQ
ДЖВП (дискинезия желчевыводящих путей) — болезнь, которая развивается из-за нарушения функции органа, дискинезии желчевыводящих путей (код заболевания МКБ-10 — К83. 9).
При появлении подозрительных симптомов необходимо в кратчайшие сроки обратиться к специалисту. Любое заболевание может привести к серьезным осложнениям.
Своевременная и правильно подобранная терапия препаратами («Урсофальк», «Урсосан», «Аллохол») поможет вылечить взрослых пациентов и избежать последствий недуга (обострение болезни, нарушение в работе других органов). Чтобы лечить болезнь, медиками часто применяется гомеопатия и народные средства (например, валериана, льняное масло, чистотел, перечная мята).
Проблемы с пищеварением основной симптом
Симптомы деформации могут не проявляться сразу, а только через время. А возможно их изначальное острое проявление. Все зависит от причины появления нарушения, а также то того, насколько быстро развивается патология.
Проявление болезни зависит от возраста и степени нарушения работы моторной функции этой части организма.
Симптомы у взрослых
Болезненные ощущения сопровождаются рвотой, отделением большого количества мочи, поносом. На фоне приступа могут быть отмечены раздражительность, головные боли, потливость.
При гипотоническом виде боль фокусируется в подреберье справа, не отдает в другие части тела.
Оба вида могут стать причиной неприятного запаха изо рта, желтого налета на языке. У женщин может отмечаться нарушение цикла месячных, а у мужчин – снижение либидо.
Признаки у детей
Симптомы заболевания у детей схожи с течением заболевания у взрослого человека. Рвота обычно появляется по причине сильного болевого приступа.
Кроме боли в районе печени они могут отдавать в любые другие, доставляя еще больший дискомфорт. Учащенный пульс отмечается обычно в период сильной боли.