Разновидности, клиника и лечение нейтропении
Содержание:
Симптомы врожденных нейтропений
Клинические картины различных форм врожденной нейтропении имеют как общие аспекты, так и определенные различия. При всех видах часто возникают воспалительные заболевания органов, тесно контактирующих с внешней средой и наиболее чувствительных к ослаблению иммунной системы. Сюда относятся кожа, слизистая оболочка рта, трахеобронхиальное дерево, легкие, внешнее и среднее ухо. Также почти всегда присутствуют астеновегетативный и интоксикационный синдромы. Однако возраст, в котором манифестирует врожденная нейтропения, частота и степень тяжести обострений могут существенно варьировать.
Синдром Костмана характеризуется выраженной симптоматикой уже в первые месяцы жизни ребенка. Первичные признаки – лихорадка неясной этиологии, частые бактериальные заболевания кожи и подкожной жировой клетчатки (фурункулы, флегмоны). У таких детей медленно заживают пупочные ранки, плохо поддается лечению омфалит. Может наблюдаться задержка в психическом и физическом развитии. Постепенно присоединяются гепатоспленомегалия и лимфаденопатия. Характерный признак врожденной нейтропении – поражение слизистых оболочек рта и десен (гингивит и стоматит). При синдроме Костмана также отмечаются рецидивирующие пневмонии, абсцессы легких, циститы, отиты, уретриты, пиелонефриты, гастродуодениты, парапроктиты, перитониты и т. д. Все перечисленные патологии склонны к генерализации, что без раннего лечения приводит к развитию сепсиса и смерти.
Циклическая нейтропения проявляется в возрасте до 1 года. Также характеризуется поражением кожи, внешнего уха, слизистых оболочек рта и десен. Типичной особенностью данной формы врожденной нейтропении является периодичность рецидивов. Обострения могут возникать каждые 14-49 дней, зачастую – каждые 3 недели. В тяжелых случаях, особенно при инфицировании анаэробной микрофлорой, развиваются тяжелые осложнения в виде перитонита и сепсиса, однако их вероятность значительно меньше, чем при синдроме Костмана. С возрастом частота и тяжесть рецидивов снижаются.
Семейная доброкачественная нейтропения проявляется в возрасте от 2-3 месяцев до 1 года. В клинической картине этой врожденной нейтропении превалируют редкие гингивиты и стоматиты, фурункулез. Еще реже встречаются отиты и поражения легких. Перечисленные заболевания, как правило, протекают в легкой форме, общее состояние ребенка нарушено мало. Клиническая картина синдрома «ленивых лейкоцитов» наблюдается уже на первых месяцах жизни. Наиболее часто у пациентов диагностируются бактериальные поражения верхних дыхательных путей (ларингиты, фарингиты, трахеиты), пневмонии, гингивиты и стоматиты.
Чем характерна НП в детском возрасте?
Проявление слабой работы костного мозга является основным фактором прогрессирования нейтропении. У новорождённых детей показатели нейтрофилов в крови, диагностируются как нейтропения, при упадке их менее одной тысячи нейтрофилов на один микролитр крови.
У детей регистрируются только три вида нейтропении:
- Доброкачественная нейтропения хронического типа;
- Нейтропения провоцируемая иммунитетом;
- Наследственная предрасположенность и генетические мутации.
При слабовыраженной нейтропении, в детском возрасте регистрируется слабый упадок количественного показателя нейтрофилов, а явная симптоматика, во множестве случаев, не проявляется.
В отдельных случаях, отмечаются частые рецидивирующие инфекционные заболевания острой формы, которые склонны протекать продолжительное время, и осложнятся наличием бактерий в организме.
В среднетяжелой стадии отмечаются часто повторяющиеся гнойные воспаления, и даже регистрирование инфекционного шокового состояния.
В крайней стадии НП у детей, всегда проявляются тяжелые интоксикации, лихорадки, и гнойные воспаления, с локализацией в области грудной клетки, живота и ротовой полости.
Для правильного диагностирования необходимо соблюдать следующие пункты:
- При регистрировании гнойных очагов с отмиранием тканей, нужно провести бакпосев крови, чтобы определить микроорганизмы, провоцирующие данное состояние;
- При симптоматике средней степени тяжести, нужно провести исследование миелограммы;
- Определение всех признаков нейтропении и внимательный первый осмотр ребенка;
- Выявление фактора наследственной предрасположенности;
- При вирусном характере нейтропении нужно исследовать сыворотку крови;
- Каждую неделю необходимо делать клинический анализ крови, и контролировать все виды кровяных клеток.
При поражении организма ребенка наследственной нейтропенией, общими критериями являются:
- Обнаружение генетических дефектов, методом биологических обследований;
- Проявление явных отклонений, как снаружи, так и в показателях анализов в первые три месяца с рождения ребенка;
- Тяжелая наследственность.
Миелокахексия. При таком типе нейтропении происходит медленный выход нейтрофилов из костного мозга. Данному виду характерны ускоренный распад гранулоцитов на клетки в костном мозге и низкой двигательной реакции микроорганизмов на химический раздражитель.
Синдром Костмана. Является тяжелой формой наследственной НП, которому характеры передачи патологического гена. Прослеживается и отдельная заболеваемость.
При поражении ребенка таким синдромом, проявляются частые поражения организма ребенка инфекционными и бактериологическими заболеваниями, которые склонны к частым повторениям.
При диагностировании данного заболевания в детском возрасте, назначается определенная терапия, которую нужно принимать на протяжении всей жизни.В терапевтических целях применяются колониестимулирующие препараты (Филграстим).
Циклическая нейтропения. Является достаточно редко диагностируемой формой нейтропении, которая передается по наследству. Характерным отличием от других видов нейтропении является прерывающееся течение, с наличием периодических осложнений.
В периоды ремиссии у ребенка восстанавливается общее состояние здоровья, и все отклонения анализов приходят в норму.Отличительным методом лечения нейтропении такого типа является применение колониестимулирующих факторов, за 48 часов до наступления возможного обострения.
Длительность применения терапии зависит от того, насколько быстро восстановятся показателя гранулоцитов в крови.
Как осуществлять контроль над заболеванием
Если приходится лечить вирусную инфекцию, следует контролировать анализы , проверять уровень АЧН, число лейкоцитов. Медицинские центры используют инновационные методы, дающие возможность быстро получать результаты. Контроль анализов крови должен быть регулярным и без лечения простудных инфекционных заболеваний.
Довольно часто люди не знают, что делать, если у них диагностирована нейтропения. Что это за болезнь, опасна ли она и как избавиться?
Такие вопросы задают себе практически все, столкнувшиеся с данной патологией. Специалисты успокаивают – зачастую лишь при тяжелой степени тяжести болезни необходимо волноваться за свое здоровье.
Функционирование иммунной системы человека очень сильно зависит от лейкоцитов – белых клеток, содержащихся в крови.
К этим клеточным элементам относятся и нейтрофилы, продуцирующиеся в головном и костном мозге. Сам процесс синтеза занимает около двух недель.
После этого нейтрофилы оказываются в крови человека и свободно перемещаются по организму. Основная функция лейкоцитов – защита организма от разнообразных инфекций и вирусов.
Одна группа белых клеток занимается поиском и распознаванием вредителей. Нейтрофилы же ответственны за нейтрализацию вредоносных организмов.
Именно поэтому содержание этих белых клеток в крови очень важно. При пониженном уровне нейтрофилов, или нейтропении, у человека повышаются шансы подхватить какую-нибудь инфекцию
Организм при этом больше страдает от различных патологий. Например, легкая степень нейтропении в большинстве случаев ограничивается всего лишь ОРВИ (простудой, гриппом). При тяжелой стадии патологии у человека может возникнуть сепсис, что уже угрожает не только здоровью, но и жизни человека.
Как правило, доля нейтрофилов среди всех лейкоцитов составляет от сорока пяти до семидесяти процентов в зависимости от возраста и пола человека.
Иногда бывают случаи, когда этот показатель ниже нормы, однако диагностировать нейтропению при этом врачи не спешат. Для человека имеет значение не процентное содержание нейтрофилов, а их количество. В здоровом организме содержится от двух до семи миллиардов этих белых кровяных клеток на один литр крови.
Легкая степень патологии характеризуется уменьшением количества нейтрофилов до 1000 – 1500 единиц в одном микролитре крови. Если уровень этих белых клеток снижается до 500/мкл, то врачи диагностируют среднюю форму болезни.
Во время тяжелой степени нейтропении содержание нейтрофилов ниже, чем норма в пятьсот единиц на один микролитр крови.

После диагностирования нейтропении у взрослых, как правило, проверяется уровень и других элементов, входящих в группу лейкоцитов.
К примеру, если количество гранулированных клеток понижено, то у человека может развиваться агранулоцитоз – очень тяжелое заболевание, довольно часто приводящее к смерти пациента.
В большинстве случаев нейтропения развивается в легкой и средней степени, никак себя не проявляет и диагностируется случайно, при сдаче крови во время медосмотра или подозрении на другое заболевание.
Диагностика
2.1 Жалобы и анамнез
Для верификации диагноза и оценки степени тяжести нейтропении:
- жалобы и анамнез жизни – как правило нет активных жалоб, но возможны рецидивирующие поражения слизистой или инфекции;
- семейный анамнез при подозрении на врожденный генез;
- анализ частоты инфекционных заболеваний и степень их тяжести (омфалита, парапроктита, кожных абсцессов, острых лимфаденитов, стоматитов, гингивитов, отитов, бронхопневмоний и инфекций других локализаций);
- эпизоды немотивированной лихорадки;
- сроки и частота госпитализаций,
- заживление ран после порезов, ссадин, травм,
- прием лекарственных препаратов.
При оценке предыдущих анализов крови:
- уточнить возраст впервые обнаруженного снижения АКН в периферической крови,
- продолжительность и степень нейтропении,
- повышение АКН на фоне инфекционных заболеваний.
Все клинические анализы крови пациента желательно представить в виде таблицы.
2.2 Физикальное обследование
Полный физикальный осмотр для оценки тяжести состояния.
Для большинства с приобретенной нейтропенией характерно нормальное физическое развитие, удовлетворительный соматический статус.
При врожденной нейтропенией возможно отставание в физическом развитии, фурункулы, абсцессы.
При синдромах Чедиаки-Хигачи, Грисцелли, 2 типа Германского-Пудлака характерны пепельные или седые волосы, альбинизм.
Для пациентов с синдромом МакКьюсика характерна гипоплазия волос.
Обязательная оценка состояния слизистой полости рта, зубов.
2.3 Лабораторная диагностика
Общий анализ крови (ОАК) с лейкоцитарной формулой, СОЭ с определением тяжести нейтропении и оценки других ростков кроветворения для дифференциального диагноза с апластическими состояниями и МДС.
АКН = (% палочкоядерных + % сегментоядерных) х общее число лейкоцитов/100.
При нейтропении на фоне инфекционного заболевания повторение ОАК через 1 и 2 недели после выздоровления от инфекции.
При наличии очагов инфекции – СРБ для определения тяжести инфекционного процесса.
Из-за малой информативности не рекомендуется в рутинной практике исследовать аутоантитела к поверхностным антигенам нейтрофилов/антинейтрофильные аутоантитела (тест на агглютинацию гранулоцитов и/или тест на иммунофлюоресценцию гранулоцитов).
При нейтропении на фоне анемии исследование фолиевой кислоты, витамина В12, меди для исключения дефицита питания.
При тяжелых, затяжных инфекциях с длительной антибактериальной терапией и сопутствующей синдромальной патологии для дифференцировки диагноза с ВН, первичным иммунодефицитным состоянием исследование:
- сывороточных иммуноглобулинов крови (IgG, IgA, IgM),
- иммунофенотипирование лимфоцитов.
При невозможности достоверно исключить врожденный генез и при длительных тяжелых инфекционных заболеваниях до начала лечения рчГ-КСФ — костномозговая пункция (КМП):
- аспирация костного мозга из 2-3 анатомических точек;
- пункция переднего и заднего гребня крыльев подвздошных костей;
- стернальная пункция у детей запрещена;
- до года возможна пункция бугристости большеберцовой кости;
- при циклической нейтропении выполняется только в нейтропеническую фазу.
При подозрении на врожденную нейтропению и перед началом длительной терапии рчГ-КСФ — цитогенетическое исследование (ЦГ) костного мозга для исключения хромосомных перестроек.
2.4 Инструментальная диагностика
УЗИ органов брюшной полости, почек, щитовидной железы, сердца.
Рентгенография придаточных пазух носа
Рентгенографии грудной клетки.
Дополнительное обследование на наличие очагов инфекции при соответствующей симптоматике:
- жалобы на ЖКТ, ССС, со мочеполовую системы,
- немотивированная лихорадка,
- гнойные риниты, длительный кашель,
- повышенная потливость,
- головные боли.
Каковы причины нейтропении у детей?
Врожденные нейтропении – это генетически обусловленные заболевания, которые наследуются по аутосомно-доминантному или аутосомно-рецессивному типу. Синдром Костмана проявляется мутацией в гене ELA2, находящемся на 19р13.3. Данный ген кодирует фермент – нейтрофильную эластазу. Точная роль ее неизвестна, но, вероятнее всего, при ее дефекте у нейтрофилов еще в костном мозге запускается процесс апоптоза. Реже данная патология может быть вызвана дефектами генов GFII и 6-CSFR, кодирующих фактор активации эластазы нейтрофилов и рецепторы к гранулоцитарно-макрофагальному колониестимулирующему фактору. Циклическая врожденная нейтропения также развивается на фоне мутации ELA2, однако, апоптоз при данной форме проходит не так интенсивно, что обеспечивает менее выраженный дефицит нейтрофилов. Эти две формы врожденных нейтропении наследуются по аутосомно-рецессивному типу.
Синдром «ленивых лейкоцитов» возникает на фоне нарушения процесса выхода гранулоцитов из костного мозга в системный кровоток. Патогенез данной формы врожденной нейтропении основывается на мутации белка, кодирующего клеточную мембрану нейтрофилов, а также их ускоренном апоптозе. При семейной доброкачественной нейтропении у детей нарушается процесс дифференциации гранулоцитов в костном мозге – нейтрофилы остаются на стадии метамиелоцитов. Также существует целый ряд врожденных синдромов, одним из проявлений которых является уменьшение количества нейтрофильных лейкоцитов. Сюда относятся синдром гипер-IgM, ретикулярная дисгенезия, синдром Чедиака-Хигаси, синдром Швахмана-Даймонда, Барта и др.
Наиболее частая причина — это доброкачественная нейтропения детского возраста. В этом случае она совершенно не опасна, и проходит за несколько месяцев или несколько лет. Обычно никак себя не проявляет, а значит — не требует никакого лечения, никаких ограничений в быте, диете или
вакцинации
. Но об этом — чуть ниже.
Реже — нейтропения может вызываться приемом некоторых лекарств.
Антибиотики
(особенно левомицетин), жаропонижающие препараты (особенно анальгин) и многие другие препараты способны вызывать временное (на несколько месяцев) снижение уровня нейтрофилов. Ну и, разумеется, к нейтропении часто приводят препараты, применяемые для лечения злокачественных опухолей и/или препараты, назначаемые после трансплантации органов.
Гораздо реже — нейтропения может быть симптомом заболеваний крови, и требовать активного лечения. В случаях, когда нейтропения сопровождается рецидивирующими упорными инфекциями, и/или количество нейтрофилов падает ниже 500-100 кл/мкл — требуется консультация гематолога, для исключения
.
Этиология
Фебрильная нейтропения чаще всего развивается на фоне или вскоре после цитостатической химиотерапии по поводу лейкозов, реже после интенсивных режимов цитостатической химиотерапии по поводу других злокачественных новообразований и ещё реже на фоне нейтропении другой этиологии, после лучевой терапии, кондиционирования перед трансплантацией костного мозга и др.
Фебрильная нейтропения может представлять собой всего лишь гиперергическую реакцию организма на токсическое воздействие цитостатических химиопрепаратов, продуктов разрушения опухолевых и здоровых клеток или на само по себе резкое снижение количества циркулирующих нейтрофилов и нарушения продукции цитокинов и иммуноглобулинов. Однако, чаще всего фебрильная нейтропения является проявлением инфекции, очаг которой своевременно установить не удаётся вследствие подавления воспалительного ответа организма на инфекцию. Сама же инфекция при этом протекает чрезвычайно тяжело, быстро распространяется из первичного очага на другие органы и системы и быстро приводит к смерти больного, даже в тех случаях, когда инфицирующий микроорганизм относится к сапрофитным или низковирулентным для больных с нормальным иммунитетом и нормальным количеством циркулирующих в крови нейтрофилов, или локализация первичного очага инфекции не относится к особо опасным для больных с нормальным иммунитетом (как, например, острый уретрит или фарингит).
Наиболее частыми возбудителями инфекций при фебрильной нейтропении являются патогенные стрепто- и стафилококки, часто в ассоциации с анаэробными микроорганизмами, например Pseudomonas aeruginosa или Bacillus fragilis, клостридиями и др. Реже, но также достаточно часто, возбудителями оказываются грибки, в частности Candida spp. (кандидоз) и ещё реже симптоматика вызвана реактивацией вируса герпеса или цитомегаловируса.
В редких случаях фебрильная нейтропения может развиваться из-за врожденной аномалии. Угнетение выработки нейтрофилов может происходить из-за наследственного агранулоцитоза, семейной или циклической нейтропении, недостаточности поджелудочной железы, почечной недостаточности или ВИЧ. Также причиной нейтропении могут оказаться повреждения костного мозга, онкологические заболевания или даже авитаминоз (недостаточность витамина В12 и фолиевой кислоты).
Как лечат нейтропению?
В настоящее время имеется множество стимуляторов кроветворения, которым присуща общая особенность — они не стимулируют образование и созревание гранулоцитов в костном мозге, а при лейкопении выводят лейкоциты из костного мозга в кровь. Выбросив все клеточные резервы, костный мозг остаётся в спокойном состоянии без настроя на активную выработку недостающих клеток. Клетки рождаются в прежнем количестве и с прежней скоростью, не реагируя на экстремальную ситуацию.
Способностью лечить нейтропению обладают только два вида колониестимулирующих факторов (КСФ):
- гранулоцитарный колониестимулирующий фактор (Г-КСФ): ленограстим (граноцит) и филграстим (нейпоген);
- гранулоцитарно-макрофагальный колониестимулирующий фактор (ГМ-КСФ): молграмостин (лейкомакс).
При бактериальной инфекции эпителий, эндотелий, строма костного мозга и макрофаги человека вырабатывают небольшое количество собственного Г-КСФ. Лекарственный препарат Г-КСФ (граноцит, нейпоген) значительно сокращает время созревания нейтрофилов и увеличивает содержание клеток-предшественников нейтрофилов в костном мозге. По своим качественным характеристикам нейтрофилы, появившиеся в ответ на стимуляцию Г-КСФ, соответствуют естественным и даже могут их превосходить.
В человеческом организме ГМ-КСФ продуцируется клетками эндотелия, фибробластами, Т-лимфоцитами, моноцитами. ГМ-КСФ (молграмостин) вызывает пролиферацию и дифференцировку гранулоцитов и моноцитов/макрофагов, активирует функцию зрелых нейтрофилов. В ответ на стимуляцию ГМ-КСФ увеличивается количество нейтрофилов и продолжительность их жизни, но время созревания не меняется.
Колониестимулирующие факторы не только стимулируют продукцию и рост гемопоэтических клеток, в той или иной мере они оказывают иммуностимулирующее действие. Все КСФ могут вызвать температуру, боли в костях и суставах, но переносимость Г-КСФ несколько лучше, чем ГМ-КСФ.
Существует заболевание, при котором в крови наблюдается пониженное содержание нейтрофилов, то есть клеток крови, созревание которых происходит на протяжении двух недель в костном мозге. Оно имеет несколько форм. Например, оно может иметь название фебрильная нейтропения. Есть также циклическая форма этого заболевания и аутоиммунная. Любая из них означает, что в крови произошли некоторые изменения, которые, все же, являются обратимыми, если вовремя выявить проблему.
Дело в том, что после поступления нейтрофилов в систему кровообращения, их целью становятся чужеродные агенты, которые они уничтожают. Получается, что нейтрофилы отвечают за защиту организма от бактерий. Если их количество понижено, то организм человека становится более восприимчивым к различным инфекциям.
Есть несколько степеней нейтропении.
- Легкая степень, когда на один мкл приходится более 1000 нейтрофилов.
- Средняя степень, когда на один мкл приходится от 500 до 1000 нейтрофилов.
- Тяжелая степень, когда на один мкл приходится менее 500 нейтрофилов.
Бывает, что у одного человека поставленный диагноз включает в себя как нейтропению, так и лимфоцитоз. Они отличаются между собой. Лимфоцитоз — это слишком большое количество лимфоцитов в крови, однако они также обеспечивают иммунную защиту организма.
Проявления нейтропении

Симптомы нейтропении могут быть очень разнообразны, но все они возникают по причине недостаточности иммунитета. Характерны:
- Язвенно-некротические поражения ротовой полости;
- Кожные изменения;
- Воспалительные процессы в легких, кишечнике и других внутренних органах;
- Лихорадка и другие симптомы интоксикации;
- Септицемия и тяжелый сепсис.
Изменения со стороны слизистой оболочки полости рта – едва ли не самый частый и характерный признак агранулоцитоза. Ангины, стоматит, гингивит сопровождаются воспалением, резкой болезненностью, отеком и изъязвлением слизистой ротовой полости, которая становится красной, покрывается белым или желтым налетом, может кровоточить. Воспаление во рту провоцируется чаще всего условно-патогенной флорой и грибками.
У пациентов с нейтропенией часто диагностируется пневмония, нередки абсцессы в легких и гнойное воспаление плевры, что проявляется сильной лихорадкой, слабостью, кашлем, болями в грудной клетке, в легких выслушиваются хрипы, появляется шум трения плевры при фибринозном характере воспаления.
Поражение кишечника сводится к образованию язв и некротическим изменениям. Пациенты жалуются на боли в животе, тошноту, рвоту, расстройства стула в виде диареи или запора. Главная опасность поражения кишечника – возможность его перфорации с перитонитом, который характеризуется высокой летальностью.
Лекарственный агранулоцитоз нередко протекает стремительно: быстро повышается температура до значительных цифр, возникает головная боль, боль в костях и суставах, сильная слабость. Острый период лекарственной нейтропении может занимать всего несколько суток, за которые формируется картина септического генерализованного процесса, когда воспаление затрагивает многие органы и даже системы.
На коже больных нейтропенией обнаруживаются гнойничковые поражения и фурункулы, при которых температуры повышается до высоких цифр, достигая 40 градусов. Уже имевшиеся длительно не заживающие поражения усугубляются, присоединяется вторичная флора, возникает нагноение.
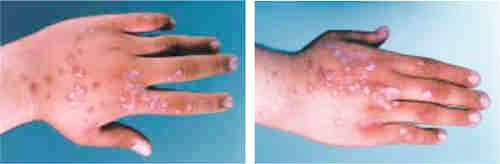
При умеренной выраженности нейтропении частота простудных заболеваний становится выше, рецидивируют локализованные формы бактериальной или грибковой инфекции.
Тяжелые нейтропении протекают с развернутой симптоматикой поражения внутренних органов воспалительного характера, лихорадкой, септицемией.
Источники
- https://lechenie-simptomy.ru/osobennosti-nejtropenii-u-detej
- http://BolezniKrovi.com/patologii/dobrokachestvennaya-nejtropeniya-detskogo-vozrasta.html
- https://moydiagnos.ru/analizi/krovi/nejtropeniya-u-detej.html
- https://analizkrovi.net/zabolevanija/neytropeniya-u-detey-do-goda/
- https://DetiZdrav.ru/nejtropenija-u-detej
- http://sosudinfo.ru/krov/nejtropeniya/
Причины снижения числа нейтрофилов
На уровень белых кровяных клеток влияет множество факторов. Самая очевидная причина снижения – инфекционное заболевание. О виде и характере развивающегося в организме патологического процесса, обусловившего изменение содержания нейтрофилов, может рассказать анализ лейкоцитарной формулы. Так, уменьшение фракции молодых нейтрофильных клеток при увеличении количества полисегментированных, имеет место при угнетении процесса выработки гранулоцитов.
Также это может быть следствием:
- лучевой болезни;
- анемии Аддисона-Бирмера;
- геморрагической болезни, вызываемой острой нехваткой витамина С;
- затяжного дефицита фолиевой кислоты.
Что еще может быть причиной понижения нейтрофилов у взрослых:
- патология щитовидной железы, тиреотоксикоз;
- гиперспленизм;
- желудочная язва;
- тяжелый воспалительный, гнойный процесс;
- аутоиммунное заболевание – СКВ, ревматоидный артрит;
- анемии различного генеза;
- синдром Костмана;
- эритремия;
- некроз;
- воздействие иммуносупрессивных агентов, кортикостероидов, длительный прием других препаратов;
- химиотерапия, радиационное отравление;
- тяжелая пищевая интоксикация, отравление ядами, ртутью, солями тяжелых металлов, аутоинтоксикации;
- плохая экология.
Пониженные нейтрофилы при повышенных лимфоцитах
Известно, что нейтропения бывает 2 типов:
- селективная – при которой количество других субпопуляций лейкоцитов, включая лимфоциты, не меняется;
- как вид панцитопении – когда снижены все составляющие клеточных элементов.
Если же наблюдается дисбаланс остро реагирующих на инфекцию иммунных клеток, заключающийся в низких нейтрофилах и повышенном содержании лимфоцитов, то это отдельное состояние.
Такая картина крови у взрослого позволяет заподозрить:
- онкологическую патологию, рак костного мозга;
- инфекционное заражение (в т.ч. с попаданием возбудителя непосредственно в систему кровообращения);
- сепсис;
- восстановительный период после перенесенной инфекции.
Симптомы нейтропении
Типичная клиническая симптоматика при нейтропеническом синдроме развивается при выраженном снижении показателя нейтрофильных гранулоцитов в периферической крови и проявляется симптомами, похожими на гипопластическую анемию.
Первым характерным симптомом нейтропении являются некротически-язвенные изменения с локализацией в полости рта (ангина, стоматит и гингивит), грудной полости (пневмония со склонностью к абсцедированию и эмпиеме плевры), кожных покровов (подкожные абсцессы, ногтевые панариции и межмышечные флегмоны), мягких тканях параректальной локализации (гнойный парапроктит в свищевой форме).
В ситуации, когда некротически-язвенные процессы затрагивают тонкий кишечник, развивается клиника некротической энтеропатии, которая проявляется появлением острой боли в брюшной полости без четкой локализации, тошноты и рвоты не связанной с приемом пищи, а также атонией кишечника со склонностью пациента к запорам. Опасность некротической энтеропатии заключается в ее склонности к развитию осложнений, угрожающих жизни пациента (перфорация кишечника и перитонит).
При развитии выраженной нейтропении, провокатором которой является длительный прием противосудорожных, сульфаниламидных, гипосенсебилизирующих и анальгетических лекарственных средств, формируется яркий клинический симптомокомплекс с острым дебютом и высокой степенью летальности. Данная форма нейтропении относится к иммунному агранулоцитозу, обусловленному реакцией антилейкоцитарных антител на собственные нейтрофильные гранулоциты и проявляется в остро возникшей лихорадке, головной боли, ноющей боли в крупных суставах и резкой слабости. В различных органах и тканях появляются изъязвления с воспалительным компонентом (полость рта, пищевод, влагалище и кишечник) вплоть до развития генерализованной септицемии. Продолжительность острого периода составляет 3-4 суток и в 30% случаев заканчивается летальным исходом.
Таким образом, у каждого пациента, имеющего частые инфекционные заболевания, особенно протекающие в тяжелой форме, следует заподозрить наличие нейтропении, особенно у больных, получающих лучевое или цитостатическое лечение.
При начальных проявлениях нейтропении отсутствуют характерные жалобы у больного, в связи с чем, необходимо отдельное внимание уделить объективному обследованию пациента с обязательным осмотром ротовой полости, кожных покровов, ануса, мест катетеризации и венепункции центральных сосудов, а также пальпацией живота. Кроме характерных клинических симптомов для установления достоверного диагноза «нейтропения» большое значение имеет выявление лабораторных изменений
Кроме характерных клинических симптомов для установления достоверного диагноза «нейтропения» большое значение имеет выявление лабораторных изменений.
Отдельное внимание следует уделить лабораторному обследованию пациентов с фебрильной лихорадкой, которое подразумевает не только общий анализ крови с подсчетом гранулоцитов, но при необходимости двукратный посев крови на предмет наличия патогенных бактерий и грибкового поражения. У послеоперационных больных необходимо обследовать посев содержимого из дренажного выпускника, а при наличии послабления стула рекомендовано выполнение исследования кала на клостридиальную инфекцию
Большое значение в диагностике нейтропении имеет исследование кроветворной функции костного мозга, при котором можно не только оценить угнетение того или иного ростка кроветворения, но и определить причину его возникновения.