Диагностика митрального стеноза
Содержание:
- Хирургические метод
- Лечение стеноза
- Классификация и симптомы митрального стеноза
- Медикаментозное лечение
- Описание заболевания, код по МКБ-10
- Особенности у детей
- Лечение стеноза МК
- Митральный порок с преобладанием стеноза и недостаточностью митрального клапана
- МЕТОДЫ ДИАГНОСТИКИ СТЕНОЗА МИТРАЛЬНОГО КЛАПАНА
- Основные симптомы и клинические признаки патологии
- Лечение болезни Митральный стеноз (стеноз митрального клапана)
Хирургические метод
У него есть большое количество показаний и противопоказаний. На начальных стадиях стеноза митрального клапана проводят классическую терапию, и только когда сужение становится менее 3 см, тогда уже принимается решение о возможной операции.
К оперативным методам лечения прибегают, если опасность для жизни выше, чем риск проведения хирургии.
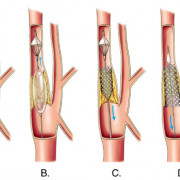
- Баллонная вальвулопластика – вводятся седативные лекарства, после чего через бедренную артерию вводится зонд с баллоном, достигнув места сужения кольца, катетер раздувают и вызывают разрушение сращенных створок клапана, после чего вынимается обратно;
- Открытая комиссуротомия — проводится в случае невозможного проведение баллонной пластики, и производится путем рассечения места сужения клапана скальпелем и увеличение отверстия кольца на открытом сердце;
- Протезирование (замена) клапана — используется трансплантация клапана чужого или искусственного происхождения, метод применяется, если нарушение клапана настолько сильное, что восстановить его невозможно предыдущими методами.
 Открытая операция на клапане
Открытая операция на клапане
Противопоказаниями для операции
Существует и ряд жёстких противопоказаний для проведения такой операции:
- Инфекционные поражения;
- Поражения сердечно-сосудистой системы (инсульт, инфаркт миокарда и др.);
- Терминальная сердечная недостаточность и выраженная деадаптация (снижение выброса крови до уровня 20 процентов);
- Общие заболевания исчерпывающие жизненные силы организма, такие как сахарный диабет, бронхиальная астма и др.
Послеоперационные осложнения
- Инфекционные очаги на створках митрального кольца;
- Возникновение тромбообразования на месте механического вмешательства;
- Отторжение организмом искусственного протеза и дальнейшим увеличением митральной недостаточности.
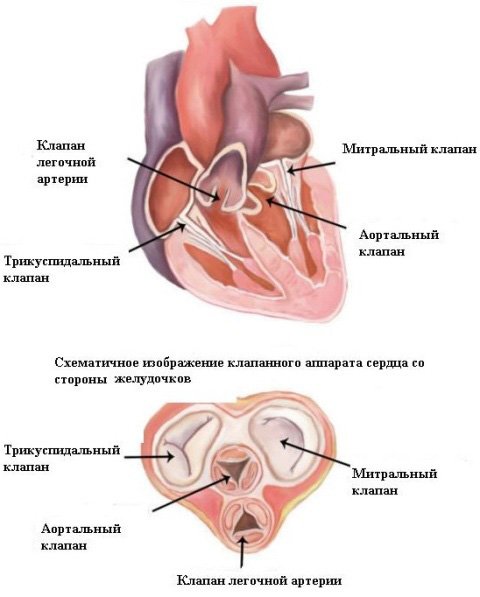 Изображение клапанного аппарата
Изображение клапанного аппарата
Осложнения без операционного вмешательства
Некоторые пациенты скептически относятся к хирургическому вмешательству. Но отсутствие своевременного эффективного компенсирования стеноза митрального клапана может привести к крайне негативным последствиям.
К ним относятся:
- Увеличение уровня гемодинамики;
- Прогрессирования застойных явлений в легочных сосудах, а позже – во всех органах;
- Смертельный отек легких;
- ОСН – когда сердце больше не справляется с сократительной функцией.
Лечение стеноза
На сегодня отсутствуют препараты, способные остановить развитие болезни, поэтому единственным методом лечения выступает хирургическое вмешательство. Показанием к нему является уже вторая стадия недуга.
Хирургические методы
Процедура такова: баллон проводится через перегородку из правого в левое предсердие, подводится к отверстию и раздувается, раздвигая створки клапана. Осложнения после операции крайне редки.
- Комиссуротомия – лечение назначается при тромбах в левом предсердии, значительной степени кальциноза и тому подобном. В этом случае створки клапана разделяют расширителем, который проводится либо через предсердие в желудочек – закрытый способ, либо вручную – открытая комиссуротомия.
- Протезирование клапана – проводится при умеренной и тяжелой патологии клапана и предклапанных структур, значительной легочной гипертензии. Это крайняя мера и чаще всего назначается в тех случаях, когда два предыдущих метода невозможно применить.
Беременность является противопоказанием к операции при легкой и умеренной стадии болезни. В этом случае осуществляется медикаментозное лечение. Однако если площадь отверстия сокращается до 1,5 кв. см. и наблюдается нарастание сердечной недостаточности, рекомендуется прерывание беременности и операция. Хирургическое лечение проводится на поздних сроках, когда прерывание невозможно: при этом назначается баллонная вальвулопластика.
Фармакологические методы
Препараты используются для предотвращения инфекционного эндокардита и снижения сердечной недостаточности. Во время подготовки к операции больной также проходит курс лечения медикаментами с целью контроля за симптомами.
- Непрямые антикоагулянты – например, варфарин, назначаются больным с тяжелой формой митрального стеноза, осложнениями в виде фибрилляции предсердий, тромбом в левом предсердии. Порой добавляться ацетилсалициловая кислота, если на фоне приеме антикоагулянтов наблюдается эмболические осложнения.
- Бета-адреноблокагоры – дилтиазем или верапамил, назначается при необходимости урежить ритм желудочков.
Режим
Больным митральным стенозом следует избегать значительной физической и нервной нагрузки. Лечебная физкультура назначается только по рекомендации врача. Одним из главных требований режима является достаточный сон.
Классификация и симптомы митрального стеноза
Первые симптомы митрального стеноза, как правило, возникают через 20 лет после первой ревматической атаки. С возникновения одышки в состоянии покоя до летального исхода проходит от 2 до 5 лет.
При наличии легкого стеноза больные не предъявляют никаких жалоб, но при эмоциональных и физических нагрузках, лихорадке, половом акте, пароксизмальных тахикардиях, тяжелой анемии, тиреотоксикозе, беременности происходит резкое увеличение ДЗЛА, которое вызывает одышку и кашель. При тяжелом стенозе резкое увеличение кровотока ведет к развитию отека легких.
Критическим моментом в течении болезни является появление постоянной мерцательной аритмии. После этого болезнь начинает развиваться намного интенсивнее.
При разрыве легочных вен у больного возникает кровохарканье.
По мере развития заболевания симптомы застоя в легких уменьшаются, кровохарканье и отек легких протекают легче. Но возникают: тяжесть в животе, слабость, отеки, гидроторакс, асцит.
Часто симптомом митрального стеноза выступают крупозная пневмония, бронхит, бронхопневмония. В 10% случаев наблюдается боль в груди, развивается легочная гипертензия, склероз, утолщение альвеолярных перегородок и капилляров.
В левом предсердии могут возникать тромбы, что ведет к тромбоэмболии артерий головного мозга, селезенки, почек, конечностей.
Выделяют пять стадий (степеней) митрального стеноза (классификация предложена Е.А. Дамир и А.Н. Бакулевым):
- Полная компенсация кровообращения. Пациент не предъявляет жалоб, но при обследовании обнаруживаются типичные для митрального стеноза признаки. Размер левого предсердия составляет не более 4 см, площадь митрального отверстия 3-4 кв. см;
- Относительная недостаточность кровообращения. При данной степени митрального стеноза пациент испытывает одышку при физических нагрузках, обнаруживаются признаки гипертензии малого круга кровообращения, венозное давление немного повышено, но выраженных признаков недостаточности кровообращения не обнаруживается. Площадь митрального отверстия – примерно 2 кв. см. Размер предсердия 4-5 см;
- Начальная стадия недостаточности кровообращения. Эта степень митрального стеноза характеризуется явлениями застоя в большом и малом кругах кровообращения. Размеры сердца увеличены. Значительно повышено венозное давление. Печень увеличена. Площадь митрального отверстия – 1-1,5 кв. см. Размер предсердия – 5 и более сантиметров;
- Резко выраженная недостаточность кровообращения. Сердце и печень сильно увеличены. Отмечается высокое венозное давление. Наблюдаются периферические отеки и асцит. Митральное отверстие – менее 1 кв. см, предсердие – более 5 см;
- Терминальная дистрофическая стадия недостаточности кровообращения. Сердце и печень значительно увеличены в размерах, наблюдается резкое повышение венозного давления, асцит, сильные периферические отеки, одышка в состоянии покоя. Площадь митрального отверстия 5 см.
Медикаментозное лечение
Медикаментозную терапию назначают для контроля симптомов митральном стеноза, например при подготовке к хирургическому вмешательству.
Диуретики снижают давление в ЛП и облегчают симптомы, связанные в малом круге кровообращения
В то же время, препараты этой группы необходимо применять с осторожностью, так как возможно снижение сердечного выброса. β-Адреноблокаторы и блокаторы кальциевых каналов (верапамил и дилтиазем) снижают ЧСС в покое и при нагрузке, улучшая наполнение ЛЖ за счёт удлинения диастолы
Эти препараты могут облегчить симптомы, связанные с физической нагрузкой, их применение особенно показано при синусовой тахикардии и ФП.
Фибрилляция предсердий
ФП — частое осложнение митрального стеноза, особенно у лиц старшего раста. Риск тромбоэмболии при наличии мерцательной аритмии значительно увеличивается (10-летняя выживаемость таких больных составляет 25% по сравнению с 46% у больных с синусовым ритмом).
Показания к назначению непрямых антикоагулянтов (варфарин назначают под контролем МНО; стартовая доза составляет 2,5-5,0 мг):
- митральный стеноз, осложнённый ФП (пароксизмальная, персистирующая или постоянная форма);
- тромбоэмболические осложнения в анамнезе, даже при сохранённом синусовом ритме;
- тромб в ЛП;
- размер ЛП >55 мм.
Терапию проводят под контролем МНО; целевой уровень МНО составляет от 2,0 до 3.0.
Если у больного возникают эмболические осложнения, несмотря на проводимую антикоагулянтную терапию, рекомендуют добавить ацетилсалициловую кислоту в дозе 75-100 мг/сут (альтернатива — дипиридамол или клопидогрел). Следует отметить, что рандомизированные контролируемые исследования антикоагулянтной терапии у больных с митральным стенозом не проводили, и рекомендации основаны на экстраполяции данных, полученных в когортах больных с ФП.
Так как появление ФП у больных с митральным стенозом сопровождается декомпенсацией сердечной недостаточности, первостепенное значение имеет терапия, направленная на урежение частоты сокращения желудочков. Как упоминалось, препаратами выбора могут быть β-адреноблокаторы, верамил или дилтиазем. Возможно также применение дигоксина, однако узкий терапевтический интервал и худшая, но сравнению с β-адреноблокаторами, способность предотвращать учащение ритма при нагрузках ограничивают его использование. Электрическая кардиоверсия также имеет ограниченное применение при персистирующей ФП, так как без хирургического лечения митрального стеноза вероятность рецидива очень высока.
Описание заболевания, код по МКБ-10
Аортальный стеноз представляет собой изменение строения аортального клапана таким образом, что нарушается нормальная проводимость крови от сердца к аорте. В результате ухудшается кровоснабжение большинства внутренних органов и систем человеческого организма, «подключенных» к большому кругу кровообращения.
В ряду других клапанных пороков сердца аортальный стеноз занимает второе место по распространенности после митрального: 1,5-2% людей пенсионного возраста страдают этим недугом, большинство из них (75%) – мужчины.
У любого здорового человека на границе левого желудочка сердца и берущей от него начало аорты находится трехстворчатый клапан – своеобразная «дверь», которая пропускает кровь из сердца в сосуд и не выпускает её обратно. Благодаря этому клапану, который при полном раскрытии имеет ширину не менее 3 см, кровь от сердца к внутренним органам движется только в одном направлении.
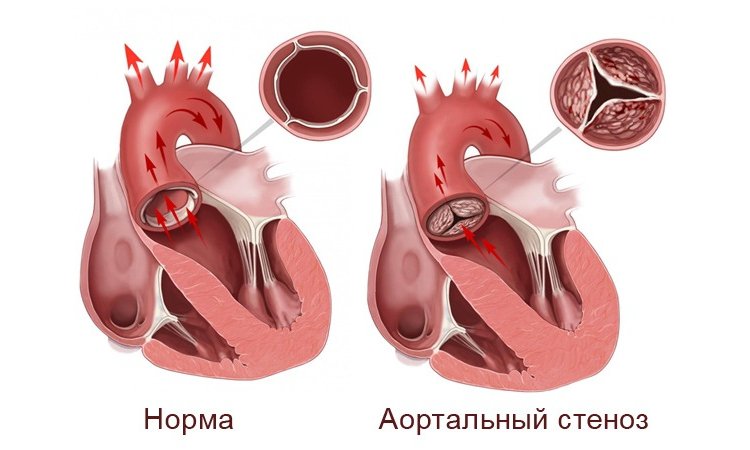
В силу разных причин данный клапан может начать открываться не полностью, его отверстие зарастает соединительной тканью и сужается. В результате выброс крови от сердца в аорту уменьшается, а не пущенная по сосудам кровь застаивается в левом желудочке, что постепенно приводит к его увеличению и растягиванию.
Сердце человека, таким образом, начинает работать в ненормальном режиме, в нем усугубляются застойные явления – все это самым негативным образом сказывается на здоровье в целом.
Код по МКБ-10 врожденного стеноза аортального клапана:

Код по МКБ-10 приобретенного аортального клапанного стеноза:

Что происходит с организмом?
При стенозе аортального клапана аорта будет изменяться: ее клапан сокращается или в нем происходит рубцевание ткани, в итоге получает развитие стеноз. В сердце при неправильной работе клапана аорты нарушается кровоток, вследствие чего развивается порок.
Болезнь проявляется стенокардическими приступами сердца, в мозг кровь поступает со сбоями, что вызывает мигрени и потерю ориентации в пространстве. В результате того, что кровь доставляется в аорту в малом количестве, пульс замедляется, систолическое давление понижается, диастолическое — либо в норме, либо повышено.
Что такое аортальный стеноз — просто о сложном на видео:
Что происходит с давлением и почему?
В идеале отверстие аорты равно примерно 4 см². При стенозе оно становится уже, в итоге затрудняется кровоток в левом желудочке. Чтобы не нарушить нормальное функционирование организма, сердце вынуждено работать интенсивнее и увеличивать давление в камере левого желудочка, чтобы кровь беспрепятственно продвигалась через сузившийся просвет аорты. В момент поступления крови в аорту повышается давление. Кроме того, механически удлиняется время систолы.
Такая работа сердца не остается безнаказанной. Повышение систолического давления вызывает увеличение мышц (миокарда) у левого желудочка. Растет показатель диастолического давления.
Что такое площадь отверстия и что происходит с ней в зависимости от стадии?
Показатели размеров отверстия клапана показывают, насколько уменьшен просвет аорты. В норме показатели площади равны 2,5-3,5 см². Условно можно разделить размерность просвета на стадии:
- Определяется незначительный стеноз, просвет от 1,6 до 1,2 см².
- Умеренный стеноз (от 1,2 до 0,75 см²).
- Тяжелый стеноз — просвет уменьшается до 0,74 см² и меньше.
Особенности у детей
Причинами порока митральный стеноз у детей могут быть системные аутоиммунные заболевания:
- Ревматизм.
- Дерматомиозит.
- Системная красная волчанка.
- Полимиозит.
 В подавляющем большинстве случаев этиологией порока у ребенка являются непролеченная ангина и отсутствие бициллинопрофилактики после стрептококковой инфекции.
В подавляющем большинстве случаев этиологией порока у ребенка являются непролеченная ангина и отсутствие бициллинопрофилактики после стрептококковой инфекции.
Заболевание характеризуется теми же гемодинамическими изменениями, что и у взрослых, однако в клинике имеются некоторые особенности:
- Отставание в физическом развитии.
- «Митральное лицо» развивается редко.
- Болезнь не осложняется фибрилляцией предсердий.
- «Ритм перепела» выслушивается редко, более характерны протодиастолический и предиастолический шумы на верхушке сердца.
Особые симптомы:
- Частые обмороки.
- Выраженная эпигастральная пульсация (вплоть до развития «сердечного горба»).
Способы лечения:
- Консервативный (подготовка к операции)
- Оперативный (протезирование клапана).
Прогноз без лечения неблагоприятный. Операция проводится в первый месяц после постановки диагноза и завершается успешно более, чем в 90% случаев. Продолжительность жизни пролеченных больных – 55-65 лет.
Лечение стеноза МК
Стеноз митрального клапана – хроническое прогрессирующее заболевание. Полного излечения добиться невозможно, но лекарственные препараты помогают приостановить патологию. Показания к хирургическому лечению целесообразны при необратимых изменениях в анатомии сердца. После проведения хирургической операции состояние больных становится лучше. К сожалению, может произойти повторное сужение клапанного отверстия. По статистике, это происходит у 30% пациентов по истечении 10 лет после операции.
Медикаментозное лечение заболевания

Применение лекарственных препаратов позволяет приостановить процесс на ранней стадии. Лекарства облегчают состояние больного и помогают сердцу лучше работать. Они предотвращают тромбообразование и развитие инфекций, а также уменьшают риск рецидива заболевания.
Для снижения давления пациентам назначают АПФ-ингибиторы в виде лизиноприла и престариума. Эти препараты улучшают функции клеток сердца и укрепляют их. Блокаторы адренорецепторов приводят в норму ритм сердца, уменьшают интенсивность его сокращений. Это Небилет, Корвитол или Коронал. С помощью Нитронга, Сустака и Нитроглицерина улучшают кровоток в мелких капиллярах, а также обменные процессы в тканях и органах.
Для регуляции интенсивности сокращений сердечной мышцы врачи прописывают препараты на основе наперстянки (дигоксин или дигитоксин). В целях профилактики тромбоэмболий и тромбозов назначают кардиоаспирин и тромбоасс. Гепарин способствует разжижению крови и не допускает слипания её клеток.
При прогрессировании стеноза митрального клапана в организме больного накапливается много жидкости. Вывести её помогают мочегонные средства (препараты тиазидового ряда). Они уменьшают отёчность и снижают давление.
В тяжёлых случаях больным назначают антибактериальные средства – для предупреждения вторичных инфекций.
Важно!
Все препараты надо принимать только по назначению врача.
Хирургическое лечение митрального стеноза
Оперативное вмешательство показано не во всех случаях. Его не проводят при слабой фракции сердечного выброса. Речь идёт о критическом сужении МК при площади отверстия 1 см2 и меньше. Также операцию нельзя делать в тяжёлых случаях, когда болезнь запущена. Противопоказаниями являются острые патологии и хронические заболевания в стадии обострения.
Задачи хирургического лечения стеноза МК:
- восстановление кровообращения;
- снятие симптоматики;
- улучшение прогноза на будущее.
Баллонная вальвулопластика
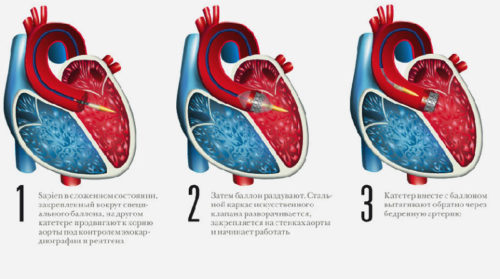
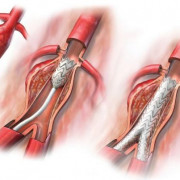
Для этой операции применяют метод зондирования. На конце зонда закреплён специальный баллон-расширитель. Инструмент аккуратно вводят в крупные сосуды. Когда баллон достигает сердца, он расширяется, увеличивая просвет между створками митрального клапана. Длительность процедуры составляет 2 часа.
Вальвуолопластику используют при любой степени стеноза МК. При этом, створки не должны быть кальцифицированы, а в левом предсердии не должно быть тромбов. Операция помогает и при мерцательной аритмии. Перед вмешательством у больного нужно исключить митральную регургитацию и множественные пороки сердца. Противопоказанием являются запущенные формы атеросклероза коронарных артерий.
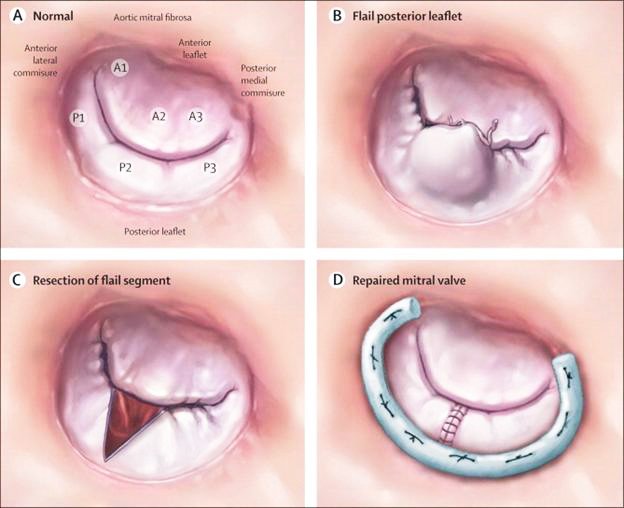
Открытая комиссуротомия
Кардиохирург проводит иссечение рубцов и спаек, мешающих работе МК. Операция показана, если баллонную вальвулопластику провести невозможно. Комиссуротомию делают при всех видах стеноза. Больной находится под общим обезболиванием. Хирург вскрывает полость сердца и рассекает суженный клапан с помощью скальпеля.
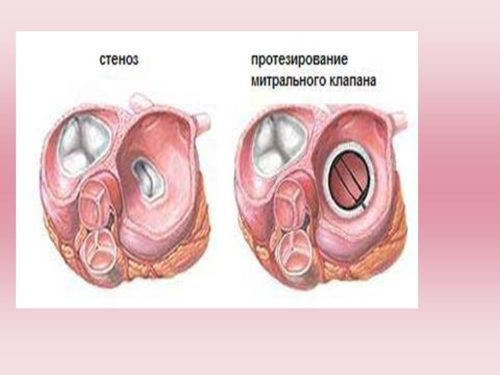
Протезирование клапана

Полное протезирование МК проводят в случае необратимых процессов в его створках. Операцию делают на открытом сердце, митральный клапан удаляют полностью, заменяя на новый. Митральные клапаны изготавливают из механических и биологических материалов.
Это интересно!
Митральный клапан, похожий на человеческий, можно сделать из сердца свиньи. Ткань хорошо приживается в организме человека, потому что свиньи генетически близки к людям.
Митральный порок с преобладанием стеноза и недостаточностью митрального клапана
Стеноз и недостаточность митрального клапана развиваются постепенно. На начальной стадии наблюдается классическая картина кратковременного воспалительного процесса с частичным замещением мышечных волокон соединительной тканью. Обычно воспалительная реакция купируется защитными силами организма в течение 5 — 7 дней. В этот период пациент может испытывать ломоту в теле, кратковременное повышение температуры тела, головную боль, слабость. У некоторых данный период проходит под маской острого простудного заболевания. Спустя 7 дней все симптомы стихают, и появляется временное облегчение. Человек ощущает себя абсолютно здоровым, но иногда возникает резкая слабость, головокружение, упадок сил. Может появляться одышка при выполнении привычной физической работы. По мере нарастания клинической картины недостаточности митрального клапана одышка появляется в покое и усиливается при горизонтальном положении тела. Это крайне неблагоприятный симптом, который свидетельствует о нарастании гипертензии в легочном круге кровообращения и формировании предпосылок для опеченения легочной ткани.
Митральный порок с преобладанием стеноза характеризуется тем, что он поражает атриовентрикулярное отверстие и препятствует полноценному перемещению крови из предсердия в желудочек с левой стороны. На своем пути во время систолы кровь встречает препятствие, которое не позволяет освободить полностью левое предсердие. Наполняемость легочной артерии сокращается, а легочная вена расширяется. Нарушается гемодинамика. Для компенсации подобного явления постепенно развивается гипертрофия левого предсердия для увеличения гематологического давления в диастолической фазе. За счет увеличения мышечной массы миокарда происходит временная компенсация митрального порока с преобладанием стеноза, но это в свою очередь приводит к необратимым изменениям в легочном круге кровообращения.
За счет пролонгации систолической фазы предсердий и гипертрофии миокарда может достигаться полная компенсация стеноза митрального клапана, если объем его сужения не превышает 50 %. При этом состоянии просвет атриовентрикулярного отверстия сохраняется в размере, превышающем 30 мм2. При дальнейшем прогрессировании митрального стеноза с сужением диаметра просвета атриовентрикулярного отверстия до 25 — 22 мм2 достигается лишь частичная компенсация гемодинамической функции миокарда. Начинает развиваться легочная гипертензия. На этой стадии появляются первые аускультативные признаки порока сердца в виде характерного систолического шума между первым и вторым тоном. При появлении зон турбулентных встречных потоков крови может присоединяться шум во время диастолы.
МЕТОДЫ ДИАГНОСТИКИ СТЕНОЗА МИТРАЛЬНОГО КЛАПАНА
Кроме того, врач прослушает легкие для определения наличия в них застойных явлений – скопления жидкости, которое может возникать при митральном стенозе.
Трансторакальная эхокардиограмма. Ультразвуковые волны, направляемые в сердце при помощи специального устройства (передатчика), которое располагается у пациента на груди, помогают получить видеоизображения работы сердца. Данное обследование проводится для подтверждения диагноза стеноз митрального клапана.
Электрокардиограмма (ЭКГ). Специальные стикеры, оснащенные электродами, крепятся на грудь, ноги и предплечья пациента для измерения электрических импульсов при работе сердечной мышцы, а также помогают отследить сердечный ритм.
В некоторых случаях при проведении такого обследования, врач может попросить пациента выполнять упражнения на беговой дорожке или велотренажере, в то время как ЭКГ-аппарат считывает данные об электрической активности сердца. Таким образом, врач получает возможность определить, как сердечная мышца реагирует на повышение нагрузки.
Рентген грудной клетки. Данное обследование поможет врачу определить не увеличена ли какая-либо из камер сердца, а также увидеть состояние легких.
Чреспищеводная эхокардиограмма. Врач вводит через горло в пищевод пациента тонкую трубку с передатчиком на конце, что позволяет более детально рассмотреть митральный клапан, чем при трансторакальной Эхо-КГ.
Коронарография. Это минимально инвазивный метод обследования, который зачастую не используется для диагностики митрального стеноза, однако, может быть назначен, если лечащему врачу требуется более детальная картина для оценки состояния пациента и постановки диагноза. В ходе обследования врач вводит через локтевыю или паховую вену тонкую трубку (катетер) и проводит ее к сердцу. После этого, врач вводит специальное контрастное вещество через катетер для того, чтобы кровеносные сосуды пациента более четко проявились на рентген-снимках. В результате коронарографии врач получает детальные и исчерпывающие изображения сердца и питающих его сосудов.
Такие кардиологические обследования и тесты помогают врачу диагностировать стеноз митрального клапана и исключить иные заболевания со схожими симптомами, в том числе и другие болезни митрального клапана. Кроме того, в ходе таким обследований врач получает возможность определить причину возникновения митрального стеноза, а также установить подлежит ли клапан восстановлению.
Основные симптомы и клинические признаки патологии
Семиотика клинических проявлений заболевания зависит от стадии стеноза:
- I – компенсаторная — пациент не имеет жалоб. Признаки МС находят при аускультации, ЭхоКГ, на ЭКГ только признаки перегрузки ЛП;
- II – застоя в малом кругу – с пароксизмами отдышки, ограничением трудоспособности;
- III– правожелудочковой недостаточности – устойчивая легочная гипертензия с образованием «второго барьера», ХСН;
- IV – дистрофическая – симптоматика нарушений кровотока в обоих кругах, медикаментозная поддержка может временно улучшить состояние, нарушение ритма;
- V- терминальная – критические расстройства кровообращения сопоставимы с ХСН III ст.
Субъективные симптомы стеноза митрального клапана:
- снижение толерантности к физическим нагрузкам;
- хроническая усталость, пароксизмальная отдышка (в последствии и в покое);
- кашель с кровохарканьем;
- рецидивирующие легочные инфекции (бронхиты, пневмонии);
- сердцебиение;
- распирание в правом подреберье;
- хрипота (гипертрофированное ЛП сдавливает левый гортанный рекуррентный нерв– с. Ортнера), дискомфорт в перикардиальной области.
Объективные данные:
- Facies mitralis – сине-красный румянец на лице в виде бабочки;
- «Сердечный горб», наличие эпигастральной пульсации (гипертрофия ПЖ);
- Периферические отеки, акроцианоз, гепатомегалия, гидроторакс, асцит;
- Тахикардия, фибрилляция предсердий, pulsus deferens (разница пульсов на лучевых артериях);
- Диастолическая вибрация грудной клетки («кошачье урчание»);
- Перкуторно – уширение границ сердечной тупости вверх и вправо;
- Аускультативная картина: «ритм перепелки»
- сильный, лязгающий I тон в IV межреберье слева,
- клацанье открытия МК в конце II тона;
- протодастолический шум с пресистолическим усилением;
- акцент II тона во втором межреберье справа и стихающий шум Грехема-Стилла.
По результатам ЭКГ присутствуют:
- Симптомы гипертрофии и перегрузки левого предсердия:
- Двоверхушечный Р в I, avL, V4,5,6;
- Значимый скачок амплитуды и длительности зубца Р во вторую фазу в V1;
- Удлинение периода внутреннего отклонения Р дольше 0,06с.
- Симптомы гипертрофии правых отделов сердца:
- 2.1 Отклонение ЭОС вправо, дислокация интервала S-Т и инверсия зубца Т в avF, III;
- 2.2 Рост зубца R в правых, зубца S в левых грудных отведениях;
- 2.3 Депрессия сегмента ST и негативный Т в правых грудных отведениях.
- Блокада ЛНПГ разной выраженности.
- Крупноволновая форма мерцания предсердий.
На ЭхоКГ присутствуют:
- Одностороннее движение обеих створок МК кпереди;
- Замедление досрочного запирания передней створки МК во время диастолы;
- Снижение амплитуды движения передней створки МК;
- Расширенный диаметр полостей левых отделов сердца.
Для уточнения стадии заболевания выполняют Ro-графию ОГК, УЗИ ОБП, тест толерантности к физическим нагрузкам.
Особенности нарушения гемодинамики при митральном стенозе
Площадь устья, после которой возникают значимые нарушения гемодинамики -1-1,5 см2. Нормальное внутриполостное давление в левом предсердии колеблется от 5 до 6 мм.рт.ст., а градиент диастолических давлений между ЛП и ЛЖ составляет 1-2 мм.рт.ст.
Стеноз левого АВ-отверстия препятствует движению крови и меняет внутрисердечные гемодинамические показатели. Сужение устья МК до 1 см2 вызывает рост внутриполостного давления левого предсердия и в легочных венулах до 25-30 мм.рт.ст. и рост диастолического градиента до 30-40 мм.рт.ст. Высокое внутриполостное давление вызывает гипертрофию мышечного слоя ЛП для обеспечения проталкивания крови в ЛЖ. Сквозь суженное устье кровоток замедляется, время кровенаполнения ЛЖ удлиняется, следовательно, ЛП опустошается длительно и не полностью.
Пониженное кровенаполнение ЛЖ вызывает неэффективную систолу, снижение фракции выброса и, как следствие, минутного объема крови. Повышенное давление пассивно передается с ЛП на легочные сосуды, провоцируя легочную гипертензию. При достижении пограничного давления в сосудах легких (выше 30 мм.рт.ст.) развивается защитный прекапиллярный спазм мелких артериол малого круга (рефлекс барорецепторов Китаева). Результатом долгосрочного спазма становится склерозирование сосудистой стенки, что еще больше усугубляет явления недостаточности в малом круге кровообращения.
Лечение болезни Митральный стеноз (стеноз митрального клапана)
Бессимптомное течение не требует назначения лекарственных препаратов. При наличии клинических проявлении основными средствами консервативной терапии являются диуретики и бета-блокаторы. Нежелательно назначение вазодилататоров, так как вследствие невозможности увеличения сердечного выброса в ответ на снижение периферического сопротивления у больных развивается выраженная артериальная гипотензия, а рефлекторная тахикардия из-за укорочения диастолы ухудшает кровенаполнение левого желудочка и усиливает застой крови в левом предсердии и легочной артерии. Всем пациентам проводится профилактика рецидивов ревматизма и инфекционного эндокардита.
Пароксизмальная форма мерцательной аритмии, значительное увеличение в размерах левого предсердия, тромбоэмболии в анамнезе требуют регулярного приема непрямых антикоагулянтов (варфарин). При эпизодах тромбоэмболии показано назначение гепарина в сочетании с аспирином, клопидогрелем. При постоянной форме мерцательной аритмии лечение проводится по общим принципам.
Вынашивание беременности возможно при достаточной площади митрального отверстия (более 1,5 см2) и в отсутствие нарастания сердечной недостаточности, в противном случае показано ее прерывание. В исключительных случаях, например, при поздних сроках, возможно проведение беременным баллонной вальвулопластики и даже митральной комиссуротомии.
Показанием к хирургическому лечению служит уменьшение площади митрального отверстия меньше 1,2-1,0 см2, тяжелая легочная гипертензия — даже при бессимптомном течении, а также наличие рецидивирующих тромбоэмболии.
Хирургическое лечение стеноза митрального клапана. Операции по лечению стеноза митрального клапана были одними из первых операций на сердце. Производилась закрытая митральная комиссуротомия. Сросшиеся створки митрального клапана разрывались или рассекались. Эта операция выполняется и сейчас. Только в современных условиях она производится на так называемом «сухом» сердце в условиях аппарата искусственного кровообращения. Это позволяет подробно осмотреть митральный клапан, оценить его состояние. Если необходимо, может быть проведена пластика клапана.
Если клапан поврежден значительно, и исправить его невозможно, производят протезирование этого клапана с использованием искусственного механического клапана сердца. Молодым пациентам, особенно женщинам, возможно проведение щадящей операции. Это закрытая митральная комиссуротомия (рассечение швов) или баллонная дилатация (расширение) стенозированного атривентрикулярного отверстия. Операция производится через подключичную или другую артерию. Грудную клетку не открывают, аппарат искусственного кровообращения не применяют.
Смертность при оперативном лечении стеноза митрального клапана не превышает 0,5%. У четверти пациентов может возникнуть рестеноз (повторный стеноз). В таком случае производят протезирование митрального клапана. Смертность при протезировании митрального клапана составляет 3-5%. Результаты оперативного лечения хорошие.
Прогноз. Митральный стеноз, даже небольшой, склонен к прогрессированию вследствие рецидивов ревматизма, к которым такие больные очень склонны. Большинство больных погибают от осложнений и сердечной недостаточности. Хирургическое лечение улучшило прогноз, однако прогрессирование болезни с развитием рестеноза и других осложнений возможно и при отличных непосредственных результатах операции.
Трудоспособность. Больным митральным стенозом противопоказана работа, связанная с физическими или большими эмоциональными нагрузками, охлаждениями. При развитии осложнений больные, как правило, нетрудоспособны.