Холестеатома наружного и среднего уха
Содержание:
Диагностика
Диагностировать данное заболевание может врач-отоларинголог, он же будет проводить и соответствующее лечение. Однако иногда может потребоваться помощь таких специалистов, как невролог и нейрохирург.
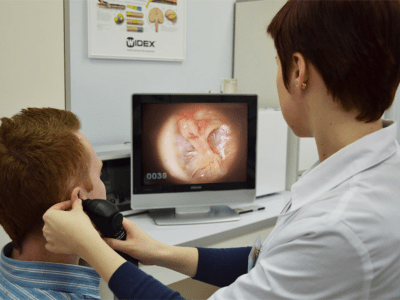
- отоскопия – это один из видов визуального осмотра с использованием отоскопа. Этот прибор применяется для наблюдения за состоянием слухового прохода и барабанной перепонки. В ходе такого осмотра доктор сможет обнаружить сам надрыв перепонки, а также скопление гнилостных масс в среднем ухе;
- зондирование среднего уха осуществляется с помощью пуговчатого зонда. Такая манипуляция позволяет увидеть, подвержены ли деформации близлежащие кости. Также в ходе исследования врач сможет промыть полость среднего уха от творожистых скоплений. Затем эти промывные воды будут отданы для исследования под микроскопом и, если в них будет обнаружено наличие холестериновых клеток, то диагноз холестеатома будет подтверждён;
- рентген височных костей и черепа проводится в разных проекциях. Холестеатома будет видна в виде тени с однородной структурой и средней плотностью. В случае проведения прицельной рентгенографии височных костей определяется как локализация, так и величина новообразования;
- компьютерная томография височных областей даёт объёмное изображение опухоли и возможность рассмотреть каждый ее слой;
- МРТ с применением контрастного вещества, вводимого внутривенно, позволяет увидеть мягкие ткани и послойную структуру холестеатомы.
- аудиометрия необходима для определения нарушения звуковосприятия;
- тимпанометрия проводится в целях осмотра барабанной перепонки. Наличие жидкостных масс в среднем ухе также можно обнаружить в ходе такого исследования;
- гораздо реже, при негативных изменениях в вестибулярном аппарате, проводятся дополнительные диагностические процедуры. К ним относятся вестибулометрия, стабилография;
- если замечены нарушения в работе центральной нервной системы, то назначают МРТ и КТ мозга, люмбальную пункцию.
Причины появления
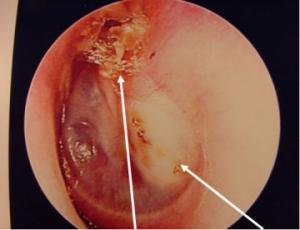 Как уже было сказано, истинная «жемчужная опухоль» обусловлена нарушением эмбриогенеза, что возможно при приеме ототоксичных препаратов, наркотических веществ, при рентгеновском облучении и воздействии других тератогенных факторов во время вынашивания плода. Холестеатома истинная обнаруживается у детей раннего возраста и может иметь такую локализацию:
Как уже было сказано, истинная «жемчужная опухоль» обусловлена нарушением эмбриогенеза, что возможно при приеме ототоксичных препаратов, наркотических веществ, при рентгеновском облучении и воздействии других тератогенных факторов во время вынашивания плода. Холестеатома истинная обнаруживается у детей раннего возраста и может иметь такую локализацию:
- барабанная полость позади барабанной перепонки;
- пирамида височной кости;
- другие кости черепа;
- боковая цистерна мозга;
- желудочки мозга.
Травмы уха, хронический евстахиит и хронический гнойный отит — это две основные причины развития ложной холестеатомы уха. До 90% случаев болезни связаны с имеющимся хроническим отитом и эпитимпанитом среднего уха. Исследователи полагают, что появление ложной «жемчужной опухоли» может заключаться в слущивании клеток плоского эпителия из слухового прохода, проникновении и врастании их в барабанную полость через перфорации на барабанной перепонке, что характерно и для травм, и для частых обострений отитов.
Постоянное попадание клеток эпителия наружного слухового прохода за барабанную перепонку на фоне хронического воспалительного процесса приводит к формированию компактной массы, способной заполнять барабанную полость и все среднее ухо. Эта масса, окруженная капсулой, подвергает компрессии костные стеки уха и может даже разрушать их. Предположительно, есть и другой путь возникновения образования в ухе. Так, через постоянно существующие перфорации в перепонке в барабанную полость могут внедряться вредные вещества, которые провоцируют перерождение тканей в многослойный плоский ороговевающий эпителий.
Таким образом, факторами риска для развития ложной холестеатомы являются:
- хронический отит;
- хронический евстахиит;
- хронический эпитимпанит;
- хронический мезотимпанит.
В большинстве случаев заболевание диагностируется у детей 7-15 лет, у взрослых в возрасте 25-35 лет со склонностью к частым респираторным заболеванием и с имеющимися нарушениями иммунитета и другими хроническими болезнями ЛОР-органов.
Лечение
Лечение холестеатомы уха обычно проводится в условиях лор-отделений стационаров. Чаще всего врачи прибегают к операции – механическому удалению патологического образования, но могут вести пациента и консервативно.
К консервативному лечению прибегают редко, в начальных стадиях заболевания, когда образование имеет небольшие размеры и расположено в удобном для доступа врача надбарабанном углублении. В этом случае проводят промывание полости среднего уха через специальную трубку. В качестве раствора для удаления холестеатомы уха используют протеолитические ферменты, спиртовой раствор борной кислоты. Промывать творожистое отделяемое необходимо 1 раз в день на протяжении недели. Консервативное лечение может проводиться как в стационаре, так и амбулаторно. В последующем пациент наблюдается несколько дней, за которые должны уйти все неприятные симптомы, и с выздоровлением выписывается домой. Затем рекомендуется проходить регулярные осмотры у лор-врача, так как холестеатома может развиться вновь.
Оперативное лечение
Но чаще всего, когда размеры холестеатомы значительны, или консервативное лечение оказалось неэффективным, лор-врачи по показаниям проводят оперативное лечение холестеатомы. Объем операции может быть разным и зависит от размеров и локализации образования. Лечение осуществляет врач-оториноларинголог. При холестеатоме проводят следующие виды операций:
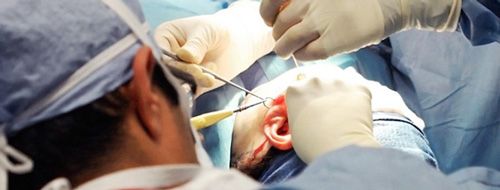
- Санирующая операция на среднем ухе + мирингопластика + тимпанопластика. Лечение заключается в очищении полости среднего уха от холестеатомы и патологических выделений, а также восстановлении барабанной перепонки (мирингопластика) и, при необходимости, слуховых косточек (тимпанопластика). В качестве протеза используют собственные ткани больного: для реконструкции барабанной перепонки используется тонкая полоска кожи, которую обычно иссекают над ухом, слуховых косточек – хрящевая ткань ребер. Операция проводится под общим наркозом и контролем микроскопа.
- Мастоидотомия + реконструктивная мастоидопластика – оперативное лечение, проводимое в случае прорастания холестеатомы уха в сосцевидный отросток. Цель операции – ликвидировать гнойно-воспалительный процесс в сосцевидном отростке с удалением поврежденной кости и санировать полость среднего уха. В ходе операции при необходимости проводится тимпанопластика и мирингопластика. Средний срок восстановления после подобного оперативного вмешательства – 20-25 дней.
- Лабиринтомия – операция, которая проводится при разрушении костной структуры лабиринта. В ходе оперативного лечения проводится вскрытие полукружных каналов и их дренирование.
- Вскрытие пирамиды височной кости – серьезная операция, проводимая при проникновении холестеатомы уха в полость пирамиды. Оперативное лечение проводится обязательно в условиях стационара под общим наркозом. Пирамиду вскрывают через лабиринт, производят удаление капсулы холестеатомы и гнойно-некротических масс. В период восстановительного лечения обязательно назначение антибиотиков.
Течение послеоперационного периода и профилактика осложнений.
То, сколько продлится восстановительный период после удаления холестеатомы, во многом зависит от объема совершенной операции. Так как оперативное лечение проводится под общим наркозом, в течение семи-десяти дней после него пациент должен находится под наблюдением врача. Затем ему снимают швы за ушной раковиной, и он выписывается домой под наблюдение участкового врача. Асептическая повязка на ушной раковине в первые дни после снятия швов меняется каждый день, а затем полностью снимается.
Первые диагностические тесты слуха проводятся на 2-3 сутки после операции, но объективными они становятся лишь спустя месяц после радикального лечения. При своевременном лечении слух после холестеатомы обычно восстанавливается полностью.
Рекомендации для пациентов заключаются в следующем:
- В течение 14 дней после операции:
- избегать физической нагрузки;
- не водить автомобиль (возникает риск развития внезапных головокружений);
- не работать на высоте;
- не мочить оперированное ухо.
- В течение года после операции:
- беречь ухо от инфекций и переохлаждения;
- регулярно обследоваться у лор-врача, при появлении симптомов отита не заниматься самодиагностикой и лечением народными методами, а обратиться за медицинской помощью.
Профилактика холестеатомы заключается в защите ушей от ветра, ношении одежды по погоде, лечении простудных заболеваний, гайморитов и отитов. В случае повторной перфорации барабанной перепонки рекомендуется экстренная операция по ее восстановлению.
https://youtube.com/watch?v=N7z4Paoo-lU
Лечение холестеатомы уха
Консервативная тактика
Консервативное лечение возможно лишь в случае небольшой холестеатомы уха, находящейся в надбарабанном пространстве. Терапия таких холестеатом заключается в промывании надбарабанного пространства растворами протеолитических ферментов и борной кислоты. Начинают и заканчивают процедуру промыванием полости изотоническим раствором. Подобную манипуляцию проводят ежедневно в течение недели.
Хирургическое лечение
При неэффективности консервативного лечения, большом размере холестеатомы уха, наличии осложнений показано радикальное удаление образования. В зависимости от распространенности холестеатомы хирургическое вмешательство может включать:
Диагностика холестеатомы
Диагностировать холестеатому уха может врат отоларинголог, также ему в помощь приходит невролог и нейрохирург. Очень часто обнаружить признаки холестеатомы уха помогает рантгенография черепа, но более точно можно определить заболевание, сделав компьютерную томографию черепа
Диагностическое значение наряду с клиническими данными имеет важное значение. Сделав компьютерную томографию височных костей, можно получить очень ценные сведения о заболевании
Картина рентгенологического анализа может разъясниться, только если определить размеры холестеатомы, а ее размеры, в свою очередь, помогут определить изменения в костных тканях.
Холестеатомы маленьких размеров могут не распознаваться на рентгенографии, а крупные опухолевидные холестеатомы увеличивают размер пещеры и углубления над барабанной перепонкой. Холестеатома имеет округлый вид, отсутствие такой округлой капсулы указывает на признаки обострения заболевания. Применив отоскопию, можно обнаружить краевое нарушение целостности стенок барабанной перепонки, признаки нарушения костной части слухового прохода, которое обусловлено разрастанием опухолевидной холестеатомы. При обнаружении краевой перфорации проводят зондирование полости уха и промывание надбарабанного пространства. О наличии разрушительного процесса говорит шероховатая поверхность кости, но при определении холестеатомы в промывных водах находят чешуйки эпидермиса. Также пациентам с холестеатомой уха проводят исследования слуха и вестибулярного аппарата при помощи аудиометрии и вестибулометрии. Еще проводят исследования камертоном для определения проходимости слуховой трубы. При осложнениях диагностировать заболевание поможет неврологический осмотр, электрокохлеография, отоакустическая эмиссия
Еще очень важно отличить холестеатому от кохлеарного неврита, серной пробки, адгезивного отита и других опухолей и инородных тел.
Методы лечения
На ранних стадиях практикуется консервативное лечение. Творожистые массы вымывают из слухового прохода раствором протеолитических ферментов. Процедуру проводят ежедневно в течение недели. Так как холестеатома может вырастать снова, то даже после полного излечения пациент подлежит регулярному наблюдению у специалиста.
При неэффективности промываний или больших размерах опухоли показано хирургическое вмешательство. Иногда операции предшествует медикаментозная терапия. Например, если у больного обострился хронический отит или было диагностировано воспаление барабанной перепонки (мукозит), ему назначают курс антибиотиков.
Операция проводится под общим наркозом. Ход процедуры зависит от распространенности холестеатомы. Для начала хирург удаляет все измененные анатомические образования – саму опухоль, пораженные участки костей и слизистых. При необходимости вскрывают сосцевидный отросток и лабиринт внутреннего уха. Пораженные слуховые косточки восстанавливают, используя хрящи, взятые из ребер пациента.
На завершающем этапе операции проводят тимпанопластику (закрывают отверстие в барабанной перепонке). В качестве «заплатки» устанавливают собственные ткани больного. Лоскут приклеивают к перепонке с помощью специальных гиалуроновых пленок. Со временем, когда имплант уже полностью приживется, пленки рассосутся. Вся процедура проходит под контролем микроскопа.
В течение года после операции пациенту рекомендуют беречь ухо от возможных инфекций и переохлаждений.
Лечение головокружений: основные правила
 При системных расстройствах, которые негативно влияют на вестибулярную систему, назначают препараты симптоматического действия. То есть, таблетки направлены на устранение негативных проявлений головокружений. Лечение первопричины возможно лишь в тех случаях, когда заболевание касается ограниченного круга патологий. Например, этиологическая терапия проводится при инфекционном лабиринтите, образовании опухолей, мигренях, эпилептических припадках, стволовом инсульте и др.
При системных расстройствах, которые негативно влияют на вестибулярную систему, назначают препараты симптоматического действия. То есть, таблетки направлены на устранение негативных проявлений головокружений. Лечение первопричины возможно лишь в тех случаях, когда заболевание касается ограниченного круга патологий. Например, этиологическая терапия проводится при инфекционном лабиринтите, образовании опухолей, мигренях, эпилептических припадках, стволовом инсульте и др.
- Чтобы снять головокружения пациентам назначают вестибулолитические препараты, которые воздействуют непосредственно на рецепторы вестибулярных структур.
- Также рекомендовано использовать антигистаминные средства, для улучшения работы гистаминергической системы. Хорошо помогают Меклозин, Прометазин.
- Кроме того, больным назначают транквилизаторы, чтобы снизить тревожные состояния. Например, советуют принимать Диазепам, Лоразепам.
- А для купирования рвоты и тошноты дают Метаклопрамид. При затяжных приступах требуется внутривенное введение Диазепама, дегидратацию проводят Эуфиллином и Маннитолом.
- Также головокружение снимают Бетагистином Гидрохлорида, который улучшает кровоснабжение во внутреннем ухе и не позволяет нарушать работу вестибулярных ядер. Его используют при болезни Меньера, он хорошо снижает количество приступов дискоординации движений. Таблетки принимают длительный период, поскольку они не дают побочных действий и подходят для терапии больных с повышенным давлением и тахикардией.
- Детям назначают Циннаризин, Бетагистина Гидрохлорид.
При психогенных головокружениях лечение проводится по другой схеме. Для терапии используют комплекс различных препаратов, а также не лекарственных методов.
Медикаментозное лечение
Самым важным симптоматическим средством являются психотропные лекарства. Тревожные нарушения устраняются с помощью антидепрессантов. Чаще всего назначают Паксил, Феварин. Намного реже применяют Амитриптилин, потому что он оказывает негативное влияние и плохо переносится пациентами. Традиционными лекарствами считаются Феназепам, Диазепам. Иногда положительный эффект оказывают нейролептики в минимальных дозировках (Тиаприда, Сульпирида).
При вертиго выраженное действие дает Атаракс, который является блокатором гистаминовых рецепторов. Кроме того, что он оказывает антигистаминное воздействие, препарат также снимает повышенную тревожность, возбудимость, предотвращает рвотные рефлексы.
При использовании таких лекарств у пациентов с вегетативными расстройствами, провоцирующими такие неврологические проявления, как чувство страха и выраженной тревоги, частота головокружений и предобморочных состояний снижались на 80%.
Не медикаментозные методы лечения
В первую очередь для тренировки вестибулярного аппарата и снижения его чувствительной возбудимости врачи рекомендуют проводить специальную гимнастику. Она постепенно улучшает функции системы и снижает количество приступов головокружения и сопутствующих симптомов.
Также хорошо помогает дыхательная гимнастика. Пациенты должны дышать брюшной полостью, а не легкими. Причем, необходимо контролировать дыхание так, чтобы длительность выдоха была длиннее в два раза, чем вдоха. Таким образом, больным удается устранить гипервентиляцию, которая сопровождает психогенные головокружения. Если гипервентиляционные расстройства выражены очень сильно, то дышать нужно в бумажный пакет.
Хорошие результаты лечения дает психотерапия. Она направлена на восстановление равновесия эмоционального состояния здоровья. Пациентам помогают учиться справляться со стрессовыми ситуациями, чтобы не усиливать тревожность.
Дополнительно больным назначают Бетагистин, который применяется в терапии всех видов и этиологии головокружений. Поэтому препарат хорошо помогает и при психогенных причинах расстройствах вестибулярного аппарата.
Еще одно лекарственное средство, использующееся в дополнение терапии, это Бетасерк. Таблетки улучшают вестибулярную реактивность, но их действие не продолжительное. Для устранения головокружений препарат принимают длительное время, особенно, если у пациентов отмечается врожденная вестибулопатия.
Итак, головокружения могут быть вызваны самыми разными причинами: как очень серьезными заболеваниями, так и простыми отклонениями или патологиями. Для выявления этиологии необходимо обратиться к терапевту, который направит на диагностические процедуры и подберет специалиста, решающего эту проблему.
https://youtube.com/watch?v=aIvCMJg4yXo
Диагностика холестеатомы

При помощи отоскопа врач проводит осмотр барабанной полости.
Помимо отоларинголога, диагностика может проводиться такими врачами, как невролог и нейрохирург. Чаще всего холестеатому обнаруживают посредством рентгенографии черепа. На снимках образование имеет вид плотной тени, заключенную в округлую полость. Более четкую картину можно получить при проведении компьютерной томографии черепа.
Также проводится отоскопия, при которой можно обнаружить перфорацию барабанной перепонки. Если обнаружена краевая перфорация, проводится зондирование пространства среднего уха. Затем промывается надбарабанное пространство. О явном развитии холестеатомы свидетельствуют частички эпидермиса в промывных водах.
В качестве дополнительных диагностических методов могут быть назначены мероприятия по исследованию слуха, а также вестибулярного аппарата:
- Аудиометрия – с помощью данного теста определяется порог снижения слуха.
- Исследования слуха при помощи камертона.
- Проходимость слуховой трубы проверяется при помощи баллона.
- Вестибулометрия.
При осложненных случаях могут назначить МРТ головного мозга, а также люмбальную пункцию.
Причины возникновения холестеатома среднего уха и мозга. Диагностика и профилактика
Холестеатома (Cholesteatoma) – это образование, напоминающее опухоль, но не являющееся таковым. Чаще всего локализуется в среднем ухе, но редко могут возникать и в околоносовых пазухах.
Что такое холестеатома?
Холестеатома представляет собой капсулу, внутри которой есть полость. Эта полость содержит клетки слущенного эпителия, а также холестерин в виде кристаллов. Размеры данного новообразования варьируются от нескольких миллиметров до семи сантиметров. Специалисты не относят холестеатому к опухолевидному образованию, так как ее структура сложная и многослойная.
- Капсула является своего рода барьером для новообразования, состоящая из соединительной ткани. Внутренняя часть капсулы покрыта ороговевающим плоским эпителием;
- Средний слой состоит из спущенного эпителия, который располагается своего рода пластами, между которых есть кристаллы холестерина;
- В центре холестеатомы располагается ядро, которое состоит из беловатого детрита (жировая ткань). Детрит обладает специфическим гнилостным запахом.
Холестеатома может образоваться как единичное образование, так и в виде множества узелков, представляющих собой плотное образование.
Холестеатома выделяет токсические соединения, которые в последующем ухудшают качество восприятия слуха, а также приводят к возникновению воспалительных процессов в лабиринте уха.
Данные химические элементы способны расплавить костные структуры и распространиться до полости черепа, в его среднюю и заднюю черепные ямки.
Причины болезни
В медицинской практике выделяют два вида холестеатомы:
- Врожденная. Имеет второе название «истинная». Образование зарождается еще во внутриутробном развитии плода. Структура ее гладкая, от чего ее называют жемчужная опухоль. Чаще всего образуется в пирамиде височной кости.
- Приобретенный вид холестеатомы, именуемый также ложный, может сформироваться с возрастом. Причиной их образования могут быть запущенный отит, травмирование уха по тем или причинам, например, подводники часто страдают профессиональной травмой, так называемой баротравмой. Факторами, провоцирующими развитие холестеатомы с возрастом, являются следующие:
- У человека диагностируется евстахиит – когда проходимость слуховой трубы нарушается в связи с возникшими воспалительными процессами в евстахиевой трубе. Образуется большая барабанная полость из-за того, что давление в барабанной полости снижается. Вследствие чего барабанная перепонка втягивается в нее и внутри данной полости собираются холестериновые кристаллы и слущенные эпителиальные клетки;
- Часть барабанной перепонки травмируется. Причиной могут быть отит или травма. В образовавшемся участке уха плоский эпителий начинает прорастать в барабанную полость. Образуется холестеатома. Согласно статистическим данным, причиной приобретенной холестеатомы в 90% случаях является хроническая форма гнойного отита.
Признаки болезни
Как и многие заболевания, связанные с новообразованиями, холестеатома долгое время не дает о себе знать. Симптомы, указывающие на нарушение в органе слуха, связанное с холестеатомой, следующие:
- Ощущение распирания внутри уха;
- Боль в ухе, причем, только в одном;
- Человека может мучить мигрень;
- Небольшие выделения из уха, имеющие зловонный запах;
- Возможно ухудшение качества восприятия звуков. Причиной тому могут быть несколько. Все зависит от течения болезни. В связи с ухудшением подвижности слуховых косточек проходимость звуковых волн ухудшается. Еще одной причиной нарушения слуха может быть то, что выделения из холестеатомы повреждают рецепторы лабиринта;
- Если образование холестеатомы связано с имеющимся хроническим отитом, у человека поднимается температура, возникает слабость, ухудшается аппетит. Причиной данных состояний может быть присоединенная вторичная инфекция, что приводит к интоксикации организма.
Профилактические меры
Избежать образования холестеатомы можно при соблюдении следующих рекомендаций:
- Закаливаться, закаливать детей с раннего детства;
- Не оставлять без внимания даже банальный насморк особенно у детей, так как недолеченные простудные заболевания приводят к порой необратимым последствиям;
- Если подтверждено наличие бактериальной инфекции, не пренебрегать антибиотиками при лечении.
Любые изменения в области уха должны насторожить человека и стать поводом для незамедлительного обращения к врачу.
Лечение
Самолечением сформировавшейся опухоли заниматься небезопасно: примочки и компрессы не помогут. Необходимо срочно обратиться к врачу-отоларингологу.
Первые данные о возможном наличии холестеатомы врач получает из истории болезни и жалоб пациента. При осмотре среднего уха с помощью отоскопа врач видит дефект барабанной перепонки и белые чешуйки холестеатомы. Кроме того, врач с помощью маленького баллона введет немного воздуха в перекрытый до этого слуховой проход. При положительной прессорной пробе у пациента начинается сильное головокружение, возникает нистагм. Для окончательного диагноза необходимо выполнить рентгеновский снимок пораженного уха.
Наличие опухоли и повторяющийся хронический гнойный отит вызывает сильные повреждения среднего уха. Вначале предпринимается попытка консервативного лечения борным или салициловым спиртом (после очищения уха от гноя спирт закапывают по схеме, назначенной врачом). Если лекарства не привели к улучшению, то прибегают к хирургическому вмешательству. Во время проведения операции по удалению холестеатомы пытаются восстановить и другие поврежденные участки уха. Операция проводится через барабанную перепонку.
Благодаря операции обычно удается сохранить слух. Однако больное ухо навсегда остается крайне чувствительным. Например, при попадании в ухо холодного воздуха или воды возникает ощущение сильного головокружения. Случается, что возникает рецидив и опухоль появляется снова. Основная причина рецидивирования — неполное удаление опухоли во время операции.
Опасна ли холестеатома?
Врожденная холестеатома — это доброкачественная опухоль. Однако приобретенная холестеатома уха может вызвать опасные для жизни осложнения, например, воспаления головного мозга и его оболочек, сепсис (заражение крови), тромбоз сигмовидного синуса и церебральный абсцесс. Приобретенная холестеатома, ранняя диагностика которой затруднена, иногда вызывает повреждение слухового нерва. Распространение опухоли происходит с током крови.
Во избежание возможных осложнений любое воспаление среднего уха должен лечить врач.
Дополнительно статьи на данную тему: