Моча цвета мясных помоев, при каких заболеваниях это наблюдается
Содержание:
- Какие осложнения или последствия могут развиться при остром гломерулонефрите, каковы прогнозы заболевания?
- Исследование мочи
- Действие естественных факторов
- Сопутствующие симптомы
- Лечение отклонений
- Какие симптомы требуют немедленного обращения к врачу?
- Лечение острого гломерулонефрита
- Урина измененного цвета
- Показан ли санаторий, и какие процедуры рекомендованы в период восстановления после острого гломерулонефрита?
- Ожирение
- Из-за чего моча бывает цвета мясных помоев
- Липурия в детском возрасте
- 3 Темный цвет мочи у детей
- Учимся читать анализы
- Причины состояния
- Гемолитические желтухи
Какие осложнения или последствия могут развиться при остром гломерулонефрите, каковы прогнозы заболевания?
Осложнения острого гломерулонефрита:1. Хронический гломерулонефрит.2. Острая почечная недостаточность (ОПН)Симптомы, указывающие на развитие острой почечной недостаточности:
- 1-й период: усугубление всех симптомов гломерулонефрита, учащение сердцебиения, повышение температуры тела, уменьшение объема выделенной мочи, бледность кожи и слизистых оболочек.
- 2-й период: анурия (отсутствие мочи), повышение уровня азота в биохимическом анализе крови, кратковременное улучшение состояния, но оно резко ухудшается за счет накопления в крови азота и аммиака, которые в норме выводятся почками. Появляется запах аммиака изо рта, тошнота, рвота, озноб, нарушение сна, отказ от еды, сильная слабость, недомогание. При воздействии аммиака возможны судороги, повышенная возбудимость или наоборот — полная апатия, возможно бредовое или спутанное состояние. Больной может быть без сознания или впасть в кому. При отсутствии адекватного лечения или плохой реакции на проведенную терапию развивается отек легких, отек головного мозга, сердечная недостаточность. В терминальной стадии нарастают симптомы полиорганной недостаточности (отказ функций основных внутренних органов, отек мозга), что приводит к смерти пациента.
Фото: препарат удаленной почки в результате почечной недостаточности, вызванной острым гломерулонефритом. Так выглядит вторично сморщенная почка – возможный исход почечной недостаточности.3. Острая сердечная недостаточностьСимптомы острой сердечной недостаточности:
- тахикардия – увеличение частоты сердечных сокращений более 90 в минуту;
- одышка, шумное дыхание, сухой надсадный кашель – признаки нарастающего отека легких;
- повышение артериального давления;
- боли за грудиной.
сердца4. Почечная эклампсия – внутричерепного давленияэпилепсией5. Геморрагический инсульт Симптомы инсульта появляются остро:
- выраженная интенсивная головная боль;
- спонтанная рвота;
- повышение артериального давления;
- головокружение;
- потеря сознания.
6. Слепота перемежающей слепотойотека мозгаПрогноз острого гломерулонефрита
Исследование мочи

Особенно демонстративны анализы мочи при гломерулонефрите: их показатели имеют выраженные отклонения от нормы. В стандартный перечень диагностики входит проведение ОАМ и различных проб (Реберга, по Нечипоренко, по Зимницкому).
Клинический анализ
Основным лабораторным методом диагностики гломерулонефрита остаётся общий анализ мочи. Он позволяет выявить у больного мочевой синдром:
- Повышение относительной плотности мочи, связанное с появлением в ней большого числа клеточных элементов.
- Снижение прозрачности, мутность выделяемой почками жидкости.
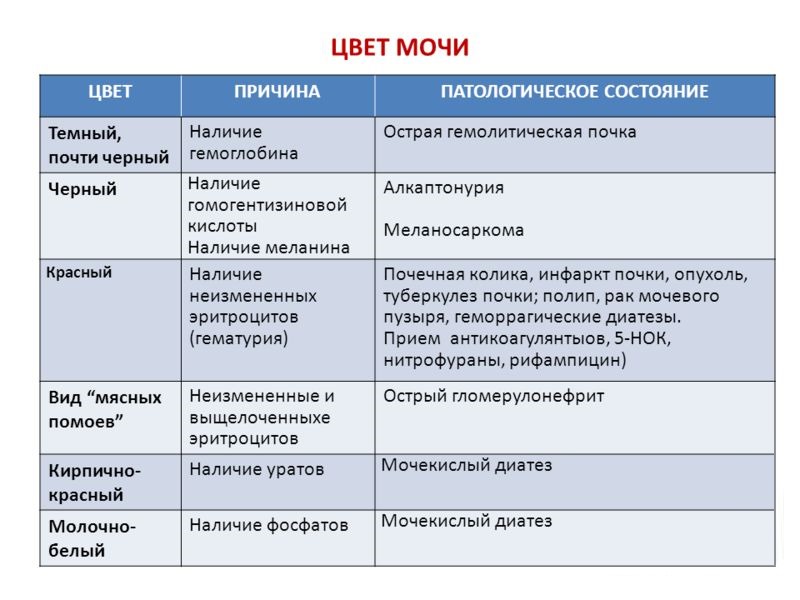
- Темный цвет мочи. При обострении гломерулонефрита она становится грязновато бурой, ржавой окраски (оттенок «мясных помоев»).
- Макрогематурия и микрогематурия – выделение эритроцитов, связанное с повышением сосудистой проницаемости в почечных клубочках.
- Незначительная или выраженная протеинурия – выделение с мочой белка.
- Лейкоцитурия – неспецифический синдром, выражен незначительно.
Проба по Нечипоренко
Анализ мочи по Нечипоренко позволяет определить степень эритроцитурии, протеинурии и цилиндрурии, которые обычно коррелируют с тяжестью заболевания. Дифференцировать гломерулонефрит от других воспалительных заболеваний почек позволяет сочетание выделения с мочой белка и эритроцитов при невысоком уровне лейкоцитурии.
Проба по Зимницкому
Исследование мочи по Зимницкому позволяет оценить концентрационные способности почек. Так как при остром гломерулонефрите работа канальцевого аппарата не нарушена, патологических изменений в данной диагностической пробе не будет. По мере прогрессирования склеротических изменений при ХГН у пациентов могут наблюдаться полиурия (или, напротив, олигоурия), никтурия.
Проба Реберга
Проба Реберга – это диагностический тест, позволяющий оценить уровень эффективного кровотока в почках (клубочковой фильтрации). При гломерулонефрите наблюдается снижение клиренса креатинина и скорости клубочковой фильтрации.
Действие естественных факторов
Темный цвет мочи иногда становится последствием некоторых физиологических процессов, происходящих в организме. В таком случае непривычный окрас выделений сохраняется непродолжительное время и нормализуется самостоятельно в течение 1-2 дней. А вот если жидкость становится мутноватой или сильно темнеет в результате присоединения инфекции или при других патологиях – подобное нарушение сопровождает пациента длительно, начиная от 3-4 дней и более.
Причинами темно-желтого цвета мочи (если данное нарушение возникло в результате естественного процесса) нередко становятся:
- Ограниченное поступление жидкости в человеческий организм.
- Влияние климата – чрезмерно е повышение температуры окружающей среды.
- Употребление особых фруктов или овощей «красящих» урину, а также некоторых ненатуральных продуктов.
- Применение отдельных групп медикаментозных средств.
- Изнурительный труд, физическая перегрузка.

Сильно повлиять на окраску данной биологической жидкости могут продукты, содержащие в своем составе большое количество различных пигментов, особенно желтых и красных – это черника, свекла, говядина, цитрусовые, бобовые, красная и черная смородина, морковь. Спровоцировать выход темно-коричневой мочи может постоянный прием большого количества натурального кофе или очень крепкого чая.
Цветность выделений изменяется также в результате злоупотребления современными продуктами и напитками, в состав которых входят вредные химические вещества и пищевые красители. К данной категории можно отнести некоторые сладости, газировку. Если эту продукцию исключить из своего ежедневного меню – окрас урины постепенно нормализуется.
Почему моча имеет темно-желтый цвет? Появление мутных выделений с коричневой окраской нередко связано с использованием медикаментозных средств. Характерное изменение оттенка этой биологической жидкости наблюдается после употребления рибофлавина, витамина C или содержащих его препаратов, ацетилсалициловой кислоты, нитрофуранов, антибиотиков цефалоспориновой группы, сульфаниламидов и метронидазола.
Сопутствующие симптомы
Симптоматика макрогематурии разнообразная, но она постоянно представляет собой следствие поражения мочевыделительных органов. Пациенты могут переживать определенные признаки:
- болевые ощущения в процессе испускания урины;
- чувство, что мочевой пузырь опорожнился не полностью;
- повышение температурного режима тела;
- постоянную жажду;
- изменения давления в артериях;
- боли в поясничном отделе;
- отечность в ногах, общую слабость в организме;
- изменение оттенка урины.
Если в работоспособности почек выявлены отклонения, необходимо незамедлительно обратиться к специалисту, который назначит урологическое обследование.
Лечение отклонений
Лечение липурии, как самостоятельного патологического состояния не существует, только устранив первопричину состояния можно рассчитывать на хороший результат. Контроль выделенной мочи на протяжении лечения позволяет следить за состоянием пациента.

Комплексная терапия, комбинирование различных методов поможет справиться с патологией. Методы устранения нарушений жирового обмена назначает врач после детальной диагностики. Лечение патологии начинается с коррекции рациона, диеты.
Диета
Если моча ребенка содержит тельца жира, то именно коррекция питания является первичным этапом терапии. Диета состоит из таких важных этапов:
- Ограничение количества употребления углеводов, жирной пищи.
- Ежедневное питание должно быть сбалансированным, дробным, овощные супы, фрукты.
- Во время диеты лучше отказаться от простых углеводов, жарено, копченой пищи, алкогольных напитков.
- Коррекция привычного образа жизни позволит улучшить самочувствие, умеренные физические нагрузки приведут мышцы в тонус, помогут выводить ненужные жиры через потоотделение.

Правильное питание позволит избавиться и от многих признаков сахарного диабета, проблем пищеварительной системы.
Медикаментозное лечение
Лечение патологии заключается в комплексном подходе, что обусловлено не только коррекцией питания, но и лекарственной терапией. Медикаментозные средства могут быть назначены только врачом, с учетом индивидуальных особенностей пациента. Препараты направлены на коррекцию активности трансформации липидов. Если имеются хронические заболевания, то назначаются медикаменты для коррекции конкретного сопутствующего заболевания. Для коррекции наличия жиров применяются такие лекарственные средства:
- При проблемах деятельности сердечно-сосудистой системы назначается Правастин. Его компоненты максимально снижают риск развития инсульта или инфаркта, правила приема, допустимые дозы назначает врач.
- Использование Аторвастатина направлено на замедление активности ферментов, которые преобразуют липидов.
- Флувастатин – снижает уровень холестерина, корректирует количество жиров. Препарат имеет мягкие свойства влияния на организм, врач комбинирует препарат с другими медикаментами.

Лечение патологии у ребенка медикаментозными средствами допустимо только под присмотром врача, который при обнаружении липидов назначает более тщательную диагностику. Лекарственные препараты могут иметь противопоказания, только общая клиническая картина позволит правильно скорректировать терапию. Во время лечения уместна терапия витаминными комплексами, которые содержат суточную норму витаминов и микроэлементов для хорошего самочувствия и здоровья пациента.
Какие симптомы требуют немедленного обращения к врачу?
Не стоит откладывать посещение специалиста, если, кроме изменения естественного цвета мочи, имеют место следующие патологические симптомы:
- болевой синдром разной локализации (поясничная область, верхняя или нижняя часть живота, правое подреберье и т. д.);
- акт мочеиспускания становится болезненным, он сопровождается жжением или чувством рези, имеется постоянный дискомфорт;
- из просвета влагалища или уретры появляются неприятные выделения, которые сопровождаются запахом, женщину беспокоит постоянный зуд в интимной зоне;
- изменяется цвет кожных покровов, склер глаз и видимых слизистых оболочек;
- повышается температура тела, появляется немотивированная слабость и апатия, снижается работоспособность;
- мочевой осадок приобретает не только другой оттенок, но также неестественный запах.

Учащаются позывы на мочеиспускание, причем поход в туалет не приносит должного облегчения, остается ощущение неопорожненного мочевого пузыря
Лечение острого гломерулонефрита
| Вид лечения | Цель | Практические сведения |
| Снизить нагрузку на почки. Физическая активность ускоряет обменные процессы, которые ведут к ускорению формирования токсических для организма азотистых соединений. | Больному рекомендуется находиться с лежачем положений, без крайней необходимости не вставать с постели. | |
| Нарушение работы почек приводит к изменению электролитного баланса крови, потере нужных организму питательных веществ и накоплению вредных токсических. Адекватная диета позволяет снизить неблагоприятное воздействие вышеперечисленных факторов. | Стол номер 7 Особенности питания:
|
|
| Улучшение текучести крови. При воспалении в почечных клубочках создаются условия для формирования в их сосудах тромбов и закупорки их просвета. Препараты данной группы предотвращают этот процесс. |
|
|
| Средства подавляющие активность иммунной системы оказывают благоприятный эффект при гломерулонефрите. Снижая активность иммунной реакции, эти препараты подавляют разрушительные процессы в почечных клубочках. | Стероидные препараты: Цитостатические препараты:
|
|
| При развитии почечной недостаточности может наблюдаться задержка жидкости в организме, а так же изменение концентрации гормонов, вырабатываемых почками. Эти изменения часто приводят к стойкому повышению артериального давления, которое возможно снизить лишь медикаментозно. |
|
|
| Затрудненный кровоток в воспаленных клубочках почек, накопление в почечных канальцев клеточных элементов крови требует активизации тока жидкости в нефоне. Потому, мочегонные препараты могут оказывать положительный эффект при гломерулонефритах. |
|
|
| В том случае, если у больного гломерулонефритом сохраняется хронический очаг инфекции (хронический гайморит, синусит, эндометрит, уретрит, тонзиллит), необходима его санация антибактериальными препаратами. | В каждом конкретном случае вид антибиотика подбирается лечащим врачом индивидуально в зависимости от следующих факторов:
|
Урина измененного цвета
Болезни и патологии мочеполовой системы – это не единственные причины изменения цвета урины. Происходит окрашивание мочи и по ряду физиологических причин, которые не являются болезнями. Например, урина может стать темно-красной после свеклы, которая была съедена в большом количестве. На оттенок биологической жидкости могут повлиять определенные лекарства, например, средства для потенции.

Основные причины изменения цвета урины
Под влиянием следующих факторов происходит окрашивание мочи
- увеличение концентрации билирубина;
- камни в почках;
- обезвоживание организма;
- гломерулонефрит;
- цистит;
- повреждения внутренних органов;
- заболевания почек.
Моча – биологическая жидкость, которая, как индикатор, показывает состояние здоровья человека. Любые изменения в работе органов мочеполовой системы всегда приводят к тому, что меняется оттенок мочи.
Причины появления цвета мясных помоев

Приобретение урины темного, с примесями крови оттенка, это патология, которая встречается, по большей, части у женщин. Связано это с анатомической особенностью строения и расположения органов мочеполовой системы. Почему цвет мочи становится похож на оттенок мясных помоев:
- Эндометриоз.
- Маточные кровотечения.
- Перекрут ножки кисты.
- Постепенное омертвление тканей на органах малого таза.
- Развитие внематочной беременности.
- Онкологические новообразования органов половой системы.
У мужчин цветовое несоответствие мочи может быть вызвано следующими патологиями и заболеваниями:
- Тромбоз вен простаты.
- Воспалительные и инфекционные болезни простаты.
- Аденома.
- Травмы в ходе операций и механические повреждения органов мочевыделительной системы.
- Онкологические новообразования простаты.
- Гемофилия.
Воспалительные и инфекционные заболевания почечных клубочков и мочевого пузыря часто спровоцированы следующими факторами:
- осложненное течение ангины;
- перенесенная пневмония пневмококкового типа;
- осложнение на фоне ветрянки;
- гепатит В;
- брюшной тиф;
- заболевания аутоиммунного характера;
- ревматический артрит;
- инфекционные заболевания, вызванные стрептококком А;
- отравление ртутью, тяжелыми металлами и их соединениями.
Основной причиной окрашивания мочи и развития симптома гематурии (крови в моче) является образование большого количества гемоглобина в плазме по причине распада эритроцитов. Гемоглобин попадает с кровотоком в почки и выводится из организма с мочой, засоряя нефроновые фильтры. На фоне данного патологического процесса развивается почечная недостаточность. При отсутствии своевременного лечения, заболевание может привести к быстрому летальному исходу.
Показан ли санаторий, и какие процедуры рекомендованы в период восстановления после острого гломерулонефрита?
Санаторное лечение.Реабилитационный комплекс после острого гломерулонефрита:
- воздушные ванны;
- дозированное пребывание под солнечными лучами;
- купание в море, при температуре воды и воздуха выше 23С;
- ванные с морской солью;
- диета – стол №7;
- щелочные минеральные воды со слабой минерализацией, желательно без содержания в них натрия;
- физиотерапия (УВЧ, соллюкс, ультразвуковая терапия, электросон, лечение грязями);
- ЛФК: утренняя гимнастика, ходьба, плавание, умеренные физические нагрузки – направлено на восстановление нормального кровообращения.
Физиотерапия 1. УВЧ2. микроволны дециметрового и сантиметрового диапазона3. ультразвук и лампа «Соллюкс»4. электрофорезкальцияантигистаминными препаратамиДиета, питьевой режим Своевременное лечение всех вирусных и бактериальных инфекцийДиспансерное наблюдение.План диспансеризации:
- консультации терапевта, нефролога каждые 3 месяца;
- ЛОР, стоматолог, уролог, окулист – каждые 6 месяцев;
- анализы мочи и биохимическое исследование крови первые 3 месяца ежемесячно, далее 1 раз в три месяца;
- регулярный контроль артериального давления.
Ожирение
Липурия часто отмечается у пациентов с лишним весом. Отклонения в анализе мочи обычно наблюдаются при тяжелом ожирении, когда масса тела значительно превышает норму. У таких пациентов наблюдаются массивные жировые отложения по всему телу.

Почему жир в моче нередко определяется у людей с избыточным весом? Это связано как с неправильным питанием, так и с нарушением распределения липидов в организме. Жиры проникают в мочу из подкожной клетчатки. Также одной из главных причин ожирения является избыток липидов в еде. Пищеварительная система не может переработать большое количество жиров. В результате эти вещества проникают в кровь, а затем выделяются с мочой.
Бывают случаи, когда ожирение является симптомом эндокринной патологии. У пациентов с болезнями щитовидной железы, гипофиза и надпочечников масса тела может значительно превышать норму. Такие гормональные расстройства становятся причиной нарушений метаболизма жиров, что и приводит к липурии.
Из-за чего моча бывает цвета мясных помоев

Моча цвета мясных помоев свидетельствует о нарушении функциональной способности почек. Состояние проявляется при увеличении проницаемости клубочковой фильтрации, вследствие чего в моче появляются эритроциты.
Причины состояния
Окрашивание мочи в красный цвет является симптомом тяжелого поражения мочевыделительной системы с деструкцией паренхимы парных органов.
Окрашивание мочи в цвет мясных помоев никогда не диагностируется у здорового человека
- Мочекаменная болезнь. Кровотечение возникает вследствие механической травмы слизистой оболочки мочеточника камнем.
- Гломерулонефрит. В стадии обострения хронической формы заболевания происходит увеличение проницаемости сосудов выделительной системы, что нарушает фильтрационную функцию почек. В моче можно определить большое количество эритроцитов, которые окрашивают ее в красный цвет.
- Новообразования мочевого пузыря. При злокачественном процессе происходит разрушение сосудистой системы опухоли, что грозит сильным кровотечением.
- Цистит. Острое воспаление слизистой мочевого пузыря сопровождается появлением крови в конце акта мочеиспускания.
- Тромбоз сосудов почек. В хронической форме заболевания в урине преобладают эритроциты.
Существуют и другие заболевания, которые могут спровоцировать появление цвета мясных помоев:
Почему у ребенка появилась моча красного цвета
- Порфирия. Генетическая патология, при которой нарушается синтез гемоглобина. Почечные фильтры выводят кровавые выделения, и урина приобретает неестественную окраску.
- Болезнь Верльгфа. Характеризуется нарушением системы гемостаза, когда в кровотоке появляются огромные тромбоциты. При заболевании возникают частые массивные кровотечения.
- Гемоглобинурия. Внутри сосудов происходит разрушение эритроцитов, вследствие чего нарушается фильтрационная способность почек и в моче появляется гемоглобин.
Факторы, способствующие развитию симптома:
- прием некоторых лекарственных средств;
- употребление большого количества свеклы;
- отравление токсическими веществами;
- ожоговая болезнь;
- гемотрансфузионный шок;
- травма поясничного отдела.
Появление красной окраски мочи свидетельствует об обострении или прогрессировании хронического процесса.
https://youtube.com/watch?v=oiMLOfrSOZ8
Появление неестественного окрашивания урины происходит вследствие поражения почечных клубочков, такая патология характерна для гломерулонефрита.
При заболевании наблюдаются изменения цветного показателя мочи, поскольку сосудистая стенка клубочков из-за воспалительного процесса становится проницаемой для форменных элементов. В результате в сосудах образуются тромбы, что замедляет кровообращение пораженных участков клубочков.
Эритроциты проникают в боуменовою капсулу, где закупоривают просвет канальцев почек. Изменения приводят к нарушению фильтрационной способности парных органов, и моча приобретает кровавый оттенок.
Микротромбы в просвете почечных канальцев приводят к нарушению фильтрации первичной урины
Диагностические меры
В свежевыделенной урине макрогематурию определяют визуально. Для установления степени поражения выделительной системы врач назначает дополнительные методы исследования.
Лабораторное исследование:
- анализ мочи по Нечипоренко;
- анализ мочи по Земницкому;
- посев на микрофлору;
- общий анализ крови;
- определение уровня альбумина;
- иммунологическое исследование крови.
Инструментальная диагностика:
- УЗИ почек и мочевого пузыря;
- магниторезонансная томография почек;
- цистоскопия;
- экскреторная урография.
Принципы лечения
Лечение макрогематурии должно проводиться комплексно с устранением основного заболевания.
На начальных стадиях заболевания показано консервативное лечение
Больной должен придерживаться следующих рекомендаций:
- Постельный режим. Для уменьшения нагрузки на парные органы.
- Диетотерапия. Ограничение в рационе соли и жидкости.
- Препараты-антикоагулянты. Предотвращают образование тромбов в почечных клубочках. (Гепарин, Дипиридамол).
- Иммуносупрессоры. Предотвращают разрушение тканей почечных канальцев. (Преднизолон, Циклоспорин)
- Диуретики. Ускоряют ток крови в пораженных участках. (Фуросемид, Альдактон).
При некоторых заболеваниях единственным симптомом заболеваний мочевыделительной системы является изменение цвета мочи. Своевременное лечение состояния может предотвратить развитие хронического воспалительного процесса и избавит от осложнений со стороны других систем организма.
Липурия в детском возрасте
Жир в моче у ребенка появляется по тем же причинам, что и у взрослых людей. Уровень липидов является важным показателем здоровья малыша. У детей обмен веществ протекает быстрее, чем у зрелых людей, поэтому липурия обнаруживается на ранних стадиях различных патологий.
Существуют и другие причины липурии, характерные именно для детского возраста. К ним относятся следующие.
- Пищевые интоксикации. Детский организм особенно чувствителен к качеству пищи. Поэтому у детей нередко возникают отравления, сопровождающиеся рвотой и поносом. Это приводит к большой потере жидкости. В результате моча становится более концентрированной, и в ней появляется жир.
- Частая диарея. В раннем детском возрасте расстройства стула возникают довольно часто. Причиной этого может стать избыточное питание, стрессы, а также несформированность органов пищеварения. Частая диарея приводит к обезвоживанию, что нередко становится причиной появления жира в моче.
- Нарушения питания. Злоупотребление жирной пищей у детей гораздо чаще становится причиной липурии, чем у взрослых людей.
3 Темный цвет мочи у детей
Нормальное течение физиологической желтухи у новорожденных, которая проявляется спустя 1-2 суток после рождения ребенка, не сопровождается изменениями окраски мочи и кала. Признаками патологической гипербилирубинемии, требующей незамедлительного обращения к врачу, являются:
- темный цвет мочи или обесцвеченный стул у ребенка;
- начало желтухи до 24 ч или спустя 4 дня после рождения;
- упорное сохранение симптомов (до 3 недель);
- цвет кожи – бледный или с зеленым оттенком.
Причиной такого состояния у новорожденного является разрушение эритроцитов с выделением гемоглобина. Этот процесс чаще всего обусловлен несовместимостью крови ребенка и матери. Возможны также другие причины:
- 1. Незрелость ферментативной системы.
- 2. Врожденное отсутствие или заращение желчных протоков (1 случай на 10 000 новорожденных).
- 3. Пороки развития – кисты, желчные камни, пробки общего желчного протока и сдавливание его опухолями.
- 4. Инфекционные и токсические патологии печени, появившиеся во внутриутробном периоде или после рождения (цитомегаловирус, краснуха, герпес, вирус Коксаки, вирус гепатита A, В, С; листериоз, сифилис, туберкулез; условно-патогенные микроорганизмы, токсоплазмы, микоплазмы).
- 5. Лечение ребенка медикаментозными препаратами, среди них чаще всего на состояние новорожденного оказывают влияние Ампициллин, Левомицетин, клавулановая кислота, Гентамицин, антибиотики цефалоспоринового, нитрофуранового ряда, мочегонные, нестероидные противовоспалительные препараты (НПВП), антиконвульсанты, нейролептики.

Моча при гипербилирубинемии у детей
Прогрессирующее увеличение концентрации билирубина в организме новорожденного сопровождается накоплением этого вещества в клетках головного мозга, что приводит к развитию билирубиновой энцефалопатии. Ее симптомами являются:
- вялость, сонливость;
- ригидность затылочных мышц;
- плохой аппетит;
- напряжение в конечностях;
- судороги;
- «блуждающий» взгляд;
- сильный тремор рук;
- выбухание родничка;
- длительный крик;
- срыгивания, рвота.
Билирубиновая энцефалопатия требует проведения переливания крови. Через 2-3 месяца у больного ребенка может наступить временное улучшение, но спустя несколько лет формируется полная клиническая картина неврологических осложнений: ДЦП, паралич, тонические судороги, глухота, задержка умственного развития, нарушения речи и другие.
В более старшем возрасте у детей причиной потемнения мочи являются следующие состояния:
- острые инфекционные болезни, при которых начинаются воспалительные процессы в почках (скарлатина, грипп, краснуха, ангина);
- инфекции мочевыводящих путей;
- раздражение в промежности и травмы;
- гломерулонефрит, возникающий после заражения стрептококками;
- диарея, отравления, лихорадочные состояния;
- заболевания печени, сердца, кроветворной системы;
- наследственные болезни (алкаптонурия и другие).
Учимся читать анализы
Конечно, абсолютно достоверно расшифровать анализ мочи может только врач, однако каждой женщине хочется узнать, насколько серьезны проблемы со здоровьем еще до визита к специалисту.
Расскажем, на что нужно обратить внимание, получив на руки результаты анализа. Первым показателем является цвет, определяемый лаборантом просто на глаз
Норму мы уже описывали, а вот красный или розовый говорит о наличии крови в моче, темно-бурый – о гепатите, серовато-белый – о присутствии гноя
Первым показателем является цвет, определяемый лаборантом просто на глаз. Норму мы уже описывали, а вот красный или розовый говорит о наличии крови в моче, темно-бурый – о гепатите, серовато-белый – о присутствии гноя.
Далее смотрим, что написано в графе «запах», как правило, он в норме, насторожиться нужно, если отмечен запах аммиака (признак цистита), фекальный, гнилостный или ацетоновый.
Среди биохимических показателей особенно важен белок: если его концентрация выше 0,033 г/л, есть вероятность воспаления органов женской мочеполовой системы, повреждения почек, лейкоза, сердечной недостаточности, а также выраженных аллергических реакций. Впрочем, количество белка может возрасти и просто при усиленных физических нагрузках, обильном потоотделении.
Билирубина в норме вообще не должно быть в моче, если же он появился, есть вероятность наличия весьма серьезных болезней: цирроза печени, гепатита.
Также в моче не должно быть кетоновых тел, эритроцитов, белых кровяных телец.
Зачастую анализ мочи оказывается недостоверным из-за недостаточно чистой тары или неверно проведенного сбора материала, поэтому не стоит сразу паниковать, увидев плохие показатели, лучше повторно пересдать мочу.
Причины состояния

Окрашивание мочи в цвет мясных помоев никогда не диагностируется у здорового человека

- Мочекаменная болезнь. Кровотечение возникает вследствие механической травмы слизистой оболочки мочеточника камнем.
- Гломерулонефрит. В стадии обострения хронической формы заболевания происходит увеличение проницаемости сосудов выделительной системы, что нарушает фильтрационную функцию почек. В моче можно определить большое количество эритроцитов, которые окрашивают ее в красный цвет.
- Новообразования мочевого пузыря. При злокачественном процессе происходит разрушение сосудистой системы опухоли, что грозит сильным кровотечением.
- Цистит. Острое воспаление слизистой мочевого пузыря сопровождается появлением крови в конце акта мочеиспускания.
- Тромбоз сосудов почек. В хронической форме заболевания в урине преобладают эритроциты.
Почему у ребенка появилась моча красного цвета
- Порфирия. Генетическая патология, при которой нарушается синтез гемоглобина. Почечные фильтры выводят кровавые выделения, и урина приобретает неестественную окраску.
- Болезнь Верльгфа. Характеризуется нарушением системы гемостаза, когда в кровотоке появляются огромные тромбоциты. При заболевании возникают частые массивные кровотечения.
- Гемоглобинурия. Внутри сосудов происходит разрушение эритроцитов, вследствие чего нарушается фильтрационная способность почек и в моче появляется гемоглобин.
Факторы, способствующие развитию симптома:
- прием некоторых лекарственных средств;
- употребление большого количества свеклы;
- отравление токсическими веществами;
- ожоговая болезнь;
- гемотрансфузионный шок;
- травма поясничного отдела.
Появление красной окраски мочи свидетельствует об обострении или прогрессировании хронического процесса.
Окрашивание мочи в цвет мясных помоев никогда не диагностируется у здорового человека
- прием некоторых лекарственных средств;
- употребление большого количества свеклы;
- отравление токсическими веществами;
- ожоговая болезнь;
- гемотрансфузионный шок;
- травма поясничного отдела.
Гемолитические желтухи
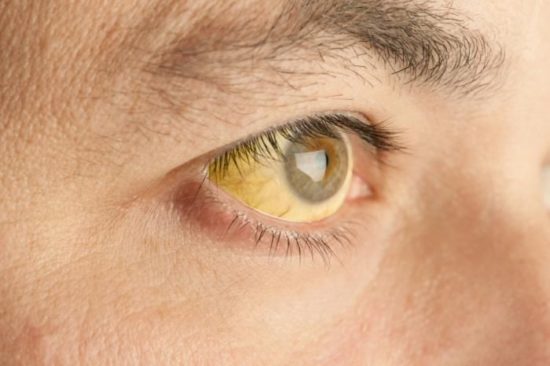
Эта ситуация встречаться может среди людей разного возраста: как в педиатрической практике, так и среди пациентов гериатрического профиля. Гемолиз может наступить при следующих состояниях и заболеваниях:
- переливание иногруппной крови,
- резус-конфликт,
- наследственные гемоглобинопатии,
- дефицит ферментных систем или энзимопатии,
- гемолитические анемии,
- прием гемотропных ядов (отравление).
При этих патологиях увеличивается количество непрямой фракции билирубина. Это вещество гидрофобное и липофильное, то есть хорошо растворимо в жирах и нерастворимо в воде. В крови оно транспортируется с помощью альбумина — белка, в данном случае выполняющего транспортную функцию.
При нормальных условиях моча не содержит непрямой билирубин. Если имеет место гемолитическая желтуха, это соединение фильтруется почками. Учитывая химические особенности (поверхностно активное соединение) непрямого билирубина, он вспенивает мочу. Она становится темной из-за увеличения его количества.