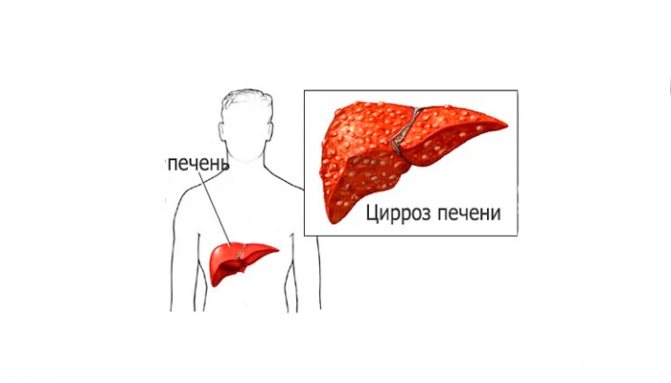
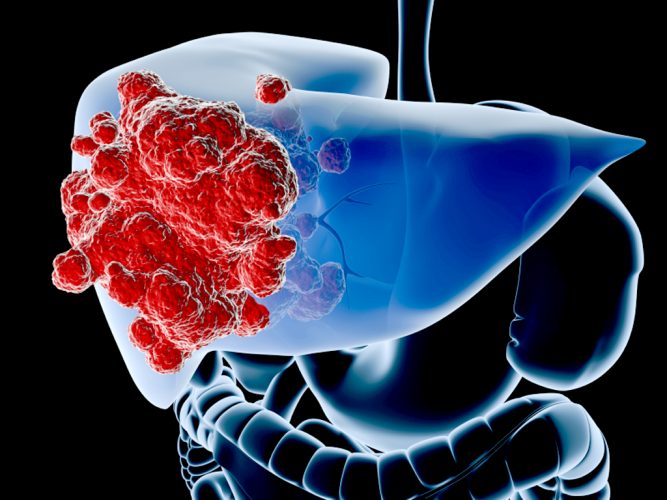
Классификация цирроза печени
Содержание:
- Эффективные рецепты народной медицины
- Диагностика
- По стадиям
- Лечение цирроза печени
- Прогноз
- Образ жизни больных циррозом
- Параметры, используемые для классификации цирроза
- Диагностика
- Базисные этапы лечения цирроза печени
- По морфологическим признакам
- Патогенез
- Диагностика
- Какими травами излечить цирроз печени?
- Классификация
- Примечания
- Лечебная тактика
- Симптомы цирроза печени
- Лечение
- Симптоматика
- Морфологическая классификация
- Диета
- Токсичный цирроз печени – симптоматика и лечение
- Причины развития
- Симптомы цирроза печени
Эффективные рецепты народной медицины
Существует большое количество рецептов, которые помогут оказать защиту клеткам печени от разрушения. Для улучшения состояния больного стоит воспользоваться:
- Корнем цикория. Сок корня можно пить несколько раз в день за 10 минут до еды по 1 ч. л. Также рекомендуется принимать настойку, которая совершенно просто готовится. Для приготовления потребуется подготовить 2 ст. л. корня и залить их 1 л кипящей воды. Настаиваем жидкость около 3 часов, процеживаем и принимаем по 150 мл перед каждым приёмом пищи.
- Свежевыжатым морковным соком (можно добавлять в него другие овощи). Морковь богата витаминами и минералами, что позволяет быстро восстановиться гепатоцитам и оказать необходимую защиту. Сок рекомендуется пить 2 раза в день на протяжении 2 месяцев. Помимо восстановления клеток, морковь способствует устранению запоров.
- Овсом, обладающим противовоспалительным действием, выводящим из организма вредные вещества, помогающим в регулировании обменного процесса. Употребляется овёс в форме каши, настойки или отвара. Кроме того, можно использовать для терапии сок из листьев растения и его стеблей. Чаще всего 300 г неочищенного зерна запаривают 2,5 л кипящей воды. Спустя 60 минут, тара с настойкой отправляется в духовку на 2,5–3 часа. Полученная в итоге жидкость охлаждается и процеживается. Принимается целебный густой напиток несколько раз в день за 30 минут до еды по 200 мл. Лечить цирроз печени данным методом весьма эффективно.
- Чесноком и лимоном. Для приготовления потребуется соединить 2 головки чеснока, 100 мл оливкового масла, 2 лимона и 500 мл жидкого мёда. Измельчаем всё в блендере и настаиваем около 3–4 часов. Состав хранится в холодильнике! Рекомендуется, есть по 1 ст. л. за 30 минут до каждого приёма пищи. Чеснок в сочетании с лимоном способствует поднятию иммунитета в период вирусной этиологии цирроза.
- Кукурузой. Волокна (200 г), окружающие оболочку початка заваривают кипящей водой (400 мл). Напиток употребляется вместо чая ежедневно на протяжении 7 месяцев. В кукурузе содержится большое количество витаминов, аминокислот, антиоксидантов и микроэлементов. Очищающий эффект початков позволяет вывести скопившиеся токсины из организма и защитить клетки печени от разрушения.
- Прямостоячей лапчаткой (калганом). Для приготовления потребуется 25 г корня растения залить 450 мл водки. Настойка, растворённая в воде, принимается по 30–35 капель несколько раз в день за 10 минут до трапезы.

Овёс и володушка помогут справиться с циррозом
Важно! Стоит помнить, что любые народные средства от цирроза печени эффективны только при лечении на ранней стадии недуга. Также можно лечить володушкой – гепатопротектором, выводящим из организма токсические скопления
Трава активно используется целителями для приготовления отваров и настоев. Так, 20 г володушки заливается 1 л кипятка и настаивается 12 часов. Процедив жидкость, пьём её понемногу в течение дня
Также можно лечить володушкой – гепатопротектором, выводящим из организма токсические скопления. Трава активно используется целителями для приготовления отваров и настоев. Так, 20 г володушки заливается 1 л кипятка и настаивается 12 часов. Процедив жидкость, пьём её понемногу в течение дня.
Расторопша. Употреблять её лучше всего в форме порошка. Половину ч. л. средства запиваем 100 мл воды. Лечение длится не менее 4 месяцев. В расторопше содержится большой процент антиоксидантов. Растение активно защищает клетки печени от разрушения.
Травяной сбор. Для приготовления потребуется соединить по 10 г полевого хвоща, зверобоя, тысячелистника, шиповника, пижмы, птичьего горца, песчаного бессмертника. Сбор наделён противовоспалительным и желчегонным эффектом. Завариваем сухую смесь 2 л кипятка и пьём после процеживания вместо чая в течение дня. Желательно употреблять травяной сбор после трапезы. Курс терапии составляет 2 месяца.
Диагностика
Диагностика мало отличается от других видов цирроза. Она включает:
- анамнез болезни (тщательно выясняется отношение пациента к алкоголю; принимал ли он какие-то лекарства, переносил ли токсические гепатиты, работа на вредном производстве);
- данные осмотра и клинического обследования пациента;
- лабораторные показатели (клинический анализ крови, мочи, печёночные пробы, протеинограмма, коагулограмма);
- инструментальные данные (УЗИ органов брюшной полости, КТ);
- пункционная биопсия печени.
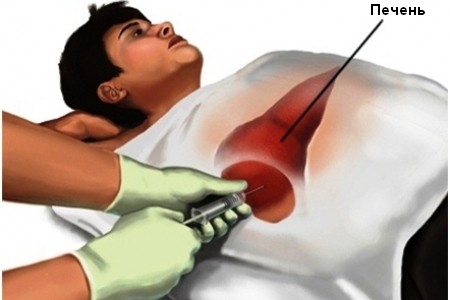
Точный диагноз и корректное лечение назначает только врач, опираясь на клинические показатели пациента и результаты обследования.
По стадиям
Медики выделяют 4 стадии цирротического процесса, каждый из которых отличается характерными симптомами и осложнениями.
Важно. Схема лечения во многом зависит от стадии цирроза и выраженности клинической картины
Если больной выявит заболевание на ранней стадии, то вероятность выздоровления повышается.
О методах лечения цирроза можно прочитать в этой статье.
На компенсированной стадии цирроза функциональность гепатоцитов нарушена незначительно, однако их ресурсы истощаются. Размеры поражённой железы не меняются, а клинические проявления невыраженные.
На этом этапе пациент жалуется на повышенную утомляемость, снижение аппетита, миастению (слабость мышц), расстройства памяти. Многие больные просто не замечают недомогания или объясняют его хронической усталостью, недостатком полезных веществ, стрессами и т. д. В печени отсутствуют нервные окончания, поэтому цирротические изменения редко выявляют на 1 стадии.
Справка. Компенсированный цирроз имеет более благоприятный цирроз. Полностью восстановить печень удаётся крайне редко, но остановить патологические изменения и предупредить осложнения возможно.
Вторая стадия – это субкомпенсация ЦП. Большая часть печеночных клеток погибла, поэтому железа не справляется со своими функциями. Из-за этого возникает отравление организма продуктами распада, нарушается работа жизненно важных органов.
На 2 этапе проявляются симптомы портальной гипертензии, которая провоцирует асцит, спленогепатомегалию, варикоз вен пищеварительных органов.
Кроме того, у пациента наблюдают желтуху, повышение температуры тела от 37,1 до 38°, обесцвечивание кала. У больного снижается аппетит, появляется ощущение тяжести в желудке, он стремительно худеет.
При развитии субкомпенсированного ЦП печеночную ткань покрывают грубые фиброзные спайки. При отсутствии лечения размеры повреждённых участков увеличиваются, из-за чего работа печени ещё больше нарушается.
Справка. На стадии декомпенсации нарушается функциональность воздухоносной, нервной, кровеносной, гепатобилиарной системы.
Больные страдают от следующих осложнений:
- Внутренние кровоизлияния из варикозно расширенных вен пищеварительных органов. Это происходит из-за повышения давления внутри вен.
- Из-за нарушения работы нервной системы вследствие отравления организма возникает портосистемная энцефалопатия (обратимый нейропсихиатрический синдром).
- Опухоль печени злокачественного характера развивается из-за нарушения её функциональности и злокачественной трансформации гепатоцитов.
- Печеночная кома (глубокое угнетение функций железы). Для больного в таком состоянии характерны обмороки, нарушение дыхания, кровообращения.
Декомпенсированный цирроз проявляется поносом, болью в животе, атрофией мышечной ткани, физическим истощением и т. д.
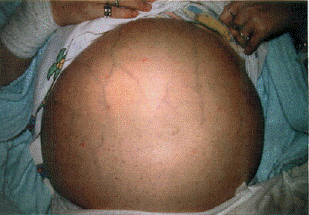
На 4 стадии печеночная ткань полностью замещена фиброзными рубцами. Из-за этого становятся более выраженными признаки печеночной недостаточности. Появляется желтуха, увеличивается окружность живота из-за скопления в нём жидкости (асцит), отекают ноги. Биохимия крови показывает, что концентрация альбумина (основной белок крови) снижается до критических отметок.
Справка. При асците прогноз цирроза значительно ухудшается.
Для этого осложнения характерен внезапный перитонит (воспаление брюшины), внутренние кровоизлияния. Вследствие повышения давления в брюшном пространстве повышается риск обширного разрушения внутренних органов, что грозит кровотечениями в брюшное пространство.
Подробнее о симптомах цирроза можно узнать здесь.
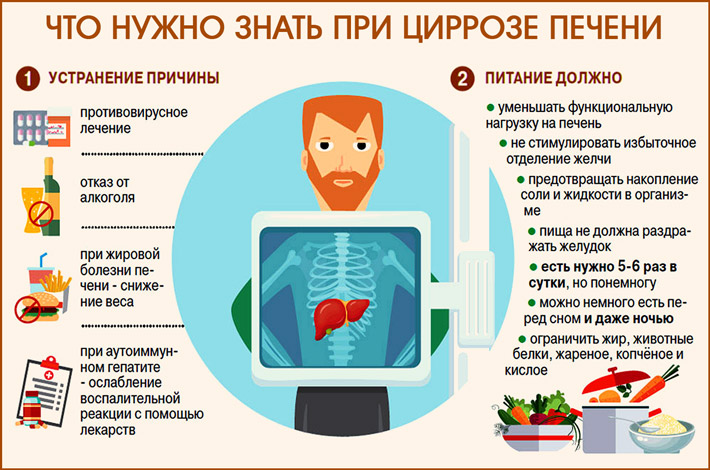
Лечение цирроза печени
Медикаментозное лечение цирроза печени должено осуществляться под контролем квалифицированного специалиста, а также сопровождаться неукоснительным соблюдением особой диеты (диета №5) и режима дня.
В качестве поддерживающих мер возможно применение гепатопротекторов (Урсосан при первичном циррозе).
Профилактические мероприятия
- предупреждение заражения острым вирусным гепатитом
- отказ от алкоголя
- гепатопротекторы
Диета
При гепатозе показан стол №5.
Урсодезоксихолевая кислота
Для восполнения дефицита жёлчных кислот в кишечнике, вызванного билиарной недостаточностью, целесообразно применять урсодезоксихолевую кислоту (УДХК), выпускающуюся под торговыми названиями Урсосан, Урсофальк. Дозировка 10-15 мг на 1 кг веса пациента 1 раз в день на ночь способствует восстановлению процессов пищеварения. Действие УДХК включает следующие моменты:
- увеличение поступления жёлчи и панкреатического сока в кишку за счёт стимуляции их продукции
- разрешение внутрипечёночного холестаза
- усиление сокращения жёлчного пузыря
- омыление жиров и повышения активности липазы
- повышение моторики кишечника, улучшающей смешивание ферментов с химусом
- нормализация иммунного ответа, снятие аутоиммунного поражения печени
Клеточная терапия
Традиционное лечение в основном заключается в применении фармацевтических средств для защиты печёночных клеток от повреждения, стимуляции выделения жёлчи, коррекции нарушений обмена веществ. Без сомнения это улучшает состояние больного, но не в силах остановить развитие заболевания. Если вышеуказанные методы лечения не помогают, проводят трансплантацию (пересадку) печени. Однако после внедрения в клиническую практику лечения стволовыми клетками шансы победить болезнь значительно увеличились.
Прогноз
По классификации Чайлд-Пью определена средняя ожидаемая продолжительность жизни больных с алиментарным циррозом:
- при степени класса А пятилетняя выживаемость не менее 90%, средняя продолжительность 15–20 лет;
- степень В – период, когда эффективно оперативное вмешательство, после удаления пораженных тканей выживаемость составляет 70%, больные живут в среднем 10 лет;
- на последнем этапе в среднем продолжительность жизни составляет 1-3 года, при осложнении алиментарного поражения печени смертность возрастает до 82%.
Читайте далее:

Как быстро развивается цирроз печени: профилактика и прогноз
Классификация цирроза печени: виды и стадии
Может ли быть цирроз печени от пива: причины, симптомы и лечение алкогольного цирроза
Цирроз печени 4 степени: сколько живут, симптомы и лечение
Классификация цирроза печени по Child Pugh: классы тяжести заболевания А, В и С
Образ жизни больных циррозом
С осложнениями цирроза печени можно бороться, правильно составив режим дня и полностью исключив вредные привычки. Общие советы для борьбы с осложнениями:
- не допускать усталости;
- не поднимать тяжелые предметы;
- контролировать стул;
- полностью исключить употребление алкогольных напитков.
Для нормализации кишечной микрофлоры и недопущения запоров полезно принимать препараты лактулозы. Самый распространенный из них – Дюфалак. Лактулоза не переваривается в кишечнике и служит источником энергии для полезных бактерий. Доза лекарства зависит от состояния слизистой кишки. Регулярный стул – основа для профилактики осложнений цирроза. Для улучшения процесса пищеварения назначаются полиферментные средства.
При задержке жидкости рекомендуется ограничить количество соли.
Ежедневно необходимо:
- измерять вес тела;
- измерять окружность живота;
- рассчитывать баланс жидкости (весь объем принятой жидкости за день и весь объем выведенной мочи, при этом урины должно выделяться на 200 мл больше, чем употребленной жидкости);
- употреблять мочегонные препараты только по назначению врача.
Параметры, используемые для классификации цирроза
Для расчёта тяжести патологии в соответствии с системой Чайлд-Пью необходимо уточнить определённые параметры. Пациента направят на сдачу биохимического анализа крови, проанализируют свёртывающую систему и результаты обследования брюшной полости. Учитываются результаты неврологического осмотра.
Группа определяется в соответствии со следующими параметрами:
- Билирубин. Это желчный пигмент, который повышается при разрушении эритроцитов и расстройствах желчных протоков.
- Протромбиновое время. Оно говорит о свёртываемости крови. Показатель удлиняется при недостатке витамина K.
- Альбумин. Связывает молекулы билирубина. При низкой концентрации можно заподозрить нехватку питательных веществ, нефротический синдром. Увеличенный показатель возникает при обезвоживании.
- Асцит. При данном состоянии в брюшной полости копится жидкость. Болезнь делится на 3 стадии. При первой отмечается небольшое количество жидкости. Состояние способно быстро ухудшаться. На 3 стадии в брюшной полости скапливается жидкость в большом объёме.
- Печёночная энцефалопатия. У пациента возникают неврологические расстройства, имеющие разную степень тяжести. Сначала тревожит бессонница и приступы тревожности. На 2 стадии возникает дезориентация в пространстве. На 3 стадии появляется сонливость в дневное время, параноидальные идеи и провалы в памяти. На 4 стадии наступает кома.
Чем тяжелее состояние человека, тем хуже будут показатели вышеуказанных параметров. Учитывая все факторы, присваивается группа заболевания. После этого врачи могут сделать прогноз и подобрать лечение.
Диагностика
Для подтверждения диагноза недостаточно провести внешний осмотр и собрать анамнез. Лечащий врач опирается на данные биохимического анализа крови и инструментальных исследований. Самыми достоверными методами диагностики являются:
- УЗИ печени. С помощью ультразвука выявляют количество и размер узлов, размеры органа, изменение структуры.
- МРТ или КТ являются наиболее информативными и дают более подробную информацию о степени поражения печени.
- Биопсия печени. С помощью прокола берется небольшой кусочек ткани, который отправляют на исследование.
- ФЭГДС.
Важно. Из-за риска внутренних кровотечений на 3 стадии этот метод используется редко
Эластография является безопасной альтернативой биопсии. Специальный сканер исследует печень и определят степень поражения органа.
Базисные этапы лечения цирроза печени
1. Лечебный режим. Лечебный режим всегда осторожный, спокойный, оберегающий. При ухудшении или осложнении цирроза печени прописывают постельный режим. Активность физическую ограничить, при декомпенсации исключить.
 Польза, при постельном режиме, заключается в лежачем положении, при нем нарастает печеночный кровоток, активизируются восстановительные процессы.
Польза, при постельном режиме, заключается в лежачем положении, при нем нарастает печеночный кровоток, активизируются восстановительные процессы.
2. Лечебная диета при циррозе печени. На основе стола № 5. Сбалансировано по составу, дробные приемы до пяти-шести раз в сутки, порции необильные. По количеству белка: при компенсированном циррозе — физиологическая потребность, при субкомпенсированном циррозе с признаками печеночной энцефалопатии, уровень протеина ограничивают до уровня возникновения аммиачной интоксикации. При декомпенсации цирроза печени, потребление белка резко урезают. Потребление поваренной соли сдерживают при асците цирроза печени.
Осторожно: принимать все другие лекарства, особенно снотворные, сильнодействующие препараты, транквилизаторы, обезболивающие. Любое лекарство при циррозе печени следует пить осторожно
Исключить: физиотерапевтические процедуры, бальнеологическое лечение, тепловые воздействия на область печени, голодание, гомеопатические средства, минеральные воды.
3. Улучшение метаболизма клеток печени.
Витамины, представители группы В. Название представителей: В1,В2,В6,В12.
В1-тиамин-участвует в стандартном обмене жиров, белков и углеводов. Он необходим в комбинированном лечении печени при циррозе.
В2-рибофлавин — позитивно влияет на дееспособность печени.
Другие витамины: витамин Р(рутин), фолиевая кислота.
Другие метаболические средства: эссенциале, липоевая кислота(берлитион).
Гептрал, урсофальк назначают при синдроме холестаза.
Наименования данных препаратов входят в схемы лечения при субкомпенсированном, декомпенсированном циррозах печени. Дозировки совпадают с терапией при хроническом гепатите.
При компенсированном циррозе печени, неактивном, лечение не требуется.
Лекарство берлитион рекомендуют курсами по один-два месяца, по надобности повторяют.
Эссенциале — это комплекс эссенциальных фосфолипидов, обладает гепатопротективным действием. Курс лечения занимает около 2 месяцев, назначается персонально, отдельно для каждого пациента. При декомпенсированном и активном циррозе лучше комбинировать курс лечения, внутривенные инъекции с приемом капсул внутрь.
 4. Дезинтоксикационную терапию реализуют при совместном введении 5% раствора глюкозы с растворами витаминов С, В6, кокарбоксилазой (ККБ) и раствором глюконата кальция. Или готовыми дезинтоксикационной растворами (гемодез). Курс терапии индивидуален, обычно длится от одной до двух недель.
4. Дезинтоксикационную терапию реализуют при совместном введении 5% раствора глюкозы с растворами витаминов С, В6, кокарбоксилазой (ККБ) и раствором глюконата кальция. Или готовыми дезинтоксикационной растворами (гемодез). Курс терапии индивидуален, обычно длится от одной до двух недель.
5. Заместительная терапия применима для восполнения нужных компонентов. При потере белка — гипопротеинемии, гипоальбуминемии, при отеках или асците, полагается введение нативной плазмы или 20%раствора альбумина.
6. Этиотропная терапия назначается с учетом этиологии цирроза. При вирусном циррозе, возбудителем является вирус, лечить нужно противовирусными препаратами.
- С диагностированным вирусным, компенсированным циррозом В, с обнаружением ДНК вируса, назначается лечение стандартными дозами интерферона или ламивудина.
- Страдающим декомпенсированным циррозом В, применяется лечение печени ламивудином в стадии репликации.
- Лечение против вирусов проводят, при вирусном циррозе печени С, в стадии репликации с целью:
- Минимизации развития последствий,
- Нормализации активности процесса,
- Добиться упорного вирусологического ответа.
- При вирусном гепатите С в стадии ухудшения противовирусное лечение не проводят.
- При аутоиммунном циррозе лечат глюкокортикоидными лекарствами, а также данное лечение применимо при гиперспленизме. В последней стадии цирроза печени этот метод имеет ограничение из-за развития воспалительных осложнений, остеопороза, появлений язв жкт и другие.
- Терапия алкогольного цирроза печени включаются в использовании повторных курсов гепатопротекторов двухнедельными курсами, антиоксидантными медикаментами.
7. Терапия развившихся осложнений.
8. Хирургические методы терапии цирроза печени.
9. Трансплантация печени и своевременное принятие решения.
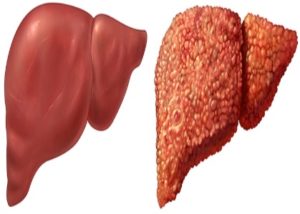
По морфологическим признакам
Рассмотреть структуру поражённого органа можно во время гистологического исследования (изучение тканей после биопсии или лапароскопии). Также это можно сделать при ультразвуковом исследовании.
Виды цирроза печени по морфологическим характеристикам:
- Микронодулярный. При таком типе заболевания печеночная ткань имеет однородную структуру, однако присутствуют мелкие узелковые образования (диаметр около 3 мм). Между образованиями размещена фиброзная ткань. Во время ощупывания правого подреберья можно определить, что консистенция железы гладкая, а размеры её немного увеличены.
- Макронадулярный. Для этого вида цирроза характерна гепатомегалия (увеличение печени), её форма изменена, поверхность органа покрыта крупными образованиями, диаметр которых колеблется от 3 мм до 5 см. Узлы расположены неравномерно, как и соединительная ткань. При ощупывании правого подреберья ощущается, что железа стала бугристой.
- Смешанный. Этот тип патологии совмещает признаки микро- и макронадулярного процесса. На поверхности органа обнаруживаются мелкие и крупные узелки. Во время пальпации ощущается, что консистенция пищеварительной железы стала шероховатой, а её края острые.
- Неполный септальный. На этом этапе на участке между крупными узелковыми образованиями формируются тонкие спеты (перегородки) из соединительной ткани. Регенерация тканей нарушена.
По патологическим изменениям тканей железы врач пытается выявить причины ЦП и определить скорость его развития. Несмотря на многовариантность инструментальных методов диагностики органов гепатобилиарного тракта (печень, желчный пузырь, его протоки), установить диагноз поможет только дифференциальный подход.
Справка. Схема терапии ЦП зависит от степени поражения тканей пищеварительной железы и скорости гибели гепатоцитов.
Патогенез
За многие месяцы и годы меняется геном гепатоцитов и создаются клоны патологически изменённых клеток. Вследствие этого развивается иммуновоспалительный процесс.
Выделяют следующие этапы патогенеза цирроза:
- Действие этиологических факторов: цитопатогенное действие вирусов, иммунные механизмы, влияние гепатотоксичных цитокинов, хемокинов, прооксидантов, эйкозоноидов, ацетальдегида, железа, продуктов перекисного окисления липидов
- Активизация функции клеток Ито, что приводит к избыточному разрастанию соединительной ткани в пространствах Диссе и перицеллюлярному фиброзу печени
- Нарушение кровоснабжения паренхимы печени за счёт капилляризации синусоидов и уменьшения сосудистого русла с развитием ишемических некрозов гепатоцитов
- Активация иммунных механизмов цитолиза гепатоцитов
При мостовидном некрозе гепатоцитов в зону поражения стягиваются Т-лимфоциты, которые активизируют клетки Ито, приобретающие фибробластоподобные свойства: синтезируют коллаген I типа, что и ведёт в итоге к фиброзу. Кроме того, микроскопически в печёночной паренхиме образуются ложные дольки, не имеющие центральной вены.
Алкогольный цирроз печени. Этапы: острый алкогольный гепатит и жировая дистрофия печени с фиброзом и мезенхимальной реакцией. Важнейший фактор — некроз гепатоцитов, обусловленный прямым токсическим действием алкоголя, а также аутоиммунными процессами.
Вирусный цирроз печени. Важным фактором является сенсибилизация иммуноцитов к собственным тканям организма. Основной мишенью аутоиммунной реакции является печёночный липопротеид.
Застойный цирроз печени. Некроз гепатоцитов связан с гипоксией и венозным застоем.
Развивается портальная гипертензия — повышение давления в системе портальной вены, обусловленное обструкцией внутри- или внепечёночных портальных сосудов. Это приводит к появлению портокавального шунтирования крови, спленомегалии и асцита. Со спленомегалией связаны тромбоцитопения (усиленное депонирование тромбоцитов в селезёнке), лейкопения, а также анемия вследствие повышенного гемолиза эритроцитов. Асцит приводит к ограничению подвижности диафрагмы, гастроэзофагальному рефлюксу с пептическими эрозиями, язвами и кровотечениями из варикозно-расширенных вен пищевода, брюшным грыжам, бактериальному перитониту, гепаторенальному синдрому. У больных циррозом печени часто наблюдаются гепатогенные энцефалопатии.
Первичный билиарный цирроз печени. Основное место принадлежит генетическим нарушениям иммунорегуляции. Вначале происходит разрушение билиарного эпителия с последующим некрозом сегментов канальцев, а позднее — их пролиферация, что сопровождается нарушениями экскреции жёлчи. Стадии процесса следующие:
- хронический негнойный деструктивный холангит
- дуктулярная пролиферация с деструкцией жёлчных канальцев
- рубцевание и уменьшение жёлчных канальцев
- крупноузловой цирроз с холестазом
Патологоанатомическая картина первичного билиарного цирроза включает инфильтрацию эпителия лимфоцитами, плазматическими клетками, макрофагами.
Лабораторными исследованиями выявляются антимитохондриальные антитела (АМА), наиболее специфичны — М2-АМА, направленные против Е2-субъединицы пируватдегидрогеназы, повышение IgM в сыворотке. Помимо этого выявляются иммуноопосредованные внепечёночные проявления — тиреоидит Хашимото, синдром Шегрена, фиброзирующий альвеолит, тубулоинтерстициальный нефрит, целиакия, а также сочетание с заболеваниями ревматического круга — системной склеродермией, ревматоидным артритом, системной красной волчанкой.
Диагностика
Цирроз печени с диспропорциональной гипертрофией сегментов. Компьютерная томография брюшной полости.
Цирроз печени с уменьшением объёма органа. Компьютерная томография брюшной полости.
Характерно повышение активности АЛТ, АСТ, щелочной фосфатазы, лейкоцитоз. При гепатолиенальном синдроме может развиваться гиперспленизм, проявляющийся лейкопенией, тромбоцитопенией, анемией и увеличением клеточных элементов в костном мозге.
Расширенные и извитые венозные коллатерали выявляются при ангиографии, компьютерной томографии, ультразвуковом исследовании или в ходе оперативного вмешательства.
Какими травами излечить цирроз печени?
Для лечения используют либо один вид растения, либо многокомпонентные сборы с травами одно- или разнонаправленного действия.
Наиболее частой формой растительных средств являются настои и отвары из листьев, цветков, корней, стеблей, плодов и семян.
Для приготовления средства берется 1 столовая ложка с горкой (20 г) высушенного сырья, которые предварительно измельчают, помещаются в неметаллическую посуду, лучше стеклянную или керамическую, заливается 1 стаканом воды (200 мл) и настаивается на водяной бане в течение 15 (настой) или 30 минут (отвар), затем охлаждается до комнатной температуры и процеживается.
В готовое средство можно добавить воды, чтобы довести его до нужного объема. Употреблять в день приготовления по 1/2-1/3 стакана в теплом виде за полчаса перед каждым основным приемом пищи (до 3 раз). Лечиться травами нужно систематически, курсами.
Травы применяемые при циррозе печени способны уменьшать воспаление (календула лекарственная, мята перечная, череда трехраздельная), стимулировать восстановление печеночной ткани (шиповник коричневый, расторопша пятнистая, зверобой продырявленный), тем самым замедляя развитие патологического процесса.
Кроме того, лечебные растения способны уменьшать симптомы цирроза печени, оказывая следующие виды действия:
- желчегонный;
- мочегонный;
- кровоостанавливающий;
- седативный.
Чаще всего лекарственные растения обладают не одним эффектом, а несколькими, то есть оказывают воздействие на воздействие на несколько причин, но какое-либо эффект обычно преобладает.
Так, например, шиповник оказывает выраженный желчегонный эффект, а помимо этого еще и противовоспалительный, мочегонный и общеукрепляющий эффект за счет содержания аскорбиновой кислоты (витамина С), витаминов группы В, К, Е, каротиноидов, пектиновых, органических и дубильных веществ, минеральных солей.
Кукурузные початки с рыльцами за счет содержания витаминов группы В, К, Е, С, Р, гликозидных веществ, оказывают комплексное действие – желчегонное, мочегонное, противовоспалительное и кровоостанавливающее.
Расторопша пятнистая (чертополох) обладает желчегонным действием, мощным антиокислительным действием, то есть потенциальной способностью защитить печень от повреждающего действия свободных радикалов. Активным веществом являются флавоноиды (силимарины), гликозиды, а также витамины А, Д, Е, F, К, макро- и микроэлементы.
Листья артишока полевого в составе имеют фенолокислоты, инулин, каротин, рутин, витамины группы В, С, способствуют желчеобразованию и выведению, обладает мочегонным эффектом.
Березовые листья и почки оказывают желчегонный, мочегонный эффект, противовоспалительный и кровоостанавливающий эффект, содержат органические кислоты, сапонины, флавоноиды, дубильные вещества, витамины С и PP.
Хорошим седативным, то есть успокаивающим, эффектом обладает валериана обыкновенная, содержащая эфирные масла, органические и дубильные вещества, алкалоиды.
Календула лекарственная содержит в составе каротиноиды, флавоноиды, дубильные вещества, сапонины, витамины, обладает выраженным противовоспалительным действием, а также желчегонным, спазмолитическим, успокаивающим.
Мята перечная имеет в составе эфирные масла, органические кислоты, танины, гликозиды, каротин, флавоноиды, дубильные вещества, витамины С, микроэлементы, способна оказать противовоспалительный эффект, успокаивающий, желче- и мочегонный, кровоостанавливающий и восстанавливающий (репаративный).
Череда трехраздельная оказывает противовоспалительный, успокаивающий, ранозаживляющий, эффект, благотворно влияет на систему кроветворения, свертываемость крови за счет содержания флавоноидов, каротина, дубильных веществ, аскорбиновой кислоты и микроэлементов, в частности марганца.
Зверобой продырявленный содержит флавоноиды, каротин, никотинную и аскорбиновую кислоты, витамины Р и РР, сапонины, оказывающие спазмолитический эффект, тем самым способствуя облегчению желче- и мочеотделению, противовоспалительный, кровоостанавливающий.
Классификация
По этиологии (заболевания с исходом в цирроз)
- Вирусы гепатитов (B, C, D, G);
- Алкогольный цирроз;
- Метаболические нарушения:
- Наследственный гемохроматоз (перегрузка железом);
- Болезнь Вильсона-Коновалова (перегрузка медью);
- Недостаточность альфа1-антитрипсина;
- Муковисцидоз (кистозный фиброз);
- Наследственная геморрагическая телеангиэктазия;
- Наследственная тирозинемия;
- Наследственная непереносимость фруктозы;
- Другие врожденные нарушения (галактоземия, гликогенозы, порфирии);
- Заболевания желчных путей:
- Обструкция желчных путей внепеченочная;
- Обструкция желчных путей внутрипеченочная;
Первичный билиарный цирроз;
Первичный склерозирующий холангит;
- Холангиопатии у детей:
- Болезнь Байлера (прогрессирующий детский холестаз);
- Синдром Алажиля (артериопеченочная дисплазия);
- Синдром Ааджина (холестаз с лимфедемой);
- Синдром Зельвегера;
- Нарушение венозного оттока из печени:
- Синдром Бадда-Киари;
- Веноокклюзионная болезнь;
- Тяжелая правожелудочковая сердечная недостаточность;
- Лекарства, токсины, химикаты;
- Иммунные нарушения
- Аутоиммунный гепатит;
- Болезнь «трансплантат против хозяина;
- Разные причины
Примечания
- Monarch Disease Ontology release 2018-06-29sonu
- . World Health Organization (2009). Дата обращения 11 ноября 2009.
- (недоступная ссылка). Дата обращения 6 декабря 2008.
- ↑
- ↑
- (недоступная ссылка). Медицина Алтая. Дата обращения 5 августа 2011.
- Child C.G., Turcotte J.G. Surgery and portal hypertension // The liver and portal hypertension. — Philadelphia: W.B.Saunders Co., 1964. — P. 50.
- Pugh R.N.Н., Murray-Lyon I.M., Danson J.L. et al. Transection of the oesophagus for bleeding oesophageal varices // Brit. J. Surg. — 1973. — Vol. 60. — № 8. — P. 646—648.
- Habib A., Bond W. M., Heuman D. M. Long-term management of cirrhosis: appropriate supportive care is both critical and difficult // Postgrad. Med. — 2001. — Vol. 109, № 3. — P. 101—113.
- Le Gall J.-R., Lourait PH., Alperoviych A. et al. A simplified acute physiology score for ICU patients // Crit. Care Med. — 1984. — Vol. 12. — P. 975—977.
- Баева В. М. Расторопши семена — Sylibi semen // Лечение растениями: Основы фитотерапии (учебное пособие для студентов медиков и практикующих врачей). — М.: Астрель; АСТ, 2004. — С. 115—116. — 202 с. — 5100 экз. — ISBN 5-17-023217-9.
- Б.В.Уша и др. Внутренние болезни животных. — М.: КолосС, 2010. — 311 с.
Лечебная тактика
Сложность лечения токсичной формы цирроза заключается в том, что при его развитии запрещается осуществлять прием каких-либо препаратов. Гепатопротекторы и энтеросептики – это единственные медикаменты, которые можно использовать в качестве терапии, так как они обеспечивают выведение из организма аммиака и прочих вредных веществ. Если основное заболевание сопровождается гепатитом, дополнительно применяются противовирусные средства.
При развитии асцита осуществляют откачку жидкости. Иногда выполняется парацентез и клеточное лечение. В тяжелых случаях показана трансплантация органа.
Симптомы цирроза печени
Выраженность клинических симптомов зависит от причин возникновения цирроза, активности прогрессирования и степени поражения печени.
Бессимптомное течение отмечается у 20% больных, довольно часто заболевание протекает первоначально с минимальными проявлениями (метеоризм, снижение работоспособности), позднее может присоединяться периодическая тупая боль в правом подреберье, провоцируемая приемом алкоголя или нарушениями диеты и не купируемая приемом спазмолитиков, быстрое насыщение (ощущение переполнения желудка) и кожный зуд. Иногда отмечается некоторое повышение температуры тела, носовые кровотечения.
При дальнейшем прогрессировании обнаруживается желтуха, признаки портальной гипертензии, варикозные кровотечения из пищеводных и геморроидальных вен, асцит (увеличение количества жидкости в брюшной полости).
Характерные симптомы у больных с циррозом печени: «барабанные палочки» (специфическое утолщение фаланг пальцев), «часовые стекла» (характерное изменение ногтей), ладонная эритема (покраснение ладоней), телеангиэктазии («сосудистые звездочки», выступание тонких подкожных сосудов на лице и теле).
У мужчин может отмечаться увеличение молочных желез (гинекомастия) и уменьшаются яички. Как правило, прогрессирующий цирроз печени ведет к снижению массы тела, дистрофии.
Лечение
Лечение вирусного цирроза печени имеет общепринятый стандарт. Пациентам назначается комплексная терапия, в которую входят медикаментозные препараты и диета. Но добиться положительных результатов очень сложно. Цирроз активно прогрессирует, кроме того, не все пациенты соблюдают тактику лечения.
Если терапия оказывается неэффективной, проводится хирургическое вмешательство. Чтобы этого не допустить и предупредить летальный исход, пациентам нужно придерживаться всех рекомендаций врача.
Медикаментозные средства
Терапия цирроза проводится лекарственными средствами разных фармакологических групп. Такой подход направлен на укрепление и улучшение общего состояния печени.
Медикаментозное лечение включает:
- противовирусные препараты – «Пегасис», «Копегус», «Интерферон»;
- кортикостероидные гормоны – «Преднизолон»;
- гепатопротекторы – «Эссенциале форте», «Урсофальк», «Глутаргин»;
- детоксикационные средства – «Полисорб», «Раствор Рингера», Реосорбилакт»;
- ферменты – «Мезим», «Пензитал».
Дозировка лекарственных средств и продолжительность курса лечения зависят от состояния пациента, степени поражения органа и других факторов.
Диета
Чтобы повысить защитные и обменные функции печени, а также снизить острую фазу цирроза, больным назначается диета №5. Согласно установленным правилам, еду нужно употреблять в пюреобразном состоянии несколько раз в день небольшими порциями.
Из пищи рекомендуется исключить:
- бобовые;
- продукты высокой жирности;
- жареные, соленые, острые блюда;
- сладости;
- копченые деликатесы.
Также нельзя употреблять газированные и алкогольные напитки.
Хирургическое вмешательство
Одним из самых распространенных способов оперативного вмешательства при вирусном циррозе печени считается трансплантация. Для пересадки берется целый орган от умершего человека или его часть у родственника, давшего согласие на операцию. Трансплантация назначается, когда шансы на выздоровление составляют 50%. Оперативное вмешательство не всегда имеет благоприятный исход. Нередко орган отторгается организмом. При положительном результате уровень выживаемости составляет 75% в течение 5 лет после проведения операции.
Вирусный цирроз печени – опасное заболевание. Он вызывает серьезные осложнения, которые препятствуют восстановлению поврежденных гепатоцитов. Кроме того, его последствия опасны для жизни человека. Чтобы продлить жизнь на несколько лет, больным рекомендуется вести здоровый образ, а также строго соблюдать назначенную терапию.
https://www.youtube.com/watch?v=XeL9-wznHswVideo can’t be loaded because JavaScript is disabled: Новые методы лечения цирроза печени. Жить здорово! (11.12.2017) (https://www.youtube.com/watch?v=XeL9-wznHsw)
Симптоматика
Токсико-алкогольное поражение печени – тяжёлое заболевание, которое прогрессирует непрерывно. Чем раньше начнётся лечение, тем на большее время удастся отсрочить наступление терминальной стадии.
В своём развитии и симптоматике токсический цирроз мало чем отличается от циррозов другого происхождения. Коварство недуга в том, что печень может очень долго «молчать», а потом, уже на поздних этапах, в стадии декомпенсации, проявляется основная клиническая картина.
Вначале больные жалоб не предъявляют, и каких-либо специфических симптомов нет. Могут наблюдаться такие признаки:
- общая слабость;
- повышенная усталость без видимой на то причины;
- нарушение режима сна;
- ощущение тяжести в области правого подреберья;
- тошнота, возможна рвота;
- резкое снижение веса.
Постепенно кожа теряет эластичность, становится сухой (как одно из проявлений недостаточности синтетической функции печени). Изменяется её оттенок с появлением желтизны, желтеют склеры. Зачастую беспокоит умеренный кожный зуд. Может повышаться температура тела в пределах субфебрильных цифр (до 38 градусов). Типичным признаком является «печёночный» запах изо рта. При внешнем осмотре можно обнаружить «печёночные» ладони (красные ладони в области возвышения большого пальца и мизинца) и сосудистые звёздочки на теле пациента.
Через определённый промежуток времени начинается декомпенсированный цирроз. Проявляется в полную силу печёночная недостаточность рядом признаков таких как:
- увеличение объёма живота за счёт появления там жидкости. Может достигать разной степени выраженности;
- расширение сети подкожных вен на передней брюшной стенке с так называемой «головой медузы»;
- возможно кровотечение из вен пищевода, прямой кишки, желудка из-за повышенного давления в портальной вене;
- начинается печёночная энцефалопатия (снижение памяти вплоть до прогрессии в печёночную кому) – так проявляется нарушенная дезинтоксикационная функция печени;
- повышается ломкость сосудов и кровоточивость дёсен, носовые кровотечения, долго не останавливается кровь после инъекций, остаются синяки при незначительных ударах – страдает синтетическая функция печени и, как следствие, свёртывающая система крови. У женщин возможно удлинение цикла менструаций и их обильность.
Следует отметить, что даже уменьшение выраженности симптомов не говорит о том, что патологический процесс прекратил развитие. В то же время, следует понимать, что клиническая картина может указывать и на другие заболевания, поэтому следует обращаться за медицинской помощью.
Морфологическая классификация
Классификация цирроза печени часто выстраивается по морфологическому признаку. Пациенту проводится биопсия с забором тканей печени. По состоянию органа и ставят диагноз, относя болезнь к той или иной группе. Морфологическая классификация подразумевает следующие типы заболевания:
- Мелкоузловая форма, для которой характерны узлы диаметром не более 1–3 миллиметров. Сама печень либо остается нормальных размеров, либо слегка увеличивается, а болезнь характерна для тех, кто страдает алкогольной зависимостью или нарушениями венозного оттока.
- Крупноузловая форма, для которой характерны узелки размером от 3 до 5 миллиметров. Печень может быть как увеличенной, так и уменьшенной.
- При неполной септальной форме появляются так называемые розетки из узелков, нарушается регенерация тканей;
- При смешанной форме специалист замечает как мелкие, так и крупные кровеносные узелки на печени.
Изучая результаты биопсии, врач может не только точно поставить диагноз, но еще и рассказать, что за факторы повлияли на развитие проблемы, на какой стадии находится цирроз. Кстати, классификация по стадии развития заболевания также популярна. Обычно врачи выделяют три стадии:
- Начальная, при которой тревожные симптомы почти не проявляются, а человек чувствует лишь слабость, апатию, редкие боли под ребрами справа. Печень стабильно выполняет свои функции, в размерах не увеличивается.
- На второй стадии пациента настигают кровотечения из носа и десен, сильные головные боли, скачки настроения. Ухудшается работа всей венозной системы, наблюдаются изменения в тканевой структуре печени, края органа перестают быть ровными.
- На третьем этапе наблюдаются внутренние кровотечения в области брюшины, а также появление крови из анального отверстия. Большинство тканей печени повреждены, сам орган и расположенная рядом селезенка увеличена в размерах, в области живота скапливается лишняя жидкость, развивается асцит.
Поставить диагноз из-за разнообразия заболеваний и позднего проявления симптомов удается лишь благодаря дифференцированному подходу. Используя все современные методики, врачи исключают по очереди все возможные диагнозы, в итоге приходя к конкретному вердикту.
Диета
Так как при токсичном циррозе нельзя осуществлять прием препаратов, единственный способ, который позволит хоть немного затормозить его прогрессирование — диета. Ее суть заключается в снижении нагрузки на печень. Для этого больному необходимо отказаться от алкоголя, свести к минимуму употребление соли (не более 3 г в сутки) и жирных, жареных, копченых блюд.
Также рекомендуется устранить из ежедневного рациона:
 Важным моментом является не только корректировка питания, но и соблюдение режима. По возможности кушать следует в одно и то же время небольшими порциями около 4-5 раз в день. Последний прием пищи должен осуществляться не позднее, чем за 2 часа до сна.
Важным моментом является не только корректировка питания, но и соблюдение режима. По возможности кушать следует в одно и то же время небольшими порциями около 4-5 раз в день. Последний прием пищи должен осуществляться не позднее, чем за 2 часа до сна.
Токсичный цирроз печени – симптоматика и лечение
В бяльшинстве случаев заболевание развивается постепенно. При этом симптомы токсического цирроза такие же, как и при других его разновидностях. В частности, у пациента появляются постоянная сонливость, апатия и чрезмерная усталость. Нередко увеличивается температура тела, хотя и не очень сильно. Больной начинает терять вес, поскольку из-за нарушения процесса переваривания пищи у него пропадает аппетит
Особое внимание нужно уделить кожным покровам
При токсическом циррозе человека беспокоит неприятный зуд. Кроме того, сами кожные покровы приобретают сперва красноватый, а затем желтоватый оттенок. У больного наблюдаются рост артериального давления и повышенный уровень гемоглобина в крови. На первоначальном этапе появляются кровотечения из десен и носа – позже они сменяются брюшными и анальными.
На подавляющее большинство симптомов люди просто не обращают внимания, списывая все на банальную переутомляемость на работе. К врачу, как правило, обращаются уже после того, как начинаются кровотечения. Кроме того, поводом для беспокойства могут также стать боли в правом подреберье, отдающие в нижнюю часть живота. Если своевременно не было предпринято медицинское вмешательство, то болезнь начнет прогрессировать. Между тем лечение нужно начинать как можно скорее, поскольку если ничего не делать до последней стадии, то далее возможен только один исход – смерть.
Однако, прежде всего, необходимо поставить правильный диагноз. Для этого врачом изучается история болезни, составляется анамнез, проводится осмотр пациента, и назначается ультразвуковое исследование органов брюшины. Если подозрения на токсический цирроз подтвердились, можно приступать к лечению. Здесь сразу следует отметить один важный момент. Полностью вылечить токсичный цирроз в настоящее время невозможно. Поэтому главная задача врача заключается в том, чтобы убедить пациента отказаться от вредных привычек, и внести в свой привычный образ жизни радикальные изменения.
 В первую очередь пациенту предписывается строгая диета. Из рациона исключают слишком тяжелую и жирную еду, поскольку печень, да и весь желудочно-кишечный тракт работают на пределе собственных возможностей. Питание обязательно должно быть сбалансированным, с достаточно высоким содержанием углеводов и белков. Алкоголь и газированные напитки категорически запрещены. Больному можно пить простую воду, либо зеленый чай. Также следует воздержаться от чрезмерных физических нагрузок, и как можно больше времени проводить на свежем воздухе.
В первую очередь пациенту предписывается строгая диета. Из рациона исключают слишком тяжелую и жирную еду, поскольку печень, да и весь желудочно-кишечный тракт работают на пределе собственных возможностей. Питание обязательно должно быть сбалансированным, с достаточно высоким содержанием углеводов и белков. Алкоголь и газированные напитки категорически запрещены. Больному можно пить простую воду, либо зеленый чай. Также следует воздержаться от чрезмерных физических нагрузок, и как можно больше времени проводить на свежем воздухе.
Для улучшения состояния пораженной болезнью печени пациенту выписывают гепатопротекторы, способные повысить устойчивость клеток органа к негативному внешнему воздействию токсинов. Помимо этого, назначают кишечные антибиотики (Норфлоксацин, Метронидазол), а также лакто- и бифидобактерии – они нужны для улучшения микрофлоры. Весьма полезными при таком диагнозе будут препараты, способные преобразовывать аммиак в мочевину. Также больному могут быть назначены Порталак или Дюфалак – данные средства способствуют нормализации работы прямой кишки и помогают ускорить процесс выведения токсинов.
Причины развития
Спровоцировать развитие токсичного цирроза могут различные факторы. Главную роль в этом деле играет интоксикация организма, которая возникает на фоне воздействия химических веществ. В основном же, провокаторами болезни становятся:
- алкогольная зависимость;
- яд грибов;
- гепатотоксичные вещества, содержащиеся в некоторых медикаментах, промышленных продуктах и т.д.;
- лекарственная интоксикация, возникающая в результате неправильного или длительного приема препаратов;
- ртуть, свинец, кадмий.
Особое внимание следует уделить медикаментам, так как в 60% случаях именно они являются причиной развития токсичного цирроза. Опасность представляют средства, которые применяются пусть и не в больших количествах, но систематически
К ним относятся:
- «Амантадин»;
- «Фтивазин»;
- «Бисептол»;
- «Парацетамол» и другие.
Не менее опасными являются лекарства, назначаемые для лечения туберкулеза. Они могут привести к возникновению гепатита, который также может активизировать патологические процессы в клетках печени.
Некоторые люди, вместо того, чтобы обращаться за помощью к врачам, занимаются самолечением, прибегая к средствам нетрадиционной медицины, употребляя различные отвары и настои. А ведь при неправильном расчете дозировок они тоже несут угрозу для здоровья. В травах содержатся химические вещества, которые пагубно действуют на клетки печени. Корень валерианы, омела, дубровник, сена, чапараль, живокост – эти растения содержат в себе высокую концентрацию ядов, и их регулярное применение может легко привести к возникновению цирроза.
Симптомы цирроза печени
По мере прогрессирования болезни выраженность первых симптомов при циррозе печени становится сильнее.
- боль в животе становится невыносимой, ноющей либо колющей, с тяжестью;
- все чаще тошнит, в рвотных массах обнаруживается кровь – свидетельство венозных кровотечений органов ЖКТ;
- человек постоянно ощущает себя обессиленным, мышцы ослабевают и атрофируются.
Также появляются новые внешние признаки:
- стремительное похудение, особенно ног, хотя живот часто выпирает из-за асцита;
- у мужчин набухают молочные железы, выпадают волосы на лобке, под мышками, атрофируются половые органы;
- кожа, слизистые, белки глаз окрашиваются в желтый цвет – печень больше не способна перерабатывать билирубин;
- появляются отеки ног, носа, век, языка при циррозе;
- идет кровь из носа;
- суставы опухают и болят, кончики пальцев утолщаются, кожа вокруг ногтей краснеет;
- красноватыми становятся ладони, ступни, капилляры на лице;
- возникают расчесы на коже из-за зуда;
- верхнюю половину туловища покрывают сосудистые звездочки, они становятся все отчетливее.
Как может проявляться цирроз печени, зависит и от индивидуальных особенностей. Возможна портальная гипертония, водянка живота, увеличение селезенки. Обычно температура тела повышена, а снижается она только при нормализации печеночных функций. Типичные проявления – это также бессонница, апатия, нарушения сознания, ухудшение памяти.